Содержание
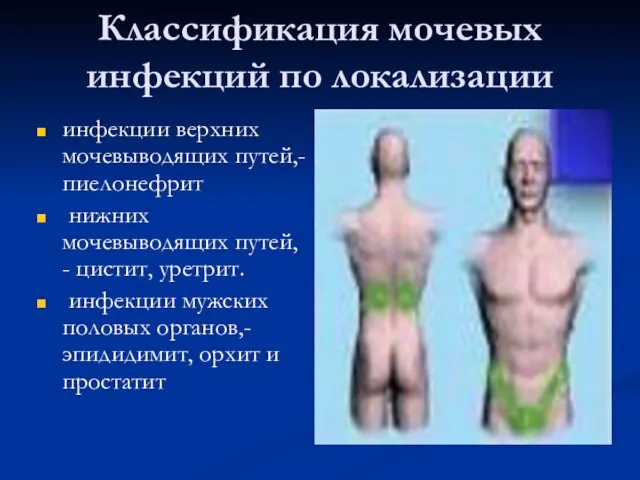
- 2. Классификация мочевых инфекций по локализации инфекции верхних мочевыводящих путей,-пиелонефрит нижних мочевыводящих путей, - цистит, уретрит. инфекции
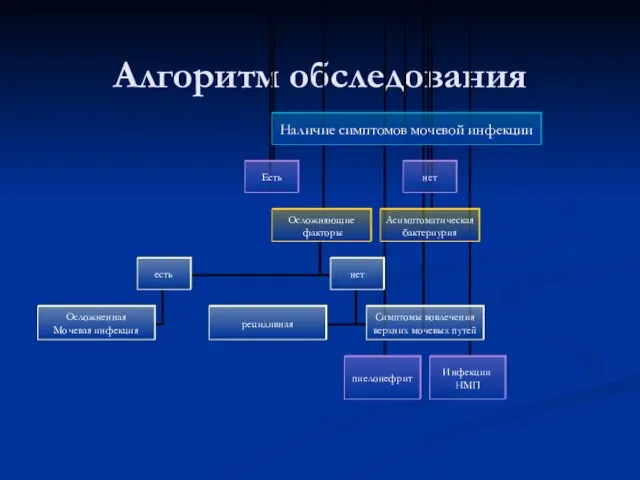
- 3. Алгоритм обследования
- 4. По характеру течения инфекции мочеполовых путей
- 5. Неосложненная мочевая инфекция При отсутствии обструктивных уропатий и структурных изменений в почках и мочевыводящих путях, а
- 6. Осложненная мочевая инфекция у больных с различными обструктивными уропатиями разные формы мочекаменной болезни поликистоз почек аномалии
- 7. Осложненная мочевая инфекция у больных с различными обструктивными уропатиями возникшие на фоне инструментальных (инвазивных) методов обследования
- 8. Осложненные инфекции мочеполовых органов имеют тенденцию к развитию тяжелых гнойно–септических осложнений, бактериурии, сепсиса. К осложненным инфекциям
- 9. Факторы способствующие возникновению и прогрессированию гнойно-септической инфекции мочевыводящих путей
- 10. Основные этиологические факторы Основным возбудителем внебольничных неосложненных инфекций мочевыводящих путей является прежде всего кишечная палочка (Е.
- 11. Строение кишечной палочки
- 12. Основные этиологические факторы При осложненных инфекциях мочевыводящих путей в основном превалируют другие представители семейства Enterobacteriaceae-Enterobacter spp.
- 13. Характеристика микрофлоры осложненной мочевой инфекции
- 14. Характеристика микрофлоры осложненной мочевой инфекции
- 15. Лечение мочевой инфекции Лечение осложненной инфекции мочевых путей подразумевает проведение эффективной и своевременной антибактериальной терапии при
- 16. Фторхинолоны - 20 лет спустя Разрешенные для клинического применения в 80–х годах, отличаются широким спектром антимикробного
- 17. Фторхинолоны - 20 лет спустя Наличие у ряда препаратов лекарственных форм для в/в введения и приема
- 18. Фторхинолоны Оказывают бактерицидный эффект, ингибируя жизненно важный фермент микробной клетки – ДНК–гиразу и нарушая биосинтез ДНК.
- 19. Фторхинолоны характеризуются высокой степенью биодоступности при введении внутрь и оптимальной фармакокинетикой, которая обеспечивает высокие бактерицидные концентрации
- 20. Лекарственная устойчивость К ФХ относительно медленно развивается лекарственная устойчивость, а благодаря особенностям механизма действия эти препараты
- 21. Переносимость фторхинолонов ФХ хорошо переносятся взрослыми больными, важным свойством препаратов является отсутствие нефротоксичности. ФХ характеризуются высокой
- 22. Принципы рациональной антибактериальной терапии ИМС 1. Выбор антибактериального препарата должен основываться на: высокой чувствительности возбудителя к
- 23. Принципы рациональной антибактериальной терапии ИМС наименьшая токсичность препарата по сравнению с другими, обладающими такой же антимикробной
- 24. Принципы рациональной антибактериальной терапии ИМС хорошая переносимость; отсутствие выраженного влияния на микробиоценоз кишечника; доступность приобретения и
- 25. Принципы рациональной антибактериальной терапии ИМС 2. Способ введения и режим дозирования антибиотика должны предусматривать создание его
- 26. Принципы рациональной антибактериальной терапии ИМС 3. Выбор продолжительности курса антибактериальной терапии зависит от особенностей цикла развития
- 27. Основные причины роста резистентности микрофлоры мочи к антибиотикам: нерациональная антибактериальная терапия с применением двух и более
- 28. Главный фактор, определяющий резистентность микрофлоры мочи к антибиотикам Это изменение биологических свойств микроорганизмов и продукция ими
- 29. Факторами, снижающими эффективность терапии и затрудняющими выбор антибактериального препарата при ИМС, являются: рост резистентности микроорганизмов к
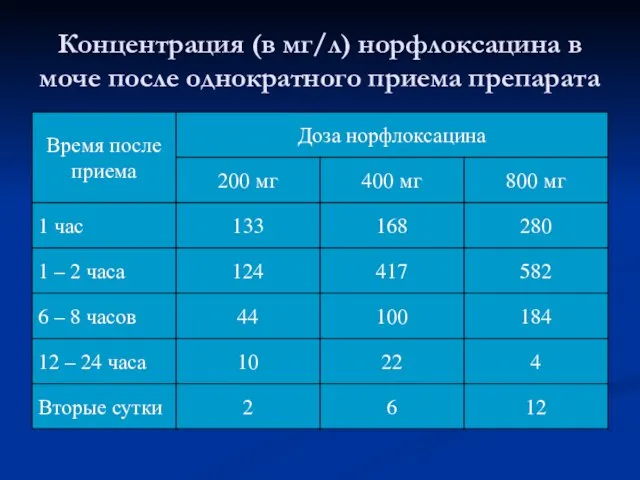
- 30. Концентрация (в мг/л) норфлоксацина в моче после однократного приема препарата
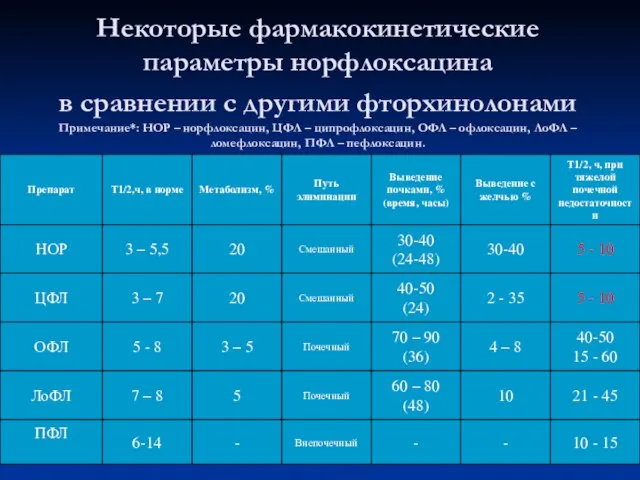
- 31. Некоторые фармакокинетические параметры норфлоксацина в сравнении с другими фторхинолонами Примечание*: НОР – норфлоксацин, ЦФЛ – ципрофлоксацин,
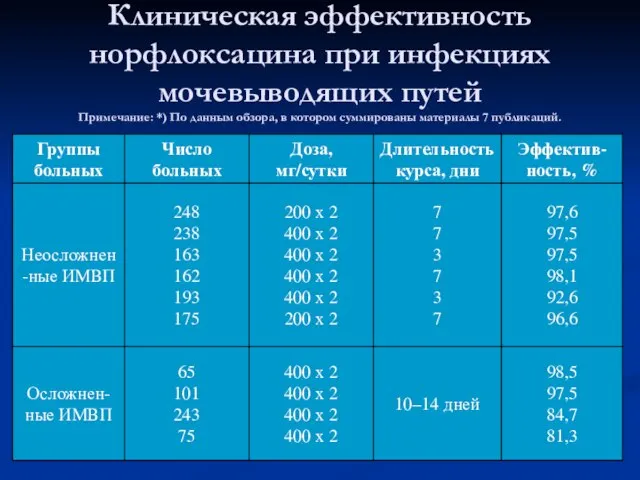
- 32. Клиническая эффективность норфлоксацина при инфекциях мочевыводящих путей Примечание: *) По данным обзора, в котором суммированы материалы
- 33. Хронический пиелонефрит- особенности лечебной тактики Коррекция органических или функциональных нарушений могущих способствовать рецидивированию пиелонефрита , связанных
- 34. Место кортикостероидов в лечении хронического пиелонефрита
- 35. Современное представление течения пиелонефрита Пиелонефрит, как острый и хронический,- далеко не односторонний процесс. Лишь серозная фаза
- 36. Современное представление течения пиелонефрита Таким образом, пиелонефрит однажды начавшись может привести к развитию «обструкции»,- Как на
- 37. 12: Vrach Delo. 1975 May;(5):61-5.Related Articles, Links [Development of pyelonephritis during treatment with prednisolone] [Article in
- 38. 1: Lik Sprava. 1998 Jan-Feb;(1):139-42.Related Articles, Links [Hormonal disorders in patients with chronic pyelonephritis with nephrosclerosis
- 39. 2: Klin Lab Diagn. 1997 Nov;(11):21-4.Related Articles, Links [Hydrocortisol, parathyroid hormone and calcitonin in blood of
- 40. 3: J Urol. 1994 Apr;151(4):1078-80.Related Articles, Links Suppression of renal scarring by prednisolone combined with ciprofloxacin
- 41. 4: Ren Fail. 1993;15(5):567-71.Related Articles, Links Effect of prednisolone on renal scarring in rats following infection
- 42. Место кортикостероидов в лечении хронического пиелонефрита Наша точка зрения: малые дозы кортикостероидов показаны в стадии абактериальной
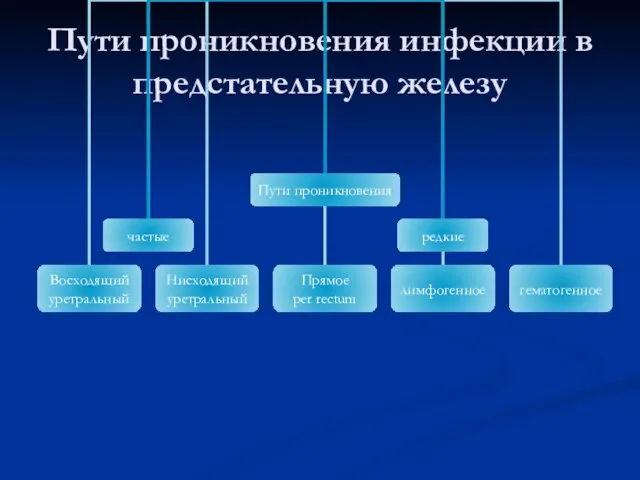
- 43. Пути проникновения инфекции в предстательную железу
- 44. Клиническая эффективность норфлоксацина при простатитах Примечание: *) По данным обзора [15], в котором обощены данные 6
- 45. Особенности лечения ИМП при беременности и родах инфекцию мочевых путей в данном периоде необходимо считать первично-осложненной
- 46. Jpn J Antibiot. 1990 May;43(5):826-36.Related Articles, Links [Laboratory and clinical studies on norfloxacin in pediatrics] Sato
- 47. Jpn J Antibiot. 1991 Jun;44(6):625-34.Related Articles, Links [Clinical evaluation of fleroxacin in gynecological infections] Matsuda S,
- 48. Особенности лечения ИМП при беременности и родах Необходимо помнить, что расширение мочевых путей более всего обусловлено
- 49. Особенности лечения ИМП при беременности и родах Нельзя трактовать расширение мочевых путей при беременности как «сдавление
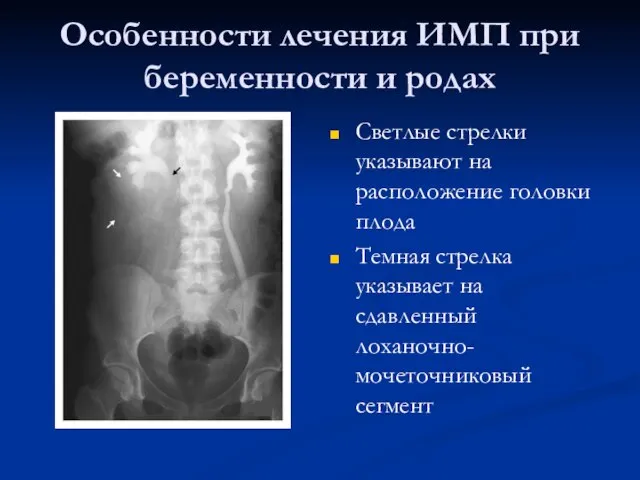
- 50. Особенности лечения ИМП при беременности и родах Светлые стрелки указывают на расположение головки плода Темная стрелка
- 51. Мочеточниковые стенты Установление стентов осуществляется под эпидуральной анестезий методом цистоскопии и катетеризации верхних мочевых путей Удаление
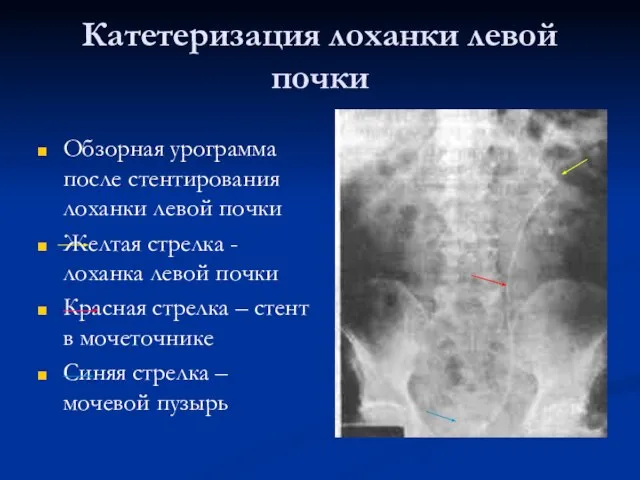
- 52. Катетеризация лоханки левой почки Обзорная урограмма после стентирования лоханки левой почки Желтая стрелка -лоханка левой почки
- 54. Скачать презентацию



































![Клиническая эффективность норфлоксацина при простатитах Примечание: *) По данным обзора [15], в](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/371103/slide-43.jpg)






 Теорема Виета
Теорема Виета Cross Examination
Cross Examination  Санаторно-курортный объект ООО Газпром трансгаз Ухта. Пансионат Лесная сказка
Санаторно-курортный объект ООО Газпром трансгаз Ухта. Пансионат Лесная сказка 200 лет со дня рождения Н. В. Гоголя Литературная викторина по произведениям писателя
200 лет со дня рождения Н. В. Гоголя Литературная викторина по произведениям писателя Английский парк
Английский парк Хранение и вредители лекарственных растительных средств
Хранение и вредители лекарственных растительных средств Изучение Солнечной системы
Изучение Солнечной системы Необычные библиотеки мира
Необычные библиотеки мира Фрагментация алгоритма умножения симметричной разреженной матрицы на вектор
Фрагментация алгоритма умножения симметричной разреженной матрицы на вектор Технологическая документация для изготовления изделий на станках
Технологическая документация для изготовления изделий на станках Обязательное государственное страхование в системе МВД России
Обязательное государственное страхование в системе МВД России «Пищевое поведение и проблема стресса у лиц молодого возраста»
«Пищевое поведение и проблема стресса у лиц молодого возраста» Сегментация серверных продуктов Intel ® в секторе SMB
Сегментация серверных продуктов Intel ® в секторе SMB Реформация и Контрреформация в Европе
Реформация и Контрреформация в Европе Тема: Векторное и смешанное произведение векторов
Тема: Векторное и смешанное произведение векторов Понятие игры, правил, геймификация. Часть 1
Понятие игры, правил, геймификация. Часть 1 Новое УникальноеУстройство «БИОЗАЩИТА - АНТИСМОГ»Устройство для всей семьи.
Новое УникальноеУстройство «БИОЗАЩИТА - АНТИСМОГ»Устройство для всей семьи. INCOTERMS 2010 Правила ICC (International Chamber of Commerce) по использованию национальных и международных торговых терминов Сергеева И.Ю., профессор к
INCOTERMS 2010 Правила ICC (International Chamber of Commerce) по использованию национальных и международных торговых терминов Сергеева И.Ю., профессор к Презентация на тему Лето пришло
Презентация на тему Лето пришло  Меры государственного воздействия на коррупцию
Меры государственного воздействия на коррупцию ЕГЭ ПО РУССКОМУ ЯЗЫКУ2012
ЕГЭ ПО РУССКОМУ ЯЗЫКУ2012 Былины (2 класс)
Былины (2 класс) Топ любимых мемов в интернете
Топ любимых мемов в интернете Лекция 1
Лекция 1 Познавательные процессы: память, мышление, речь
Познавательные процессы: память, мышление, речь Коровин Никита МЭО81
Коровин Никита МЭО81 Городской бюджет на 2021 год и плановый период 2022 и 2023 годов, г. Череповец
Городской бюджет на 2021 год и плановый период 2022 и 2023 годов, г. Череповец Электромагнитные колебания и волны
Электромагнитные колебания и волны