Слайд 2План:
Введение
Болезнь Рандю-Ослера(наследственная телеангиоэктазия);
Гемобластозы;
Геморрагические диатезы;
Использованная литература

Слайд 3Введение:
Известно множество видов заболеваний крови и кроветворной системы, но подробнее хотелось бы

остановиться на таких как:
Болезнь Рандю-Ослера(наследственная телеангиоэктазия)
гемобластозы;
геморрагические диатезы.
Слайд 5Названа по именам сэра Уильяма Ослера, Анри Жюля Луи Мари Рандю и Фредерика

Паркса Вебера, описавших её в конце XIX — начале XX века.
Передаётся по аутосомно-доминантному типу.
Встречается у одного из 5000 человек.
Слайд 6Наследственное заболевание, характеризующееся телеангиэктазиями — локальным расширением мелких сосудов (венул и капилляров) вследствие
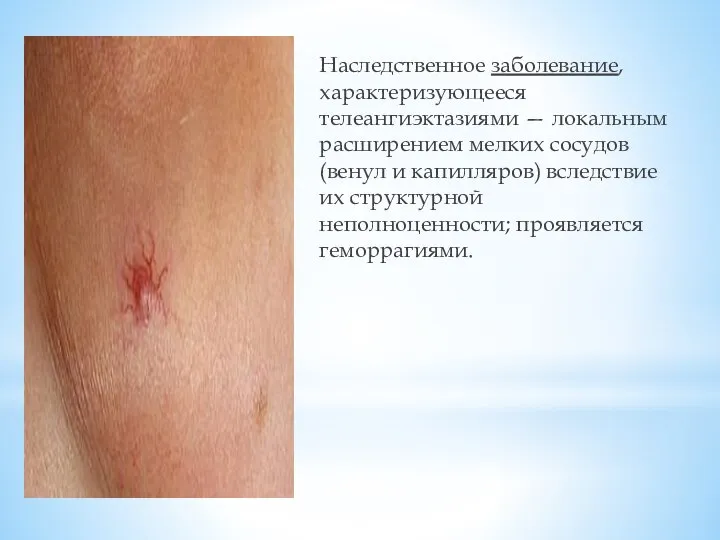
их структурной неполноценности; проявляется геморрагиями.
Слайд 7Заболевание наследуется по аутосомно-доминантному типу. У большинства больных наблюдается гетерозиготная форма заболевания;

гомозиготная форма встречается крайне редко. Одни исследователи считают, что локальное расширение кровеносных сосудов происходит в результате наследственной неполноценности мезенхимы и нарушения серотонинового обмена, другие предполагают, что телеангиэктазии представляют собой микрососуды, вновь образованные из остатков эмбриональной ткани.
Слайд 8Клиническая картина
. Телеангиэктазии начинают формироваться в возрасте 6—10 лет, наиболее отчетливо проявляются
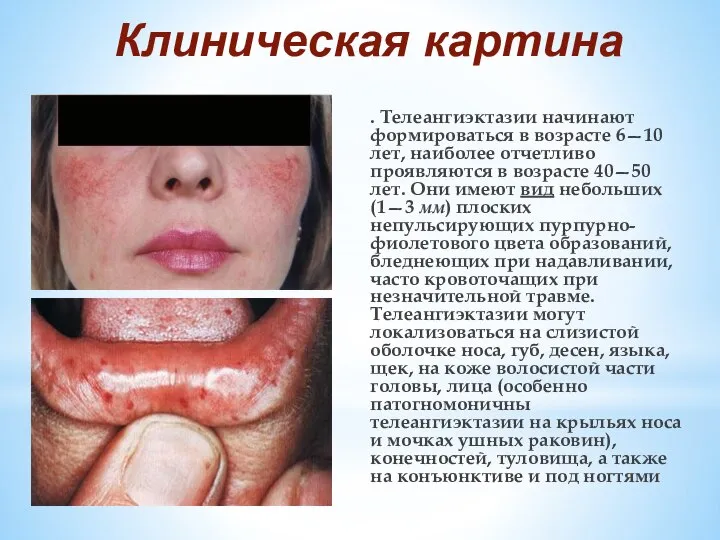
в возрасте 40—50 лет. Они имеют вид небольших (1—3 мм) плоских непульсирующих пурпурно-фиолетового цвета образований, бледнеющих при надавливании, часто кровоточащих при незначительной травме. Телеангиэктазии могут локализоваться на слизистой оболочке носа, губ, десен, языка, щек, на коже волосистой части головы, лица (особенно патогномоничны телеангиэктазии на крыльях носа и мочках ушных раковин), конечностей, туловища, а также на конъюнктиве и под ногтями
Слайд 9Клиническая картина
При генерализованной форме и во внутренних органах (легкие, печень, селезенка, почки) и костях

(чаще позвоночнике). Характерны частые, профузные, не связанные с внешними причинами носовые кровотечения, которые наблюдаются у 80% больных. Реже отмечаются кровотечения из желудочно-кишечного тракта, легочные кровотечения, гематурия, кровоизлияния в головной мозг и его оболочки, сетчатку глаза.
Слайд 10Клиническая картина
Выявляется гипохромная, железодефицитная анемия, а после обильных кровопотерь — гиперплазия эритроидных элементов костного мозга, ретикулоцитоз,

тромбоцитоз. Тесты, отражающие состояние коагуляционного и тромбоцитарного гемостаза, не изменены.
Слайд 11Клиническая картина
Болезнь часто сочетается с сосудистыми аномалиями (аневризмами сосудов легких и ангиомами

в легочной ткани), приводящими к образованию легочных артериовенозных анастомозов, которые при рентгенологическом исследовании обнаруживаются у 15% больных и членов их семей. Клинически при этом наблюдается сочетание симптомов кровопотери и гипоксемии в связи со смешением артериальной и венозной крови. При преобладании явлений гипоксемии у больных нередко развивается вторичный эритроцитоз.
Слайд 12В ряде случаев заболевания могут обнаруживаться артериовенозные анастомозы в головном мозге, сетчатке глаз,
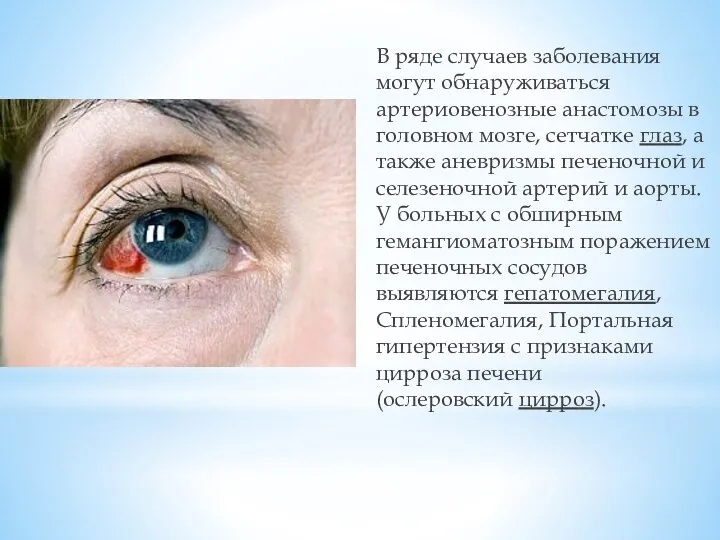
а также аневризмы печеночной и селезеночной артерий и аорты. У больных с обширным гемангиоматозным поражением печеночных сосудов выявляются гепатомегалия, Спленомегалия, Портальная гипертензия с признаками цирроза печени (ослеровский цирроз).
Слайд 13Диагноз устанавливают на основании клинической картины, данных анамнеза. Поиск источника внутреннего кровотечения осуществляют
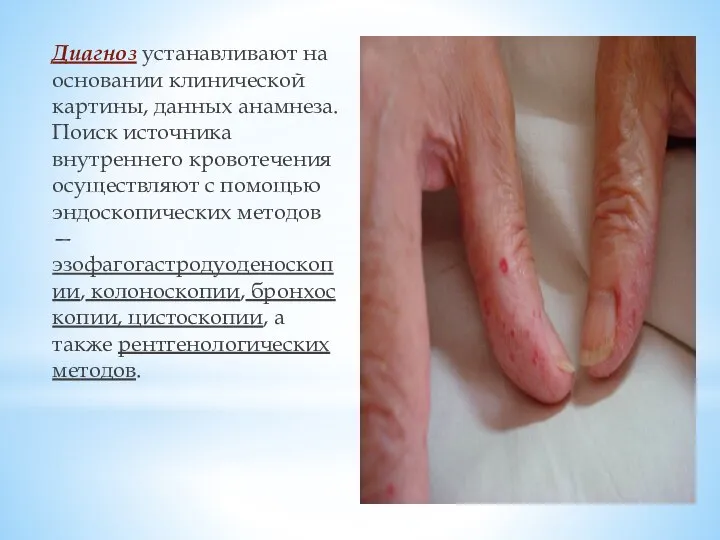
с помощью эндоскопических методов — эзофагогастродуоденоскопии, колоноскопии, бронхоскопии, цистоскопии, а также рентгенологических методов.
Слайд 14Дифференциальная диагностика
Дифференциальный диагноз проводят с рядом наследственных, мягко протекающих коагулопатий, для которых характерны изменения
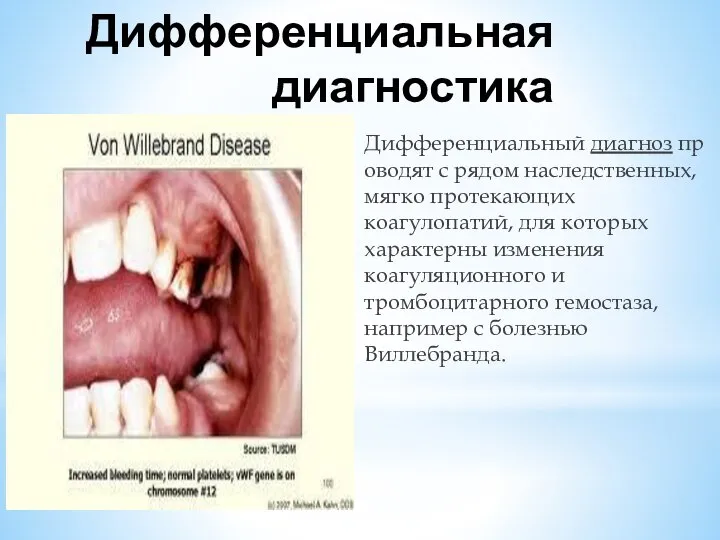
коагуляционного и тромбоцитарного гемостаза, например с болезнью Виллебранда.
Слайд 15Лечение
Лечение симптоматическое. Его проводят амбулаторно, при значительной кровопотере — в терапевтическом или гематологическом

стационаре. Для коррекции железодефицитной анемии показаны препараты железа (гемостимулин, ферроплекс, феррокаль); при более выраженной анемии эритроцитная масса.
Слайд 16Лечение
При носовых кровотечениях в зависимости от их тяжести производят тампонаду полости носа.
Прижигание слизистой оболочки носа.
Иссечение
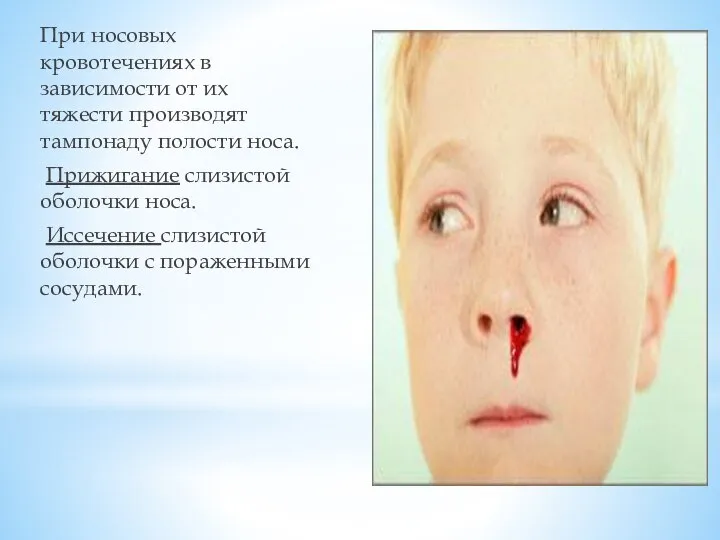
слизистой оболочки с пораженными сосудами.
Слайд 17Лечение
После купирования носовых кровотечений рекомендуется применение местных эпителизирующих и регенирирующих препаратов, содержащих ланолин, витамин

E, дексапантенол. Чем чаще будет применение (7—8 раз в день), тем выше шансы благоприятного исхода.
Очень важно в период купирования носовых кровотечений максимально контролировать АД, ЧСС, избегать любых физических нагрузок вплоть до назначения слабительных препаратов, чтобы исключить повышение давления, связанное с потугами во время акта дефекации.
Слайд 18Прогноз для жизни в большинстве случаев благоприятный.
Слайд 19Гемобластозы (всего 92 названия
по МКБ – 10)
Первичные поражения костного мозга
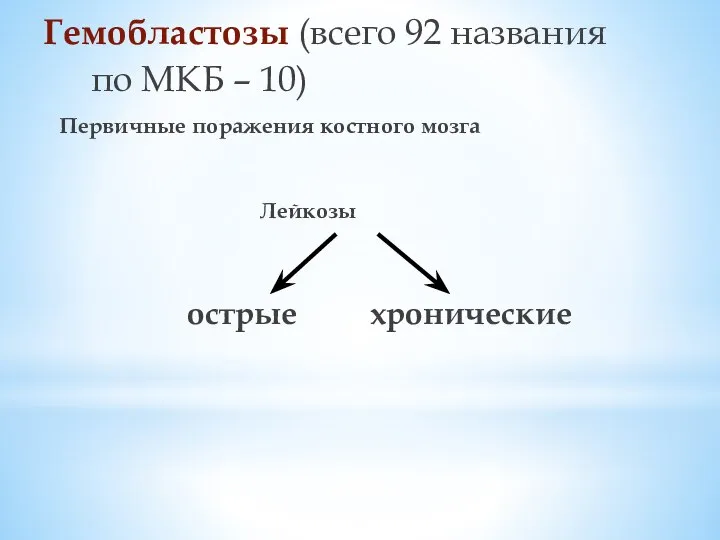
Лейкозы
острые хронические
Слайд 20Острые лейкозы
- миелобластный
- лимфобластный
- миеломонобластный
- промиелоцитарный
- острый эритромиелоз
- недифференцированный

Слайд 21Хронические лейкозы
- хронический миелолейкоз
- сублейкемический миелолейкоз
- эритремия
- хронический лимфолейкоз
- миеломная болезнь
- макроглобинемия

Вальденстрема
Слайд 22Лейкозы
это опухоли из кроветворной ткани с первичной локализацией в костном мозге.
Различают: острые

и хронические лейкозы.
Деление происходит по степени незрелости опухолевых клеток.
Острый лейкоз.
Это опухолевое заболевание кроветворной системы, основой которого являются бластные незрелые клетки.
Слайд 23Клиника:
гиперпластический синдром (увеличение лимфатических узлов в средостении, что сопровождается одышкой, отечностью шеи
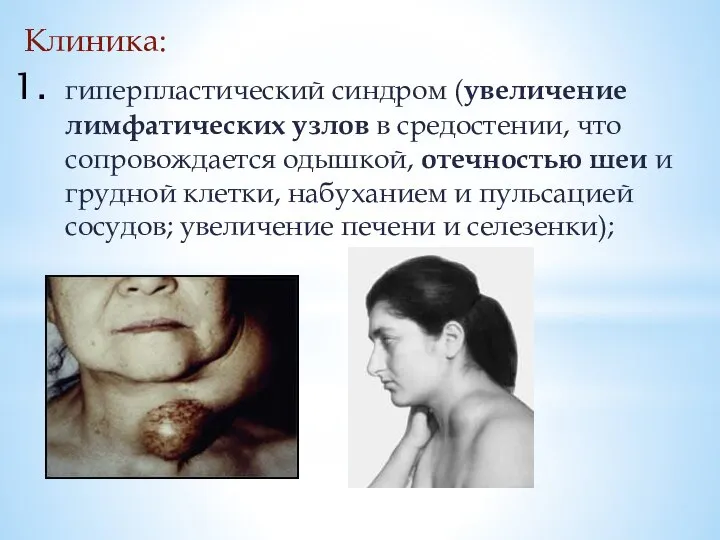
и грудной клетки, набуханием и пульсацией сосудов; увеличение печени и селезенки);
Слайд 24анемический синдром (нарастающая общая слабость, быстрая утомляемость,
головокружение, анорексия);

Слайд 25геморрагический синдром (кровоизлияния на коже и слизистых оболочках, кровотечения из десен, маточные,
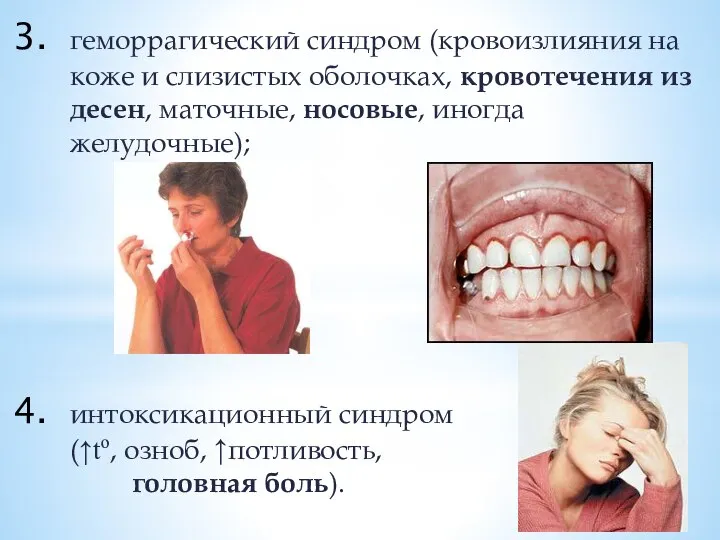
носовые, иногда желудочные);
интоксикационный синдром
(↑to, озноб, ↑потливость,
головная боль).
Слайд 26Дополнительная диагностика:
основной признак - наличие в крови опухолевых незрелых клеток.
В анализе крови:

лейкоцитоз или лейкопения, анемия, тромбоцитопения, ↑СОЭ.
пунктат костного мозга - ↑бластных клеток;
Ro - графия и томография.
Слайд 27Лечение:
химиотерапия цитостатиками ;
симптоматическая терапия
в тяжелых случаях - пересадка костного мозга.

Слайд 28Хронические лейкозы
- это опухолевые заболевания кроветворной системы, основой которых являются недозрелые клетки.
Эритремия

- это хронический доброкачественный лейкоз, при котором наблюдается рост всех ростков кроветворения.
В крови: эритроциты ↑5.0-5.5*1012/л;
лейкоцитоз ↑12.0*109/л; тромбоцитоз ↑400*109/л; ↑свертываемость крови.
Слайд 29Клиника:
Различают 3 стадии:
начальная (головные боли, ощущение распирания в голове, повышенную утомляемость, снижение

умственной работоспособности, зябкость конечностей, нарушение сна).
Слайд 30развернутые проявления (боли в области сердца, иногда по типу стенокардии, боли в

костях, похудание, нарушение зрения и слуха, тромбоз конечностей, коронарных и мозговых артерий, увеличение печени, селезенки, ощущение тяжести в левом подреберье).
терминальная (цирроз печени, коронаротромбоз, очаг размягчения в головном мозге на почве тромбозов мозговых сосудов и кровоизлияний, миелофиброз).
Слайд 31Принципы лечения:
повторное кровопускание по 300-500мл 2-3 раза в месяц;
непрямые антикоагулянты и дезагреганты;
симптоматическая

терапия;
химиотерапия.
Слайд 32Хронический миелолейкоз.
Характеризуется опухолевым разрастанием миелоидного ростка кроветворения.
Клиника:
1ст. - начальная - бессимптомная.
2ст. -

развернутая - (повышенная утомляемость, одышка при нагрузке, потеря аппетита, похудение, потливость по ночам; значительно увеличивается селезенка, ощущение тяжести и болей в левом подреберье).
3ст. - терминальная - (опухоль становится злокачественной; резкое ухудшение самочувствия, усиление потливости, резкое и беспричинное повышение температуры, появляются сильные боли в костях и суставах).
Слайд 33 Хронический лимфолейкоз.
Это доброкачественная опухоль лимфоидной ткани, при которой происходит ↑ образования

лимфоцитов, но функционально незрелых.
Клиника:
1ст. - начальная - развивается медленно (повышенная утомляемость, одышка при нагрузке, потеря аппетита, похудение, потливость по ночам).
2ст. - развернутая (увеличение лимфоузлов: шейные, надключичных, подмышечных, паховых; увеличение печени, селезенки);
3ст. - терминальная - перерождение в гематосаркому.
Слайд 34Лечение хронических лейкозов
В 1ст. - витаминотерапия, соблюдение труда и отдыха, медикаментозное лечение

не назначают.
Во 2ст. - химиотерапия цитостатиками.
При миелолейкозе - назначают миелосан.
Слайд 35При лимфолейкозе - лейкеран или хлорбутин или циклофосфан. Курс: 1 мес. -

1,5мес.
В 3ст. - комбинации 3-4 препаратов + преднизолон, симптоматическая терапия.
Слайд 36Лимфогранулематоз
- это злокачественное опухолевое
заболевание лимфатической ткани.
Это наиболее частая форма

гематосарком.
Клиника:
протекает с увеличением лимфоузлов на шее, в подмышечных впадинах или в паху; ↑t0 тела, похуданием, кожным зудом, слабостью, потливостью, потерей веса, нарушением пищеварения.
Слайд 37Выделяют четыре стадии:
I стадия - опухоль находится в лимфатических узлах одной области

или в одном органе за пределами лимфатических узлов;
II стадия - поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы или органа и лимфатических узлов по одну сторону диафрагмы;
III стадия - поражение лимфатических узлов по обе стороны диафрагмы, которое может также сопровождаться поражением селезенки, поражение лимфатических узлов, расположенных в тазу и вдоль аорты;
IV стадия - заболевание распространяется помимо лимфатических узлов на внутренние органы: печень, почки, кишку, костный мозг и др. с их диффузным поражением.
Слайд 38Диагностика
пункция лимфатических узлов;
Слайд 39R0 графия гр. клетки, компьютерная томография;
Слайд 41ОАК: ↑СОЭ, лейкоцитоз;
Радиоизотопное сканирование с галлием;
Исследование спинномозговой жидкости.

Слайд 42Лечение
лучевая терапия;
химиотерапия;
хирургическое удаление
пораженных лимфатических узлов.

Слайд 43Геморрагические диатезы
это группа наследственных и приобретенных заболеваний, основными признаками которых являются повышенная

кровоточивость, склонность организма к повторным кровотечениям.
К геморрагическим диатезам относят:
Гемофилия (наследственное заболевание)
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа)
Геморрагический васкулит (болезнь Шенлейн-Геноха)
Слайд 44Гемофилия
Страдают только мужчины, но носителями дефектного гена являются женщины. Нарушение свертываемости обусловлено
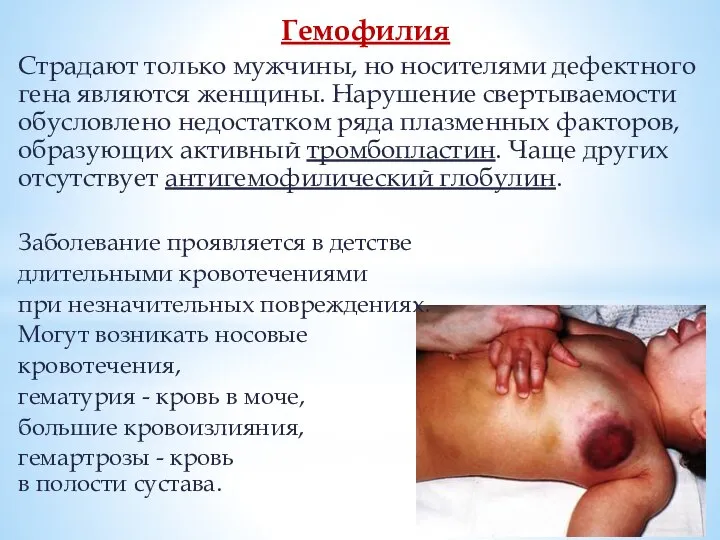
недостатком ряда плазменных факторов, образующих активный тромбопластин. Чаще других отсутствует антигемофилический глобулин.
Заболевание проявляется в детстве
длительными кровотечениями
при незначительных повреждениях.
Могут возникать носовые
кровотечения,
гематурия - кровь в моче,
большие кровоизлияния,
гемартрозы - кровь
в полости сустава.
Слайд 45Этиология:
уменьшение количества тромбоцитов;
недостаток тромбокиназы;
недостаток протромбина.
Диагностика:
удлинение времени свертывания, укорочение протромбинового времени.
Лечение
переливание

свежей крови или плазмы,
введение специальной
антигемофилической плазмы.
Слайд 46Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа)
Характеризуется кровоточивостью вследствие снижения числа тромбоцитов.
Причина болезни чаще

всего иммунная.
При уменьшении числа тромбоцитов ниже 40х104 мк л развивается повышенная кровоточивость вплоть до выраженных кровотечений, чаще всего носовых, желудочно-кишечных, маточных, почечных. Селезенка увеличена.
Слайд 47
Лечение в период обострения - переливание тромбоцитарной массы, свежей крови, применение глюкокортикоидных
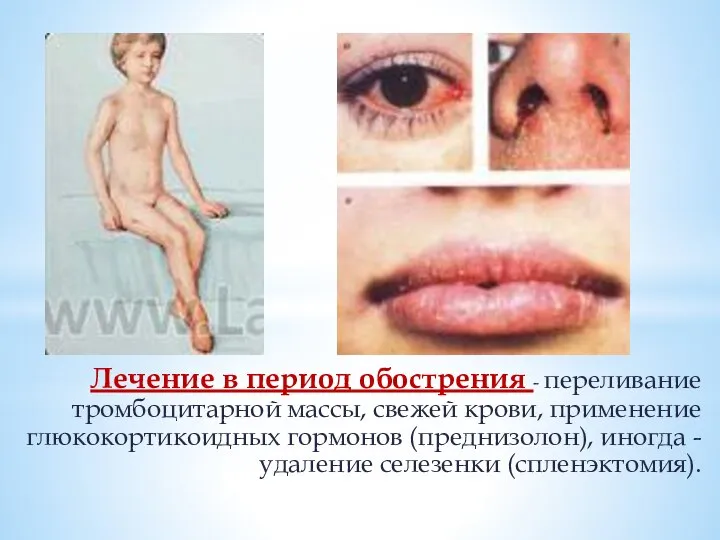
гормонов (преднизолон), иногда - удаление селезенки (спленэктомия).
Слайд 48Геморрагический васкулит
(болезнь Шенлейн - Геноха)
В основе болезни лежит - аутоиммунное поражение эндотелия
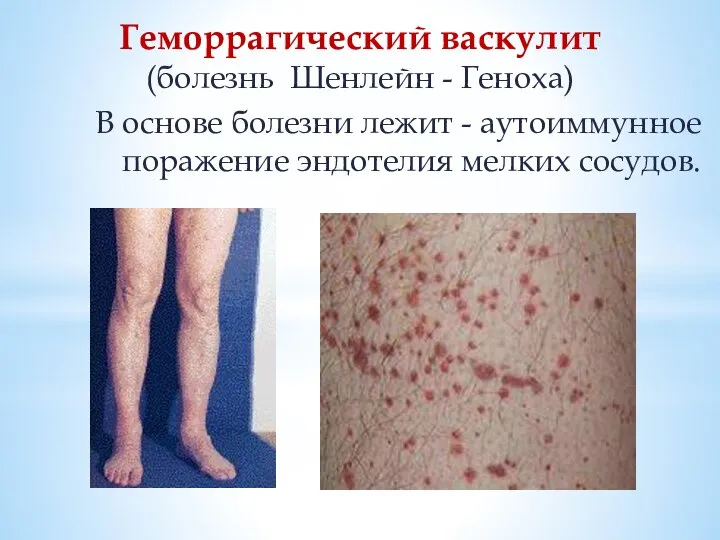
мелких сосудов.
Слайд 49Чаще всего появляются мелкие геморрагические высыпания, преимущественно на передней поверхности голеней и
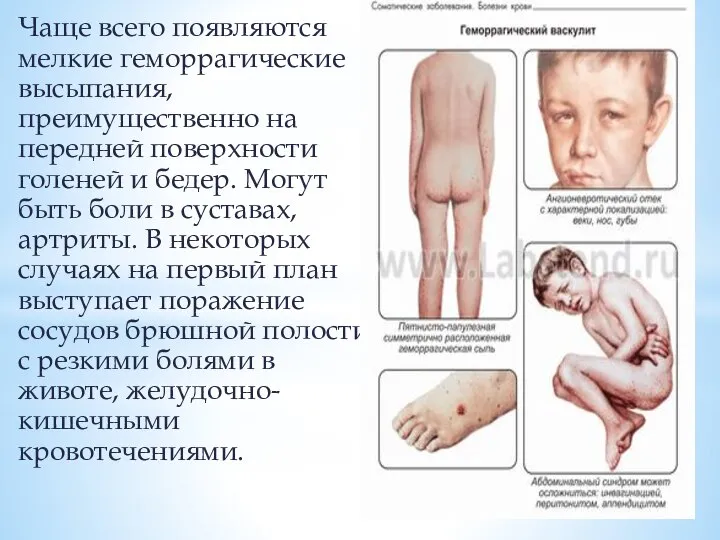
бедер. Могут быть боли в суставах, артриты. В некоторых случаях на первый план выступает поражение сосудов брюшной полости с резкими болями в животе, желудочно-кишечными кровотечениями.
Слайд 50Лечение.
ограничение физической нагрузки;
при обострении - постельный режим, антигистаминные и
противовоспалительные препараты;
в тяжелых случаях

назначают гепарин, глюкокортикоидные гормоны (преднизолон), аминохинолиновые препараты
(делагил, плаквенил), аскорбиновую кислоту, рутин.
Слайд 51Некоторым больным с хроническим рецидивирующим течением рекомендовано санаторно-курортное лечение.


















































 Лекарственные формы. Понятия фармацевтической терминологии
Лекарственные формы. Понятия фармацевтической терминологии Кофеин, источники получения. Психостимулирующий и аналептический эффекты, механизмы их развития, показания к применению. Теизм
Кофеин, источники получения. Психостимулирующий и аналептический эффекты, механизмы их развития, показания к применению. Теизм Чума м,ясоїдних
Чума м,ясоїдних Этиологическая структура бактериальных инфекций нижних дыхательных путей у пациентов стационаров
Этиологическая структура бактериальных инфекций нижних дыхательных путей у пациентов стационаров Частная психопатология
Частная психопатология CeraVe — зволожуючий крем
CeraVe — зволожуючий крем :Түбір өзек жүйесіндегі анастомоздар мен коллатералдер
:Түбір өзек жүйесіндегі анастомоздар мен коллатералдер Описание исследований лекарственных препаратов
Описание исследований лекарственных препаратов Анафилактический шок
Анафилактический шок Этика и деонтология медработника. Обазанности младшего медперсонала. Санэпид режим
Этика и деонтология медработника. Обазанности младшего медперсонала. Санэпид режим Работа с зависимыми расстройствами. Тактика ведения при различных видах зависимостей. Варианты психотерапии
Работа с зависимыми расстройствами. Тактика ведения при различных видах зависимостей. Варианты психотерапии Средства, применяемые при нарушениях кровообращения
Средства, применяемые при нарушениях кровообращения Procedures and applications. Wellness and treatment center Shohambari“ sanatorium
Procedures and applications. Wellness and treatment center Shohambari“ sanatorium Діагностичні помилки
Діагностичні помилки Первичная артериальная гипертензия
Первичная артериальная гипертензия Стафилококки. Микробиология
Стафилококки. Микробиология Жаропонижающие средства. Механизм действия, сравнительная характеристика, показания к применению анальгетиков – антипиретиков
Жаропонижающие средства. Механизм действия, сравнительная характеристика, показания к применению анальгетиков – антипиретиков Эффективность лечения инфекционного мононуклеоза противовирусными препаратами
Эффективность лечения инфекционного мононуклеоза противовирусными препаратами Перитониты. Классификация
Перитониты. Классификация Заболевания нервной системы
Заболевания нервной системы Почка. Базовая информация
Почка. Базовая информация Болезни сердца
Болезни сердца Методика абляций головного мозга
Методика абляций головного мозга Антибактериальная терапия у детей
Антибактериальная терапия у детей Биохимические основы гормональной регуляции в норме и при патологии
Биохимические основы гормональной регуляции в норме и при патологии Дүниежүзілік денсаулық сақтау ұйымының жаһандық мәселелерінің принциптері мен стратегиялары
Дүниежүзілік денсаулық сақтау ұйымының жаһандық мәселелерінің принциптері мен стратегиялары Патологические изменения концентрации глюкозы в крови. Гипергликемия, гипогликемия. Глюкозурия
Патологические изменения концентрации глюкозы в крови. Гипергликемия, гипогликемия. Глюкозурия Психотропное оружие
Психотропное оружие