Содержание
- 2. Лечение Все больные с признаками острого желудочно-кишечного кровотечения подлежат немедленной госпитализации, оптимально в многопрофильные стационары, располагающие
- 3. Лечение ГДК При наличии нестабильной гемодинамики восполнение ОЦК рекомендуется начинать с введения сбалансированных солевых растворов (Стерофундин,
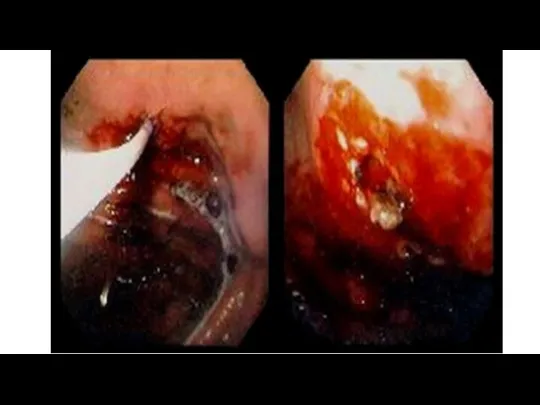
- 4. Эндоскопическое лечение Для выполнения эндоскопического гемостаза и профилактики рецидива кровотечения при ЯГДК рекомендуется применять следующие методы:
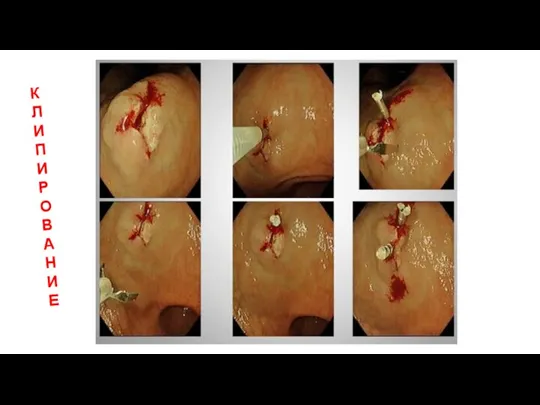
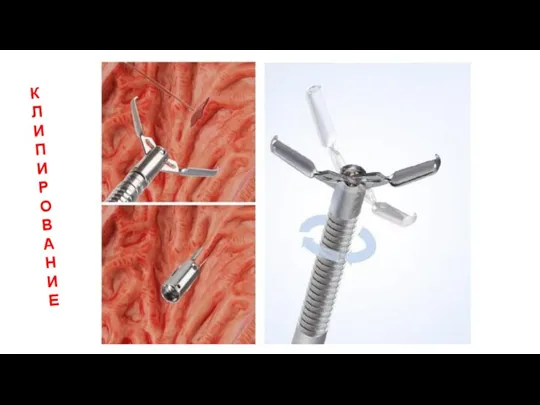
- 5. К Л И П И Р О В А Н И Е
- 6. К Л И П И Р О В А Н И Е
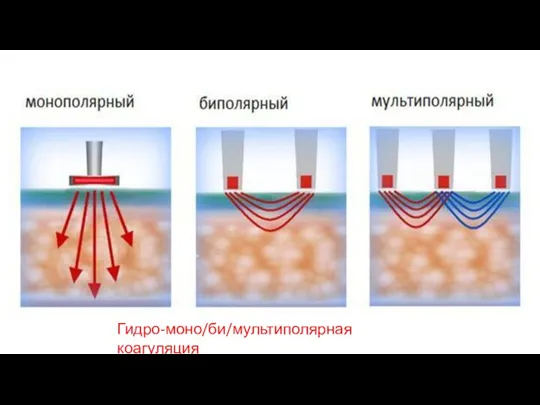
- 7. Гидро-моно/би/мультиполярная коагуляция
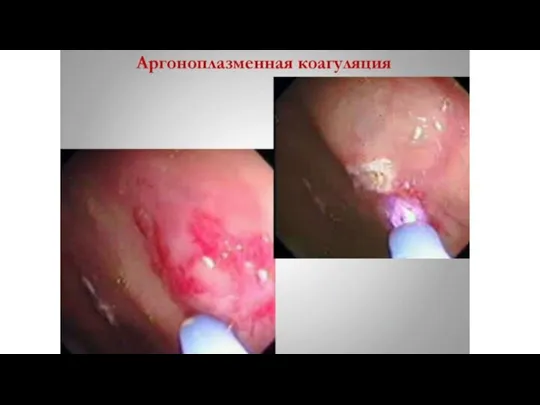
- 8. Аргоноплазменная коагуляция — это метод, при котором энергия тока высокой частоты передается на ткань бесконтактным способом
- 12. Медикаментозный гемостаз Больным с высоким риском рецидива кровотечения после эндоскопической остановки/профилактики рекомендуется внутривенное болюсное (80 мг)
- 14. Хирургическое лечение Задачами оперативного вмешательства при ЯГДК являются: 1) Обеспечение надежного гемостаза, по возможности устранение источника
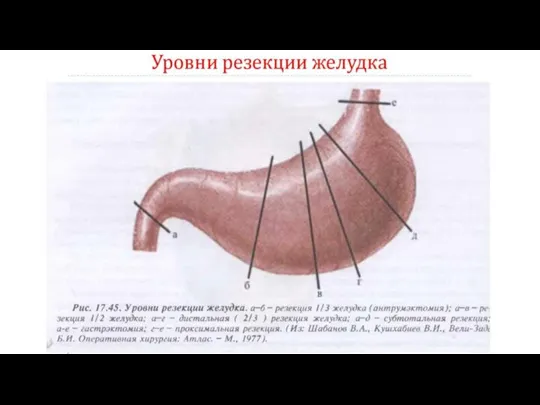
- 15. Варианты оперативных вмешательств: При кровоточащей язве желудка рекомендуется выполнять резекцию желудка; При кровоточащих язвах
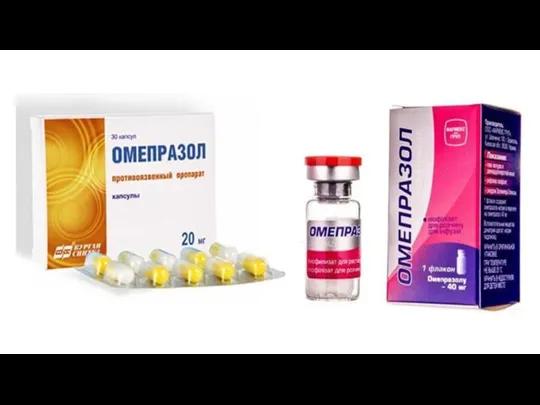
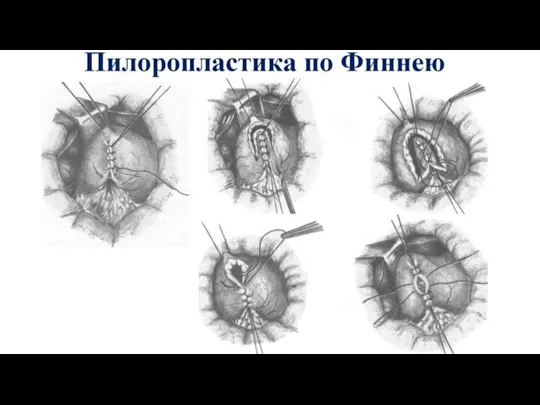
- 17. Пилоропластика по Финнею Стенку двенадцатиперстной кишки подшивают узловыми серо-серозными швами к большой кривизне выходного отдела желудка
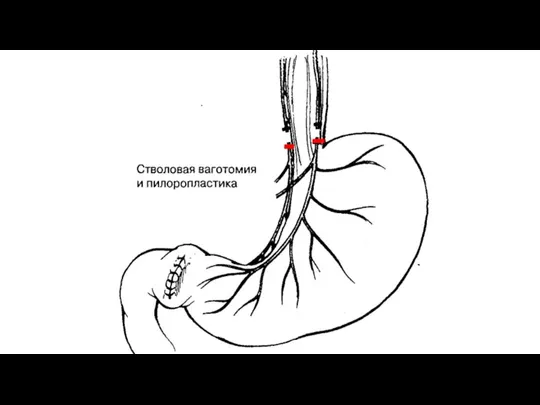
- 19. Стволовая ваготомия (СТВ) - предполагает пересечение обеих стволов блуждающих нервов на уровне абдоминального отдела пищевода с
- 23. Лечение пациентов с рецидивирующими язвенными гастродуоденальными кровотечениями Рецидив кровотечения диагностируется по известным клиническим, лабораторным и эндоскопическим
- 24. Лечение больных с НПВП-ассоциированными кровотечениями Все пациенты, нуждающиеся в постоянном приеме НПВС, должны быть стратифицированы
- 25. Лечение больных, находящихся на постоянном приеме антикоагулянтов/антиагрегантов При возникновении язвенного кровотечения у пациентов, постоянно принимающих
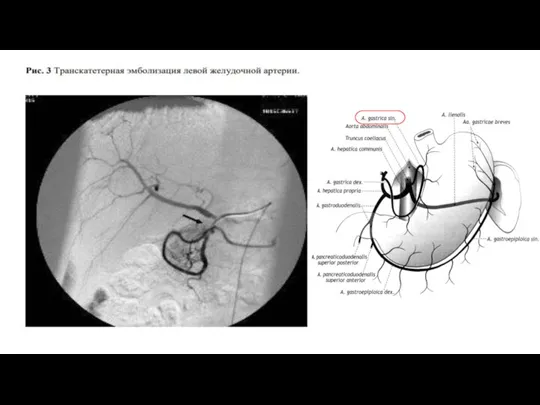
- 26. Эндоваскулярное лечение Рекомендуется транскатетерная ангиографическая эмболизация артерий желудка и двенадцатиперстной кишки, как альтернатива хирургическому лечению, при
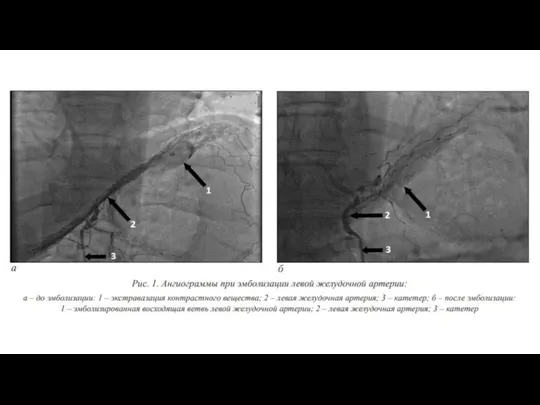
- 28. ТАЭ Транскатетерную артериальную эмболизацию выполняется из бедренного доступа. Последовательно производится селективная ангиографию селезеночной, левой желудочной, желудочнодвенадцатиперстной
- 31. Скачать презентацию
















 Синдром Ушера
Синдром Ушера Атеросклероз и его клинические проявления. Лекция 2
Атеросклероз и его клинические проявления. Лекция 2 Виды планирования медицинских учреждений в современных условиях экономики
Виды планирования медицинских учреждений в современных условиях экономики Мембранный транспорт при патологиях
Мембранный транспорт при патологиях Основные принципы профилактики внутрибольничных инфекций Агафонов Владимир Николаевич
Основные принципы профилактики внутрибольничных инфекций Агафонов Владимир Николаевич Сочетанные поражения венечных и магистральных артерий
Сочетанные поражения венечных и магистральных артерий Инфекционные заболевания и их профилактика
Инфекционные заболевания и их профилактика Миокардит.ppt
Миокардит.ppt Седативные лекарственные средства
Седативные лекарственные средства Нозокомиальные инфекции в ОРИТ нейрохирургического профиля
Нозокомиальные инфекции в ОРИТ нейрохирургического профиля Пути и техника введения лекарственных веществ
Пути и техника введения лекарственных веществ Индивидуальная гигиена полости рта
Индивидуальная гигиена полости рта Топографическая анатомия шеи
Топографическая анатомия шеи Стримаємо розповсюдження короновірусу разом
Стримаємо розповсюдження короновірусу разом Skin and skin sutures
Skin and skin sutures Перкуссия (лат. реrcussio – удар, выстукивание)
Перкуссия (лат. реrcussio – удар, выстукивание) Облегчение боли в родах
Облегчение боли в родах Клетки крови
Клетки крови Рак лёгких от курения
Рак лёгких от курения Лекарственные средства, влияющие на афферентную инервацию
Лекарственные средства, влияющие на афферентную инервацию Неврастения. Неврозы
Неврастения. Неврозы Хронической лимфоцитарный лейкоз
Хронической лимфоцитарный лейкоз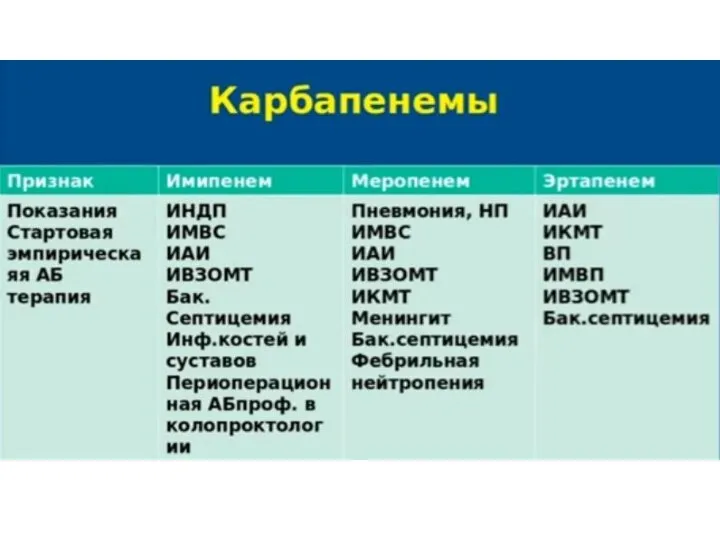 Антимикробные препараты. Часть 3
Антимикробные препараты. Часть 3 Серологический метод исследования
Серологический метод исследования СПИД и его профилактика
СПИД и его профилактика Патогенез нейрогенных дистрофий. Денервационный синдром
Патогенез нейрогенных дистрофий. Денервационный синдром Sterilizatsia
Sterilizatsia Биотехнологияның қазіргі жағдайымен жетістіктері
Биотехнологияның қазіргі жағдайымен жетістіктері