Содержание
- 2. Гепатит A Вирусный гепатит А — острая вирусная инфекционная болезнь, характеризующаяся доброкачественным течением, проявляющаяся в типичных
- 3. Гепатит A Резервуар и источник инфекции — человек с любыми проявлениями болезни. Существенная часть заразившихся переносит
- 4. Гепатит A Резервуар и источник инфекции — человек с любыми проявлениями болезни. Существенная часть заразившихся переносит
- 5. Гепатит A Длительность инкубационного периода составляет от 15 до 30 дней (минимум – 7, максимум –
- 6. Гепатит A Период разгара (желтушный период) (до 30 дней, чаще 2 нед) Проявляется желтушностью склер, слизистых
- 7. Гепатит A Период реконвалесценции Период реконвалесценции может затягиваться до 3—6 мес. К этому времени происходит постепенное
- 8. Гепатит A Лабораторная диагностика ОАК - лейкопения, относительный лимфоцитоз и замедление СОЭ. ОАМ - изменение цвета
- 9. Гепатит A Лечение Лечение больного можно проводить в амбулаторных условиях. Госпитализируют больных с тяжёлым течением заболевания,
- 10. Гепатит A Профилактические мероприятия Основные меры профилактики заражения — обеспечение населения доброкачественной водой и создание условий,
- 11. Гепатит A Мероприятия в эпидемическом очаге Заболевших гепатитом госпитализируют по клиническим и эпидемиологическим показаниям. Изоляция больных
- 12. Гепатит E
- 13. Гепатит E Этиология Возбудитель — РНК-содержащий вирус, классифицирован как член семейства Hepeviridae, рода Hepevirus. Геном представлен
- 14. Гепатит E Клиническая картина Инкубационный период при ГЕ длится от трех до восьми недель при средней
- 15. Гепатит E Лабораторная диагностика Специфическая диагностика основана на выявлении в крови специфических антител к вирусу класса
- 17. Скачать презентацию
Слайд 2Гепатит A
Вирусный гепатит А — острая вирусная инфекционная болезнь, характеризующаяся доброкачественным течением,
Гепатит A
Вирусный гепатит А — острая вирусная инфекционная болезнь, характеризующаяся доброкачественным течением,

Этиология
Возбудитель — РНК-содержащий вирус рода Hepatovirus семейства Picornaviridae.
Слайд 3Гепатит A
Резервуар и источник инфекции — человек с любыми проявлениями болезни.
Существенная часть
Гепатит A
Резервуар и источник инфекции — человек с любыми проявлениями болезни.
Существенная часть

Больной человек опасен для окружающих начиная со 2-й недели инкубационного периода болезни; пик выделения вируса приходится на первую неделю болезни и значительно уменьшается к концу первой недели желтушного периода.
Механизм передачи — фекально-оральный. Пути передачи: водный, алиментарный и контактно-бытовой.
Факторами передачи, как при всех кишечных инфекциях, являются различные пищевые продукты (в том числе морепродукты, замороженные овощи и фрукты), не подвергающиеся термической обработке, а также контаминированная вирусом вода и различные предметы, загрязненные фекалиями больного, в том числе и грязные руки.
Слайд 4Гепатит A
Резервуар и источник инфекции — человек с любыми проявлениями болезни.
Существенная часть
Гепатит A
Резервуар и источник инфекции — человек с любыми проявлениями болезни.
Существенная часть

Больной человек опасен для окружающих начиная со 2-й недели инкубационного периода болезни; пик выделения вируса приходится на первую неделю болезни и значительно уменьшается к концу первой недели желтушного периода.
Механизм передачи — фекально-оральный. Пути передачи: водный, алиментарный и контактно-бытовой.
Факторами передачи, как при всех кишечных инфекциях, являются различные пищевые продукты (в том числе морепродукты, замороженные овощи и фрукты), не подвергающиеся термической обработке, а также контаминированная вирусом вода и различные предметы, загрязненные фекалиями больного, в том числе и грязные руки.
Слайд 5Гепатит A
Длительность инкубационного периода составляет от 15 до 30 дней (минимум –
Гепатит A
Длительность инкубационного периода составляет от 15 до 30 дней (минимум –

Продромальный (преджелтушный) период (от 4 до 7 дней).
Варианты течения:
Гриппоподобный вариант - острое начало с повышения температуры тела, слабости, недомогания, мышечных болей, развития лёгких катаральных симптомов.
Диспептический вариант - катаральные явления отсутствуют. Беспокоят дискомфорт в эпигастральной области, снижение аппетита, тошнота, рвота (возникающая после приёма пищи). Возможны тупые боли в правом подреберье, горечь во рту, отрыжка, запоры или послабление стула.
Астеновегетативный вариант – постепенное начало, без повышения температуры. Характеризуется развитием общей слабости, потерей работоспособности, раздражительностью, стойкой бессонницей или, наоборот, сонливостью.
В ряде случаев продромальные признаки отсутствуют - латентный вариант начального периода.
Слайд 6Гепатит A
Период разгара (желтушный период) (до 30 дней, чаще 2 нед)
Проявляется желтушностью
Гепатит A
Период разгара (желтушный период) (до 30 дней, чаще 2 нед)
Проявляется желтушностью

К этому периоду нормализуется температурная реакция, исчезают катаральные явления, однако диспептические симптомы сохраняются или даже могут возрастать по интенсивности.
При осмотре: язык обложен; пальпаторно – печень увеличена; со стороны сердечно-сосудистой системы характерны брадикардия и тенденция к снижению АД.
На фоне желтухи помимо диспептических явлений больные отмечают адинамию, головокружение, иногда расстройства сна.
Слайд 7Гепатит A
Период реконвалесценции
Период реконвалесценции может затягиваться до 3—6 мес.
К этому времени происходит
Гепатит A
Период реконвалесценции
Период реконвалесценции может затягиваться до 3—6 мес.
К этому времени происходит

У 5—10% больных ВГА может приобрести более длительное течение, характеризующееся малыми проявлениями или отсутствием интоксикации, стойким увеличением в размерах печени. Несмотря на увеличенную продолжительность заболевание заканчивается благоприятно.
Осложнения возникают крайне редко. Возможны сохранение в период реконвалесценции гепатомегалии за счёт фиброза печени, а также поражение жёлчевыводящих путей, может быть присоединение вторичных инфекций (пневмонии).
Слайд 8Гепатит A
Лабораторная диагностика
ОАК - лейкопения, относительный лимфоцитоз и замедление СОЭ.
ОАМ - изменение
Гепатит A
Лабораторная диагностика
ОАК - лейкопения, относительный лимфоцитоз и замедление СОЭ.
ОАМ - изменение

БхАК - определения уровня билирубина в крови, уровня АЛТ, АСТ, щелочной фосфатазы.
Коагулограмма - снижение фибриногена и факторов свертывания: II, V, VII, VIII, IX, X, снижение протромбинового времени, удлинение периода свертывания крови.
Для верификации диагноза используют серологические реакции — ИФА, РИА, выявляющие нарастание специфических IgM в желтушный период и нарастание титров IgG к периоду реконвалесценции (anti-HAV IgM и anti-HAV IgG).
Наиболее достоверный метод диагностики — обнаружение в крови РНК вируса с помощью ПЦР.
Слайд 9Гепатит A
Лечение
Лечение больного можно проводить в амбулаторных условиях. Госпитализируют больных с тяжёлым
Гепатит A
Лечение
Лечение больного можно проводить в амбулаторных условиях. Госпитализируют больных с тяжёлым

В диете исключают жареные, копченые, маринованные блюда, тугоплавкие жиры (свинина, баранина). Категорически запрещается алкоголь в любых видах.
Этиотропная терапия у пациентов используется после проведения трансплантации органа, ВИЧ-инфицированных или онкологических больных, получающих химиотерапию. Используют интерферон-альфа, рибавирин.
Патогенетическое лечение: дезинтоксикационная терапия (по показаниям с учетом степени тяжести), производные лактулозы, спазмолитики, производные урсодезоксихолевой кислоты, витаминотерапия.
После завершения заболевания больной подлежит диспансерному наблюдению в течение 3—6 мес.
Слайд 10Гепатит A
Профилактические мероприятия
Основные меры профилактики заражения — обеспечение населения доброкачественной водой и
Гепатит A
Профилактические мероприятия
Основные меры профилактики заражения — обеспечение населения доброкачественной водой и

В настоящее время эффективна иммуноглобулинопрофилактика, обеспечивающая защиту в течение 3—4 мес. Детям старшего возраста и взрослым в зависимости от веса — до 3 мл. Введение иммуноглобулина обеспечивает быструю, но кратковременную защиту, разрешено не более 4 введений в течение жизни с интервалом не менее 1 года.
В настоящее время в качестве средства специфической профилактики предложена вакцина против ВГА. На данный момент в соответствии с новым календарём прививок в России введена вакцинация против ВГА по эпидемическим показаниям начиная с 3-летнего возраста.
Слайд 11Гепатит A
Мероприятия в эпидемическом очаге
Заболевших гепатитом госпитализируют по клиническим и эпидемиологическим показаниям.
Гепатит A
Мероприятия в эпидемическом очаге
Заболевших гепатитом госпитализируют по клиническим и эпидемиологическим показаниям.

Переболевших осматривают через 1 мес после выписки, при отсутствии клинических и биохимических отклонений их снимают с учёта. При наличии остаточных явлений через 3 мес их передают в кабинет инфекционных заболеваний для диспансеризации.
Слайд 12Гепатит E
Гепатит E

Слайд 13Гепатит E
Этиология
Возбудитель — РНК-содержащий вирус, классифицирован как член семейства Hepeviridae, рода Hepevirus.
Гепатит E
Этиология
Возбудитель — РНК-содержащий вирус, классифицирован как член семейства Hepeviridae, рода Hepevirus.

Резервуар и источник инфекции — человек, больной или носитель. Период, в течение которого инфицированный человек остается заразным, неизвестен.
Механизм передачи — фекально-оральный, путь передачи —водный, алиментарный, контактно-бытовой. Факторами передачи - различные пищевые продукты, не подвергающиеся термической обработке, контаминированная вирусом вода, различные предметы, грязные руки.
Обладает также способностью реализации дополнительных путей передачи: переливание инфицированных продуктов крови; вертикальная передача от беременной женщины плоду.
Слайд 14Гепатит E
Клиническая картина
Инкубационный период при ГЕ длится от трех до восьми недель
Гепатит E
Клиническая картина
Инкубационный период при ГЕ длится от трех до восьми недель

Продолжительность продромального периода – 3 – 7 дней.
Симптомы: слабость, диспепсические расстройства, артралгии, диарея, возможно повышение температура тела.
Период разгара составляет от одной до трех недель. Развивается желтуха, с появлением которой симптомы интоксикации не исчезают. Больные по-прежнему жалуются на слабость, плохой аппетит, боли в эпигастрии и правом подреберье, может быть субфебрилитет, зуд кожи.
Внепеченочные проявления чаще отсутствуют, но возможно развитие почечной недостаточности, геморрагического синдрома, тяжелых внепеченочных проявлений с поражением нервной системы.
Период реконвалесценции протекает более длительно, чем при гепатите А.
Слайд 15Гепатит E
Лабораторная диагностика
Специфическая диагностика основана на выявлении в крови специфических антител к
Гепатит E
Лабораторная диагностика
Специфическая диагностика основана на выявлении в крови специфических антител к

При невозможности определения антител класса IgM, диагностика может быть проведена по увеличению титра специфических антител класса IgG в парных сыворотках не менее, чем в 4 раза.
Основным методом является также полимеразная цепная реакция (ПЦР) для выявления РНК вируса гепатита Е;
 Введение в проблематику вмешательства, сопровождения и поддержки при расстройствах аутистического спектра (РАС)
Введение в проблематику вмешательства, сопровождения и поддержки при расстройствах аутистического спектра (РАС) Уход за больными с заболеваниями органов мочевыдели-тельной системы
Уход за больными с заболеваниями органов мочевыдели-тельной системы Герпетический энцефалит. Описание и лечение
Герпетический энцефалит. Описание и лечение Черепные нервы. Орган обоняния. Орган вкуса
Черепные нервы. Орган обоняния. Орган вкуса Приборы для исследования биоэлектрической активности организма
Приборы для исследования биоэлектрической активности организма Понятие гиподинамии, гипердинамии
Понятие гиподинамии, гипердинамии Семиотика поражений подкожно-жировой клетчатки
Семиотика поражений подкожно-жировой клетчатки Мартиролог врачей СПб при Сovid -19
Мартиролог врачей СПб при Сovid -19 Медико-санитарная подготовка
Медико-санитарная подготовка Mystery Shopper презентация для администраторов_
Mystery Shopper презентация для администраторов_ Актуальные проблемы патогенетической терапии ОКИ (диарейные болезни)
Актуальные проблемы патогенетической терапии ОКИ (диарейные болезни) Воспалительные заболевания кишечника у детей
Воспалительные заболевания кишечника у детей Иммуносупрессивные препараты. Применение
Иммуносупрессивные препараты. Применение Положение пациента и доступ
Положение пациента и доступ Приспособительные и компенсаторные процессы
Приспособительные и компенсаторные процессы Нарушения функции почек
Нарушения функции почек Сердце. Анатомия сердца
Сердце. Анатомия сердца Переломы костей. Клиника, лечение, профилактика. Вывихи
Переломы костей. Клиника, лечение, профилактика. Вывихи Ориентировочно-диагностическое значение изменений наружных покровов при воспалительных заболеваниях глаза и защитного аппарата
Ориентировочно-диагностическое значение изменений наружных покровов при воспалительных заболеваниях глаза и защитного аппарата Техническое обеспечение лучевой терапии
Техническое обеспечение лучевой терапии Система здравоохранения. Направления по оказанию первой медицинской помощи
Система здравоохранения. Направления по оказанию первой медицинской помощи Новые противораковые препараты
Новые противораковые препараты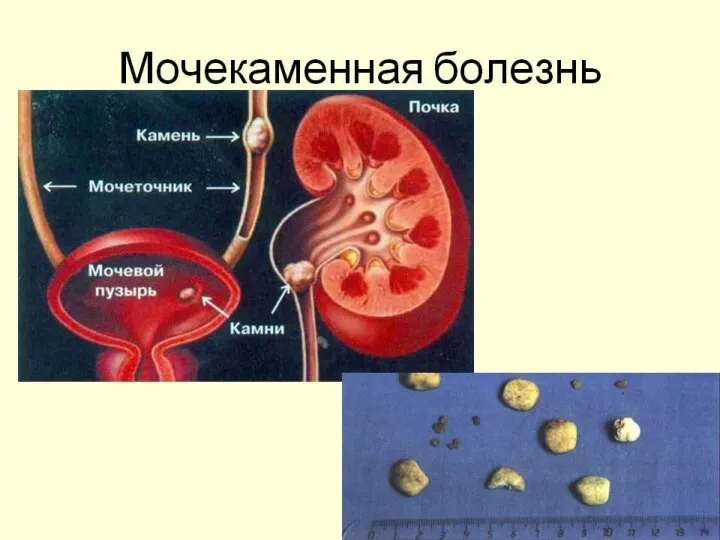 Мочекаменная болезнь
Мочекаменная болезнь История скорой помощи
История скорой помощи Эпидемическая ситуация по гриппу и ОРВИ
Эпидемическая ситуация по гриппу и ОРВИ Мочекаменная болезнь
Мочекаменная болезнь Дисэритропоэтические анемии. Железодефицитная анемия
Дисэритропоэтические анемии. Железодефицитная анемия Сердечно-лёгочная реанимация
Сердечно-лёгочная реанимация