Слайд 2Холодовая травма
Отморожение – локальное поражение тканей, возникающее в результате воздействия низких температур
Общее

переохлаждение - состояние организма в результате длительного нахождения в условиях низких температур
Слайд 3Поражение холодом встречается в различных климатических зонах нашей страны.
Особенно актуальна эта

проблема для районов Крайнего Севера и Сибири.
Однако холодовая травма наблюдается и в районах с относительно высокой среднегодовой температурой.
Слайд 4Общее охлаждение, или замерзание
Это состояние организма человека, при котором под влиянием неблагоприятных

внешних условий температура его тела опускается до +35°С и ниже .
При этом на фоне гипотермии в организме развиваются функциональные расстройства, характеризующиеся резким угнетением всех жизненных функций, вплоть до их полного угасания.
Течение и исход общего охлаждения зависят от условий, в которых оно происходило, и от общего состояния организма пострадавшего.
Охлаждающая способность внешней среды обусловлена низкой температурой, влажностью и скоростью движения воздуха.
Слайд 5Классификация общего охлаждения по клиническим стадиям
Адинамическая стадия ( температура тела 35-33ºС)
Ступорозная стадия

(температура тела 32-29ºС)
Судорожная(коматозная) стадия (температура тела ниже 29ºС)
Слайд 6Общее охлаждение, или замерзание
Наиболее часто замерзание происходит при высокой влажности и сильном

ветре, причем температура воздуха может находиться в пределах — 4... + 10°С.
На исход холодовой травмы оказывает влияние время воздействия низкой температуры воздуха. Смертельное охлаждение при температуре 0°С у поверхности тела пострадавшего чаще всего наступает через 10—12 ч.
В воде охлаждение происходит намного быстрее, так как ее теплоемкость в 4 раза, а теплопроводность — в 25 раз выше, чем у воздуха. Поэтому пребывание в холодной воде быстрее вызывает общее охлаждение. В ледяной воде человек может погибнуть через 5—10 мин.
Наиболее подвержены воздействию холода лица, находящиеся в алкогольном опьянении, а также люди после тяжелой физической нагрузки. По данным Г. А. Акимова 67,7% погибших от замерзания находились в алкогольном опьянении, а в 28,3% случаев общее охлаждение сочеталось с физическим перенапряжением.
Слайд 7Клиника переохлаждения
Легкая степень (адинамическая стадия)
Бледность кожных покровов, мраморность
Общая слабость, сонливость, нарушение сознания

до сопора
Вначале сохраняется способность к самостоятельному передвижению, затем пропадает
Мышечная дрожь, затем окоченение
Тахикардия, тахипноэ
АД в пределах возрастной нормы или незначительно снижено
Снижение температуры тела до 32-30ºС
Слайд 8Клиника переохлаждения
Средняя степень (ступорозная стадия)
Резкая бледность кожи, исчезновение мраморности
Нарушение сознания в виде

комы I-II ст.
Ригидность мышц, вплоть до невозможности разогнуть конечность (поза «скрюченного человека»)
Брадикардия, брадипноэ, дыхание поверхностное
Снижение АД
Снижение температуры тела до 28-29ºС
Слайд 9Клиника переохлаждения
Тяжелая степень (коматозная стадия)
Резкая бледность кожных покровов и слизистых
Сохраняется ригидность мышц,

тризм жевательной мускулатуры
Кома II-III ст.
Брадикардия сменяется электромеханической диссоциацией и фибрилляцией
Брадипноэ сменяется дыханием типа Чейн-Стокса, затем остановка дыхания
Снижение температуры тела до 26-27ºС
Слайд 10При длительном охлаждении дольше тепло сохраняется температура в центрально расположенных участках тела:

голове и туловище (ядро) и очень быстро снижается в окружающей (скорлупе) – периферических тканях туловища и конечностях. Повышение температуры тела приводит к восстановлению активности ферментативных реакций и повышению метаболических потребностей. При исходно глубокой гипотермии восстановление кровотока и, соответственно, метаболическое обеспечение тканей происходит медленнее, чем восстановление температуры. Быстрое согревание (погружение в теплую воду), без учета адекватности восстановления кровотока в тканях, может привести к развитию необратимых повреждений и гибели пациента.
Слайд 11При длительном охлаждении терапия должна быть направлена на согревание центрально расположенных участков

тела: головы и туловища (ядра), так как обкладывание теплыми грелками или помещение в теплую ванну приведет к смещению относительно холодной крови из (скорлупы) к центру с дальнейшим охлаждением (ядра) и углублением нарушений со стороны жизненно важных органов и систем и в конечном итоге к гибели пациента.
Слайд 12Лечебные мероприятия
При тяжелой степени:
Мероприятия СЛР ( при необходимости)
Внести в теплое помещение
Снять мокрую

одежду
Пассивное согревание
Активное согревание: инфузия теплыми растворами (не более 40-42ºс) и инотропной стимуляции дофамином
Оксигенация теплым увлажненным кислородом
Болюсное введение ГКС, глюкозы, аскорбиновой кислоты, атарактики
По показаниям респираторная поддержка
Возможно согревания путем промывания желудка (лаваж) теплой водой с температурой 40-45 градусов на 20-30 минут.
Слайд 13Лечебные мероприятия
При средней степени:
Внести в теплое помещение
Снять мокрую одежду
Оксигенация теплым увлажненным кислородом
Пассивное

согревание
Активное согревание: внешние по отношению к пострадавшему источники
При брадикардии атропинизация
Болюсное введение ГКС, глюкозы, аскорбиновой кислоты
Инфузия теплыми растворами(не более 40-42ºс),если АД снижено до 60 мм.рт.ст. или ниже
Слайд 14Лечебные мероприятия
При легкой степени:
Внести в теплое помещение
Снять мокрую одежду
Пассивное согревание (укутать в

теплоизолирующие материалы)
Нежный массаж
Напоить теплым чаем, сладким питьем
Слайд 15Отморожение
Отморожение возникает при местном воздействии низких температур.
Наиболее часто страдают открытые части

тела (нос, уши) и конечности. По данным Г. Н. Клинцевича среди пострадавших с отморожениями в 53% случаев наблюдалось поражение верхних конечностей, а в 75% — нижних.
Тяжесть местного поражения холодом зависит от условий, в которых оно произошло, и от состояния пострадавшего.
Наиболее часто встречаются отморожения при высокой влажности воздуха и быстром ветре, причем температура может быть в пределах +6... + 8°С.
Благоприятные условия для отморожения создают тесная обувь и работа без перчаток.
Наиболее подвержены воздействию холода лица, страдающие сосудистыми заболеваниями, авитаминозом, ослабленные недоеданием, физическим утомлением и алкогольное опьянение.
Слайд 16Отморожение
Ведущими в патогенезе отморожений являются сосудистые изменения.
Длительный спазм периферических сосудов приводит

к нарушению микроциркуляции, тромбообразованию и трофическим расстройствам.
При обширных поражениях возникает тяжелая общая реакция организма, обусловленная всасыванием в кровь продуктов распада из зоны некроза, что может привести к развитию острой почечной недостаточности.
Слайд 17Два периода отморожений:
1. Дореактивный.
2. Реактивный.
1. Дореактивный (период гипотермии или скрытый), длится от

нескольких часов и до суток (время нахождения пострадавшего под воздействием на него низкой температуры).
Кожа поврежденной конечности может иметь различный цвет. Чаще всего она бледна, изредка цианотична. На ощуп кожа холодная, в зависимости от глубины поражения малочувствительная или совсем нечувствительная. В области отморожения могут ощущаться жжение и парастезии. Боль не всегда является характерным симптомом; по мере прогрессирования отморожения возникает чувство онемения. В этот период трудно определить степень поражения тканей.
Слайд 18 2. Реактивный период начинается с начала согревания конечностей. Восстанавливается кровообращение и

функция конечности. Наблюдается потепление конечности, покраснение поврежденных областей. Возникает чувство покалывания, желание почесать область отморожения. Появляются боли, а позднее и отечность тканей. При более глубоком поражении болевой фактор может не нарастать, кожа пораженного участка принимает различные оттенки (от выраженной гиперемии или цианотичности до мраморного цвета). Однако выраженность отека и цвет кожи не всегда характеризуют глубину отморожения.
Слайд 19Классификация отморожений
1 степень – экспозиция холодового воздействя обычно невелика. Характеризуется преходящими расстройствами

кровообращения и иннервации без некроза тканей. Поражаются поверхностные слои эпидермиса. Бледность кожи при отогревании сменяется гиперемией. Изредка возможна синюшность или даже мраморная окраска кожи. После согревания тактильная и болевая чувствительность сохранены. Движения в пальцах кисти и стоп активные. Позднее отмечается шелушение эпидермиса и долго сохраняющаяся повышенная чувствительность пораженных участков к холоду. Заживление (эпитализация) 5-7 дней.
Слайд 202 степень – эпидермис некротизируется до базального слоя. На багрово – красной

(иногда синюшной) отечной коже появляются пузыри, наполненные желтоватой прозрачной жидкостью, которые могут образовываться на второй день. Болевая чувствительность сохранена. Отмечается хорошее капиллярное кровотечение из мест укола. После удаления отслоенного эпидермиса обнажается болезненная, розового цвета, покрытая фибрином раневая поверхность. Ногти отпадают, но затем вновь отрастают. Заживление через 2-3 недели, но цианоз и тугоподвижность в суставах сохраняются иногда в течении нескольких месяцев.
Слайд 213 степень – некроз распространяется на кожу и подкожную клетчатку. В начале

реактивного периода образуются пузыри, заполненные геморрагическим содержимым. Начиная с 3-4 суток появляются отчетливые признаки омертвления кожи – она становится темно – красной, нечувствительная к боли и постепенно высыхает, превращаясь в черный струп. Регенерации ногтей не происходит. После демаркации и отторжения омертвевших тканей образуется гранулирующая рана. Лечение оперативное (некрэктомия с последующей аутодермопластикой).
Слайд 224 степень – характерен некроз всех мягких тканей, а также и кости.

После согревания конечность остается синюшной. Эпидермис легко отслаивается, и обнажается дерма темно–вишневого цвета. Отек развивается в первые 1-2 часа. Чувствительность и капиллярное кровотечение отсутствуют. В последующем развивается мумификация или, реже, влажная гангрена тех или иных отделов кисти или стоп. Влажная гангрена чаще развивается при большой площади поражения, т.е. при вовлечении в процесс всей кисти или стопы. Отморожение пальцев протекает по типу мумификации. Демаркация некротизированных тканей наступает на 2-3 неделю. Лечение оперативное (некрэктомия или ампутация).
Слайд 23 Диагностика глубины отморожения
Клинические признаки.
R-графия костей конечностей. 1-2 ст. характеризуются остеопорозом на

ограниченных участках костей, 2-3 ст. диффузный и пятнисто-ячеистый остеопороз, 4 ст. процессы литического и некротического характера.
Ангиографические.
Реографические (снятие реограм).
Радиоизотопный метод.
Термография - основана на способности тепловизоров регистрировать спонтанное инфракрасное излучение с поверхности тела человека (на уровне микроциркуляции).
Слайд 24Диагностика степени отморожения конечностей по клиническим данным

Слайд 25Первая помощь и лечение (1)
Прекращение охлаждающего действия внешней среды. Сменить на пострадавшим

сырую обувь и одежду, тепло укрыть, дать горячую пищу и питьё. Накладывание теплоизолируюших повязок на охлажденные сегменты конечностей, используют толстые ватно-марлевые повязки: стерильная салфетка –вата-бинт (вата толщиной до 5 см или любые подручные средства). Это обеспечивает прекращение охлаждения извне и постепенное согревание конечности из глубины, параллельно с восстановлением кровообращения. Теплоизолируюшая повязка не снимается в течение 6-10 часов. При оказании первой помощи нельзя прибегать к оттиранию пораженных участков снегом, погружению конечностей в холодную воду, так как это увеличивает продолжительность тканевой гипотермии, дополнительно травмирует кожу, повреждает сосуды.
Слайд 26Первая помощь и лечение (2)
В дореактивный период желательно внутриартериально, если не получается

то внутривенно (в 20 гр. шприц), добавляем 0,5 мл 5 % раствора пентамина + 1,0 - 1% раствора никотиновой кислоты + 2,0 но-шпы и разводим 0,25 % раствором новокаина до 20 мл, а во второй 20 гр. шприц берем 5 тыс. гепарина и разводим 0, 25 % раствором новокаина до 20 мл. Вводим болюсно в первые сутки каждые 6 часов. В/в вводим препараты улучшающие реологические свойства крови: трентал (пентоксифиллин) – 5-10 мл, курантил 1-2 мл.
Если при внутриартериальном введении шприца, в котором никотиновая кислота появится жар в кончиках пальцев, это говорит о том, что отморожение неглубокое (1 или 2 ст.). Также вводим столбнячный анатоксин. Внутрь можно дать 1 гр. ацетилсалициловой кислоты.
Слайд 27В стационаре через дозаторы постоянная внутриартериальная инфузия препаратов в бедренную или плечевую

артерии: реополиглюкин (препараты ГЭК, новокаин, пентамин, нош-па, никотиновая кислота, трентал, гепарин, витамины группы В и С, димедрол, даларгин и другие. При отсутствии шприцевых дозаторов внутривенная инфузия этих же препаратов. Внутриартериальная инфузия продолжается 5-7 дней до сформирования линии демаркации, которая формируется через 7-8 дней. На 7-10 сутки больному делается некрэктомия или ампутация конечности с последующей аутодермопластикой. При в/в инфузии демаркационная линия формируется на 14-21 день и соответственно некрэктомия или ампутация конечности с последующей аутодермопластикой проводится на 17 -21 сутки.


























 Значение анатомо-физиологических особенностей детского организма при организации ухода за детьми
Значение анатомо-физиологических особенностей детского организма при организации ухода за детьми Методика Child–Pugh score.MELD
Методика Child–Pugh score.MELD Artificial heart
Artificial heart Хламидиоз
Хламидиоз Патофизиология почек
Патофизиология почек Гипофиздің аденомасы
Гипофиздің аденомасы Средства и формы ЛФК
Средства и формы ЛФК Celtra Press. Клиническое образование
Celtra Press. Клиническое образование Имплантация в стоматологии
Имплантация в стоматологии БД Факторы риска онкология
БД Факторы риска онкология Ишемический колит
Ишемический колит Гностические зрительные расстройства
Гностические зрительные расстройства Антигены
Антигены Железодефицитная анемия
Железодефицитная анемия Инфузионная терапия и применение инотропных препаратов в неонатологии
Инфузионная терапия и применение инотропных препаратов в неонатологии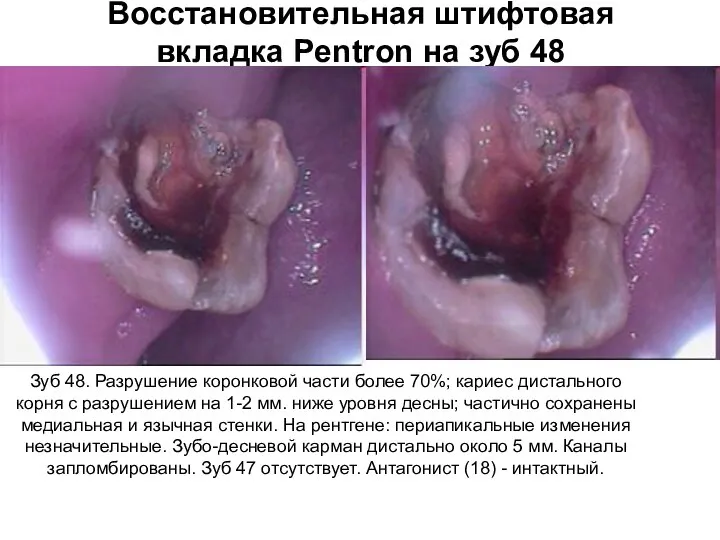 Восстановительная штифтовая вкладка Pentron на зуб 48
Восстановительная штифтовая вкладка Pentron на зуб 48 Анатомо-физиологические особенности сердечно-сосудистой системы у детей
Анатомо-физиологические особенности сердечно-сосудистой системы у детей Плевра куысына сұйықтық жиналу синдромы. Тыныс жетіспеушілігі синдромы
Плевра куысына сұйықтық жиналу синдромы. Тыныс жетіспеушілігі синдромы Хроническая патология органов пищеварения у детей
Хроническая патология органов пищеварения у детей Патогенез и методы диагностики острых нарушений мозгового кровообращения
Патогенез и методы диагностики острых нарушений мозгового кровообращения Инфекции
Инфекции Методы диагностики беременности и бесплодия
Методы диагностики беременности и бесплодия Фармакогенетика. Фармакогенетикадағы дәрілік заттың генетикалық факторға қатысы
Фармакогенетика. Фармакогенетикадағы дәрілік заттың генетикалық факторға қатысы Болезни нервной системы
Болезни нервной системы Экрадент. Возрождение космических технологий в стоматологии
Экрадент. Возрождение космических технологий в стоматологии Ревматизм
Ревматизм Лекарственные средства, применяемые при недостаточности коронарного кровообращения (антиангинальные средства)
Лекарственные средства, применяемые при недостаточности коронарного кровообращения (антиангинальные средства) ЖШС Амиран шаруашылығындағы сауын қондырғыларын санитариялық өңдеу шараларының тиімділігін бағалау
ЖШС Амиран шаруашылығындағы сауын қондырғыларын санитариялық өңдеу шараларының тиімділігін бағалау