Клинический протокол лечения больных COVID-19, находящихся на стационарном лечении в медицинских организациях города Москвы
- Главная
- Медицина
- Клинический протокол лечения больных COVID-19, находящихся на стационарном лечении в медицинских организациях города Москвы

Содержание
- 2. ПРОТОКОЛ ЛЕЧЕНИЯ ПАЦИЕНТОВ В ЗАВИСИМОСТИ ОТ СТЕПЕНИ ТЯЖЕСТИ И ВРЕМЕНИ НАЧАЛА ЗАБОЛЕВАНИЯ Критерии тяжести состояния пациента
- 3. ПРОТОКОЛ ЛЕЧЕНИЯ ПАЦИЕНТОВ В ЗАВИСИМОСТИ ОТ СТЕПЕНИ ТЯЖЕСТИ И ВРЕМЕНИ НАЧАЛА ЗАБОЛЕВАНИЯ Признаки бактериальной инфекции:- лейкоцитоз
- 4. ПРИМЕНЕНИЕ БЛОКАТОРОВ ИНТЕРЛЕЙКИНОВ И JAK-КИНАЗ Предотвращение гипериммунной реакции (раннее временное окно): • ингибиторы JAK-киназ (тофацитиниб и
- 5. ПРОТОКОЛ ИСПОЛЬЗОВАНИЯ ГЛЮКОКОРТИКОСТЕРОИДОВ Цитокиновый шторм. Прогрессирование синдрома активации макрофагов. Фаза консолидации с сохраняющейся гипоксемией. Рефрактерный септический
- 6. ПРОТОКОЛ ПРИМЕНЕНИЯ АНТИКОАГУЛЯНТНОЙ И АНТИАГРЕГАНТНОЙ ТЕРАПИИ Список возможных к назначению антитромботических препаратов для лечения COVID-19 у
- 7. ПРОТОКОЛ ИСПОЛЬЗОВАНИЯ ПЛАЗМЫ РЕКОНВАЛЕСЦЕНТОВ (РСЗП) 1. Выявление РНК SARS CoV-2 методом ПЦР в мазке со слизистой
- 8. ПРОТОКОЛ ПРИМЕНЕНИЯ ТЕРМИЧЕСКОГО ГЕЛИОКСА Течение: легкое, среднее и среднетяжелое. SpO2 ≥ 93 %. Показания: Противопоказания: SрО2
- 9. СХЕМЫ АНТИМИКРОБНОЙ ТЕРАПИИ ПНЕВМОНИИ НА ФОНЕ COVID-19 Имеются факторы риска: Тяжелая сопутствующая патология ХБП 3-5ст, гемодиализ,
- 11. Скачать презентацию
Слайд 2ПРОТОКОЛ ЛЕЧЕНИЯ ПАЦИЕНТОВ В ЗАВИСИМОСТИ ОТ СТЕПЕНИ ТЯЖЕСТИ И ВРЕМЕНИ НАЧАЛА ЗАБОЛЕВАНИЯ
Критерии
ПРОТОКОЛ ЛЕЧЕНИЯ ПАЦИЕНТОВ В ЗАВИСИМОСТИ ОТ СТЕПЕНИ ТЯЖЕСТИ И ВРЕМЕНИ НАЧАЛА ЗАБОЛЕВАНИЯ
Критерии
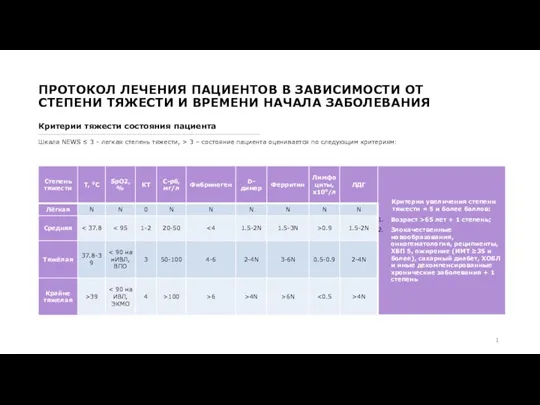
Шкала NEWS ≤ 3 - легкая степень тяжести, > 3 – состояние пациента оценивается по следующим критериям:
Слайд 3ПРОТОКОЛ ЛЕЧЕНИЯ ПАЦИЕНТОВ В ЗАВИСИМОСТИ ОТ СТЕПЕНИ ТЯЖЕСТИ И ВРЕМЕНИ НАЧАЛА ЗАБОЛЕВАНИЯ
Признаки
ПРОТОКОЛ ЛЕЧЕНИЯ ПАЦИЕНТОВ В ЗАВИСИМОСТИ ОТ СТЕПЕНИ ТЯЖЕСТИ И ВРЕМЕНИ НАЧАЛА ЗАБОЛЕВАНИЯ
Признаки

Лечение антицитокиновыми препаратами или гормонами.
Сопутствующие заболевания, сопровождающиеся иммуносупрессией.
Слайд 4ПРИМЕНЕНИЕ БЛОКАТОРОВ ИНТЕРЛЕЙКИНОВ И JAK-КИНАЗ
Предотвращение гипериммунной реакции (раннее временное окно):
• ингибиторы JAK-киназ (тофацитиниб
ПРИМЕНЕНИЕ БЛОКАТОРОВ ИНТЕРЛЕЙКИНОВ И JAK-КИНАЗ
Предотвращение гипериммунной реакции (раннее временное окно):
• ингибиторы JAK-киназ (тофацитиниб

• п\к ингибитор ИЛ-6 (олокизумаб);
• п\к ингибиторы рецептора ИЛ-6 (левилимаб, тоцилизумаб сарилумаб);
• п\к ингибитор ИЛ-17A (нетакимаб).
Условия назначения:
КТ 1-2 с 2-мя и более признаками:
• 93 ≤ SpO2 < 97;
• 3N < СРБ < 10N;
• лихорадка > 38 °С в течение 3-х дней;
• абсолютное число лимфоцитов < 1,0*109/л.
Оценка эффективности:
• лихорадка купируется на 3-4 сутки,
• восстановление сатурации на 2-3 сутки,
• рост лимфоцитов со 2-3 суток,
• тенденция к нормализации уровня С-реактивного белка на 4-5 день.
При отрицательной динамике: лихорадка, снижение сатурации кислорода, прогрессирование легочного поражения по данным КТ, нарастание уровня СРБ, ферритина – см. лечебную схему тяжелой степени тяжести.
Купирование гипериммунной реакции:
• в\в ингибиторы рецептора ИЛ-6 / ИЛ-1 (тоцилизумаб/ сарилумаб/ канакинумаб)
Условия назначения:
КТ 2-4 с 2-мя и более признаками:
• снижение SpO2 ≤ 93%;
• СРБ > 10N или рост уровня СРБ в 3 раза на 7-12 день заболевания или ИЛ6 > 40;
• лихорадка >38 °С в течение 3-5 дней;
• абсолютное число лимфоцитов < 1,0*109/л.
При отсутствии или недостаточном клиническом эффекте возможна комбинация п\к ингибитора IL-6 (олокизумаб) с в\в формами или дополнительное назначение (эскалация дозы) ингибиторов рецептора ИЛ-6 через 8-12 часов.
Средняя степень тяжести
Тяжелая степень тяжести
Слайд 5ПРОТОКОЛ ИСПОЛЬЗОВАНИЯ ГЛЮКОКОРТИКОСТЕРОИДОВ
Цитокиновый шторм.
Прогрессирование синдрома активации макрофагов.
Фаза консолидации с сохраняющейся гипоксемией.
Рефрактерный септический
ПРОТОКОЛ ИСПОЛЬЗОВАНИЯ ГЛЮКОКОРТИКОСТЕРОИДОВ
Цитокиновый шторм.
Прогрессирование синдрома активации макрофагов.
Фаза консолидации с сохраняющейся гипоксемией.
Рефрактерный септический

Метилпреднизолон в дозе 1 мг/кг/введение внутривенно каждые 12 часов
Метилпреднизолон 120 мг/внутривенно каждые 8 часов.
Дексаметазон в дозе 20 мг/сутки внутривенно за 1 или 2 введения.
Гидрокортизон в дозе 200 -300 мг/сутки при септическом шоке.
Показания:
Режим дозирования:
Слайд 6ПРОТОКОЛ ПРИМЕНЕНИЯ АНТИКОАГУЛЯНТНОЙ И АНТИАГРЕГАНТНОЙ ТЕРАПИИ
Список возможных к назначению антитромботических препаратов для
ПРОТОКОЛ ПРИМЕНЕНИЯ АНТИКОАГУЛЯНТНОЙ И АНТИАГРЕГАНТНОЙ ТЕРАПИИ
Список возможных к назначению антитромботических препаратов для
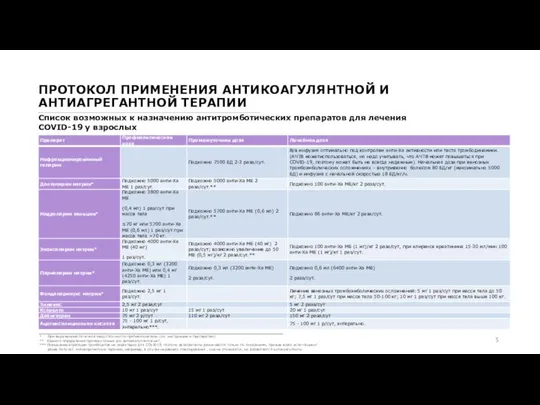
* При выраженной почечной недостаточности противопоказаны (см. инструкцию к препаратам);
** Единого определения промежуточных доз антикоагулянтов нет;
*** Повышение агрегации тромбоцитов не характерно для COVID19, поэтому дезагреганты разначаются только по показаниям, прежде всего если пациент ранее получал антиагрегантную терамию, например, в случае недавнего стентирования , она не отменяется, но добавляются антикоагулянты.
Слайд 7ПРОТОКОЛ ИСПОЛЬЗОВАНИЯ ПЛАЗМЫ РЕКОНВАЛЕСЦЕНТОВ (РСЗП)
1. Выявление РНК SARS CoV-2 методом ПЦР в мазке
ПРОТОКОЛ ИСПОЛЬЗОВАНИЯ ПЛАЗМЫ РЕКОНВАЛЕСЦЕНТОВ (РСЗП)
1. Выявление РНК SARS CoV-2 методом ПЦР в мазке

2. Наличие признаков: SрO2 ниже 95% при дыхании воздухом, потребность в ингаляции кислорода/СPAP/ИВЛ, абсолютное число лимфоцитов менее 1,2 109/л или коэффициент абс. нейтрофилы / абс. лимфоциты от 3,13 и более.
3. Отсутствие динамики в течение 24-48 часов или отрицательная динамика через 12-24 часа на стартовой терапии.
4. Длительность заболевания не более 7-9 дней с момента появления первых симптомов, позже по особым показаниям.
5. Нормальное или незначительно повышенное содержание изотипов IgG и IgM к SARS-Cov-2 (в том числе и при длительном периоде прошедшем с начала болезни).
Показания:
Противопоказания:
1. Аллергические реакции на введение плазмы в анамнезе.
2. Содержание изотипов IgG и IgM к SARS-Cov-2 более 1.5 норм.
3. Признаки волемической перегрузки.
4. Фаза «цитокинового шторма» и/или развернутой полиорганной недостаточности.
5. Присоединение септических осложнений: тяжелая бактериальная пневмония, септический шок.
Не рекомендуется в связи с низкой эффективностью:
1. Период более 2-х недель сначала заболевания.
2. Пациенты на инвазивной ИВЛ и ЭКМО.
Режим дозирования:
1. Применяется 1 доза рСЗП с титром ВНА от 1:80 и выше в объеме от 200-325 мл для однократной трансфузии.
2. Возможно выполнение повторной трансфузии рСЗП в таком же объеме и титре (от другого донора) в течение суток после первой трансфузии.
Слайд 8ПРОТОКОЛ ПРИМЕНЕНИЯ ТЕРМИЧЕСКОГО ГЕЛИОКСА
Течение: легкое, среднее и среднетяжелое.
SpO2 ≥ 93 %.
Показания:
Противопоказания:
SрО2
ПРОТОКОЛ ПРИМЕНЕНИЯ ТЕРМИЧЕСКОГО ГЕЛИОКСА
Течение: легкое, среднее и среднетяжелое.
SpO2 ≥ 93 %.
Показания:
Противопоказания:
SрО2

Невозможность дышать через лицевую маску.
ИВЛ.
Методика:
Ингаляция смеси гелий – кислород (Не – 79 %, О2 – 21 %) температурой 85-96 °C, с постепенным повышением фракции О2 каждую 1 минуту на 2 % до достижения целевых показателей SpO2 97-99 %.
При 85 ≤ SpO2 ≤ 92 % ингаляция t-Не/О2 в соотношении Не – 70 %, О2 – 30 % с Т 85-96 °С, с постепенным повышением концентрации О2 каждую
1 минуту на 2% до целевых значений SpO2 97-99 %.
При SpO2 < 85% ингаляция t-Не/О2 в соотношении Не – 65 %, О2 – 35 % с Т 75-84 °С, с постепенным повышением концентрации О2 на 2 % в 1 минуту, но не более чем 50 % до соотношения 50:50 % для поддержания SрO2 97-99 %.
Ингаляции проводятся ежедневно по 60 минут в сутки в течение 10 дней. Длительность однократной ингаляции не менее 7-10 минут в зависимости от переносимости процедуры.
Концентрация Не и О2 подбираются индивидуально каждому пациенту в пределах 79-50 % и от 21-50 %, соответственно, для поддержания SpO2 в пределах 97-99 %. Выбор температурного режима также осуществлялся индивидуально в пределах 75оС - 100оС в зависимости от показателя сатурации, дыхательного объема и комфортности пациента.
Слайд 9СХЕМЫ АНТИМИКРОБНОЙ ТЕРАПИИ ПНЕВМОНИИ
НА ФОНЕ COVID-19
Имеются факторы риска:
Тяжелая сопутствующая патология ХБП
СХЕМЫ АНТИМИКРОБНОЙ ТЕРАПИИ ПНЕВМОНИИ
НА ФОНЕ COVID-19
Имеются факторы риска:
Тяжелая сопутствующая патология ХБП
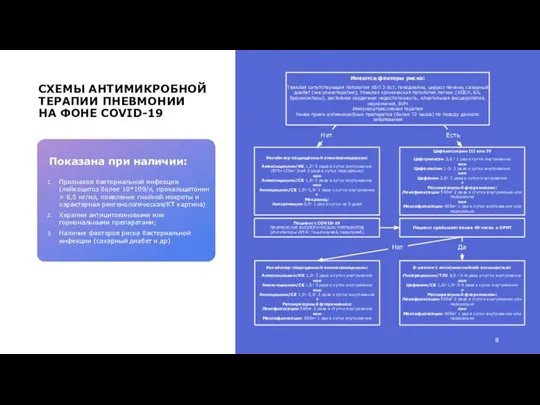
Иммуносупрессивная терапия
Ранее прием антимикробных препаратов (более 72 часов) по поводу данного заболевания
Показана при наличии:
Признаков бактериальной инфекции (лейкоцитоз более 10*109/л, прокальцитонин > 0,5 нг/мл, появление гнойной мокроты и характерная ренгенологическая/КТ картина)
Херапии антицитокиновыми или гормональными препаратами;
Наличие факторов риска бактериальной инфекции (сахарный диабет и др)
Ингибитор-защищенный аминопенициллин:
Амоксициллин/КК 1,2г 3 раза в сутки внутривенно (875+125мг 1таб 2 раза в сутки перорально)
или
Амоксициллин/СБ 1,5г 3 раза в сутки внутривенно
или
Ампициллин/СБ 1,5г-3,0г 3 раза в сутки внутривенно
+
Макролид:
Азитромицин 0,5г 1 раз в сутки на 5 дней
Цефалоспорин III или IV
Цефтриаксон 2,0 г 1 раз в сутки внутривенно
или
Цефотаксим 1-2г 3 раза в сутки внутривенно
или
Цефепим 2,0г 2 раза в сутки внутривенно
+
Респираторный фторхинолон:
Левофлоксацин 500мг 2 раза в стутки внутривенно или перорально
или
Моксифлоксацин 400мг 1 раз в сутки внутривенно или перорально
Пациент с COVID-19
ПРИМЕНЕНИЕ БИОЛОГИЧЕСКИХ ПРЕПАРАТОВ
(Ингибиторы ИЛ-6: тоцилизумаб, сарилумаб)
Пациент пребывает более 48 часов в ОРИТ
Β-лактам с антисинегнойной активностью:
Пиперациллин/ТАЗ 4,5 г 3-4 раза в сутки внутривенно
или
Цефепим/СБ 1,0+1,0г 2-4 раза в сутки внутривенно
+
Респираторный фторхинолон:
Левофлоксацин 500мг 2 раза в стутки внутривенно или перорально
или
Моксифлоксацин 400мг 1 раз в сутки внутривенно или перорально
Ингибитор-защищенный аминопенициллин:
Амоксициллин/КК 1,2г 2 раза в сутки внутривенно
или
Амоксициллин/СБ 1,5г 2 раза в сутки внутривенно
или
Ампициллин/СБ 1,5г-3,0г 3 раза в сутки внутривенно
+
Респираторный фторхинолон:
Левофлоксацин 500мг 2 раза в стутки внутривенно
или
Моксифлоксацин 400мг 1 раз в сутки внутривенно
Нет
Есть
Да
Нет
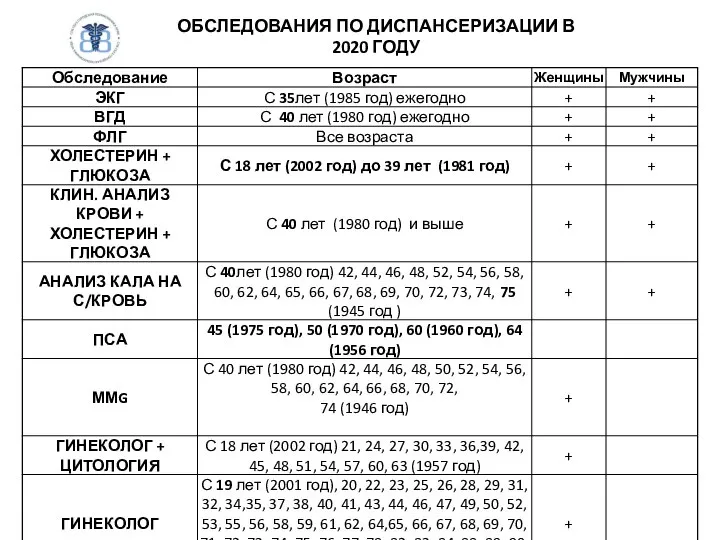 Обследования по возрасту
Обследования по возрасту Основы микрососудистой хирургии
Основы микрососудистой хирургии Лечебная физическая культура
Лечебная физическая культура Самоучитель по остеопорозу для населения. (Часть 2)
Самоучитель по остеопорозу для населения. (Часть 2) Искусственная вентиляция лёгких Рот в рот, рот в нос
Искусственная вентиляция лёгких Рот в рот, рот в нос ВКР: Безопасность медицинского персонала при оказании помощи больным коронавирусом
ВКР: Безопасность медицинского персонала при оказании помощи больным коронавирусом Внутричерепная гипертензия
Внутричерепная гипертензия Особенности обследования больных с повреждениями и заболеваниями опорнодвигательного аппарата
Особенности обследования больных с повреждениями и заболеваниями опорнодвигательного аппарата Тема: Управление стрессами, или Как преодолеть постоянное напряжение на рабочем месте?
Тема: Управление стрессами, или Как преодолеть постоянное напряжение на рабочем месте? Ұрық қабықшасының уақытынан бұрын босану алдында жарылуы
Ұрық қабықшасының уақытынан бұрын босану алдында жарылуы Человек - хозяин своего здоровья
Человек - хозяин своего здоровья Череп. Строение черепа
Череп. Строение черепа Частная психопатология
Частная психопатология Препарат Эквамер® при артериальной гипертонии и дислипидемии
Препарат Эквамер® при артериальной гипертонии и дислипидемии Пневмония 2021 Манищенкова
Пневмония 2021 Манищенкова Расширение перечня мероприятий профилактике и защите от коронавирусной инфекции COVID-19
Расширение перечня мероприятий профилактике и защите от коронавирусной инфекции COVID-19 Современные аспекты лабораторной диагностики поражений печени при хронических вирусных гепатитах В, С, D
Современные аспекты лабораторной диагностики поражений печени при хронических вирусных гепатитах В, С, D Оспа обезьян. Этиология, клиника, диагностика
Оспа обезьян. Этиология, клиника, диагностика Фармацевтическое производство и продажа лекарств. ГК “G-Health”
Фармацевтическое производство и продажа лекарств. ГК “G-Health” Основы сердечно-легочной реанимации. Лекция
Основы сердечно-легочной реанимации. Лекция Uchenie_o_skeletnykh_myshtsakh
Uchenie_o_skeletnykh_myshtsakh Электроимпульсная терапия в кардиологии, показания, методика проведение, осложнение и их профилактика
Электроимпульсная терапия в кардиологии, показания, методика проведение, осложнение и их профилактика Фурункул
Фурункул Первая помощь
Первая помощь Особенности питания в послеоперационном периоде при различных вмешательствах
Особенности питания в послеоперационном периоде при различных вмешательствах 695cbf6b-f690-48c9-acb3-4b1ee76b4469
695cbf6b-f690-48c9-acb3-4b1ee76b4469 Медико-генетическое консультирование
Медико-генетическое консультирование Анатомо-физиологические особенности женского организма. Таз с акушерской точки зрения. Плод как объект родов
Анатомо-физиологические особенности женского организма. Таз с акушерской точки зрения. Плод как объект родов