Содержание
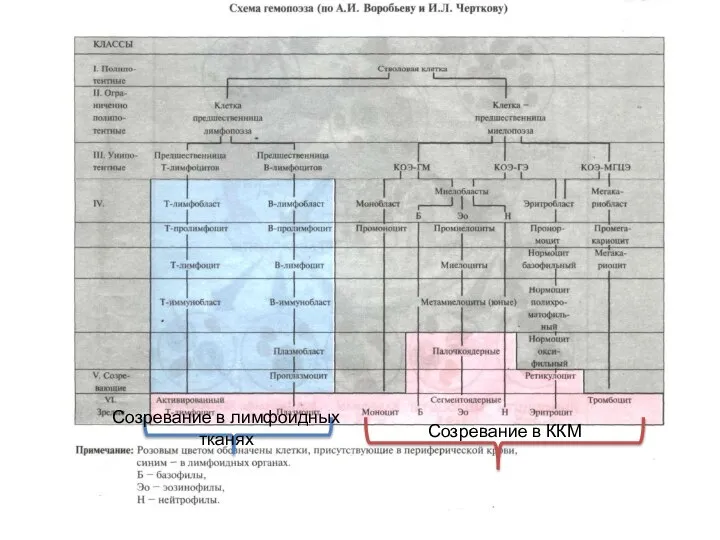
- 2. Созревание в ККМ Созревание в лимфоидных тканях
- 3. Лимфопролиферативный синдром симптомокомплекс, объединяющий все клинические, физикальные и параклинические синдромы, причиной которых является гиперплазия лимфоидной ткани
- 4. Лимфоидные органы первичные (центральные) лимфоидные органы — это красный костный мозг и тимус; вторичные лимфоидные органы
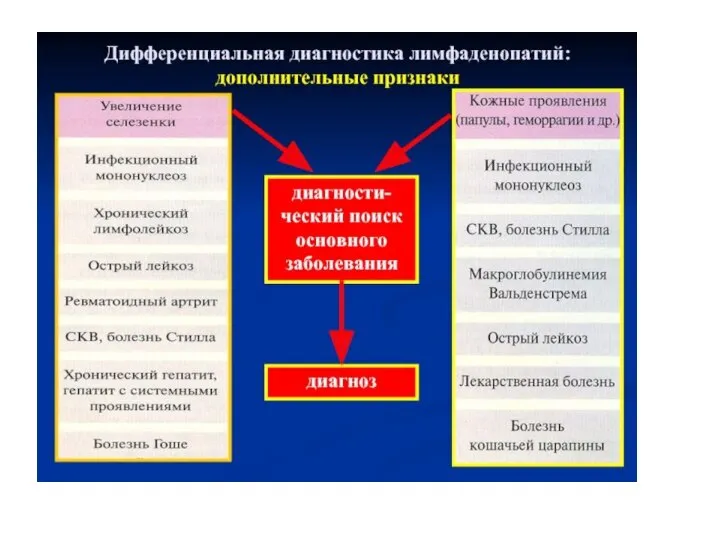
- 5. Клиника лимфопролиферативного синдрома: 1. синдром лимфаденопатии (увеличение одного или нескольких лимфатических узлов); 2. синдром спленомегалии (увеличение
- 6. Синдром лимфаденопатии – одиночное (локальное), регионарное или генерализованное увеличение лимфатических узлов.
- 7. Лимфаденопатии (патогенетические типы) 1. Воспалительные (лимфадениты) - регионарные - генерализованные 2. Иммунные - реактивные - на
- 8. признаки острого воспаления (проявления острого лимфаденита) - болезненность лимфоузла, покраснение кожи над его поверхностью, местная гипертермия,
- 11. К группе лимфопролиферативных заболеваний относят: Острый лимфобластный лейкоз Хронический лимфолейкоз Парапротеинемические гемобластозы Лимфогранулематоз (ходжкинская лимфома) Неходжкинские
- 12. Хронический лимфолейкоз – (ХЛЛ) Доброкачественная опухоль, субстратом которой являются преимущественно морфологические зрелые лимфоциты.
- 13. ХРОНИЧЕСКИЙ ЛИМФОЛЕЙКОЗ клональное лимфопролиферативное заболевание, характеризующееся пролиферацией и увеличением в периферической крови количества зрелых лимфоцитов на
- 14. Клиническая картина: С-м лимфаденопатии (л/у – шейные, подмышечные, паховые, средостение, брюшная полость). Консистенция тестоватая, безболезненные, подвижные.
- 15. Стадии ХЛЛ Начальная л/у 1 – 2-х групп, L ≤ 30-50х109/л Развернутая нарастающий L-оз рост л/у
- 16. Диагностика 1. абсолютный лимфоцитоз в крови 2. > 30% лимфоцитов в пунктате костного мозга (стернальная пункция)
- 17. Диагностика Иммунофенотипирование лимфоцитов: ко-экспрессия CD-19, CD-23, CD-5 Цитогенетическое исследование Выявление лимфопролиферции: рентген, УЗИ, КТ, МРТ
- 18. Осложнения ХЛЛ 1. ↑ чувствительность к инфекциям: пневмонии, флегмоны, herpes zoster, herpes simplex, плевриты 2. аутоиммунная
- 19. Варианты ХЛЛ Т-лимфоцитарный 1,5-5%, невысокий лейкоцитоз, спленомегалия, поражение кожи Костномозговой лимфоцитоз, цитопения, без лимфоаденопатии и спленомегалии
- 20. Стадии заболевания по J.L.Binet, 1986
- 21. Лечение Выжидательная тактика при компенсации Полихимиотерапия Моноклональные антитела Трансплантация стволовых клеток Лучевая терапия Симптоматическая терапия осложнений
- 22. Химиотерапия Глюкокортикостероиды (преднизолон) Алкилирующие препараты (циклофосфан, алкеран) Алкалоиды барвинка (винкристин, винбластин) Антрациклины (даунорубицин, адриамицин) Флударабин Бендамустин
- 23. Моноклональные антитела РИТУКСИМАБ (МАБТЕРА) – к CD-20 АЛЕМТУЗУМАБ (КЭМПАС) – к CD-52
- 24. Примеры схем терапии СOP – циклофосфан, винкристин, преднизолон R-CHOP – мабтера, циклофосфан, доксорубицин, преднизолон FluCam –
- 25. Прогноз Средняя длительность жизни: В 15% (быстропрогрессирующая форма) – 2-3 года В 50-55% - 8-10 лет
- 26. К группе лимфопролиферативных заболеваний относят: Острый лимфобластный лейкоз Хронический лимфолейкоз Парапротеинемические гемобластозы Лимфогранулематоз (ходжкинская лимфома) Неходжкинские
- 27. Лимфомы –гемобластозы, опухолевым субстратом которых являются подвергшиеся злокачественной трансформации лимфоидные клетки различных фаз дифференцировки. Разновидность лимфом,
- 29. Лимфома Ходжкина – это злокачественная опухоль лимфоидной ткани с клональной пролиферацией В-клеток зародышевых центров лимфоузлов.
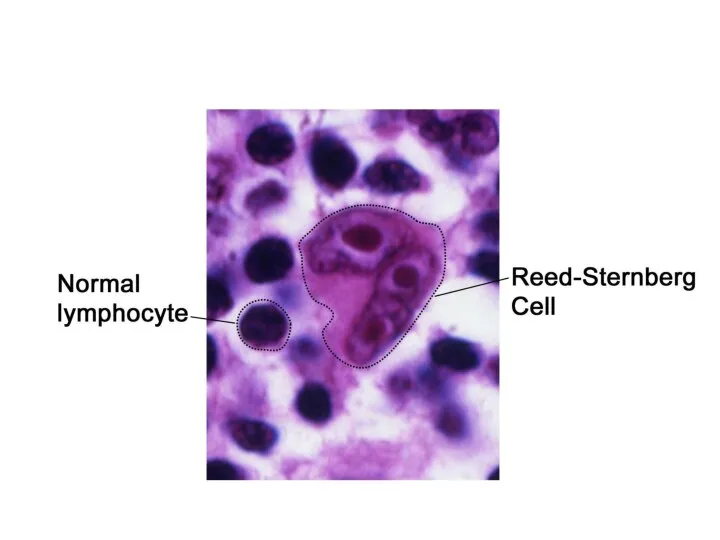
- 30. ЛИМФОГРАНУЛЕМАТОЗ (лимфома Ходжкина) - злокачественное заболевание лимфоидной ткани, характеризующееся образованием гранулем с клетками Рид-Березовского-Штернберга Впервые описано
- 31. ВОЗ, 2008 г. ВАРИАНТЫ «ЛИМФОМЫ ХОДЖКИНА» 1.Лимфоидное преобладание 2.Классическая Болезнь Ходжкина - нодулярный склероз - смешанно-клеточный
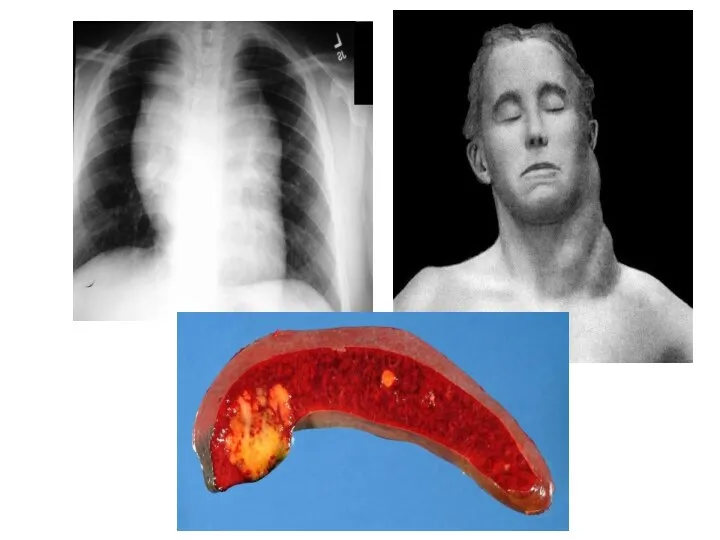
- 32. Клиническая картина Периферическая и (или) внутренняя лимфоаденопатия Опухолевая интоксикация Одышка, кашель, синдром сдавления ВПВ при внутригрудной
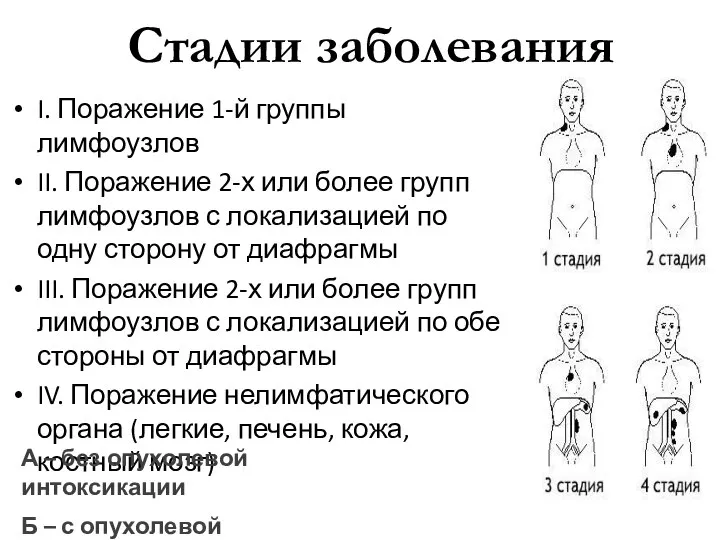
- 34. Стадии заболевания I. Поражение 1-й группы лимфоузлов II. Поражение 2-х или более групп лимфоузлов с локализацией
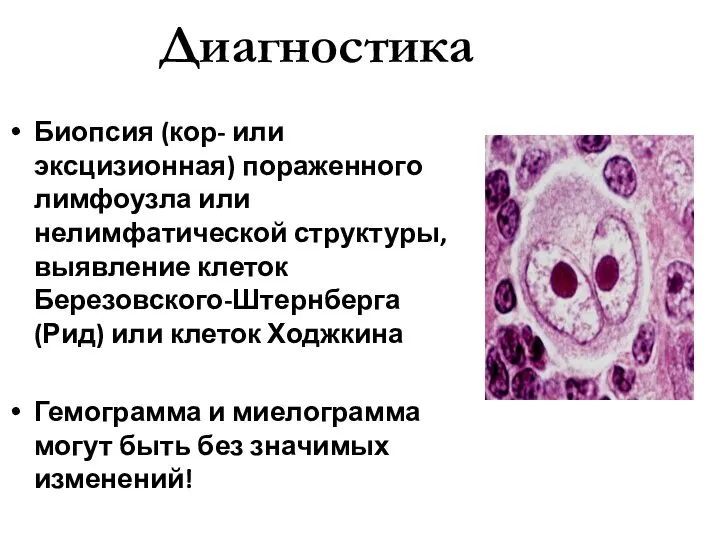
- 35. Диагностика Биопсия (кор- или эксцизионная) пораженного лимфоузла или нелимфатической структуры, выявление клеток Березовского-Штернберга (Рид) или клеток
- 36. Морфологические варианты Лимфоидное преобладание (15%, молодой возраст, мужчины, ранние стадии, благоприятный прогноз) Лимфоидное истощение (менее 5%,
- 37. Лечение Лучевая терапия (ранние стадии) Полихимиотерапия (BEACOPP – блеомицин, этопозид, адриамицин, циклофосфамид, винкристин, прокарбазин, преднизолон) Трансплантация
- 38. Прогноз 5-летняя безрецидивная выживаемость: В I и II-й стадиях – 90% В IIIА стадии – 80%
- 39. К группе лимфопролиферативных заболеваний относят: Острый лимфобластный лейкоз Хронический лимфолейкоз Парапротеинемические гемобластозы Лимфогранулематоз (ходжкинская лимфома) Неходжкинские
- 40. НЕХОДЖКИНСКИЕ ЛИМФОМЫ гетерогенная группа злокачественных опухолевых заболеваний лимфоидной ткани, морфологическим субстратом которых являются лимфоциты Болеют около
- 41. Неходжкинские лимфомы (лимфосаркомы) Гетерогенная группа неопластических заболеваний, происходящих из иммунной системы Клеткой источником опухоли является клетка
- 43. Классификация В-клеточные Диффузная В-крупноклеточная Фолликулярная MALT-лимфома Из клеток зоны мантии Мелкоклеточная лимфоцитарная Из клеток маргинальной зоны
- 44. Классификация Индолентные (лимфоцитомы) - лимфомы с низкой степенью злокачественности Промежуточной степени злокачественности Агрессивные (лимфосаркомы)
- 45. Классификация стадии лимфом I стадия - увеличение одной группы лимфатических узлов II стадия - увеличение двух
- 46. Клиническая картина Местные симптомы Лимфоаденопатия Экстранодальное поражение Опухолевая интоксикация
- 47. Клиническая картина Симптомы интоксикации не вызывает ни каких субъективных ощущений у больного и может быть обнаружена
- 48. Диагностика В анализе крови: часто нет никаких изменений может быть анемия, тромбоциемия, лейкоцитоз (лимфоцитоз, эозинофилия). Цитопенический
- 49. Диагноз лимфомы основывается на исследовании морфологического субстрата опухоли – Биопсия (хирургическое удаление) пораженного лимфатического узла с
- 50. Лимфома Беркитта Высокая степень злокачественности Ассоциирована с EBV Встречается в Центральной Африке, реже – в США
- 51. MALT-лимфома Локализация – желудок, реже - кишечник Ассоциирована с H. Pylori (90% случаев) Ассоциирована с Campylobacter
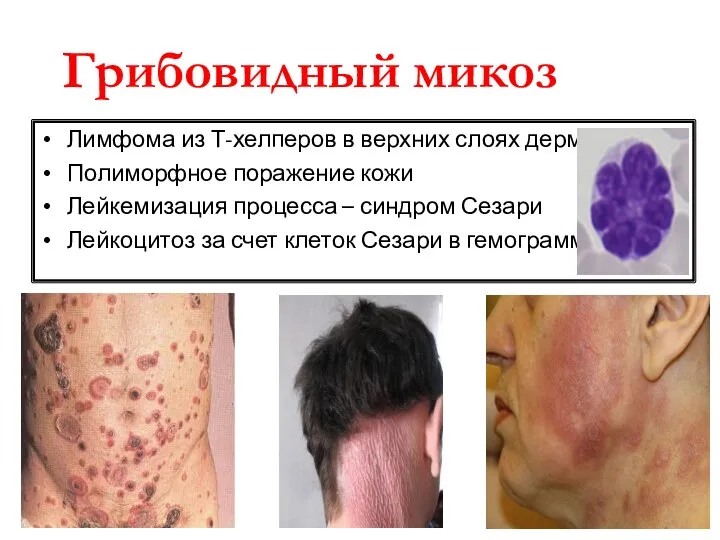
- 52. Грибовидный микоз Лимфома из Т-хелперов в верхних слоях дермы Полиморфное поражение кожи Лейкемизация процесса – синдром
- 53. Лечение Полихимиотерапия (CHOP при В-лимфомах) Лучевая терапия Моноклональные антитела (Ритуксимаб, Ибритумомаб) Трансплантация стволовых клеток Интерферон α
- 54. Прогноз Средняя 5-летняя выживаемость (все типы, США) – 69% Выше 70% при лимфомах маргинальной зоны, мальтомах,
- 55. К группе лимфопролиферативных заболеваний относят: Острый лимфобластный лейкоз Хронический лимфолейкоз Парапротеинемические гемобластозы Лимфогранулематоз (ходжкинская лимфома) Неходжкинские
- 56. Парапротеинемические гемобластозы Миеломная болезнь Макроглобулинемия Вандельстрема Болезнь тяжелых цепей особенностью данных гемобластозов является сохранение способности В-лимфоцитов
- 58. Скачать презентацию














































 Деформации носа. Операции
Деформации носа. Операции Көз алмасын қозғалтатын бұлшық еттер анатомиясы. IV жұп нервтер
Көз алмасын қозғалтатын бұлшық еттер анатомиясы. IV жұп нервтер Этика и деонтология медработника. Обазанности младшего медперсонала. Санэпид режим
Этика и деонтология медработника. Обазанности младшего медперсонала. Санэпид режим Гигиена детей и подростков. Определение, причины выделения
Гигиена детей и подростков. Определение, причины выделения Жизненный цикл чесоточного клеща s.scabiei (l.) как основа диагностики, лечения и профилактики чесотки
Жизненный цикл чесоточного клеща s.scabiei (l.) как основа диагностики, лечения и профилактики чесотки Коматозные состояния при сахарном диабете
Коматозные состояния при сахарном диабете Эпидемический паротит
Эпидемический паротит Железодефицитные синдромы у больных с колоректальным раком до лечения
Железодефицитные синдромы у больных с колоректальным раком до лечения Нарушения ритма сердца
Нарушения ритма сердца Основополагающий принцип запуска родовой деятельности
Основополагающий принцип запуска родовой деятельности Анализы крови
Анализы крови Молоко: за и против
Молоко: за и против Холелитолитиктер. Өттас ауруын емдеу
Холелитолитиктер. Өттас ауруын емдеу Опсоклонус-миоклонус синдром (ОМС)
Опсоклонус-миоклонус синдром (ОМС) Основы абдоминальной хирургии. Хирургическая техника кишечного шва
Основы абдоминальной хирургии. Хирургическая техника кишечного шва Меню с умом. Основы рационального питания, нутрициологии
Меню с умом. Основы рационального питания, нутрициологии Профилактика гнойно-септических заболеваний после родов
Профилактика гнойно-септических заболеваний после родов Жүктіліктің бірінші жартысында қан кету
Жүктіліктің бірінші жартысында қан кету Соматопсихические расстройства
Соматопсихические расстройства Лекция 4 клинические формы ТБ
Лекция 4 клинические формы ТБ Гигиена сердечно-сосудистой системы
Гигиена сердечно-сосудистой системы Рациональное питание (витамины и микроэлементы)
Рациональное питание (витамины и микроэлементы) Қасаға буынының созылуы мен жыртылуы
Қасаға буынының созылуы мен жыртылуы Опісторхоз
Опісторхоз Что такое здоровье
Что такое здоровье кишечный шов
кишечный шов Анализ заболевания почек
Анализ заболевания почек Патология аортального клапана
Патология аортального клапана