Слайд 2 Местные анестетики (от греч. anesthesis - боль, ощущение, и an -

приставка отрицания) - это лекарственные средства, понижающие чувствительность окончаний афферентных нервных волокон и угнетающие проведение возбуждения по нервным волокнам.
Местные анестетики сначала устраняют
болевую чувствительность, затем
температурную
и другие виды чувствительности. В связи с преимущественным угнетающим действием местных анестетиков на болевые рецепторы и чувствительные нервные волокна их применяют для местного обезболивания (местной анестезии).
Слайд 3Виды анестезии
Терминальная (поверхностная)
Инфильтрационная
Проводниковая

Слайд 4Терминальная (поверхностная )анестезия
При нанесении на поверхность слизистой оболочки вещество блокирует чувствительные

нервные окончания (терминали), расположенные в слизистой оболочке, в результате чего она теряет чувствительность.
Такое же действие местные анестетики могут оказывать при нанесении на раневую, язвенную поверхности.
Для терминальной анестезии используются такие вещества, которые легко проникают через эпителий слизистых оболочек и достигают чувствительных нервных окончаний. При терминальной анестезии сначала утрачивается болевая чувствительность, а затем ощущение холода, тепла и тактильная чувствительность.
Слайд 5Терминальная (поверхностная )анестезия
Терминальную анестезию применяют в глазной практике для обезболивания конъюнктивы и
роговицы глаза при диагностических или оперативных вмешательствах, в ЛОР-практике - при операциях в полости носа, в зеве, гортани, а также при интубации трахеи, бронхоскопии, цистоскопии и т.д. К этому методу анестезии прибегают также для устранения болей при ожогах, язвенной болезни желудка.
Слайд 6Проводниковая анестезия
При введении местного анестетика в ткань, окружающую нерв, в составе которого

находятся чувствительные нервные волокна, возникает блок проведения возбуждения по чувствительным нервным волокнам. В результате происходит потеря чувствительности (в первую очередь болевой) в области, иннервируемой этими нервными волокнами. При воздействии на смешанный нерв блокируется проведение импульсов сначала по чувствительным, а затем и по двигательным волокнам нерва.
Слайд 7Проводниковую анестезию используют для обезболивания при хирургических операциях, в т.ч. в зубоврачебной
практике.
Чем ближе к ЦНС находится место введения местного анестетика, тем шире область анестезии. Максимальная область анестезии получается при воздействии местного анестетика на корешки спинного мозга.
Слайд 8Разновидностями проводниковой анестезии, при которой вещество воздействует на передние и задние корешки

спинного мозга, является эпидуральная анестезия и спинномозговая анестезия.
При эпидуральной анестезии местный анестетик вводят в пространство над твердой оболочкой спинного мозга.
Слайд 9Спинномозговую анестезию осуществляют путем введения раствора местного анестетика в спинномозговую жидкость на
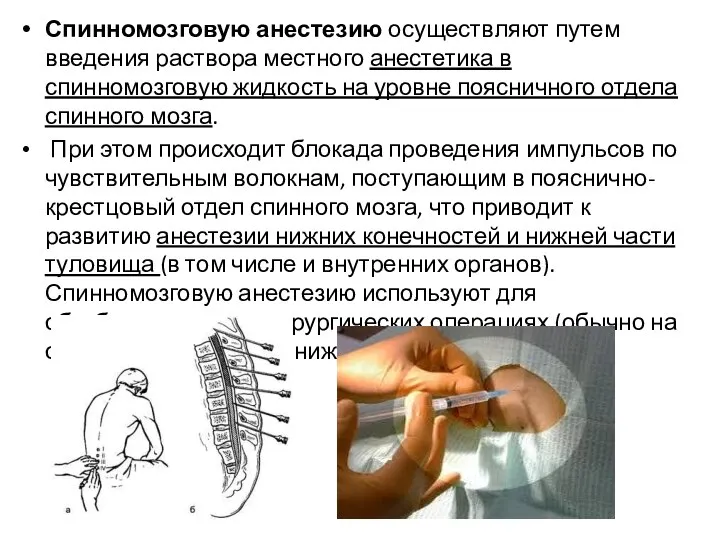
уровне поясничного отдела спинного мозга.
При этом происходит блокада проведения импульсов по чувствительным волокнам, поступающим в пояснично-крестцовый отдел спинного мозга, что приводит к развитию анестезии нижних конечностей и нижней части туловища (в том числе и внутренних органов). Спинномозговую анестезию используют для обезболивания при хирургических операциях (обычно на органах малого таза и нижних конечностях).
Слайд 10
Широко распространенный метод местной анестезии, которую получают путем послойного пропитывания тканей в
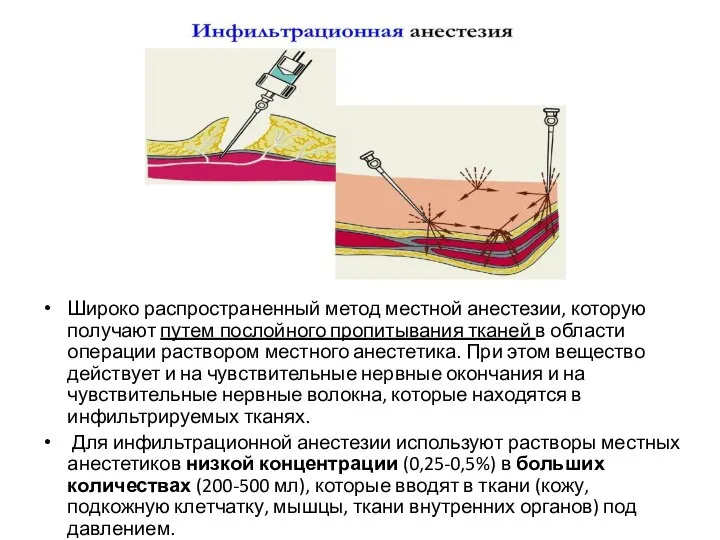
области операции раствором местного анестетика. При этом вещество действует и на чувствительные нервные окончания и на чувствительные нервные волокна, которые находятся в инфильтрируемых тканях.
Для инфильтрационной анестезии используют растворы местных анестетиков низкой концентрации (0,25-0,5%) в больших количествах (200-500 мл), которые вводят в ткани (кожу, подкожную клетчатку, мышцы, ткани внутренних органов) под давлением.
Слайд 11
Инфильтрационную анестезию используют при операциях на внутренних органах и многих других видах
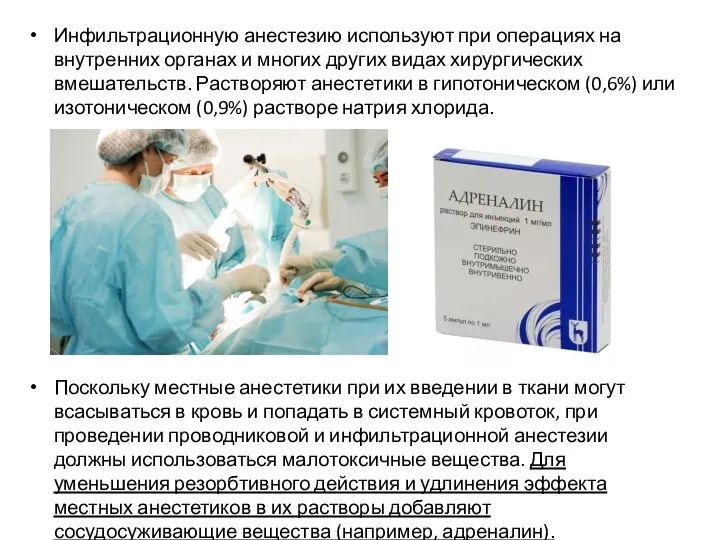
хирургических вмешательств. Растворяют анестетики в гипотоническом (0,6%) или изотоническом (0,9%) растворе натрия хлорида.
Поскольку местные анестетики при их введении в ткани могут всасываться в кровь и попадать в системный кровоток, при проведении проводниковой и инфильтрационной анестезии должны использоваться малотоксичные вещества. Для уменьшения резорбтивного действия и удлинения эффекта местных анестетиков в их растворы добавляют сосудосуживающие вещества (например, адреналин).
Слайд 12Классификация местных анестетиков
По применению в клинической практике подразделяют на:
Средства, применяемые только для

поверхностной анестезии: Кокаин, Тетракаин (Дикаин), Бензокаин (Анестезин), Бумекаин;
Средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии: Прокаин (Новокаин), Тримекаин, Бупивакаин, Артикаин (Ультракаин);
Средства, применяемые для всех видов анестезии: Лидокаин (Ксикаин).
Слайд 13Классификация местных анестетиков
По химическому строению местные анестетики делят на 2 группы:
Сложные эфиры:
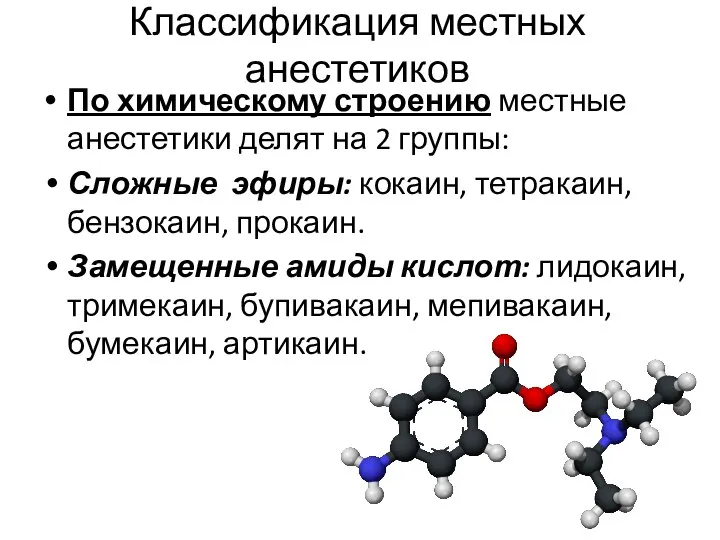
кокаин, тетракаин, бензокаин, прокаин.
Замещенные амиды кислот: лидокаин, тримекаин, бупивакаин, мепивакаин, бумекаин, артикаин.
Слайд 14Тетракаин (Дикаин)
Эффективное местноанестезирующее средство, значительно превосходящее по активности кокаин (примерно в 10
раз), он также превосходит кокаин по токсичности (в 2-5 раз), поэтому имеет ограниченное применение; используется для поверхностной анестезии.
Относится к списку А.
Слайд 15Применяют тетракаин в глазной практике в виде 0,1% раствора при измерении внутриглазного
давления, в виде 0,25-1 % или 2% раствора при удалении инородных тел и оперативных вмешательствах.
Слайд 16
Через 1-2 мин развивается выраженная анестезия. Тетракаин не влияет на внутриглазное давление,

не расширяет зрачки. Обычно для анестезии при глазных хирургических вмешательствах достаточно применения 0,5% раствора.
При необходимости длительной анестезии используют глазные пленки с тетракаином (0,75 мг), изготовленные на основе биорастворимого полимера. Для анестезии слизистых оболочек носа и носоглотки используют 1-2% растворы тетракаина.
Слайд 17Бензокаин (Анестезин)
Этиловый эфир ПАБК, белый кристаллический порошок без запаха, слабогорького вкуса;

вызывает на языке чувство онемения. В отличие от других местных анестетиков мало растворим в воде, хорошо растворим в спирте, жирных маслах,
в связи с чем, препарат применяют для поверхностной анестезии в составе мазей, паст, присыпок при крапивнице, заболеваниях кожи, сопровождающихся зудом, а также для обезболивания раневой и язвенной поверхности.
Слайд 18Используют также готовые лекарственные препараты «Меновазин» и «Ампровизоль». Аэрозоль «Ампровизоль» содержит анестезин,
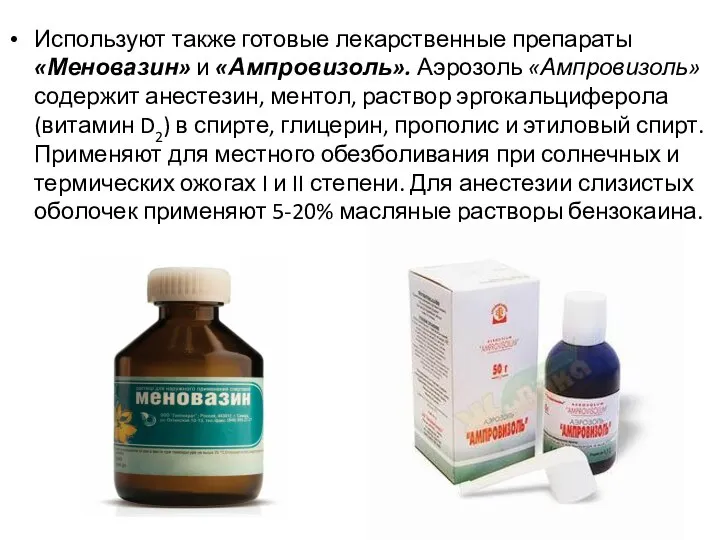
ментол, раствор эргокальциферола (витамин D2) в спирте, глицерин, прополис и этиловый спирт. Применяют для местного обезболивания при солнечных и термических ожогах I и II степени. Для анестезии слизистых оболочек применяют 5-20% масляные растворы бензокаина.
Слайд 19
Кроме того, бензокаин применяют в ректальных суппозиториях, при заболеваниях прямой кишки (геморрой),
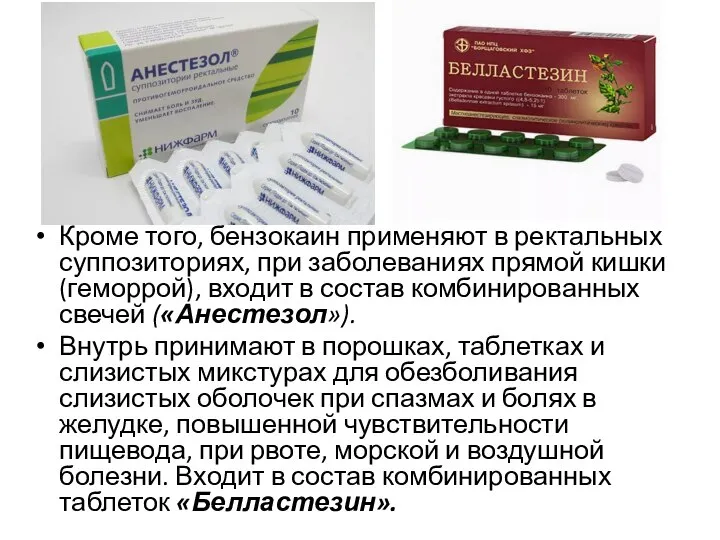
входит в состав комбинированных свечей («Анестезол»).
Внутрь принимают в порошках, таблетках и слизистых микстурах для обезболивания слизистых оболочек при спазмах и болях в желудке, повышенной чувствительности пищевода, при рвоте, морской и воздушной болезни. Входит в состав комбинированных таблеток «Белластезин».
Слайд 21Представляет собой β-диэтиламиноэтиловый эфир пара-аминобензойной кислоты, выпускается в виде гидрохлорида, хорошо растворим

в воде (1:1) и спирте (1:8). При введении в ткани прокаин вызывает выраженную анестезию продолжительностью 30-60 мин. Обладает относительно низкой токсичностью.
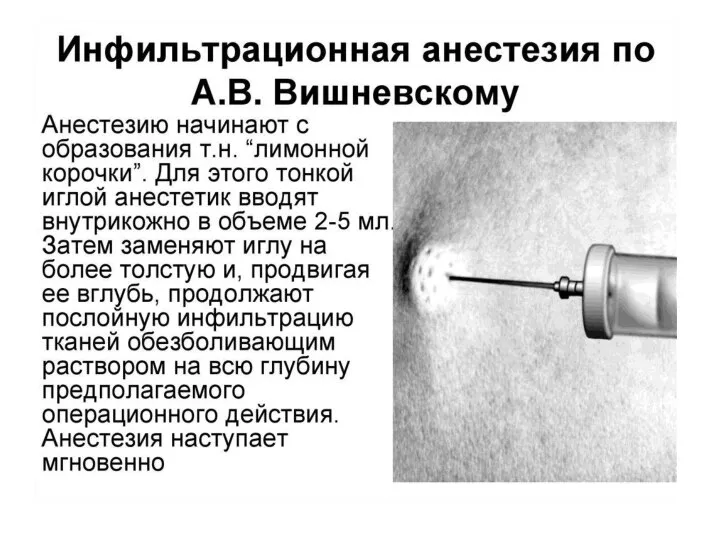
Прокаин используется для инфильтрационной и проводниковой анестезии. Для инфильтрационной анестезии применяют 0,25-0,5% растворы; для анестезии по методу А.В. Вишневского (метод «тугого ползучего инфильтрата») - 0,125-0,25% растворы;
для проводниковой анестезии - 1-2% растворы.
Слайд 24Иногда прокаин используют для спинномозговой анестезии (5% раствор). Поскольку прокаин плохо проникает

через слизистые оболочки, для поверхностной анестезии его можно применять только в достаточно высоких концентрациях - в виде 10% раствора.
При всасывании в кровь прокаин оказывает преимущественно угнетающее действие на нервную систему, уменьшает спазм гладких мышц, оказывает гипотензивное действие и кратковременное антиаритмическое действие.
Слайд 26
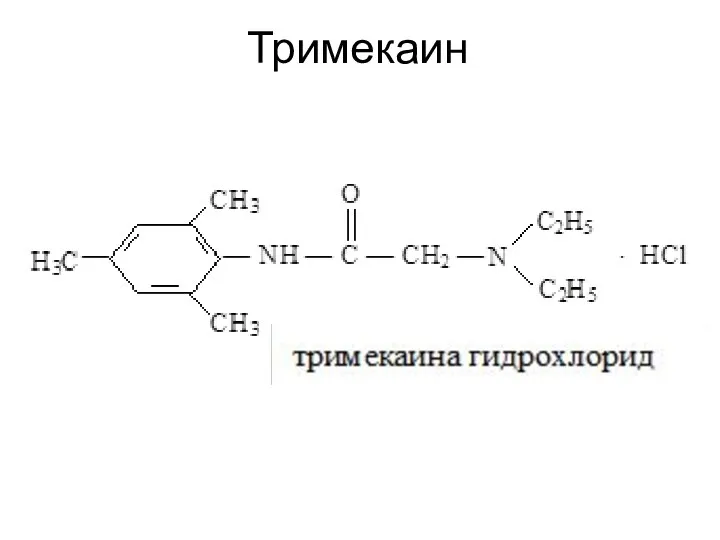
Тримекаин в 2-3 раза активнее прокаина и действует более продолжительно (2-4 ч).

По токсичности он также превышает прокаин. Применяют в основном для инфильтрационной (0,125-0,5% растворы) и проводниковой (1-2% растворы) анестезии.
Для спинномозговой анестезии используют более высокие концентрации (5% раствор). При поверхностной анестезии он уступает многим местным анестетикам (эффективен только при применении 2-5% растворов).
При системном действии тримекаин оказывает угнетающее влияние на ЦНС. Вызывает седативный и снотворный эффекты. При интоксикации возможны судороги.
Слайд 27Артикаин (Ультракаин)
Оказывает быстрое и относительно длительное (1-3ч) местноанестезирующее действие при инфильтрационной, проводниковой

и спинномозговой анестезии. Применяемый в акушерской практике 2% раствор препарата считается препаратом выбора, так как в значительно меньшей степени, чем другие местные анестетики, проникает через плацентарный барьер, вследствие чего не оказывает вредного влияния на плод. Применяется препарат в стоматологической практике (вызывает анестезию даже при воспалительных заболеваниях полости рта).
Слайд 28При использовании препарата побочные и токсические эффекты: головная боль, помутнение в глазах,

диплопия, подергивания мышц; тошнота, рвота, в редких случаях - нарушение сознания (вплоть до полной его потери). Возможны также аллергические реакции - отек и покраснение кожи в месте инъекции, ангионевротический отек и др. Препарат не следует вводить внутривенно.
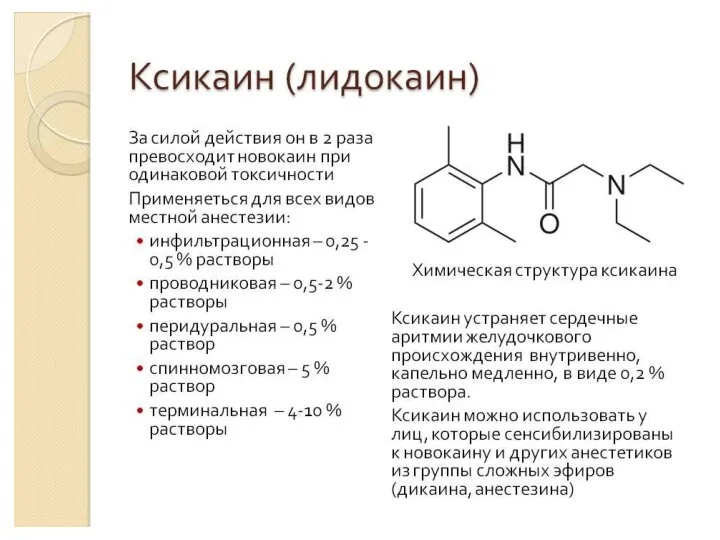
Слайд 29 Ксикаин (Лидокаин)
Эффективное местноанестезирующее средство, по сравнению с прокаином он обладает большей

местноанестезирующей активностью (примерно в 2,5 раза). Кроме того, лидокаин действует быстрее и в 2 раза продолжительнее, чем прокаин. Относительная токсичность лидокаина зависит от концентрации раствора. В малых концентрациях (0,5%) он существенно не отличается по токсичности от прокаина; с увеличением концентрации (1-2%) токсичность повышается.
Слайд 31Лидокаин применяют: для инфильтрационной анестезии при хирургических вмешательствах; для проводниковой анестезии в
стоматологии, хирургии конечностей; для блокады нервных сплетений; для эпидуральной и спинномозговой анестезии при операциях на органах малого таза, нижних конечностях; для терминальной анестезии слизистых оболочек в урологии, офтальмологии, стоматологии, при ожогах, при бронхоскопии и др.


























 Особенности физического и нервно-психического развития недоношенного ребенка
Особенности физического и нервно-психического развития недоношенного ребенка ВИЧ,СПИД. Профилактика
ВИЧ,СПИД. Профилактика Территориальные фонды как участники ОМС: правовой статус
Территориальные фонды как участники ОМС: правовой статус 10-15 жас аралығындағы балалардың тілме қабынуына қарсы пенициллиннің тиімділігі
10-15 жас аралығындағы балалардың тілме қабынуына қарсы пенициллиннің тиімділігі 3D printer in medicine
3D printer in medicine Пропорции головы
Пропорции головы Тіс қақтары-әртүрлі факторлардың әсерінен тістердің бетінде пайда болатын шөгінділер
Тіс қақтары-әртүрлі факторлардың әсерінен тістердің бетінде пайда болатын шөгінділер Лекарственные средства
Лекарственные средства Көз айналасы терісіне арналған кремдер арасында
Көз айналасы терісіне арналған кремдер арасында Особенности энергетического обмена у детей
Особенности энергетического обмена у детей Предикторы эффективности иммуносупрессорной терапии при тяжелой коронавирусной инфекции
Предикторы эффективности иммуносупрессорной терапии при тяжелой коронавирусной инфекции Хронические расстройства питания у детей
Хронические расстройства питания у детей Менингококковая инфекция
Менингококковая инфекция Гликоген алмасуы бұзылатын көмірсулы дистрофия
Гликоген алмасуы бұзылатын көмірсулы дистрофия Первая медицинская помощь при закрытых травмах
Первая медицинская помощь при закрытых травмах Ревматоидный артрит
Ревматоидный артрит Заболевания, передаваемые половым путем. Способы передачи
Заболевания, передаваемые половым путем. Способы передачи Рецептура
Рецептура Нүктелі үтір
Нүктелі үтір Коронавирусная инфекция COVID-19
Коронавирусная инфекция COVID-19 Галотерапия в комплексе оздоровления и реабилитации часто болеющих детей
Галотерапия в комплексе оздоровления и реабилитации часто болеющих детей Противопоказания к ношению контактных линз
Противопоказания к ношению контактных линз Асфиксия новорожденных
Асфиксия новорожденных Аускультация сердца. Лекция 7
Аускультация сердца. Лекция 7 Профилактика аллергических заболеваний у школьников
Профилактика аллергических заболеваний у школьников Пороки митрального клапана
Пороки митрального клапана тема 1.1.Приорит.напр.развития здравоохр.ПМСПН
тема 1.1.Приорит.напр.развития здравоохр.ПМСПН Тотальная аутопсия как способ повышения качества лечебно-профилактических мероприятий и статистических данных о смерти
Тотальная аутопсия как способ повышения качества лечебно-профилактических мероприятий и статистических данных о смерти