Слайд 3Вмешательства на мягких тканях
Вмешательства на мягких тканях преддверия полости рта — это

вмешательства, направленные на устранение мукогингивальных проблем, которые возникают вследствие нарушения формирования преддверия полости рта и, в свою очередь, оказывают негативное влияние на состояние пародонта:
пластика уздечек и тяжей (френулопластика по Лимбергу и Гликману);
вестибулопластика (по Кларку, по Эдлану-Мейхеру, туннельная методика);
операции по устранению рецессии (перемещенные лоскуты на ножке: коронарный, латеральный, субэпителиальный нёбный лоскут).
Слайд 4Уточнение параметров нормы
До принятия решения о необходимости проведения перечисленных вмешательств следует

еще раз повторить определение понятия анаболической и косметической нормы мукогингивальных соотношений и на этом основании уточнить состояние мягких тканей преддверия полости рта, которые требуют хирургической коррекции.
Комментарии: уточнение параметров нормы тканевых структур необходимо не только для их восстановления в ходе операции, но и для выбора методик проведения самих операций.
В первую очередь это касается формирования лоскутов, проведения разрезов, имеющихся объемов тканевых структур, так как именно перечисленные параметры позволяют не только оценить реально клиническое состояние, но и определить границы возможностей (либо даже невозможностей) их коррекции. Последний факт в ряде случаев особенно значим.
Слайд 5Ширина зоны прикрепленной десны
Одними из первых серьезное внимание этой проблеме стали уделять

Goldman Н.М. и Cohen D.W. (1979), в первую очередь с точки зрения того, каковы должны быть параметры, т. е. ширина зоны прикрепленной десны, при которой она сможет активно противостоять перечисленным видам механических воздействий и предупредить рецессии (одиночные или множественные) десны.
Комментарии: в связи с этим последовали различные градации (в основном ширины) зоны прикрепленной кератинизированной десны с определением ее функциональных качеств:
достаточная,
удовлетворительная,
недостаточная.
Разброс указанных характеристик оказался колоссальным — от 10 до 1 мм.
Слайд 6Анатомия слизистой оболочки полости рта
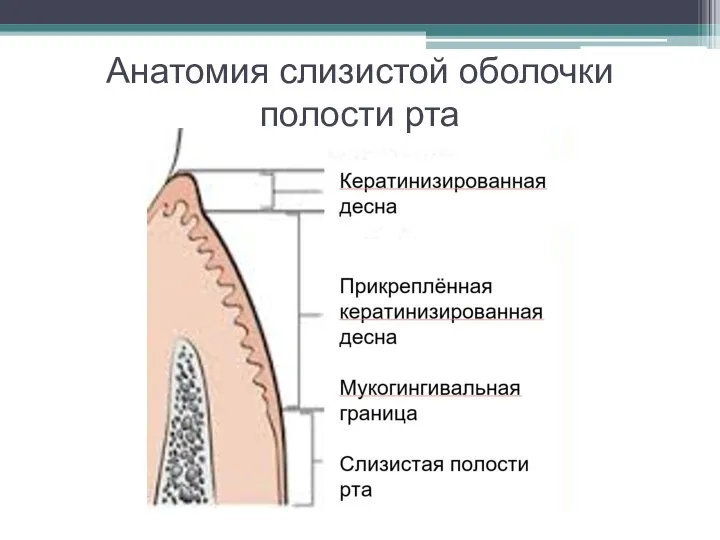
Слайд 7Характеристики мукогингивальных соотношений
В каждом конкретном случае следует также принимать во внимание:
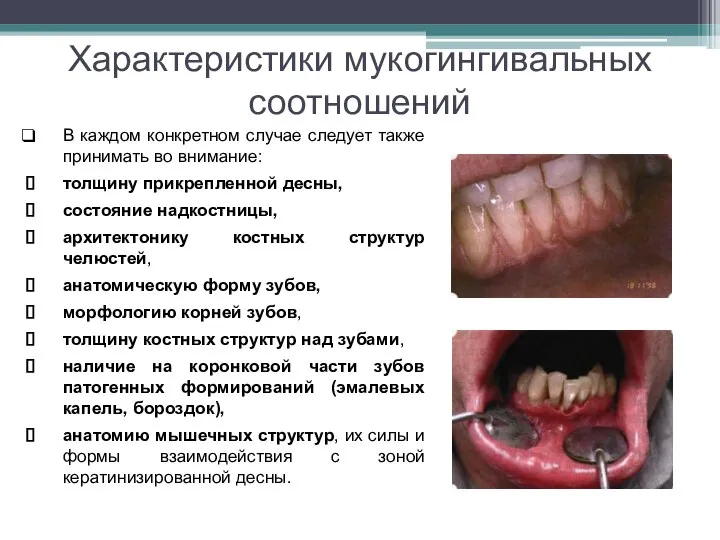
толщину прикрепленной десны,
состояние надкостницы,
архитектонику костных структур челюстей,
анатомическую форму зубов,
морфологию корней зубов,
толщину костных структур над зубами,
наличие на коронковой части зубов патогенных формирований (эмалевых капель, бороздок),
анатомию мышечных структур, их силы и формы взаимодействия с зоной кератинизированной десны.
Слайд 8Особенности строения тканей пародонта
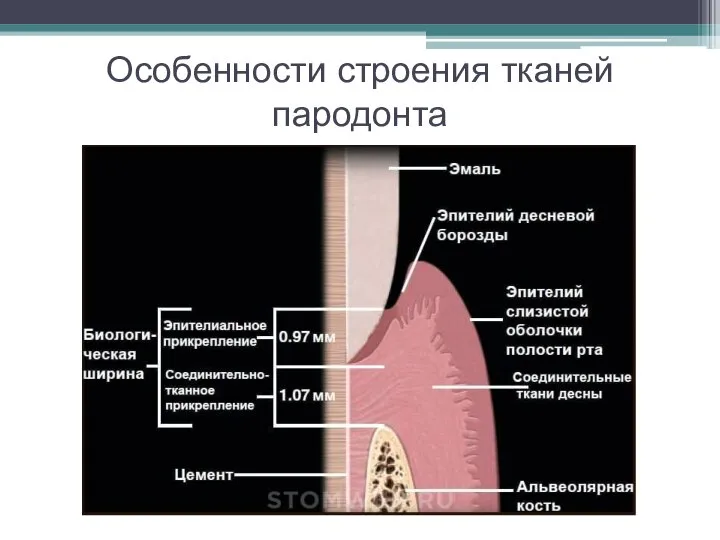
Слайд 9Основные задачи мукопластических манипуляций
Главным критерием состоятельности зоны прикрепленной десны является отсутствие

ее ишемизации при внешних воздействиях - отведение губ, языка (не говоря уже о смещении десневого края) — независимо от ширины.
Основной задачей мукопластических манипуляций является:
Создание достаточной ширины зоны прикрепленной (кератинизированной) десны в целях последующего устранения рецессии и карманов, выходящих за границу слизисто-десневого соединения.
Устранения натяжения десневого края под действием мышц языка, губ, щек, уздечек.
Слайд 10ПЛАСТИКА УЗДЕЧЕК И ТЯЖЕЙ (ФРЕНУЛОПЛАСТИКА)

Слайд 11Показания к френулопластике
Френулопластика проводится в целях устранения патологического механического воздействия неадекватно прикрепленных

уздечек губ и языка на краевой пародонт.
Чрезмерное, или патологическое, натяжение уздечки приводит к следующим изменениям:
Рецессия десны в месте прикрепления.
Широкие и короткие уздечки при длительном действии приводят к формированию диастемы.
Широкие, особенно складчатые, уздечки являются причиной постоянного накопления налета. Тянущие уздечки обычных размеров постоянно раскрывают устье бороздки в месте их прикрепления. Вследствие этого там также усиленно накапливается налет). Поскольку постоянная ишемизация способствует снижению метаболических процессов, то в зоне натяжения максимально проявляется очаговый повреждающий микробный потенциал на ткани.
Слайд 12Короткая уздечка верхней и нижней губы
А
В
А – короткая уздечка нижней губы стала
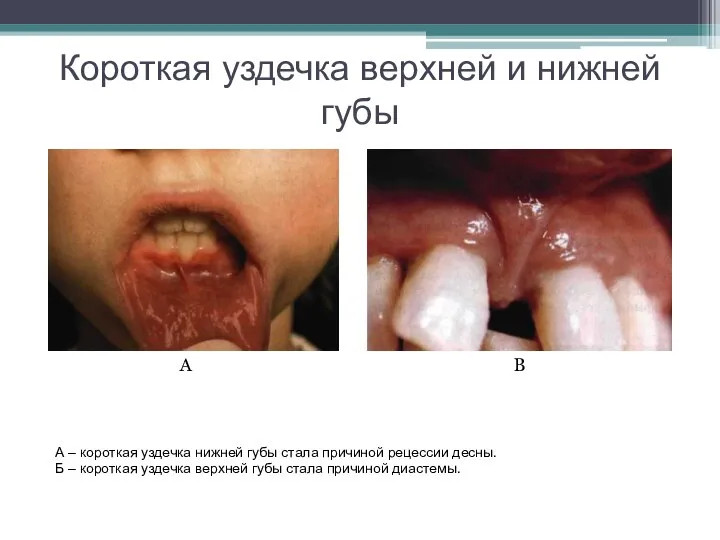
причиной рецессии десны.
Б – короткая уздечка верхней губы стала причиной диастемы.
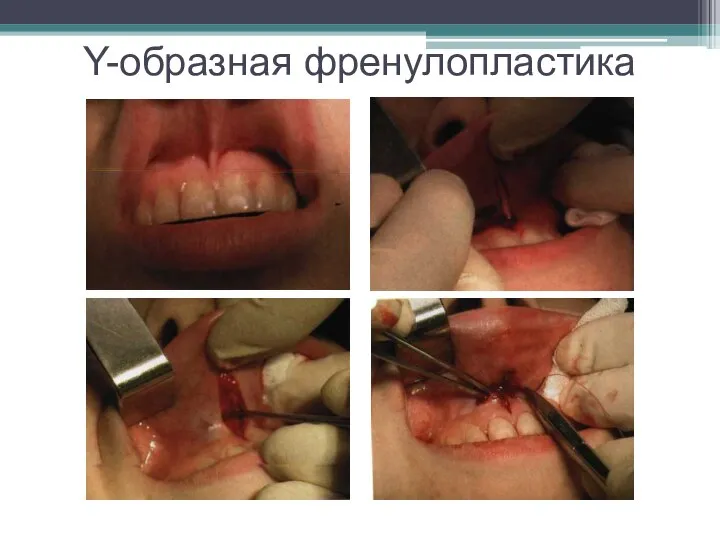
Слайд 14Методика Y-образной френулопластики
Широко известны две методики пластики уздечек — Y-образная и по

Лимбергу (Z-образная).
Техника операции.
После инфильтрационной анестезии зафиксированную уздечку иссекают скальпелем и/или десневыми ножницами. После иссечения уздечки дефект на слизистой оболочке приобретает ромбовидную форму.
Прилегающую к разрезу слизистую оболочку подрезают по краям в целях мобилизации, тонким распатором перемещают подслизистые ткани вдоль надкостницы в апикальном направлении.
Кетгутом фиксируют мобилизованную слизистую оболочку в глубине сформированного преддверия к надкостнице узловым швом. Рана ушивается наглухо.
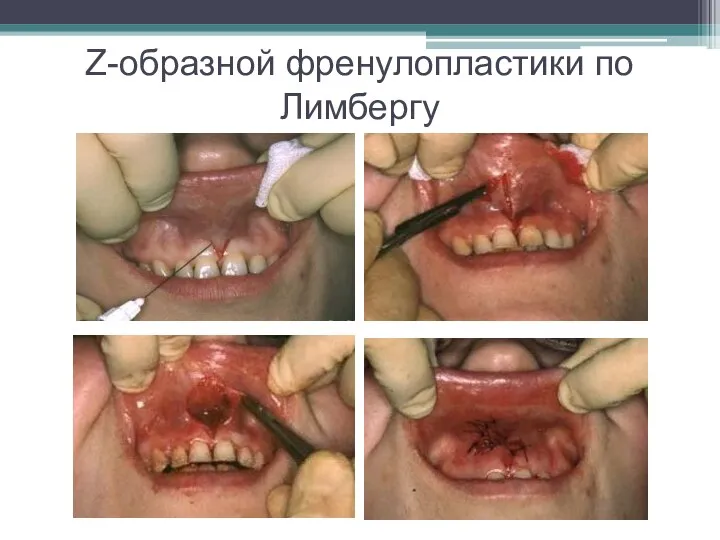
Слайд 17Методика Z-образной френулопластики по Лимбергу
Техника операции.
После анестезии проводят вертикальный разрез посередине

уздечки. Два косых разреза проводят от противоположных концов в разные стороны от первого разреза под углом 60-85°.
Сформированные треугольные лоскуты мобилизуют и фиксируют таким образом, чтобы центральный разрез располагался горизонтально.
Слайд 18Методика Z-образной френулопластики по Лимбергу
Техника операции.
Важным моментом является подготовка принимающего ложа,

так как простое сшивание краёв разрезов между собой в пределах слизистой оболочки приведет только к ослаблению натяжения, но не исключит его полностью.
Комментарии: именно упущение этого момента существенно снижает эффект от этой методики, что и привело к незначительному использованию данного вмешательства.
Подготовка принимающего ложа проводится так же, как и при предыдущей манипуляции: подслизистые ткани отслаивают вдоль надкостницы распатором.
Слайд 19Методика Z-образной френулопластики по Лимбергу
Техника операции.
Затем узловыми швами из кетгута ушивают

горизонтальный разрез наглухо, фиксируя при этом лоскуты к надкостнице.
Дополнительные разрезы ушивают так же наглухо, но уже без фиксации лоскутов к надкостнице.
Слайд 20Z-образной френулопластики по Лимбергу
Слайд 22Показания к вестибулопластике
Вестибулопластика — манипуляция, направленная на увеличение ширины прикрепленной десны в

целях устранения механической травмы краевого пародонта мышечными тяжами мышц приротовой области (губных, подбородочных, щечных, язычных и мимических) и, как результат этого, для предупреждения развития деструктивных процессов в пародонте.
Одним из главных показаний является предупреждение рецессий десны либо же прекращение их прогрессирования.
Это вмешательство проводят и в качестве первого этапа перед лоскутными операциями, если дно карманов располагается ниже переходной складки.
Довольно часто вестибулопластику проводят по ортопедическим показаниям – для улучшения фиксации съемных протезов, а в ряде случаев – перед проведением ортодонтического лечения.
Слайд 23Недостатки вестибулопластики
Главным недостатком операции является формирование послеоперационного рубца.
Это вызывает достаточно неприятное

чувство стягивания на протяжении 3-9 мес.
Во избежание или для минимизации этого перед операцией следует внимательно опрашивать пациента: нет ли у него склонности к формированию грубых и мощных послеоперационных или посттравматических рубцов.
Такая особенность может быть в ряде случаев противопоказанием к проведению вестибулопластики либо же потребует использования существенных модификаций принятых методик.
К числу проходящих и менее существенных недостатков относится различное по длительности и выраженности нарушение чувствительности в области проведенного вмешательства.
Слайд 24Методы вестибулопластики
Наиболее распространенными методиками являются:
вестибулопластика по Эдлану-Мейхеру;
вестибулопластика по Кларку;
туннельная вестибулопластика.
Комментарии: туннельная

вестибулопластика отличающаяся от базовых методик меньшей травматичностью, практически отсутствием послеоперационных болей, и следовательно, комфортностью для пациентов, а также более высокой скоростью заживления.
Слайд 251. Вестибулопластика по Эдлану-Мейхеру

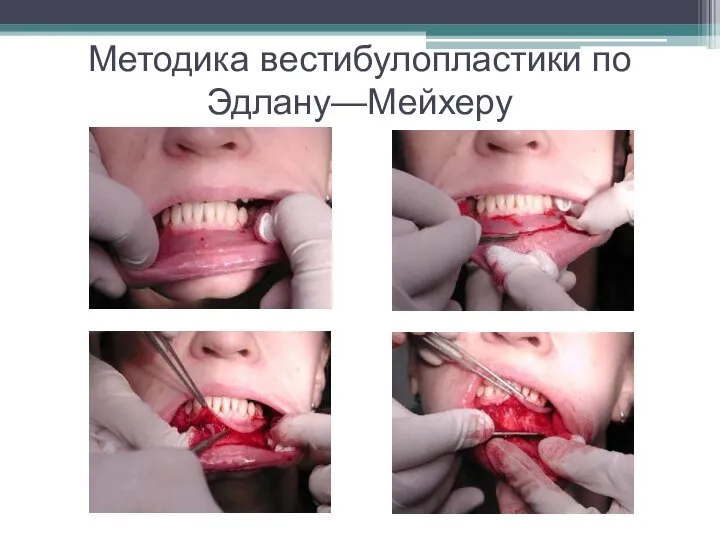
Слайд 26Методика вестибулопластики по Эдлану—Мейхеру
Техника операции.
После инфильтрационной анестезии – желательно по методу гидропрепарирования

для более легкого последующего отслаивания слизистого лоскута - скальпелем делают разрез слизистой оболочки параллельно изгибу челюсти, отступив от слизисто-десневой границы на 10-12 мм на участке от клыка до клыка и на 7-10 мм в области премоляров и моляров (хотя в этом участке следует строго ориентироваться на место выхода сосудисто-нервного пучка).
Ножницами тупым путем отслаивают слизистый лоскут от линии разреза к челюсти.
Слайд 27Методика вестибулопластики по Эдлану—Мейхеру
Слайд 28Методика вестибулопластики по Эдлану—Мейхеру
Техника операции.
После этого подслизистые ткани (мышцы, сухожилия) перемещают вдоль

надкостницы на глубину 10 мм во фронтальном отделе и на 6-7 мм — в боковых.
Комментарии: на нижней челюсти следует крайне аккуратно работать в области подбородочных отверстий.
Удаляются оставшиеся мышечные и фиброзные волокна с раневых поверхностей надкостницы и слизистого лоскута, так как их наличие обычно приводит к рецидиву тяжей.
Отслоенный слизистый лоскут фиксируют к надкостнице рассасывающимися швами в глубине сформированного преддверия.
Слайд 29Методика вестибулопластики по Эдлану—Мейхеру
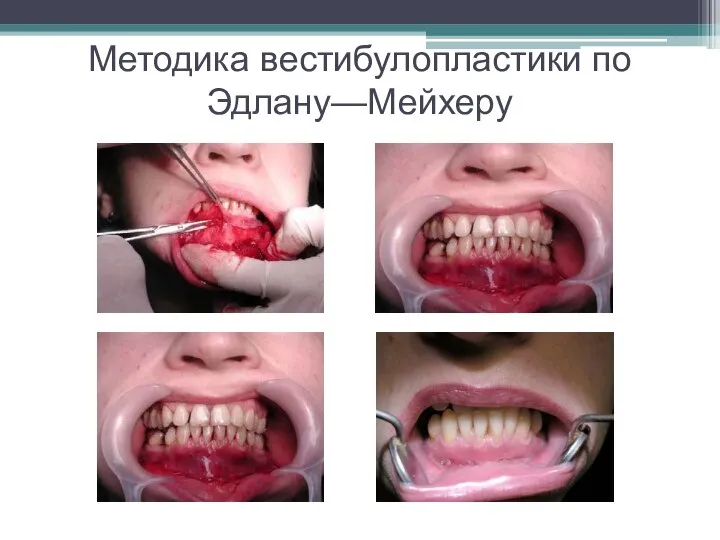
Слайд 30Защита раневого дефекта
На оставшийся раневой дефект накладывают защитную повязку.
Комментарии: с этой

целью на рану накладывают йодоформную турунду, марлевый тампон, пропитанный кератопластическими препаратами, пленку с лидокаином и хлоргексидином, солкосериловую пасту и т.д.
В итоге все это существенно облегчает состояние пациента в послеоперационном периоде.
Первоначальная площадь раневого дефекта составляет около 8-12 см2.
Срок заживления при этой методике - 12-14 суток.
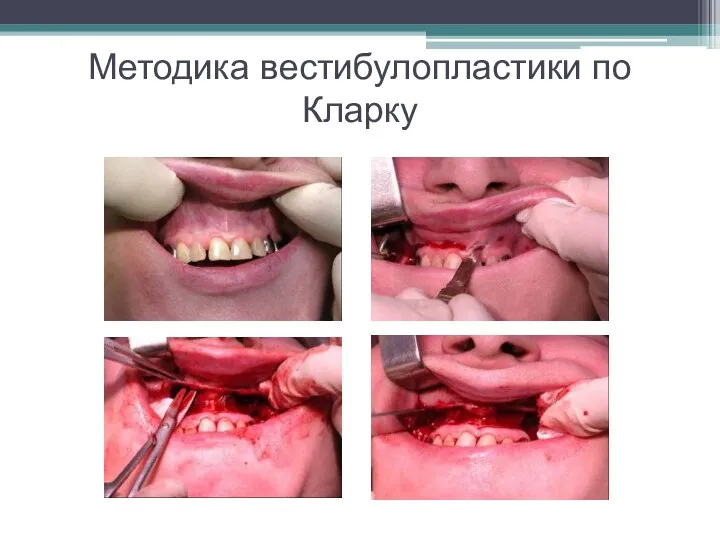
Слайд 32Методика вестибулопластики по Кларку
Методику целесообразно использовать преимущественно на верхней челюсти.
Техника операции.
После анестезии

скальпелем проводят разрез по переходной складке на глубину слизистой оболочки.
Ножницами отслаивают слизистый лоскут от линии разреза к губе приблизительно на 10 мм.
Комплекс подслизистых тканей - мышцы, сухожилия - так же, как и по методике Эдлана - Мейхера, перемещают вдоль надкостницы на глубину 10 мм во фронтальном отделе и на 6-7 мм - в боковых, а также удаляют одиночные волокна тяжей и мышц.
Слайд 33Методика вестибулопластики по Кларку
Слайд 34Методика вестибулопластики по Кларку
Техника операции.
Слизистый лоскут фиксируют к надкостнице рассасывающимися швами в

глубине сформированного преддверия.
Комментарии: при этом остается достаточно обширный раневой дефект на альвеолярном отростке, который закрывают защитной повязкой, как и в предыдущей методике.
Срок заживления при этой методике также около 14 суток.
Раневой дефект составляет около 8-12 см2.
Комментарии: операция оптимальна для верхней челюсти в силу того, что на нижней челюсти мощные мышцы и сухожилия зачастую могут в последующем существенно нивелировать первоначально полученные результаты.
Слайд 35Методика вестибулопластики по Кларку
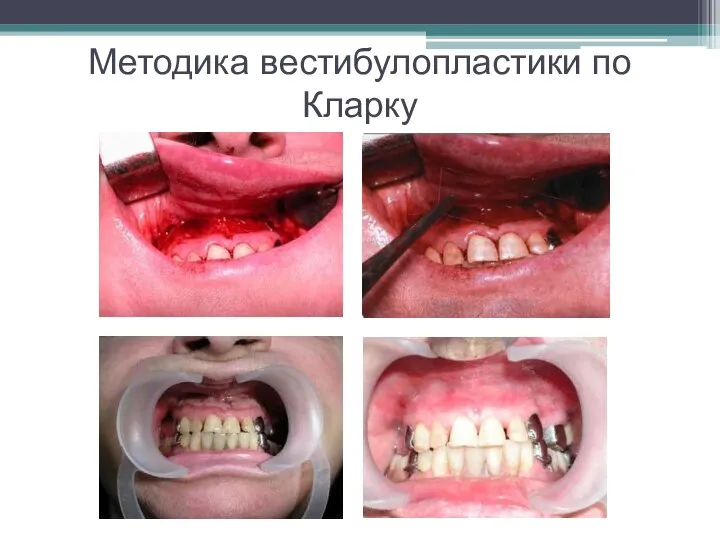
Слайд 37Методика туннельной вестибулопластики
Методика разработана с целью минимизировать травматичность вмешательства за счет существенного

уменьшения площади послеоперационного дефекта.
Техника операции.
Проводят вертикальный разрез вдоль центральной уздечки преддверия полости рта на всю её длину (от места её фиксации на прикреплённой десне и до места её фиксации на губе - приблизительно 20-25 мм).
В области премоляров проводят горизонтальные разрезы вдоль переходной складки длиной около 20 мм.
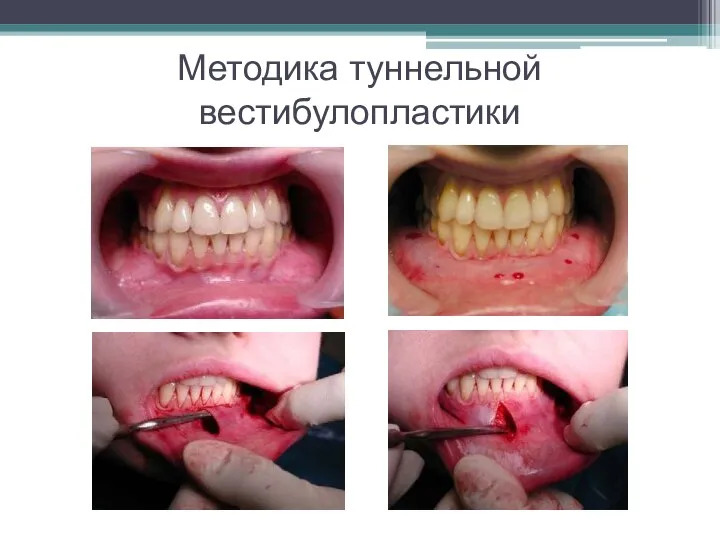
Слайд 38Методика туннельной вестибулопластики
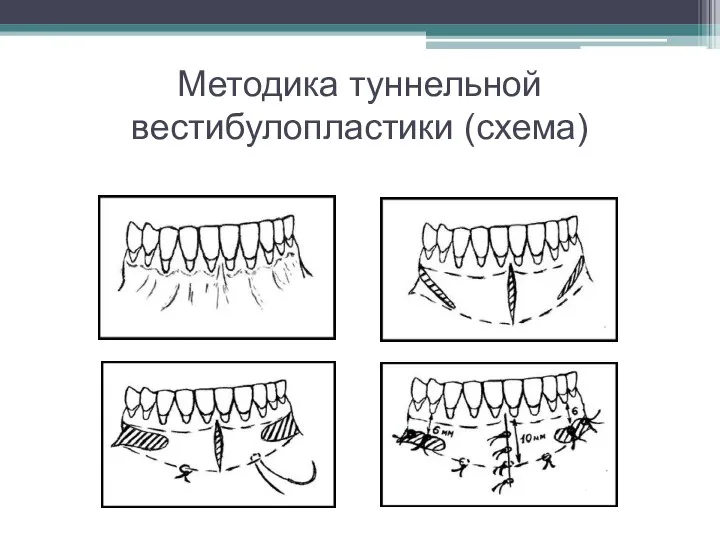
Слайд 39Методика туннельной вестибулопластики (схема)
Слайд 40Методика туннельной вестибулопластики
Тупым путём с помощью распатора или широкой гладилки отслаивают слизистую

оболочку от комплекса подслизистых тканей на всю длину оперируемого участка.
Подслизистые ткани, мышечные тяжи снова с помощью распатора отделяют от надкостницы на запланированную глубину внутритуннельным доступом.
Визуально и инструментально определяют, не осталось ли прикреплённых к надкостнице мышечных тяжей.
Отслоенные слизистые лоскуты на уровне линии отслаивания мышечных тяжей фиксируют через слизистую оболочку к надкостнице на расстоянии 10-12 мм от альвеолярного края.
Слайд 41Методика туннельной вестибулопластики
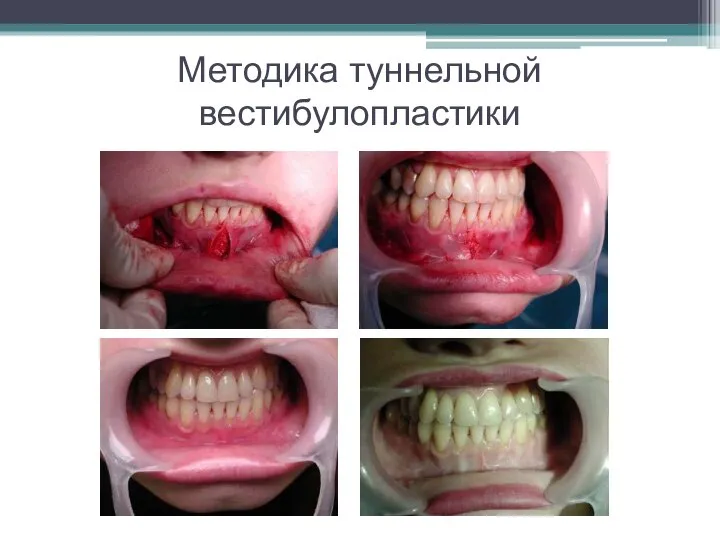
Слайд 42Методика туннельной вестибулопластики
Вертикальный разрез ушивают, фиксируя слизистую к надкостнице на заданной глубине.

Слизистую оболочку в области горизонтальных разрезов подшивают к надкостнице на расстоянии 5 - 8 мм от десневого края.
На оставшиеся раневые участки общей площадью 1,5-2 см2 накладывают защитную повязку.
Срок заживления при использовании этой методики - 9-11 суток.
Боли в послеоперационном периоде практически отсутствуют за счёт минимизации раневого дефекта.
Операция одинаково эффективна на обеих челюстях.
Слайд 43Ведение пациентов после вестибулопластики
После завершения вмешательства к коже лица в области выполненной

операции рекомендуется прикладывать пакет со льдом не менее 6 час (20 мин - холод, 20 мин - перерыв, для уменьшения коллатерального отёка).
Учитывая наличие в полости рта раневого дефекта, заживающего вторичным натяжением, необходимо назначать пациентам щадящую диету (еда не должна быть горячей, кислой, острой и солёной).
Чистку полости рта первые 3 суток рекомендуется проводить зубной щёткой без пасты, ополаскивая рот мягкими антисептиками.
С 4-го дня, когда на раневом дефекте сформируется фибриновая плёнка, гигиену можно проводить в полном объеме.
Слайд 44Гимнастика и пальцевой массаж
В течение 1 мес пациентам рекомендуется проводить гимнастику в

области прооперированной губы:
надувание губы (не менее 5 раз по 2 мин в день).
касание кончиком языка апикальной границы сформированного преддверия (не менее 5 раз по 2 мин в день).
наружный пальцевой массаж (не менее 5 раз по 2 мин в день).










































 Анатомия центральной нервной системы
Анатомия центральной нервной системы Аутизм, РАС – биокоррекция
Аутизм, РАС – биокоррекция Сестринская помощь при пиелонефрите
Сестринская помощь при пиелонефрите Common principles of purulent surgery
Common principles of purulent surgery Отравления ядовитыми грибами (бледная поганка, мухомор, сморчки)
Отравления ядовитыми грибами (бледная поганка, мухомор, сморчки) Интернист. Digest интерниста
Интернист. Digest интерниста Мобильный кардиоанализатор
Мобильный кардиоанализатор Риск сердечно-сосудистых эпизодов по Дьюку
Риск сердечно-сосудистых эпизодов по Дьюку Chronic gastritis
Chronic gastritis Дәлелді медицинаның құралдары және әдістері
Дәлелді медицинаның құралдары және әдістері Эффективность барьерных препаратов в комплексной терапии обострения сезонного аллергического ринита, вызванного пыльцой
Эффективность барьерных препаратов в комплексной терапии обострения сезонного аллергического ринита, вызванного пыльцой Opóźniony rozwój mowy
Opóźniony rozwój mowy 21.10.2022 _Алфлутоп_ревм_
21.10.2022 _Алфлутоп_ревм_ Медицинские инструменты
Медицинские инструменты Техника эффективной методики хирургического лечения глаукомы
Техника эффективной методики хирургического лечения глаукомы Нарушения проводимости сердца
Нарушения проводимости сердца Эндокринный психосиндром по М. Блейлеру
Эндокринный психосиндром по М. Блейлеру Bezop_dlya_personala
Bezop_dlya_personala Органы кровообращения
Органы кровообращения Сифилис при беременности
Сифилис при беременности Crown lengthening 11 - 8mm
Crown lengthening 11 - 8mm Пастерель. Збудник
Пастерель. Збудник Классификационные критерии синдрома Черджа-Стросса
Классификационные критерии синдрома Черджа-Стросса Афазия и её классификация
Афазия и её классификация Каллман синдромы
Каллман синдромы Бронхиальная астма у детей
Бронхиальная астма у детей Болезнь Гантингтона
Болезнь Гантингтона Oslozhnenia_gryzh (1)
Oslozhnenia_gryzh (1)