Слайд 2
Облитерирующий тромбангиит (ОТ) — хроническое воспалительное заболевание артерий среднего и мелкого
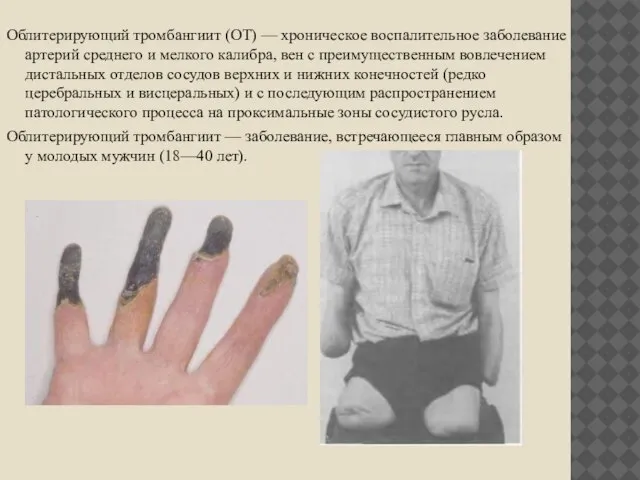
калибра, вен с преимущественным вовлечением дистальных отделов сосудов верхних и нижних конечностей (редко церебральных и висцеральных) и с последующим распространением патологического процесса на проксимальные зоны сосудистого русла.
Облитерирующий тромбангиит — заболевание, встречающееся главным образом у молодых мужчин (18—40 лет).
Слайд 3
Этиология
Факторы, способствующие развитию:
- Курение
- Перенесённое отморожение и повторные длительные охлаждения конечностей

(вызывают длительное спастическое состояние периферических сосудов)
- Травма нижних конечностей
- Невриты
- Инфекционные заболевания
- Нервно-психическое перенапряжение
Слайд 4
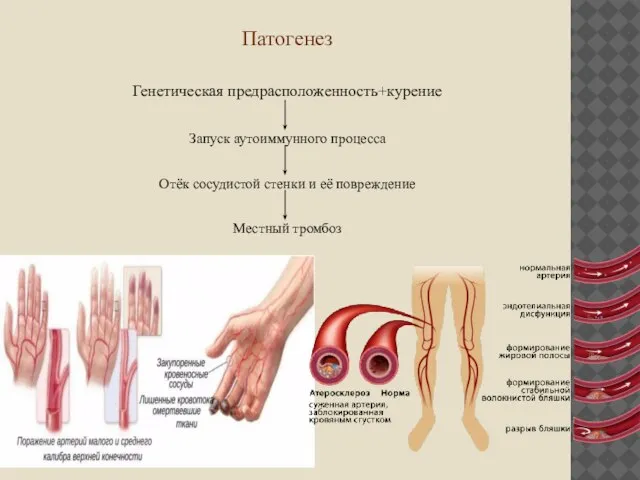
Патогенез
Генетическая предрасположенность+курение
Запуск аутоиммунного процесса
Отёк сосудистой стенки и её повреждение
Местный тромбоз
Слайд 5
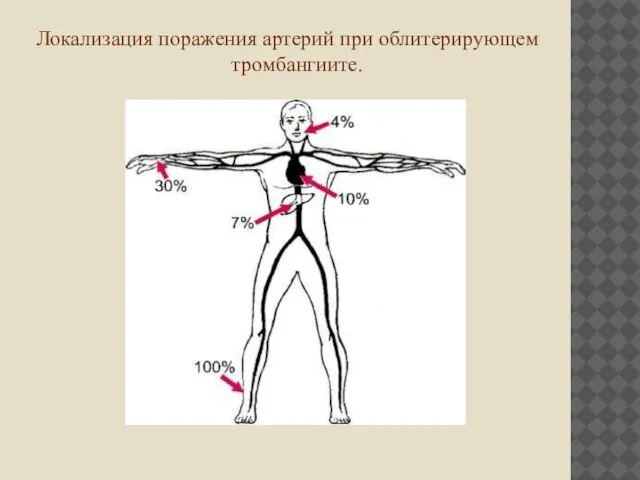
Локализация поражения артерий при облитерирующем тромбангиите.
Слайд 6
Клиника
Признаки хронической артериальной ишемии нижних конечностей:
- I степень ишемии- похолодание, зябкость,
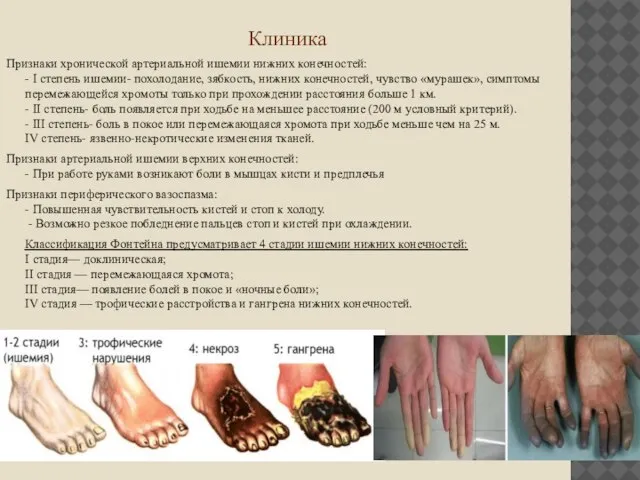
нижних конечностей, чувство «мурашек», симптомы перемежающейся хромоты только при прохождении расстояния больше 1 км.
- II степень- боль появляется при ходьбе на меньшее расстояние (200 м условный критерий).
- III степень- боль в покое или перемежающаяся хромота при ходьбе меньше чем на 25 м.
IV степень- язвенно-некротические изменения тканей.
Признаки артериальной ишемии верхних конечностей:
- При работе руками возникают боли в мышцах кисти и предплечья
Признаки периферического вазоспазма:
- Повышенная чувствительность кистей и стоп к холоду.
- Возможно резкое побледнение пальцев стоп и кистей при охлаждении.
Классификация Фонтейна предусматривает 4 стадии ишемии нижних конечностей:
I стадия— доклиническая;
II стадия — перемежающаяся хромота;
III стадия— появление болей в покое и «ночные боли»;
IV стадия — трофические расстройства и гангрена нижних конечностей.
Слайд 7
Диагностика
Функциональные пробы, свидетельствующие о недостаточности артериального кровоснабжения конечностей:
Симптом плантарной ишемии Оппеля-
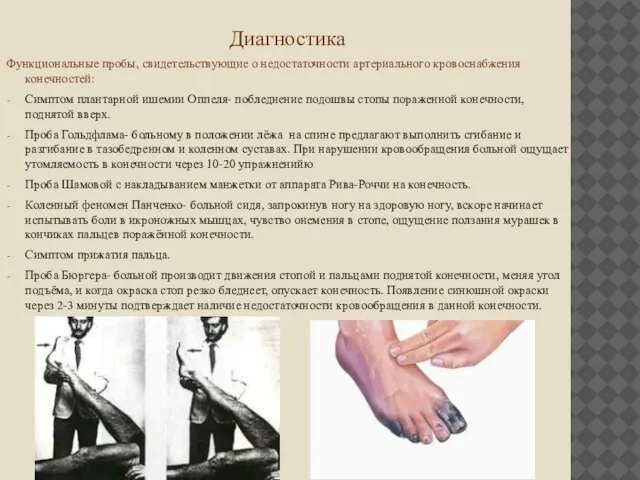
побледнение подошвы стопы пораженной конечности, поднятой вверх.
Проба Гольдфлама- больному в положении лёжа на спине предлагают выполнить сгибание и разгибание в тазобедренном и коленном суставах. При нарушении кровообращения больной ощущает утомляемость в конечности через 10-20 упражненийю
Проба Шамовой с накладыванием манжетки от аппарата Рива-Роччи на конечность.
Коленный феномен Панченко- больной сидя, запрокинув ногу на здоровую ногу, вскоре начинает испытывать боли в икроножных мышцах, чувство онемения в стопе, ощущение ползания мурашек в кончиках пальцев поражённой конечности.
Симптом прижатия пальца.
Проба Бюргера- больной производит движения стопой и пальцами поднятой конечности, меняя угол подъёма, и когда окраска стоп резко бледнеет, опускает конечность. Появление синюшной окраски через 2-3 минуты подтверждает наличие недостаточности кровообращения в данной конечности.
Слайд 8
Диагностика
Лабораторная диагностика:
Для выявления циркулирующих иммунных комплексов (ЦИК), антиэластина, антиколлагена, антиядерных антител,
клеточных реакций на коллаген I и III большое значение приобретают иммунофлюоресцентные методы.
Коагулограмма: повышенная свёртываемость крови и агрегация тромбоцитов.
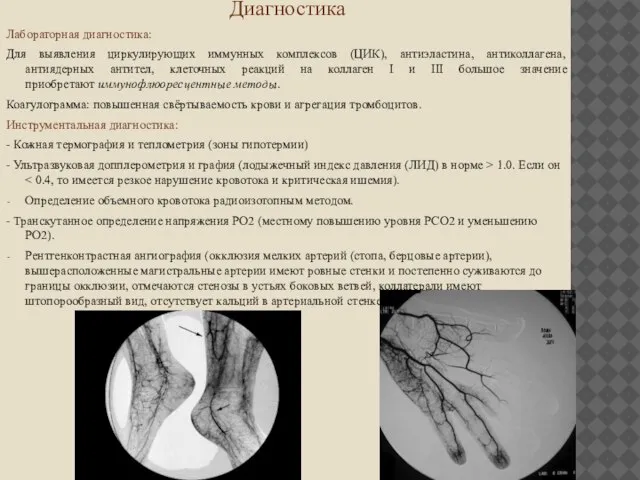
Инструментальная диагностика:
- Кожная термография и теплометрия (зоны гипотермии)
- Ультразвуковая допплерометрия и графия (лодыжечный индекс давления (ЛИД) в норме > 1.0. Если он < 0.4, то имеется резкое нарушение кровотока и критическая ишемия).
Определение объемного кровотока радиоизотопным методом.
- Транскутанное определение напряжения РО2 (местному повышению уровня РСО2 и уменьшению РО2).
Рентгенконтрастная ангиография (окклюзия мелких артерий (стопа, берцовые артерии), вышерасположенные магистральные артерии имеют ровные стенки и постепенно суживаются до границы окклюзии, отмечаются стенозы в устьях боковых ветвей, коллатерали имеют штопорообразный вид, отсутствует кальций в артериальной стенке).
Слайд 9
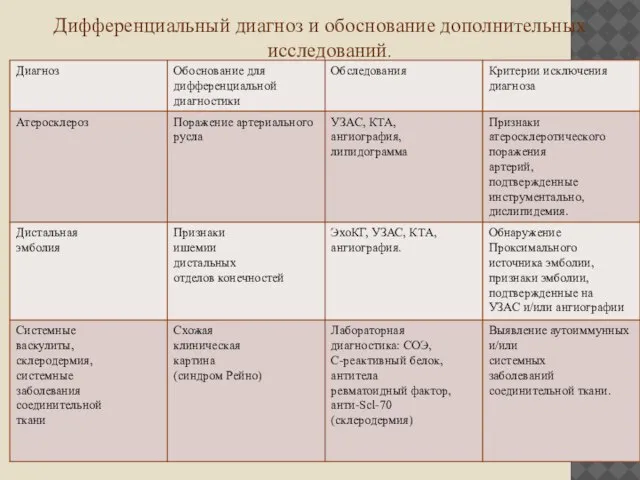
Дифференциальный диагноз и обоснование дополнительных исследований.
Слайд 10
Лечение
Немедикаментозное лечение: Режим II, диета №15.
Медикаментозное лечение:
- Вазодилятаторы: блокаторы кальциевых каналов

(Верапамил, Амлодипин, Нифедипин).
- Корректоры микроциркуляции и ангиопротекторы: Алпростадил при хронической ишемии III-IV стадии.; Пентоксифиллин.
- Анитикоагулянтная терапия: Гепарин; Эноксапарин; Надропарин кальция.
- Антиагрегантная терапия: Ацетилсалициловая кислота; Клопидогрель; Дипиридамол.
- Купирование болевого синдрома: НПВС (Кеторолак; Диклофенак).
Слайд 11
Лечение
Хирургическое лечение:
- резекция других сосудов с анастомозом;
- восстановление с помощью трансплантата
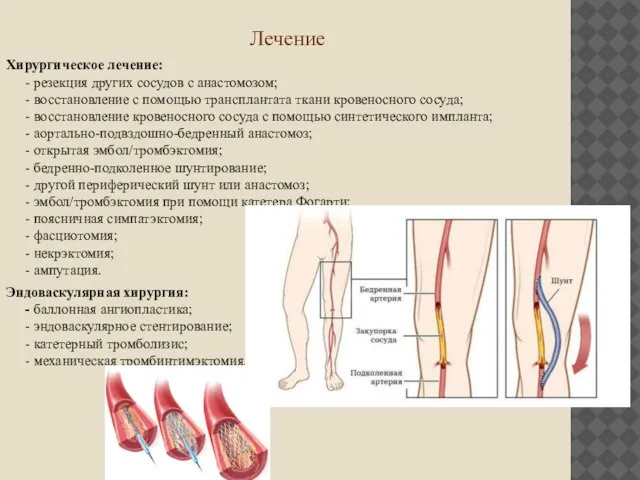
ткани кровеносного сосуда;
- восстановление кровеносного сосуда с помощью синтетического импланта;
- аортально-подвздошно-бедренный анастомоз;
- открытая эмбол/тромбэктомия;
- бедренно-подколенное шунтирование;
- другой периферический шунт или анастомоз;
- эмбол/тромбэктомия при помощи катетера Фогарти;
- поясничная симпатэктомия;
- фасциотомия;
- некрэктомия;
- ампутация.
Эндоваскулярная хирургия:
- баллонная ангиопластика;
- эндоваскулярное стентирование;
- катетерный тромболизис;
- механическая тромбинтимэктомия.










 Консервирующие растворы для сердечного графта
Консервирующие растворы для сердечного графта Лечение акне
Лечение акне Лечение коронавирусной инфекции у пациентов
Лечение коронавирусной инфекции у пациентов 20 кожных заболеваний
20 кожных заболеваний Родовой травматизм матери и плода
Родовой травматизм матери и плода Экогенетические варианты генных болезней
Экогенетические варианты генных болезней Функциональная диагностика сердечно-сосудистой системы (ССС)
Функциональная диагностика сердечно-сосудистой системы (ССС) Шовный материал и узлы в хирургии
Шовный материал и узлы в хирургии Осторожно, клещи!
Осторожно, клещи! Гибель клетки. Компенсаторно-приспособительные процессы. Регенерация, гипертрофия и гиперплазия
Гибель клетки. Компенсаторно-приспособительные процессы. Регенерация, гипертрофия и гиперплазия Руководства европейского общество кардиологов по ведению острого инфаркта миокарда у пациентов с подъёмами сегмента
Руководства европейского общество кардиологов по ведению острого инфаркта миокарда у пациентов с подъёмами сегмента Понятие о лекарственых веществах, лекарственных препаратах, лекарственных формах. (Первая часть)
Понятие о лекарственых веществах, лекарственных препаратах, лекарственных формах. (Первая часть) Лечение депрессивных расстройств
Лечение депрессивных расстройств Опухоли мочеточника
Опухоли мочеточника NK-клетки (natural killer cells) и их эффекторные функции
NK-клетки (natural killer cells) и их эффекторные функции Узкий таз в акушерстве
Узкий таз в акушерстве Реабилитационный центр Перекресток семи дорог
Реабилитационный центр Перекресток семи дорог Грипп seu Influenza
Грипп seu Influenza Лікарські засоби, що діють переважно на ПНС. Частина 1. Лекція 13
Лікарські засоби, що діють переважно на ПНС. Частина 1. Лекція 13 Асцит в результате надпеченочного блока
Асцит в результате надпеченочного блока Кровь человека
Кровь человека ОҚО Денсаулық сақтау басқармасының
ОҚО Денсаулық сақтау басқармасының Phylogenetic. Disorders of Human
Phylogenetic. Disorders of Human Повреждение бедра у танцоров: причины, клиника, диагностика, профилактика
Повреждение бедра у танцоров: причины, клиника, диагностика, профилактика Паратифы А и В
Паратифы А и В Группа риска по ВАР. Тактика ведения детей на педиатрическом участке
Группа риска по ВАР. Тактика ведения детей на педиатрическом участке Клиника физиологических показателей кошки
Клиника физиологических показателей кошки Видные деятели в истории медицины и фармации
Видные деятели в истории медицины и фармации