Слайд 2АКТУАЛЬНОСТЬ ПРОБЛЕМЫ
Вальгусное отклонение первого пальца стопы или Hallux Valgus является самым частым

ортопедическим заболеванием, доля которого, по мнению различных авторов, составляет от 72% до 80% от всей ортопедической патологии стопы (Несенюк Е.Л, 2000; Беленький А.Г., 2005; Савинцев А.М., 2006). По данным метаанализа S.Nix, проведенного в 2013 году, в общей популяции у пациентов в возрасте от 18 до 65 лет вальгусное отклонение первого пальца стопы составляет 23%, а в возрасте старше 65 лет – уже 35,7%. Указанное заболевание относится к статическим деформациям стоп, которыми страдают не менее 50% взрослых людей европейской популяции, при этом около 30% имеют деформации первого луча стопы (Черкес-Заде Д.И., Каменев Ю.Ф., 2002; Макинян Л.Г., 2008).
Слайд 3Лучи стопы
С функциональной точки зрения суставы, расположенные дистальнее периталарного сочленения, называются лучами
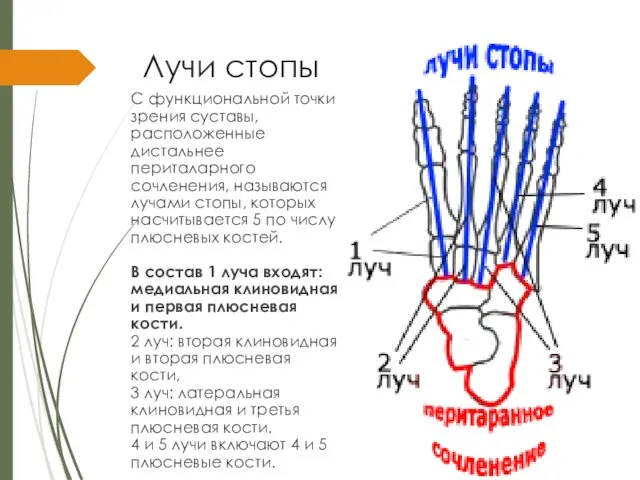
стопы, которых насчитывается 5 по числу плюсневых костей.
В состав 1 луча входят: медиальная клиновидная и первая плюсневая кости.
2 луч: вторая клиновидная и вторая плюсневая кости,
3 луч: латеральная клиновидная и третья плюсневая кости.
4 и 5 лучи включают 4 и 5 плюсневые кости.
Слайд 4В США статические деформации стоп наблюдаются у 40% взрослого населения (Karasick D.,

Wapner K., 1990). В России этот показатель варьирует от 15% до 58% (Давыдова Н.И., 1960, Беленький А.Г., 2005). Вальгусное отклонение первого пальца стопы встречается преимущественно у женщин, составляющих подавляющее большинство заболевших: от 97 до 99,1% (Barouk L.-S., Diebold P., 1991; Макинян Л.Г., 2008). Социальная значимость рассматриваемой патологии заключается в том, что она обычно является уделом лиц трудоспособного возраста, предъявляющих высокие требования к своей физической активности. Наличие вальгусного отклонения первого пальца стопы может являться источником серьезных физических и моральных страданий пациентов.
Слайд 5Причины
Развитие вальгусного отклонения первого пальца стопы имеет сложный полиэтиологический и полипатогенетический характер

и это, в свою очередь, осложняет ее лечение.
1. Внешние причины
Ношение неудобной, узкой обуви – 32%.
2. Внутренние причины
Наследственность
Гипермобильность суставов
Плосковальгусная деформация, тарзальные коалиции, вторичное вальгусное отклонение первого пальца (Ревматоидный артрит, нейрогенные расстройства)
Metatarsus primus varus (32%)
Контрактуры икроножной мышцы и ахиллова сухожилия (11%)
Слайд 6МЕТОДЫ ОБСЛЕДОВАНИЯ
Всем больным, страдающим вальгусным отклонением первого пальца стопы, необходимо проводить комплекс

обследований, включающий в себя клинические, рентгенологические и инструментальные исследования.
Слайд 7Клинические методики обследования
При клиническом обследовании выясняют жалобы, анамнез заболевания и жизни, определяют

статус по органам и системам, проводят ортопедический осмотр по общепринятой методике
Основными жалобами являются боли и чувство скованности в переднем отделе стопы при ходьбе или после функциональной нагрузки, невозможность подобрать нормальную, а иногда даже и специальную ортопедическую обувь, а также заметный косметический дефект, что делает человека малоподвижным, раздражительным и существенно ухудшает качество жизни.
Слайд 8В разговоре с пациентами оценивают симптомы болезни, их прогрессирование, общие факторы организма,

влияющие на развитие местных признаков. Тип боли, ее локализацию и длительность, неврологические расстройства, сложности при выборе обуви, ограничение физических нагрузок также оценивали при опросе. Кроме того, у пациентов выясняют получали ли они лечение ранее и если да, то выясняют эффект от проводимой терапии – какая имела положительный результат, а какая нет.
Слайд 9Исследование сосудов стоп
Сосудистый статус пациентов с заболеваниями стоп имеет важное значение, поэтому
при осмотре исследуют пульсацию на артериях нижних конечностях вообще, и на стопах в частности, таких как: тыльная артерия стопы, задняя большеберцовая артерия, подколенная артерия. Сравнивают волосяной покров, температуру, цвет стоп по сравнению с проксимальными отделами нижних конечностей и между собой.
Слайд 10Неврологическое исследование
Сравнивают тактильную чувствительность на обеих стопах и голенях, тонус мышц обеих

нижних конечностей по сравнению друг с другом.
Слайд 11Дерматологическое исследование
Обе ноги осматривают на предмет наличия повреждении или изъязвлений кожных покровов.

Эластичность и тургор кожи сравнивают на обеих нижних конечностях. Осматривают подошвенные поверхности обеих стоп на предмет наличия гиперкератозов, после чего оценивают их размер, локализацию, плотность и болезненность.
Слайд 12Непосредственная оценка первого луча стопы
Осматривают первый плюснефаланговый сустав, отмечая наличие бурсита и
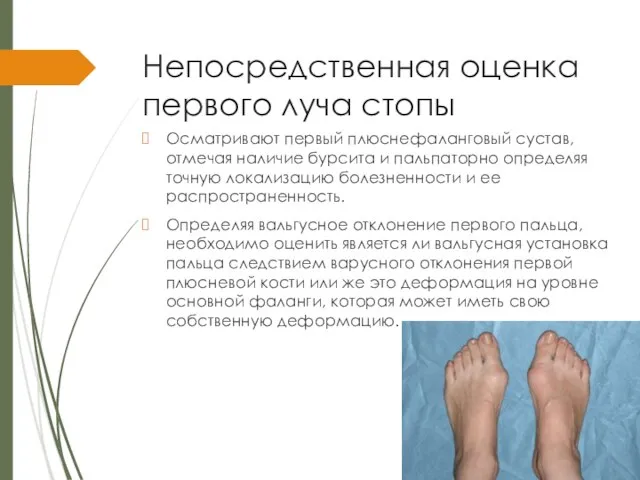
пальпаторно определяя точную локализацию болезненности и ее распространенность.
Определяя вальгусное отклонение первого пальца, необходимо оценить является ли вальгусная установка пальца следствием варусного отклонения первой плюсневой кости или же это деформация на уровне основной фаланги, которая может иметь свою собственную деформацию.
Слайд 13Исследуют движения в первом плюснефаланговом суставе (в норме они составляют 70-90º тыльного

сгибания и 30º подошвенного сгибания). Оценивают любые ограничения движений для определения причины ограничений – была ли она связана с наличием остеофитов, наличием артроза сустава или является лишь следствием деформации и отсутствия конгруэнтности в суставе. Также на этом этапе оценивают боковую стабильность в первом плюснефаланговом суставе, в котором в норме не имеется движений в горизонтальной плоскости.
Слайд 14Лабораторные методы обследования
Стандартное предоперационное обследование включает в себя электрокардиографию, клинические анализы крови

и мочи, определение биохимических параметров сыворотки крови (общий белок, общий билирубин, креатинин, С-реактивный белок, глюкозу, аланинаминотрансферазу, аспартатаминотрансферазу, мочевину, холестерин), коагулограмму. При необходимости больные консультировались специалистами различного профиля (терапевт, хирург, ангиохирург, невролог). Все пациенты осматривались анестезиологом, который принимал решение о виде анестезии, назначал необходимую премедикацию.
Слайд 15Методики рентгенологического обследования
Всем без исключения пациентам в дооперационном периоде необходимо выполнять рентгенограммы

стоп в двух проекциях. Прямая проекция выполняется следующим образом: расстояние от рентгеновской трубки до обследуемой стопы должно быть равно 1 метру, что позволяет точно определить размеры плюсневых костей и делается под углом 15 градусов относительно вертикальной плоскости, что в конечном итоге позволяет получить строгую перпендикулярную проекцию к плюсневым костям
Слайд 16Все рентгенограммы необходимо выполнять с нагрузкой, так как разница между значением углов

на рентгенограммах с нагрузкой, по сравнению с рентгенограммами без нагрузки, может достигать 20%. (Карданов А.А. с соавт., 2008). После выполнения рентгенограмм на них необходимо выполнить измерения величин необходимых для предоперационного планирования.
Отмечаются следующие показатели, которые являются наиболее информативными для планирования оперативного лечения:
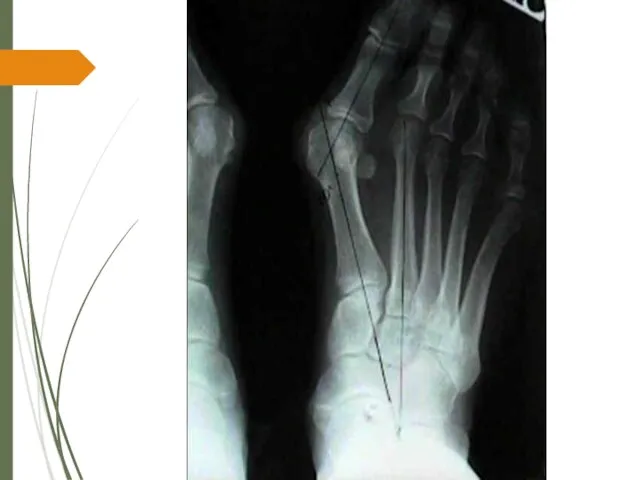
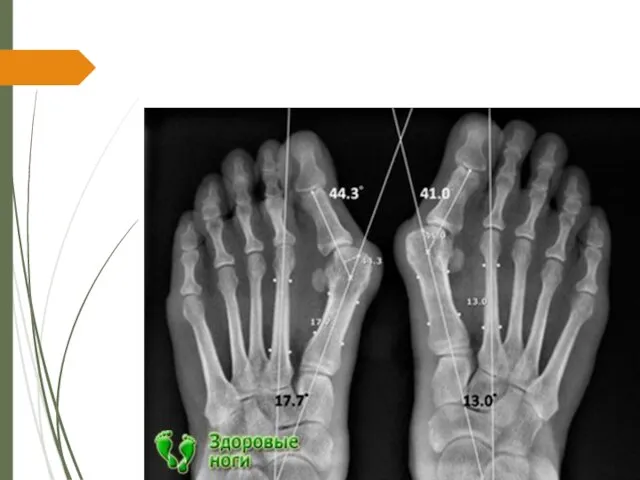
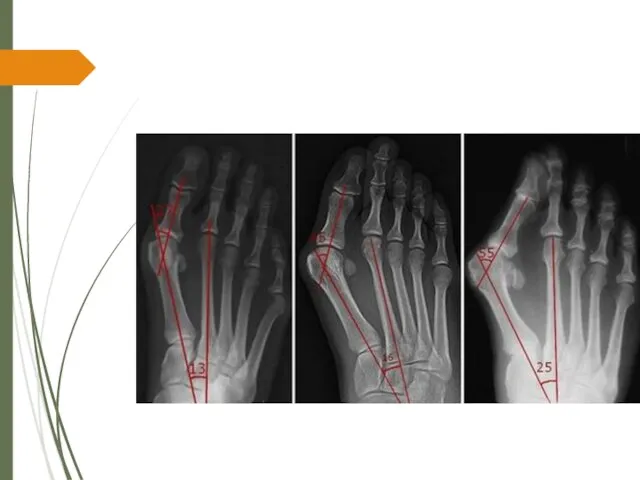
1. Первый межплюсневый угол – угол между референтной линией первой плюсневой кости и референтной линией второй плюсневой кости (рис. 1). В норме он составляет от 00 до 140 . Увеличение значения этого угла обозначается как metatarsus primus adductus.
Слайд 17Рис. 1. Определение угла вальгусного отклонения первого пальца стопы и угла между
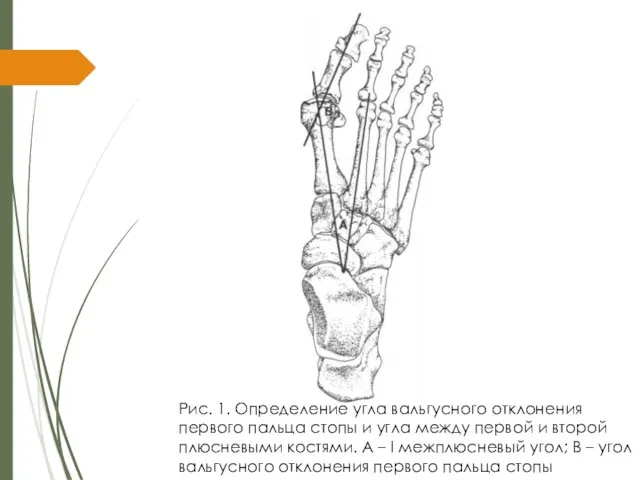
первой и второй плюсневыми костями. А – I межплюсневый угол; В – угол вальгусного отклонения первого пальца стопы
Слайд 212. Угол вальгусного отклонения первого пальца стопы – угол, образованный референтными линиями

первой плюсневой кости и основной фалангой первого пальца (Рис. 1). В норме он составляет менее 16 град. Деформация характеризуется как слабая при угле от 16 до 25 гр., средняя при угле от 25 до 35 гр., и тяжелая деформация с имеющимся подвывихом в первом плюснефаланговом суставе при значении угла более 35 град.
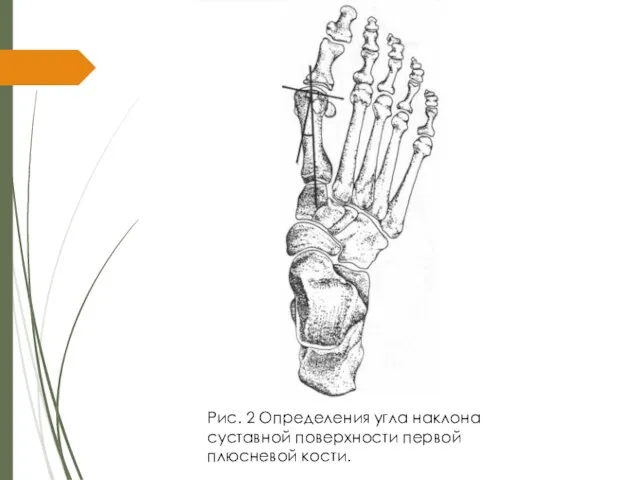
3. Угол наклона дистальной суставной поверхности первой плюсневой кости (PASA) – этот угол формируется линией, проведенной параллельно эффективной суставной поверхности и перпендикуляром к референтной линии первой плюсневой кости. В норме этот угол должен быть не более 8 градусов (рис. 2).
Слайд 22Рис. 2 Определения угла наклона суставной поверхности первой плюсневой кости.
Слайд 25Консервативные методы
Методы консервативного лечения рассматриваемой патологии предпринимались с конца с XIX века,

однако уже тогда отмечалась их низкая эффективность. С тех пор не появилось ни одного значимого метода лечения, при котором достигался бы достоверно значимый эффект. Все эти методики направлены только лишь на купирование симптомов заболевания, не устраняя патогенетических причин.:
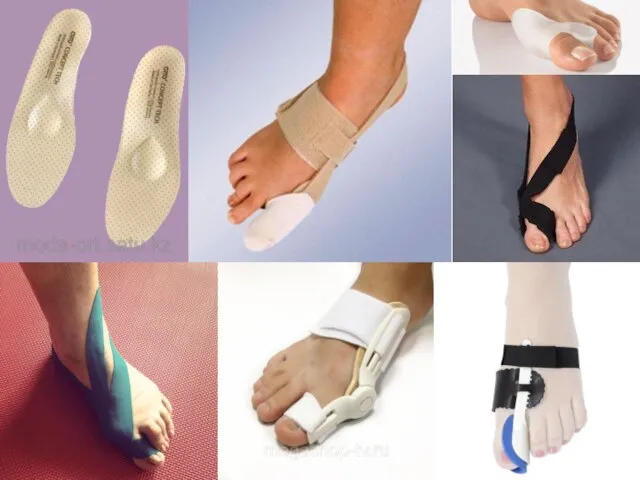
Слайд 26 Индивидуальные ортопедические стельки:
поддержка головки первой плюсневой кости
поддержка

продольного свода стопы
устранения вальгусного положения среднего и заднего отделов стопы
Шина, отводящая первый палец, одеваемая на ночь
Тейпирование
Ортезы
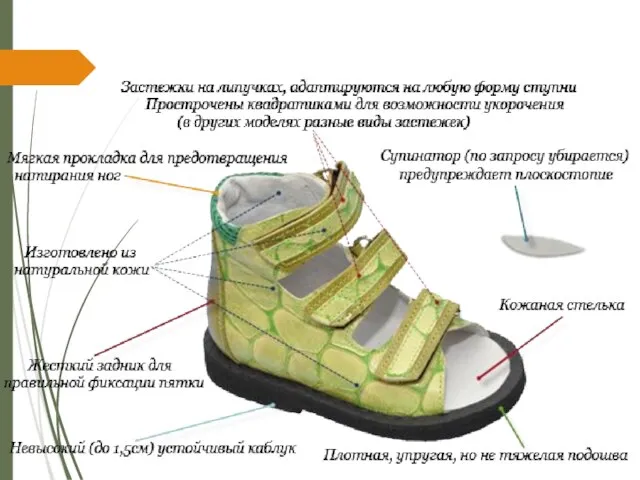
Индивидуальная сложная ортопедическая обувь
Массаж
ЛФК для мышц голени
Физиотерапевтическое лечение, направленное на снятие болевого синдрома
Слайд 29В последующие годы стали все чаще использоваться методики оперативного лечения Hallux Valgus,

число которых к настоящему времени превышает 100, что свидетельствует о том, что пока не существует универсального способа оперативного лечения больных. Об этом же свидетельствуют достаточно частые (от 10% до 55%) неудовлетворительные результаты проведенного хирургического лечения (Duan X. et al., 2012).
Слайд 30Оперативные методы
Любая операция при вальгусном отклонении первого пальца стопы должна обеспечивать решение

нескольких задач:
1. Восстановление оси первой плюсневой кости;
2. Восстановление соотношений в первом плюснефаланговом суставе, что позволяет пациентам:
Избавиться от боли
Восстановить полную амплитуду движений
3. Создать опороспособность первого луча;
4. Создать стабильность в первом плюснефаланговом суставе.
Все операции на первом луче стопы можно разделить на две большие группы, разделенные по месту приложения силы: операции на мягких тканях и операции на костных структурах.
Слайд 31Операции на мягких тканях
Операции на мягких тканях начали развиваться раньше, чем костные

операции, в связи с тем, что при их исполнении не требуется специализированного инструментария и оборудования, которых не существовало на заре оперативной ортопедии. Использование какой-либо одной хирургической техники на мягких тканях на сегодняшний день представляет собой значение лишь историческая веха в развитии хирургического лечения вальгусного отклонения первого пальца стопы.
Слайд 32Операции на костях
Операции на костных структурах первого луча стопы классифицируют по локализации

зоны вмешательства на резекционные артропластики, дистальные, диафизарные и проксимальные остеотомии, артродез медиального плюснеклиновидного сустава остеотомии основной фаланги первого пальца стопы.
Слайд 33СХЕМА ВЫБОРА МЕТОДА ОПЕРАТИВНОГО ЛЕЧЕНИЯ У ПАЦИЕНТОВ С ВАЛЬГУСНЫМ ОТКЛОНЕНИЕМ ПЕРВОГО ПАЛЬЦА
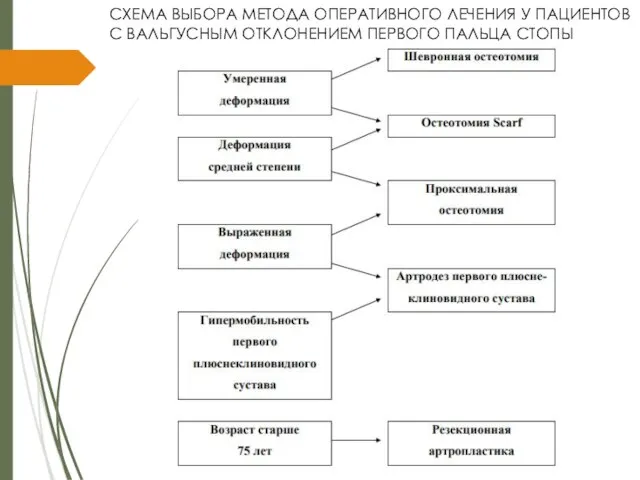
СТОПЫ
Слайд 34Комплексная оценка стопы
Осуществляют ее чаще всего с использованием шкалы Американской ассоциации хирургии

стопы и голеностопного сустава (AOFAS) и клинико-рентгенологической шкалы Грулье (Groulier).
Шкала AOFAS 100-бальная, рассматривает и оценивает клинико-функциональные параметры стопы. Максимальные 100 баллов возможны у пациентов без боли, с полной амплитудой движений в суставах первого луча, без признаков нестабильности этих суставов, без ограничений повседневной и профессиональной активности, без ограничений в выборе и ношении обуви.
Результат лечения с использованием шкалы AOFAS оценивается следующим образом: отличный 95-100 баллов, хороший 75-94, удовлетворительный 51-74, плохой – 50 и менее баллов.
Слайд 35Клинико-рентгенологическая шкала Грулье 85-бальная, и в отличии от шкалы AOFAS, рассматривает не

только клинические проявления, но оценивает и рентгенологические параметры переднего отдела стопы.
Результат лечения с использованием шкалы Groulier оценивается следующим образом: отличный 71-85 баллов, хороший 60-70, удовлетворительный 29-59 и плохой – 28 и менее баллов.





























 Обобщение организационного и клинического опыта внедрения плазменной медицинской технологии
Обобщение организационного и клинического опыта внедрения плазменной медицинской технологии ОРЗ не ОРВИ
ОРЗ не ОРВИ Саккодированное и пуэрильное дыхания. Этиология, патогенез, клиника
Саккодированное и пуэрильное дыхания. Этиология, патогенез, клиника Айткали Карина_легкие
Айткали Карина_легкие Современные методы лечения критической ишемии нижних конечностей
Современные методы лечения критической ишемии нижних конечностей Средостение. Диафрагмальная грыжа заднего средостения
Средостение. Диафрагмальная грыжа заднего средостения АСТМА
АСТМА Синдромы поражения периферических нервов верхней и нижней конечности. Методы исследования
Синдромы поражения периферических нервов верхней и нижней конечности. Методы исследования Анатомо-физиологические особенности печени
Анатомо-физиологические особенности печени Болезнь Кавасаки
Болезнь Кавасаки Аптечные организации, обслуживающие амбулаторных больных
Аптечные организации, обслуживающие амбулаторных больных Деятельность участковой медсестры по профилактике гастрита у лиц молодого возраста
Деятельность участковой медсестры по профилактике гастрита у лиц молодого возраста Прививочный кабинет
Прививочный кабинет Современные методы профилактической работы с обучающимися группы риска
Современные методы профилактической работы с обучающимися группы риска Аутизм, РАС – биокоррекция
Аутизм, РАС – биокоррекция Фундаментальные компоненты реабилитационной антинаркотической деятельности
Фундаментальные компоненты реабилитационной антинаркотической деятельности Основи раціональної антибактеріальної терапії. Фармакокінетично/фармакодинамічна модель антибіотикотерапії
Основи раціональної антибактеріальної терапії. Фармакокінетично/фармакодинамічна модель антибіотикотерапії Генная инженерия
Генная инженерия Кишечный иерсиниоз
Кишечный иерсиниоз Инфекции, иммунитет
Инфекции, иммунитет Clinical Decision Support System
Clinical Decision Support System Гнойные процессы ЧЛО
Гнойные процессы ЧЛО Факторы развития ВБИ
Факторы развития ВБИ Основы травматологии (шов сухожилия)
Основы травматологии (шов сухожилия) Молоко: за и против
Молоко: за и против Варикозная болезнь
Варикозная болезнь Диагностика хирургических заболеваний
Диагностика хирургических заболеваний T-POD. Инструкция
T-POD. Инструкция