Содержание
- 2. Изменения в структуре кардиоревматологической патологии у детей. Одно из первых мест – «функциональные» болезни сердца и
- 4. Синдром вегетососудистой дистонии. МКБ-10. G 90 Расстройства ВНС: G 90.9 Расстройства ВНС неуточненные F45.3 Соматоформная вегетативная
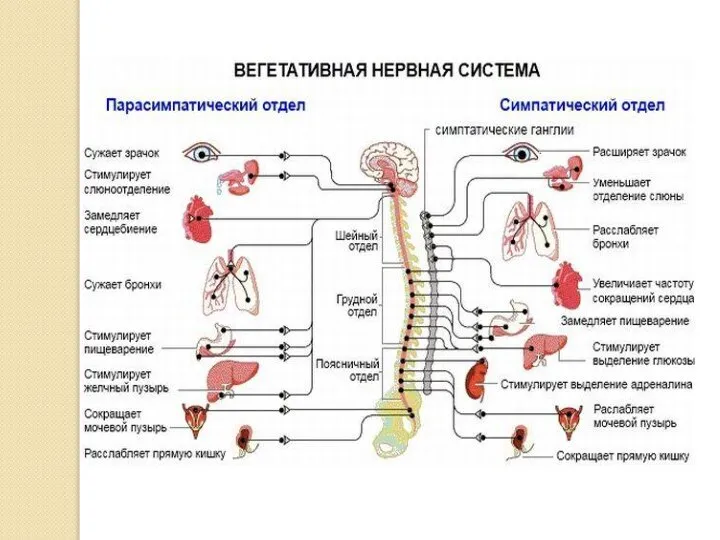
- 5. Возрастные особенности функционирования ВНС 1-3 года - высокая активность симпатического звена ВНС В последующие возрастные периоды
- 6. Синдром вегетососудистой дистонии (СВД) - состояние, определяемое нарушением вегетативной регуляции сердца, сосудов, внутренних органов, желез внутренней
- 7. Классификация СВД Н.А. Белоконь (1987 г.) СВД первичный или вторичный Ведущий этиологический фактор Характеристика СВД Гемодинамическая
- 8. Классификация СВД Ведущая органная локализация Степень тяжести с учетом количества клинических признаков: легкое, среднетяжелое, тяжелое Течение
- 9. Детям, занимающим промежуточное положение между здоровыми и имеющими СВД, возможен диагноз: «вегетативная лабильность»- преходящие вегетативные нарушения
- 10. План обследования при СВД ЭКГ в покое и после нагрузки, ФКГ; ЭхоКГ; Холтеровское мониторирование ЭКГ Лекарственные
- 11. План обследования Оценка состояния ВНС Оценка вегетативного статуса по таблицам А.М.Вейна с соавт. (1981), модифицированные для
- 12. Лечение СВД
- 13. Немедикаментозная терапия Правильная организация труда и отдыха, соблюдение режима дня (хронобиологические принципы) Сокращение «экранного» времени Занятия
- 14. Занятия спортом Не рекомендуется большой спорт. Рекомендованы: оздоровительное плавание, велосипед, спортивная ходьба, медленный бег, командно-игровые виды,
- 15. Диета При ваготонии: Кратность 4-5 раз в день Достаточный питьевой режим Избегать мучных продуктов, сладостей, копченостей,
- 16. Диета При симпатикотонии: Кратность обычная Ограничить соль (соления, маринады, копчености) Исключить шоколад, крепкий чай и кофе,
- 17. Немедикаментозные методы лечения Психотерапия, музыкотерапия, ароматерапия Дыхательно-релаксационный тренинг Дыхательная гимнастика Аутогенная тренировка Водолечение и бальнеотерапия Массаж
- 18. Фитотерапия При гипертонических гемодинамических вариантах - валериана, пустырник, пион, почечный чай, полевой хвощ, цветы синего василька,
- 19. Медикаментозная терапия Вегетотропные препараты - Беллатаминал (белласпон) и беллоид по 1 таб 2-3 раза/сут, 1 месяц
- 20. Гомеопатические препараты Дормиплант (с валерианой и мелиссой) – при повышенной возбудимости, трудностях засыпания с 6 лет
- 21. Психофармакотерапия Селективные ингибиторы обратного захвата серотонина – сертралин с 6 лет Антидепрессанты сбалансированного или седативного действия
- 22. В комбинации с антидепрессантами или нейролептиками применяются транквилизаторы (феназепам, элениум, седуксен, фризиум). При изолированном применении транквилизаторов
- 23. Диспансеризация При наличии выраженных психосоматических и неврологических расстройств - у детского невролога При нейро-циркуляторной дистонии -
- 24. Инфекционный эндокардит у детей Код по МКБ-10 Класс IX Болезни системы кровообраще- ния, блок I33-I49, I52
- 25. Определение Инфекционный эндокардит (ИЭ) – - тяжелое инфекционное (чаще бактериальное) системное заболевание - с первоначальным поражением
- 26. Эпидемология ИЭ у детей и подростков - 3,0–4,3 случая на 1 млн. населения в год 0,55
- 27. Этиология Золотистый стафилококк (S. Aureus - 40% от всех видов возбудителей) и зеленящий стрептококк. Реже: НАСЕК-группа
- 28. Предрасполагающие факторы Врождённый эндокардит - при острых или обострении хронических вирусных и бактериальных инфекций у матери
- 29. Патогенез Инфекционно-токсическая фаза (бактериемия, сердечные изменения выражены умеренно) Иммуновоспалительная фаза (образование антител к антигенам возбудителя и
- 30. Классификация (А.А.Демин, 1978 год) I. Этиология (стрептококки, стафилококки, грамотрицательные бактерии, грибы, вирусы). II. Форма болезни: первичная,
- 31. Клиническая картина острое и подострое течение ИЭ Инфекционно-токсический синдром Кардиальный (текущий эндокардит) синдром Тромбоэмболический синдром
- 32. Острый ИЭ - на неизмененных клапанах, протекает с клинической картиной сепсиса, быстрым (иногда – в течение
- 33. Инфекционно- токсический синдром Начало – через 2 недели с момента возникновения бактериемии Лихорадка (неправильного типа) с
- 34. Кардиальный синдром Чаще поражается аортальный клапан , при современном течении - учащение поражения митрального, трикуспидального клапанов,
- 35. Кардиальный синдром В дебюте - систолический шум по левому краю грудины (стенозирование устья аорты за счет
- 36. Кардиальный синдром Возможно развитие миокардита (дилатация полостей сердца, глухость тонов, нарушения сердечного ритма и проводимости, прогрессирующая
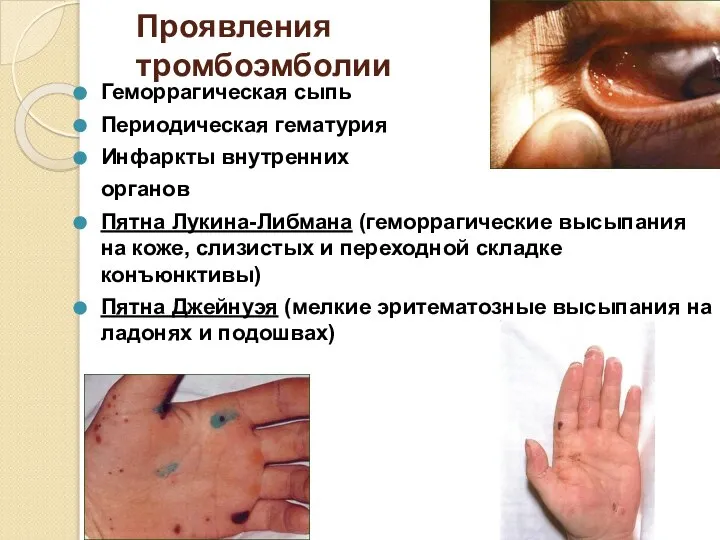
- 37. Проявления тромбоэмболии Геморрагическая сыпь Периодическая гематурия Инфаркты внутренних органов Пятна Лукина-Либмана (геморрагические высыпания на коже, слизистых
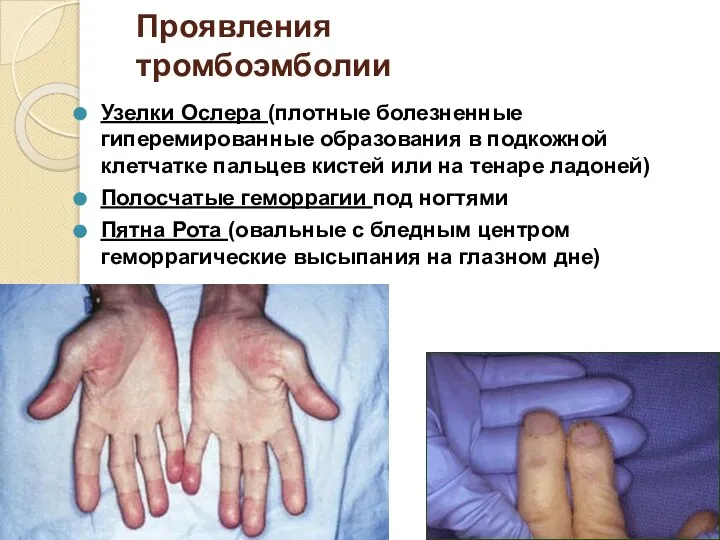
- 38. Проявления тромбоэмболии Узелки Ослера (плотные болезненные гиперемированные образования в подкожной клетчатке пальцев кистей или на тенаре
- 39. Особенности клинической картины в зависимости от этиологии ИЭ стрептококковой этиологии – постепенное начало, повторные эпизоды повышения
- 40. Особенности клинической картины в зависимости от этиологии ИЭ пневмококковой этиологии –эндокардит развивается в период реконвалесценции пневмонии,
- 41. Особенности клинической картины в зависимости от этиологии Бруцеллёзный эндокардит имеет такую же локализацию, что и пневмококковый.
- 42. Критерии научно–исследовательской группы Duke Endocarditis Service из Даремского университета (США). Диагноз инфекционного эндокардита считается подтвержденным, если
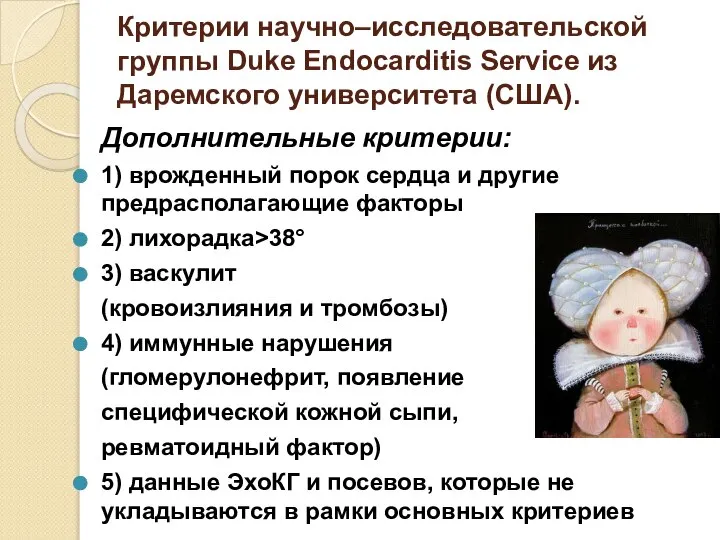
- 43. Критерии научно–исследовательской группы Duke Endocarditis Service из Даремского университета (США). Дополнительные критерии: 1) врожденный порок сердца
- 44. Лабораторные и инструментальные методы диагностики Исследование крови на гемокультуру с определением чувствительности выделенного микроба к антибиотикам
- 45. Лабораторные и инструментальные методы диагностики При подозрении на острый инфекционный эндокардит - троекратный посев крови, взятой
- 46. Лабораторные и инструментальные методы диагностики Рост острофазовых показателей (СРБ, серомукоиды, сиаловые кислоты, ДФА), гипер α-2 и
- 47. Лабораторные и инструментальные методы диагностики Позитивный ревматоидный фактор Высокие уровни циркулирующих иммунных комплексов (40–55%) Нередки тромбоцитопения,
- 48. Дифференциальный диагноз С генерализованными инфекционными заболеваниями, сальмонеллёзом, менингококцемией С геморрагическим васкулитом (при наличии геморрагической сыпи) С
- 49. Лечение В острый период – постельный режим Полноценное питание Массивная и длительная антибиотикотерапия с учётом чувствительности
- 50. Лечение При отсутствии положительной динамики в течение 5-7 дней - смена антибиотика или комбинация его с
- 51. Лечение При острой НК : постельный режим, ограничение жидкости, поваренной соли, диуретики Сердечные гликозиды, как правило,
- 52. Лечение Хирургическое лечение Показания: - неконтролируемый антибиотиками инфекционный процесс - повторные тромбоэмболии - грибковый эндокардит -
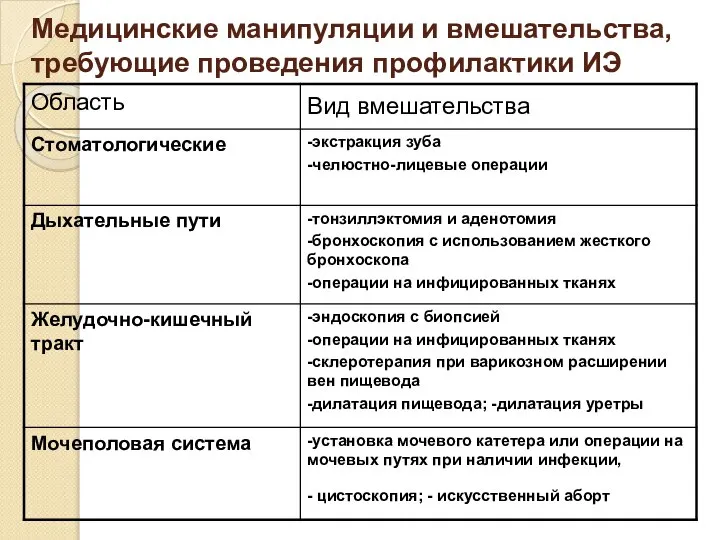
- 53. Медицинские манипуляции и вмешательства, требующие проведения профилактики ИЭ
- 54. Факторы риска развития ИЭ
- 55. Схемы профилактики ИЭ При среднем риске ИЭ. Амоксициллин (амоксиклав) детям старше 10 лет (с массой тела
- 56. Диспансерное наблюдение. Два раза в год - контрольное обследование (ЭКГ, ДЭхоКГ, общеклинические анализы, бактериологическое исследование крови)
- 57. Острая ревматическая лихорадка Острая ревматическая лихорадка (ОРЛ), (МКБ-10: I 00—I 02) , или ревматизм— системное воспалительное
- 58. Хроническая ревматическая болезнь сердца (код по МКБ-10: I 05—I 09) заболевание, характеризующееся поражением сердечных клапанов в
- 59. Этиология ОРЛ ОРЛ развивается после стрептококковой инфекции (β-гемолитический стрептококк группы А). «Ревматические штаммы» А-стрептококка (М-5, М-6,
- 60. Основные факторы вирулентности β-гемолитического стрептококка А Гиалуроновая кислота М-протеин Липотейховые кислоты Протеиназа Пирогенные (эритрогенные) экзотоксины Дезоксирибонуклеаза
- 61. Генетическая предрасположенность ОРЛ связана с наличием аллоантигена В-лимфоцитов, определяемого моноклональными антителами D 8 / 17, локусов
- 62. патоморфологические стадии дезорганизации соединительной ткани при ревматизме: 1. стадия мукоидного набухания (обратимая стадия ), 2. стадия
- 63. Классификация ревматической лихорадки (Ассоциация ревматологов России, 2003 г.) 1. Клинические варианты: • ОРЛ, • повторная ревматическая
- 64. Критерии Киселя-Джонса для диагностики первой атаки ревматической лихорадки: 1. Большие критерии: кардит, полиартрит, хорея, кольцевидная эритема,
- 65. Критерии Киселя-Джонса для диагностики первой атаки ревматической лихорадки Наличие 2 больших критериев или 1 большого +
- 66. Выраженность экссудативного компонента воспаления у детей определяет особенности течения ОРЛ • более выражена острота и активность
- 67. Лечение комплексное и этапное (I этап) стационар (II этап) местный ревматологический санаторий (III этап).кардиоревматологический диспансер
- 68. Этиотропная терапия антибиотики в возрастных дозах бензилпенициллин на 10—14 дней, при непереносимости группы пенициллинов — макролиды,
- 69. Патогенетическое лечение НПВС (ацетилсалициловая кислота, диклофенак, индометацин), при ярко и умеренно выраженном ревмокардите, хорее и полисерозитах
- 70. Профилактика и диспансеризация Первичная профилактика - предупреждение заболевания (общеукрепляющие мероприятия, выявление и лечение острой и хронической
- 71. Профилактика и диспансеризация. Если порок сердца отсутствует, бициллинопрофилактика - в течение 5 лет после последней атаки,
- 72. Global Burden of Disease Study 2016 (GBD 2016) Results. Ревматической болезнью сердца (РБС) затронуто ~ 30
- 73. Возрастная закономерность в развитии ОРЛ Дети младшего возраста и дошкольники – крайне редко. Пик ОРЛ –
- 74. Патоморфоз ОРЛ за последние 15-20 лет Цикл формирования и рубцевания ашоф-талалаевских гранулем сократился с 5–6 до
- 75. Патоморфоз ОРЛ за последние 15-20 лет Изменились проявления артрита: число пораженных суставов стало значительно меньше, вплоть
- 76. Особенности ОРЛ у подростков в суставной синдром нередко вовлекаются мелкие суставы кистей и стоп основной клинический
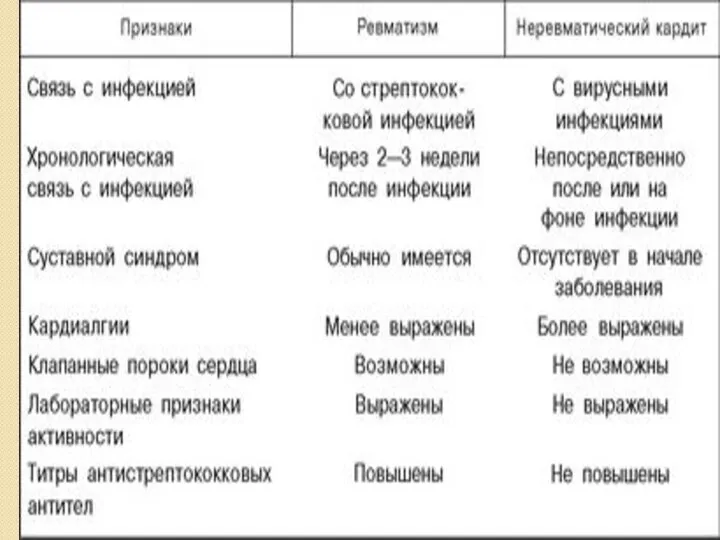
- 78. МИОКАРДИТЫ Код по МКБ-10 Класс IX Болезни системы кровообращения, блок I30-I52 Другие болезни сердца I40 Острый
- 79. Эпидемиология Частота в общей популяции не известна 1-5% больных острой вирусной инфекцией могут иметь поражение миокарда
- 80. Этиология Инфекционные факторы Вирусы – Коксаки А и В, ЕСНО, аденовирусы, гриппа А и В, полиомиелита,
- 81. Этиология Неинфекционные факторы Эндокринные нарушения Аллергические реакции – сульфаниламиды, пенициллины, тетрациклины, укусы насекомых Токсическое воздействие –
- 82. Патогенез Вирусные миокардиты: 1 фаза – репликация вируса в миоците с цитотоксичес- ким эффектом 2 фаза
- 83. Патогенез Невирусные миокардиты: Внедрение возбудителя с токсическим воздействием Аллергические механизмы Аутоиммунные механизмы Другие виды Сочетание дистрофически-некробиоти-ческих
- 84. Классификация неревматических кардитов у детей (по Н.А.Белоконь). I. Период возникновения Врожденный (ранний, поздний), приобретенный II. Этиологический
- 85. Клиническая картина У большинства – без выраженных кардиальных симптомов, часто бессимптомно Первые признаки в конце 1-ой
- 86. Клиническая картина При более тяжелом течении: Жалобы общего характера: слабость, недомогание, быстрая утомляемость Симптомы, связанные с
- 87. Клиническая картина Объективные проявления тахикардия расширение границ сердца ослабление первого тона ритм галопа (трехчленный ритм за
- 88. Критерии диагностики миокардита NYHA (1964, 1973) Связь с перенесенной инфекцией, доказанная клинически и лабораторными данными: выделение
- 89. Критерии диагностики миокардита NYHA Признаки поражения миокарда Большие признаки: - патологические изменения на ЭКГ (нарушения реполяризации,
- 90. Критерии диагностики миокардита NYHA Малые признаки: - тахикардия (иногда брадикардия) - ослабление первого тона - ритм
- 91. Лабораторная диагностика Повышение активности - кардиоселективных ферментов (КФК, КФК-МВ, ЛДГ1, тропонин Т и I), BNP –
- 92. Инструментальные методы. ЭКГ и холтеровское мониторирование - Синусовая тахикардия - Снижение вольтажа зубцов - Нарушения ритма
- 93. Инстументальные методы. Рентгенография органов грудной клетки Увеличение размеров сердца различной степени, больше левых отделов; оценка состояния
- 94. Дифференциальная диагностика У новорожденных – с постгипоксическим синдромом дезадаптации ССС, диабетической фетопатией, генетическими заболеваниями У детей
- 95. Прогноз Зависит от возраста ребенка, этиологического фактора, состояния иммунной системы. Возможные исходы миокардита: - выздоровление (спонтанное
- 97. Скачать презентацию
























































































 Зарядка для глаз
Зарядка для глаз Инфекционные заболевания, наиболее частым путём заражения которых является половой контакт
Инфекционные заболевания, наиболее частым путём заражения которых является половой контакт Здоровое питание
Здоровое питание Частная психопатология
Частная психопатология Приглашаем на работу молодых специалистов
Приглашаем на работу молодых специалистов Целиакия
Целиакия Profilaktika_ISMP
Profilaktika_ISMP Черепно-мозговая травма
Черепно-мозговая травма Способы снижения травматичности занятий
Способы снижения травматичности занятий Вопросы непрерывного медицинского образования. Аккредитация
Вопросы непрерывного медицинского образования. Аккредитация Жыныстық жолмен берілетін инфекциялардын алдын алуда контрацептивтердін тиімділігі мен қант диабеті арасындағы байланыс
Жыныстық жолмен берілетін инфекциялардын алдын алуда контрацептивтердін тиімділігі мен қант диабеті арасындағы байланыс Введение в эндокринологию
Введение в эндокринологию Меры радиационной безопасности в радионуклидной лаборатории
Меры радиационной безопасности в радионуклидной лаборатории Видные деятели в истории медицины и фармации
Видные деятели в истории медицины и фармации Сестринский процесс при сальмонеллёзе
Сестринский процесс при сальмонеллёзе Побочное действие лекарств
Побочное действие лекарств Злокачественный наружный отит
Злокачественный наружный отит Медикаментозная терапия препаратом Локатоп у больных с атопическим дерматитом
Медикаментозная терапия препаратом Локатоп у больных с атопическим дерматитом Искусственное оплодотворение
Искусственное оплодотворение Рефлексотерапия в лечении заболеваний ЛОР-органов
Рефлексотерапия в лечении заболеваний ЛОР-органов Препарирование полостей II класса по Блеку
Препарирование полостей II класса по Блеку Основы латинского языка с медицинской терминологией
Основы латинского языка с медицинской терминологией Что надо знать о сезонном гриппе?
Что надо знать о сезонном гриппе? Лептоспироз 2020 (1)
Лептоспироз 2020 (1) идиопатия
идиопатия Психопатологическая семиотика. Психопатологическая синдромология. Определение. Первая помощь при эпилепсии
Психопатологическая семиотика. Психопатологическая синдромология. Определение. Первая помощь при эпилепсии Фармацевтические заводы
Фармацевтические заводы Состояние ендокринной системы у больных железодефицитной анемией
Состояние ендокринной системы у больных железодефицитной анемией