Содержание
- 2. Как известно, сердце — полый мышечный орган, ответственный за перекачивание крови в организме. Оно состоит из
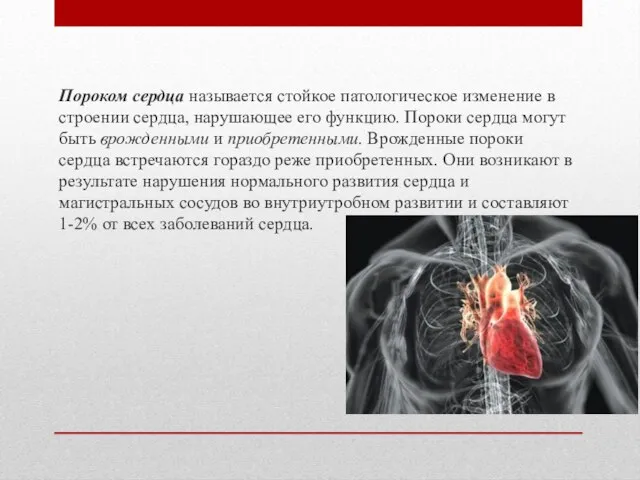
- 3. Пороком сердца называется стойкое патологическое изменение в строении сердца, нарушающее его функцию. Пороки сердца могут быть
- 4. Среди врожденных пороков сердца выделяют три группы: Пороки со сбросом крови справа налево. К ним относятся
- 5. Клинические проявления зависят от типа и тяжести порока сердца. Симптомы зачастую проявляются на ранних этапах жизни,
- 6. Причины возникновения врожденных пороков сердца складываются из следующих факторов: Хромосомные нарушения -5%; 2. Мутация одного гена
- 7. Данные лабораторно-инструментальных методов исследования вариабельны в зависимости от конкретного порока. Среди ведущих методик можно выделить: ЭКГ
- 8. Лечение ВПС принципиально можно поделить на хирургическое (в большинстве случаев оно единственное является радикальным) и терапевтическое
- 9. Приобретенные пороки сердца— это группа заболеваний, сопровождающихся нарушением строения и функций клапанного аппарата сердца и ведущих
- 10. Формы Приобретенные пороки сердца классифицируют по нескольким категориям. По этиологии (причине возникновения) выделяют: ревматический (возникает вследствие
- 11. По функциональному признаку: стеноз – сужение просвета отверстия в результате поствоспалительных (возникают после воспалительного процесса) рубцовых
- 12. Самыми частыми причинами приобретенных пороков сердца являются: ревматизм — системное воспалительное заболевание соединительной ткани с преимущественным
- 13. Патогенез осложнений гестации. В I триместре наиболее часто происходит обострение ревмокардита. С 26 по 32 недели
- 14. КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ПОРОКОВ СЕРДЦА ПРИ БЕРЕМЕННОСТИ Гемодинамические нарушения и клиническая картина различны в зависимости от
- 15. Анамнез В анамнезе есть указания на ревматизм, перенесённый септический эндокардит, сифилис, атеросклероз, травмы грудной клетки, сочетанные
- 16. Основные мероприятия: ● диета с достаточным количеством белков, витаминов и микроэлементов; ● ограничение потребления поваренной соли
- 17. Прогноз беременности зависит от степени и сочетания поражения, а также от активности ревматического процесса (другими словами,
- 18. Ведение беременности у женщин с пороками сердца, как уже было сказано выше, проводится с участием нескольких
- 19. По всем приведенным выше причинам женщины с пороками сердца и, другой патологией сердечно-сосудистой системы за время
- 20. Вопрос врачебной тактики в родах имеет особое значение. Лучший выбор — ранняя госпитализация в 36-37 недель
- 21. Опасность возникновения тромбозов, кровотечений и сердечной недостаточности сохраняется до 5 суток после родов, поэтому в этот
- 22. Современная медицина располагает достаточным арсеналом диагностических средств для того, чтобы вовремя предотвратить осложнения беременности у женщин
- 24. Скачать презентацию
Слайд 2Как известно, сердце — полый мышечный орган, ответственный за перекачивание крови в
Как известно, сердце — полый мышечный орган, ответственный за перекачивание крови в

Слайд 3Пороком сердца называется стойкое патологическое изменение в строении сердца, нарушающее его функцию.
Пороком сердца называется стойкое патологическое изменение в строении сердца, нарушающее его функцию.
Слайд 4Среди врожденных пороков сердца выделяют три группы:
Пороки со сбросом крови справа налево.
Пороки со сбросом крови справа налево.

Пороки со сбросом крови слева направо — транспозиция (перемещение) магистральных (основных) сосудов.
Пороки, при которых имеется препятствие кровотоку (сужение крупных сосудов).
*Артериальный проток — это короткий тонкостенный сосуд, соединяющий легочную артерию и аорту. Через него обеспечивается нормальное кровообращение плода во внутриутробном периоде — минуя легкие, так как кислород поступает через плаценту, и в норме этот проток зарастает после рождения.
Врожденные пороки сердца
Слайд 5Клинические проявления зависят от типа и тяжести порока сердца. Симптомы зачастую проявляются
Клинические проявления зависят от типа и тяжести порока сердца. Симптомы зачастую проявляются

Также клинические проявления ВПС можно объединить в 4 синдрома:
Кардиальный синдром (жалобы на боли в области сердца, одышку, сердцебиение, перебои в работе сердца и т. д.; при осмотре — бледность или цианоз, набухание и пульсация сосудов шеи, деформация грудной клетки по типу сердечного горба; пальпаторно — изменения АД и характеристик периферического пульса, изменение характеристик верхушечного толчка при гипертрофии/дилатации левого желудочка, появление сердечного толчка при гипертрофии/дилятации правого желудочка, систолическое/диастолическое «кошачье мурлыканье» при стенозах; перкуторно — расширение границ сердца соответственно расширенным отделам; аускультативно — изменения ритмичности, силы, тембра, монолитности тонов, появление характерных для каждого порока шумов и т. д.).
Синдром сердечной недостаточности (острая либо хроническая, право- либо левожелудочковая, одышечно-цианотические приступы и т. д.) с характерными проявлениями.
Синдром хронической системной гипоксии (отставание в росте и развитии, симптомы барабанных палочек и часовых стёкол и т. д.)
Синдром дыхательных расстройств (в основном при ВПС с обогащением малого круга кровообращения).
Клиническая картина
Слайд 6Причины возникновения врожденных пороков сердца складываются из следующих факторов:
Хромосомные нарушения -5%;
Хромосомные нарушения -5%;

2. Мутация одного гена - 2-3%;
3. Факторы среды: а) алкоголизм; б) инфекция 1-2%; в) лекарственные препараты; г) рентгеновское излучение.
4. Полигенно-мультифакторное наследование.
5. Метаболические нарушения, такие как диабет, фенилкетонурия.
Причины врожденных пороков сердца ребенка
Слайд 7Данные лабораторно-инструментальных методов исследования вариабельны в зависимости от конкретного порока. Среди ведущих
Данные лабораторно-инструментальных методов исследования вариабельны в зависимости от конкретного порока. Среди ведущих

ЭКГ (право- либо левограмма, разнообразные варианты аритмий и т. д.).
Обзорная рентгенография сердца (митральная конфигурация для пороков с обогащением малого круга кровобращения, аортальная — с обеднением) и контрастные рентгенологические методики (ангиография, вентрикулография и т. д.).
Эхо-КГ (основная методика — позволяет увидеть морфологию порока и определить функциональное состояние сердца).
Допплер-эхо-КГ (позволяет определить направление тока крови — выявить регургитацию и турбулентность).
Диагностика
Слайд 8Лечение ВПС принципиально можно поделить на хирургическое (в большинстве случаев оно единственное
Лечение ВПС принципиально можно поделить на хирургическое (в большинстве случаев оно единственное
Хирургическое лечение. Зависит от фазы порока.
В первой фазе — операция по экстренным показаниям (при обогащении МКК — искусственное стенозирование ЛА по Мюллеру-Альберту, при обеднении МКК — искусственный боталов проток). Целесообразность данных операций, тем не менее, — вопрос неоднозначный и сугубо индивидуальный.
Во второй фазе — операция в плановом порядке (конкретная при конкретном пороке). Сроки выполнения — вопрос дискутабельный и постоянно пересматривается (в литературе сроки варьируют от внутриутробного выполнения операции до пубертата, но все же больше склоняются к раннему оперированию).
В третьей фазе — операция не показана.
Лечение
Слайд 9Приобретенные пороки сердца— это группа заболеваний, сопровождающихся нарушением строения и функций клапанного
Приобретенные пороки сердца— это группа заболеваний, сопровождающихся нарушением строения и функций клапанного

Приобретенные пороки сердца развиваются в результате острых или хронических (длительно протекающих) заболеваний и травм, нарушающих функцию клапанов и вызывающих изменения внутрисердечной гемодинамики (движение крови по сосудам).
Более половины всех приобретенных пороков сердца приходится на поражения митрального (располагается между левым предсердием и левым желудочком) клапана, примерно треть — на поражения аортального (разделяет левый желудочек и аорту) клапана, остальные представлены сочетанными (изменения затрагивают несколько клапанов) пороками.
Приобретенные пороки сердца
Слайд 10Формы
Приобретенные пороки сердца классифицируют по нескольким категориям.
По этиологии (причине возникновения) выделяют:
ревматический (возникает
Формы
Приобретенные пороки сердца классифицируют по нескольким категориям.
По этиологии (причине возникновения) выделяют:
ревматический (возникает

эндокардитический (вследствие эндокардита – воспаления внутренней оболочки сердца);
сифилитический (вследствие сифилиса – системного заболевания, передающегося преимущественно половым путем и поражающего многие органы и системы) и так далее.
По виду пораженного клапана выделяют:
аортальный;
митральный;
порок трикуспидального клапана;
порок клапана ствола легочной артерии.
По количеству пораженных клапанов:
изолированный, или локальный (поражение 1 клапана),
комбинированный порок - недостаточность и стеноз (сужение просвета) одновременно возникают на одном клапане;
сочетанный порок - изменения затрагивают несколько клапанов.
Слайд 11По функциональному признаку:
стеноз – сужение просвета отверстия в результате поствоспалительных (возникают после
По функциональному признаку:
стеноз – сужение просвета отверстия в результате поствоспалительных (возникают после

недостаточность – неполное смыкание створок клапана сердца;
пролабирование — выпячивание, выбухание или выворачивание створок в полость сердца.
По степени выраженности порока и степени нарушения гемодинамики (движение крови по сосудам) сердца:
не оказывающий существенного влияния на внутрисердечное кровообращение;
умеренно выраженный;
резко выраженный.
По состояния общей гемодинамики:
компенсированные пороки сердца — без недостаточности кровообращения (состояние, при котором сердце не в состоянии адекватно обеспечить кровью все органы и ткани);
субкомпенсированные — с преходящей (временной) декомпенсацией (невозможностью компенсировать нарушение кровотока), вызываемой чрезмерными физическими нагрузками, повышенной температурой тела, беременностью и так далее;
декомпенсированные — с развившейся недостаточностью кровообращения.
Слайд 12Самыми частыми причинами приобретенных пороков сердца являются:
ревматизм — системное воспалительное заболевание соединительной
Самыми частыми причинами приобретенных пороков сердца являются:
ревматизм — системное воспалительное заболевание соединительной
инфекционный эндокардит (воспаление внутренней стенки сердца);
атеросклероз — хроническое заболевание, характеризующееся уплотнением и потерей эластичности стенок артерий, сужением их просвета за счет так называемых атеросклеротических бляшек (образований, состоящих из смеси жиров (в первую очередь, холестерина (жироподобного вещества, являющегося « строительным материалом» для клеток организма) и кальция));
травмы сердца (ушибы и ранения сердечной мышцы);
сифилис — системное заболевание, передающееся преимущественно половым путем и поражающее многие органы и системы;
сепсис (заражение крови) и другие.
Причины
Слайд 13Патогенез осложнений гестации.
В I триместре наиболее часто происходит обострение ревмокардита.
С 26 по
Патогенез осложнений гестации.
В I триместре наиболее часто происходит обострение ревмокардита.
С 26 по
С 35 недели до начала родов увеличивается масса тела, затрудняется лёгочное кровообращение из-за высокого стояния дна матки, снижается функция диафрагмы.
Во время родов увеличивается артериальное давление, систолический и минутный объём сердца.
В раннем послеродовом периоде возможны послеродовые коллапсы из-за резкого изменения внутрибрюшного и внутриматочного давления. Акушерские кровотечения обусловлены не только нарушением тонуса миометрия или застойными явлениями в маточно-плацентарной системе кровообращения, но чаще всего носят коагулопатический характер на фоне функциональной неполноценности застойной печени.
ПАТОГЕНЕЗ
Слайд 14КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ПОРОКОВ СЕРДЦА ПРИ БЕРЕМЕННОСТИ
Гемодинамические нарушения и клиническая картина различны
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ПОРОКОВ СЕРДЦА ПРИ БЕРЕМЕННОСТИ
Гемодинамические нарушения и клиническая картина различны

Основные жалобы при приобретённых пороках: быстрая утомляемость, мышечная слабость, тяжесть в ногах, сонливость, сердцебиение и одышка, возникающие только при физической нагрузке; по мере прогрессирования порока одышка наблюдается и в покое.
Слайд 15Анамнез
В анамнезе есть указания на ревматизм, перенесённый септический эндокардит, сифилис, атеросклероз, травмы
В анамнезе есть указания на ревматизм, перенесённый септический эндокардит, сифилис, атеросклероз, травмы

Физикальное исследование
● Пальпация области сердца.
● Перкуссия сердца и сосудистого пучка.
● Аускультация тонов сердца.
Лабораторные исследования
Лабораторные исследования проводят на этапе прегравидарной подготовки, при беременности (сроком 10–11, 26–28 и 32 недели) и после родов для оценки степени выраженности ревматической лихорадки. О наличии активности ревматической лихорадки свидетельствуют:
увеличение СОЭ (выше 30 мм\ч);
повышение титров циркулирующих АТ к экзоферментам стрептококка, таких, как антистрептолизин О, антистрептогиалуронидазы, антистрептокиназы, , анти-ДНКаза;
повышение в крови содержания серомукоида (0,21 ед. оптической плотности и более) и концентрации C-реактивного белка.
При беременности также оценивают состояние свёртывающей системы крови.
Инструментальные исследования
ЭКГ, выполняемая как первичный этап обследования, позволяет выявить признаки гипертрофии (и перегрузки) различных отделов сердца (в зависимости от типа ППС и характерных гемодинамических нарушений).
Рентгенография грудной клетки(на этапе обследования и преравидарной подготовки.Во время беременности по жизненный показания)
Выполнение эхокардиографии и допплерэхокардиографии с ЦДК
Скрининг (при постановке на учёт по беременности всех женщин осматривает терапевт и регистрирует ЭКГ)
Дифференциальная диагностика(дифференциальную диагностику проводят с сочетанными пороками сердца, ревматическим или септическим эндокардитом, СН)
ДИАГНОСТИКА
Слайд 16Основные мероприятия:
● диета с достаточным количеством белков, витаминов и микроэлементов;
● ограничение потребления
Основные мероприятия:
● диета с достаточным количеством белков, витаминов и микроэлементов;
● ограничение потребления

● профилактика инфекционных заболеваний дыхательных и мочевыводящих путей;
● нормализация режима труда и отдыха, ограничение физических нагрузок;
● назначение фитопрепаратов, оказывающих седативное действие.
ПРОФИЛАКТИКА ПОРОКОВ СЕРДЦА ВО ВРЕМЯ БЕРЕМЕННОСТИ
Слайд 17Прогноз беременности зависит от степени и сочетания поражения, а также от активности
Прогноз беременности зависит от степени и сочетания поражения, а также от активности

Вопрос о сохранении или прерывании беременности решается коллегиально кардиологом и акушером-гинекологом в каждом случае индивидуально. Если беременность наступила после операции на сердце, нужна консультация кардиохирурга. Следует знать, что далеко не всегда корригирующие операции на сердце приводят к ликвидации органических изменений в клапанном аппарате или устранению врожденных аномалий развития. Нередко после хирургического лечения наблюдается рецидив основного заболевания, например, в виде рестеноза (повторного сужения) после некоторых операций.
Чрезвычайно сложно решить вопрос о допустимости беременности у женщин с протезированными клапанами сердца. У них высока опасность образования тромбов, поэтому беременные с механическими клапанами постоянно получают антикоагулянтную (противосвертываюшую) терапию.
Конечно, вопрос о сохранении беременности у женщин с сердечно-сосудистыми заболеваниями лучше решать заблаговременно, до ее наступления. Основой правильного ведения и лечения таких беременных является точная диагностика, учитывающая причину заболевания.
Пороки со сбросом крови направо служат противопоказанием к беременности, как и любой вид пороков с декомпенсацией, при которых уже сформирована недостаточность кровообращения.
Как пройдет беременность?
Слайд 18Ведение беременности у женщин с пороками сердца, как уже было сказано выше,
Ведение беременности у женщин с пороками сердца, как уже было сказано выше,

Если есть возможность, то, конечно, лучше доверить свое здоровье крупному медицинскому центру, специализирующемуся на данной проблеме. Это может быть отделение для женщин с сердечно-сосудистой патологией при институте или специализированное отделение на базе крупного роддома, где грамотные специалисты, имеющие опыт ведения пациенток с такой патологией, смогут эффективно помочь.
Течение беременности у женщин с пороками сердца имеет свои особенности. Часто встречаются такие осложнения, как гестозы (осложнения беременности, проявляющиеся появлением отеков, белка в моче, повышением артериального давления), которые характеризуются скрытым течением и плохо поддаются лечению. Беременность у таких пациенток часто осложняется угрозой прерывания — число самопроизвольных абортов и преждевременных родов значительно превышает средние показатели. Кроме того, течение беременности может осложняться нарушением маточно-плацентарного кровотока, что приводит к гипоксии (кислородному голоданию) или задержке внутриутробного развития плода. Высок также риск отслойки плаценты. Накопление тромбов в плаценте ведет к выключению части плаценты из кровотока и усилению кислородного голодания плода.
Особенности ведения беременности
Слайд 19По всем приведенным выше причинам женщины с пороками сердца и, другой патологией
По всем приведенным выше причинам женщины с пороками сердца и, другой патологией

Первая госпитализация — на 8-10-й неделе беременности для уточнения диагноза и решения вопроса о возможности сохранения беременности. Вопрос о прерывании беременности до 12 недель решают в зависимости от выраженности порока, функционального состояния системы кровообращения и степени активности ревматического процесса.
Вторая госпитализация — на 28-29-й неделе беременности для наблюдения за состоянием сердечно-сосудистой системы и, при необходимости, для поддержания функции сердца в период максимальных физиологических нагрузок. Это обусловлено тем, что именно в этот период в норме значительно возрастает нагрузка на сердце (один из периодов максимальной физиологической нагрузки) — почти на треть увеличивается так называемый сердечный выброс, в основном за счет увеличения частоты сердечных сокращений.
Третья госпитализация — на 37-38-й неделе для подготовки к родам и выбора метода родоразрешения, составления плана родов.
!!!При появлении признаков недостаточности кровообращения, обострения ревматизма, возникновении мерцательной аритмии (частого неритмичного сокращения сердца), гестоза или выраженной анемии (снижения количества гемоглобина) и других осложнений необходима госпитализация независимо от срока беременности.
Если же ситуация не требует таких кардинальных мер, беременная должна соблюдать максимальную осторожность. Прежде всего необходимо позаботиться о достаточном отдыхе и продолжительном, 10-12-часовом сне. Полезен дневной 1-2-часовой сон. Достаточно эффективными средствами лечения и профилактики являются лечебная физкультура, утренняя гимнастика, прогулки на свежем воздухе. Комплекс утренних упражнений должен быть самым простым, не приводящим к чрезмерным перенапряжениям, усталости.
Питание необходимо сделать максимально разнообразным, полноценным, с повышенным содержанием белковых продуктов (до 1,5 г/кг массы тела). Необходим прием поливитаминов. Кроме того, врач может назначить сеансы гипербарической оксигенации (сеансы в барокамере, куда под давлением подается воздух с повышенным содержанием кислорода), общее ультрафиолетовое облучение.
Слайд 20Вопрос врачебной тактики в родах имеет особое значение. Лучший выбор — ранняя
Вопрос врачебной тактики в родах имеет особое значение. Лучший выбор — ранняя

Как правило, наиболее тяжелый период родов — потуги (период изгнания плода) — стараются укорачивать с помощью эпизиотомии — рассечения промежности. Выключение потуг (наложение акушерских щипцов) проводят при нарушении кровообращения.
Многие врачи считают, что родоразрешение в срок с помощью кесарева сечения уменьшает нагрузку на сердечно-сосудистую систему и снижает смертность среди беременных, страдающих пороками сердца.
Кесарево сечение проводится в следующих случаях:
при активном ревматическом процессе (повышении температуры, появлении болей в соответствующих органах, характерных изменениях в анализах);
при резко выраженном пороке сердца с выраженной недостаточностью левого желудочка и отсутствии эффекта от проводимой медикаментозной терапии;
при сочетании порока сердца с акушерской патологией, требующей хирургического родоразрешения.
Успешному родоразрешению больных, страдающих тяжелыми врожденными и приобретенными пороками сердца, может способствовать ведение родов в условиях гипербарической оксигенации.
После рождения плода и отхождения последа наблюдается прилив крови к внутренним органам (и в первую очередь к органам брюшной полости) и уменьшение циркуляции крови в сосудах головного мозга и сосудах, питающих сердечную мышцу. Поэтому для предупреждения ухудшения состояния сразу после рождения ребенка женщине вводят средства, обеспечивающие нормальную работу сердца.
Ведение родов
Слайд 21Опасность возникновения тромбозов, кровотечений и сердечной недостаточности сохраняется до 5 суток после

Родильницы с заболеваниями сердца могут быть выписаны из роддома не ранее чем через 2 недели после родов в удовлетворительном состоянии под наблюдение кардиолога по месту жительства.
Если декомпенсации после родов не произошло и приема препаратов не требуется, предпочтительно грудное вскармливание.
После рождения ребенка специалисты обязательно обследуют его на наличие пороков сердца, так как у детей, матери которых имели такие проблемы, риск их наличия возрастает многократно.
Таким образом, своевременная диагностика и правильное лечение позволяют многим женщинам, которым раньше было недоступно рождение ребенка, ощутить эту радость. А специалисты всегда готовы помочь им в этом.
Послеродовый период
Слайд 22Современная медицина располагает достаточным арсеналом диагностических средств для того, чтобы вовремя предотвратить
Современная медицина располагает достаточным арсеналом диагностических средств для того, чтобы вовремя предотвратить
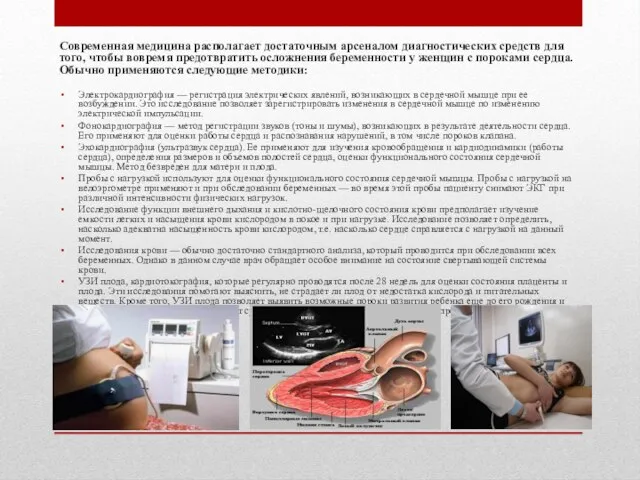
Электрокардиография — регистрация электрических явлений, возникающих в сердечной мышце при ее возбуждении. Это исследование позволяет зарегистрировать изменения в сердечной мышце по изменению электрической импульсации.
Фонокардиография — метод регистрации звуков (тоны и шумы), возникающих в результате деятельности сердца. Его применяют для оценки работы сердца и распознавания нарушений, в том числе пороков клапана.
Эхокардиография (ультразвук сердца). Ее применяют для изучения кровообращения и кардиодинамики (работы сердца), определения размеров и объемов полостей сердца, оценки функционального состояния сердечной мышцы. Метод безвреден для матери и плода.
Пробы с нагрузкой используют для оценки функционального состояния сердечной мышцы. Пробы с нагрузкой на велоэргометре применяют и при обследовании беременных — во время этой пробы пациенту снимают ЭКГ при различной интенсивности физических нагрузок.
Исследование функции внешнего дыхания и кислотно-щелочного состояния крови предполагает изучение емкости легких и насыщения крови кислородом в покое и при нагрузке. Исследование позволяет определить, насколько адекватна насыщенность крови кислородом, т.е. насколько сердце справляется с нагрузкой на данный момент.
Исследования крови — обычно достаточно стандартного анализа, который проводится при обследовании всех беременных. Однако в данном случае врач обращает особое внимание на состояние свертывающей системы крови.
УЗИ плода, кардиотокография, которые регулярно проводятся после 28 недель для оценки состояния плаценты и плода. Эти исследования помогают выяснить, не страдает ли плод от недостатка кислорода и питательных веществ. Кроме того, УЗИ плода позволяет выявить возможные пороки развития ребенка еще до его рождения и принять соответствующие меры — от срочной операции после родоразрешения до прерывания беременности.
 КДС сұрақ-жауап
КДС сұрақ-жауап Эхинококковая болезнь у детей
Эхинококковая болезнь у детей Заболевания крови
Заболевания крови Анестезиология. Неотложные состояния в клинике хирургических болезней. Реаниматология
Анестезиология. Неотложные состояния в клинике хирургических болезней. Реаниматология Терапиялық стоматология. Қайта минералдану терапияның әдістері және заттары
Терапиялық стоматология. Қайта минералдану терапияның әдістері және заттары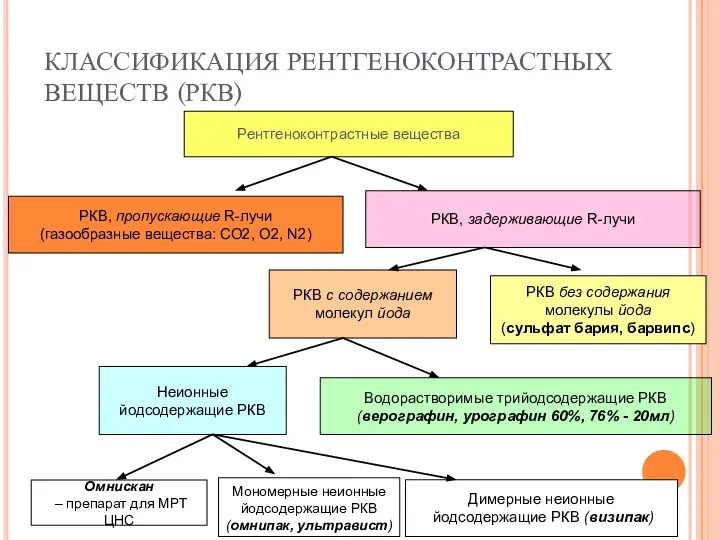 Классификация рентгеноконтрастных веществ (РКВ)
Классификация рентгеноконтрастных веществ (РКВ) Лечение воспалительных заболеваний половых органов грибковой этиологии у женщин фертильного возраста в амбулаторных условиях
Лечение воспалительных заболеваний половых органов грибковой этиологии у женщин фертильного возраста в амбулаторных условиях Human adaptation to environmental conditions
Human adaptation to environmental conditions Музеи Факультета Ветеринарной медицины и зоотехнии
Музеи Факультета Ветеринарной медицины и зоотехнии Профилактика эпилепсии
Профилактика эпилепсии Саркомы. Фото
Саркомы. Фото Санитарно-эпидемиологические нормы ДОЛ
Санитарно-эпидемиологические нормы ДОЛ Патофизиология тканевого роста. Опухоли
Патофизиология тканевого роста. Опухоли Этиология и патогенез тромбофлебита вен нижней конечности
Этиология и патогенез тромбофлебита вен нижней конечности Наркомания
Наркомания Gnano: ощути вкус нанотехнологий. - презентация_
Gnano: ощути вкус нанотехнологий. - презентация_ Викторина на тему “Артериальная гипертензия”
Викторина на тему “Артериальная гипертензия” Тракционная терапия
Тракционная терапия Ноотропы. Викторина
Ноотропы. Викторина Методы диагностики менопаузальных нарушений. Дифференциальная диагностика. Показания к консультации смежных специалистов
Методы диагностики менопаузальных нарушений. Дифференциальная диагностика. Показания к консультации смежных специалистов Реактивті психоздар
Реактивті психоздар Пациент и его самореализация, права и свободы (часть 2)
Пациент и его самореализация, права и свободы (часть 2) Остеомиелит. Симптомы заболевания
Остеомиелит. Симптомы заболевания Исследование брюшной полости. Часть 2
Исследование брюшной полости. Часть 2 Научные основы рационального питания
Научные основы рационального питания Хирургиялық науқастың локальды статусын мінездеу
Хирургиялық науқастың локальды статусын мінездеу Личная гигиена работников предприятий общественного питания
Личная гигиена работников предприятий общественного питания Поджелудочная железа. Тощая кишка
Поджелудочная железа. Тощая кишка