Слайд 2План
I.Введение
Гипербилирубинемия
II.Основная часть
Патогенез.Классификация
Лечение.Профилактика
IIIЗаключение

Слайд 3Что такое желтуха у новорожденных? Желтуха – это синдром, обусловленный накоплением в

крови и тканях организма билирубина (как прямого, так и непрямого), что приводит к желтушному окрашиванию кожи, слизистых и склер. Это происходит из-за того, что в крови ребенка находится очень много билирубина (C32H36O6N4), это явление еще называют гипербилирубинемией. При повышении концентрации непрямого билирубина от светло-лимонной до интенсивно шафрановой и увеличении уровня прямого (конъюгированного) билирубина кожа приобретает оливково-желтый или зеленоватый оттенок.
На территории Республики Казахстан в настоящее время действуют «Основные клинические протоколы», утвержденные Приказом МЗ РК №239 от 07.04.2010. Так, согласно данному нормативному акту, все неонатальные желтухи кодируются по МКБ-10.
Слайд 4Неонатальная желтуха (код Н-Р-032):
Р58 – неонатальная желтуха, обусловленная чрезмерным гемолизом;
Р58.0 – неонатальная

желтуха, обусловленная кровоподтеками;
Р58.3 – неонатальная желтуха, обусловленная полицитемией;
Р59 – неонатальная желтуха, обусловленная другими неуточненными причинами;
Р59.0 – неонатальная желтуха, обусловленная преждевременным родоразрешением (гипербилирубинемия недоношенных; неонатальная желтуха вследствие замедленной конъюгации билирубина);
Р59.2 – неонатальная желтуха, обусловленная повреждением клеток печени;
Р59.3 – неонатальная желтуха, обусловленная средствами, ингибирующими лактацию;
Слайд 6І. Повышенное образование непрямого билирубина вследствие:
1) укороченной продолжительности жизни эритроцитов, содержащих фетальный

гемоглобин (70–90 дней вместо 120 дней у взрослых);
2) транзиторной полицитемии;
3) повышенного разрушения незрелых эритроцитов в костном мозге из-за несостоятельности эритропоэза;
4) увеличения образования непрямого билирубина из неэритроцитарных источников гема – миоглобина, цитохромов;
5) усиленной диссоциации молекул комплекса билирубин-альбумин в условиях гипоксии, ацидоза.
Слайд 7ІІ. Сниженная функциональная способность печени к захвату, конъюгации и экскреции билирубина вследствие:
1)

транзиторной гипоальбуминемии;
2) замедленного созревания белков – переносчиков (лигандина и Z-протеина);
3) сниженной активности ферментативной системы печени в связи с запаздыванием созревания глюкуронилтрансферазы;
4) торможения процессов конъюгации из-за дефицита глюкозы, АТФ, гипоксии, а также высокого содержания в крови новорожденных прегнандиола и других стероидов, угнетающих глюкуронилтрансферазную активность печени;
5) сниженной экскреции билирубина из гепатоцита из-за незрелости белков переносчиков и узости желчных протоков.
Слайд 9ІІІ. Повышенная энтерогепатическая циркуляция билирубина вследствие:
1) высокой активности кишечной b-глюкуронидазы;
2) функционирования в

первые дни жизни Аранциевого протока (через него непрямой билирубин поступает в кровь из кишечника, а оттуда – в портальный кровоток, минуя печень);
3) стерильности кишечника.
Слайд 10Классификации неонатальных желтух
I. Так, все желтухи можно разделить на физиологические (до 90%

желтух новорожденных) и патологические (10% от всех желтух).
II. По генезу все желтухи подразделяются на наследственные и приобретенные.
III. По лабораторным данным все неонатальные желтухи делятся на две основные группы:
1) гипербилирубинемии с преобладанием непрямого Bl;
2) гипербилирубинемии с преобладанием прямого Bl.
IV. Наиболее информативной является патогенетическая классификация: Классификация по патогенезу желтух.
Слайд 12Лечение гипербилирубинемиии у новорожденных
I. Оперативное.
II. Консервативное.
Оперативное лечение ГБН:
а) заменное переливание крови, б)

плазмоферез, в) гемосорбция.
Лабораторные показания к оперативному лечению:
1.Уровень билирубина: в пуповинной крови более 170 мкмоль/; на 1-е сутки – более 170 мкмоль/л; на 2-е сутки – более 256 мкмоль/л; на 3-и сутки – более 340 мкмоль/л.
2. Почасовой прирост билирубина более 7–8 мкмоль/л.
3. Уровень гемоглобина менее 110 г/л.
Клинические показания к оперативному лечению:
- наличие признаков ГБН тяжелой степени при рождении у детей, родившихся от матерей с доказанной сенсибилизацией (положительная реакция Кумбса, тяжелое течение ГБН с проведением ОЗПК у предыдущих детей);
- появление признаков билирубиновой интоксикации у новорожденного.
Слайд 13Консервативное лечение желтух.
І. Инфузионная терапия.
Проводится с целью дезинтоксикации, улучшения процессов конъюгации и

выведения билирубина.
1. Используемые растворы: кристаллоиды – 5 – 7,5 – 10% растворы глюкозы; коллоиды – 5 – 10% раствор альбумина (10–15 мл/кг). Противопоказан при критических цифрах билирубина.
2. Объем жидкости для инфузионной терапии составляет обычно от 30 до 70 мл/кг массы тела ребенка.
3. Скорость внутривенного капельного введения жидкости 3–5 капель в минуту (10 мл/час).
Слайд 14Профилактика гипербилирубинемий (патологических) у новорожденных
1. Планирование семьи.
2. Введение первобеременным и первородящим (не

сенсибилизированным) женщинам, родившим резус-положительных детей, анти-резус-глобулина в первые 3 суток после родов.
3. УЗИ мониторинг плода и определение титра антител у женщин которые находятся в группе риска по развитию ГБН плода и новорожденных для своевременного родоразрешения (на сроке 36–37 недель). Нельзя допускать перенашивания беременности.
Слайд 15Первичная профилактика
В многочисленных заявлениях своей политики, AAP всех здоровых доношенных и

почти доношенных новорожденных рекомендует кормить грудью. Настоящее руководство так же строго придерживается этой общей рекомендации.
РЕКОМЕНДАЦИЯ : Медперсонал должен советовать матерям, кормить грудью их детей в первые несколько дней не реже чем 8 - 12 раз в сутки
Низкое поступление калорий и/или обезвоживание, связанное с неадекватным кормлением грудью могут вносить вклад в развитие гипербилирубинемии. Увеличение частоты кормлений уменьшает вероятность высокого повышения билирубина у детей, находящихся на грудном вскармливании.Вероятность того, что грудное вскармливание будет успешным, повышается при обеспечении кормящих матерей соответствующими поддержкой и советами
Слайд 16Вторичная профилактика
РЕКОМЕНДАЦИЯ : Клиницисты должны у каждого ребенка производить систематизированную оценку степени

риска тяжелой гипербилирубинемии в течение всего перинатального периода.
Групповое типирование крови
РЕКОМЕНДАЦИЯ : У всех беременных женщин должна быть определена группа крови по системе АBО и Rh(D) и проведен скрининг на наличие необычных изоиммунных антител
РЕКОМЕНДАЦИЯ : Если у матери не известна группа крови или она резус-отрицательна, настоятельно рекомендуется взять кровь из пуповины для определения группы крови, Rh - фактора, прямой пробы Кумбса
Слайд 17Клиническая оценка
РЕКОМЕНДАЦИЯ Персонал должен обеспечить рутинное обследование каждого новорожденного на предмет наличия

у него желтухи, и в палатах новорожденных должны быть протоколы оценки степени желтушности. Медперсонал должен оценивать желтуху при каждом осмотре новорожденного, но не реже чем каждые 8-12 часов (
У новорожденных детей желтуха может быть обнаружена после пальцевого надавливания на кожу и подкожную клетчатку. Оценка желтухи должна быть выполнена в хорошо освещенном месте и, предпочтительно, при дневном свете из окна. Желтуха обычно появляется сначала на лице, распространяясь ниже на туловище и конечности, но визуальная оценка уровня билирубина в зависимости от степени желтушности может приводить к ошибкам. У большинства новорожденных с уровнями TSB менее 15 мг% (257 ммоль/л), достоверную оценку уровня билирубина могут обеспечить неинвазивные устройства для измерения TcB (транскутанного билирубинового индекса)2
РЕКОМЕНДАЦИЯ : Протоколы для оценки желтухи должны предусматривать условия, в которых штат отделений новорожденных может произвести измерение TcB или заказать непосредственное измерение билирубина в сыворотке
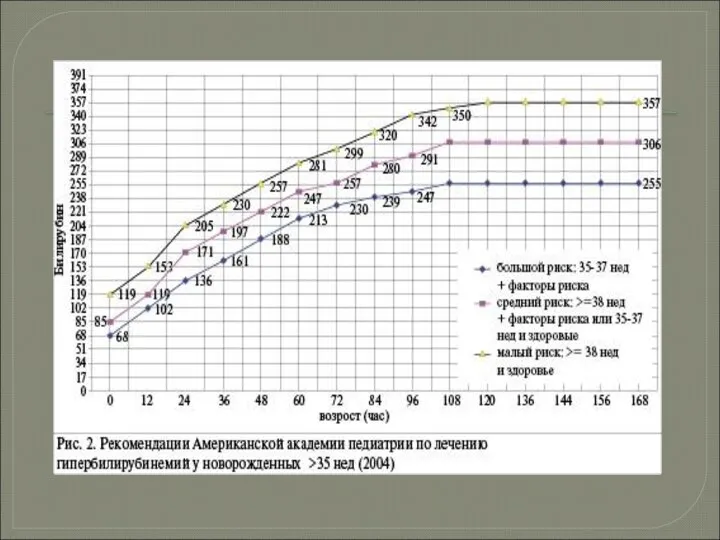
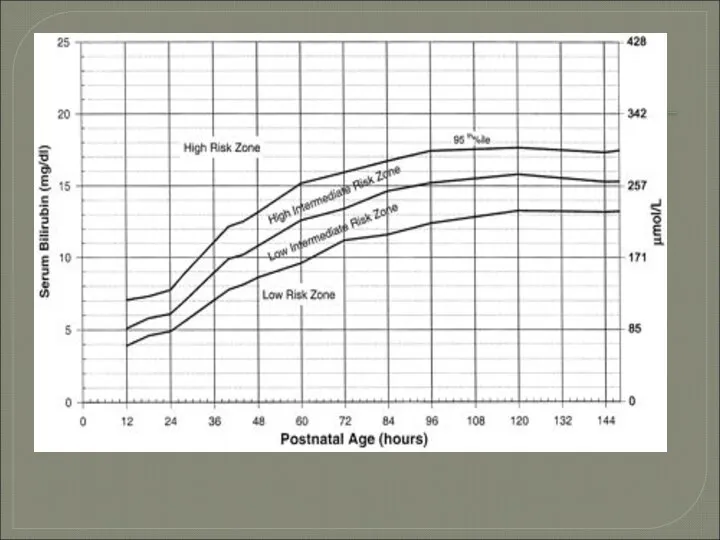
Слайд 18Лабораторные исследования при желтухе у новорожденного 35 и более недель гестации


















 Гиподинамия. Причины и последствия
Гиподинамия. Причины и последствия Изменение свойств пыльцы растений в современных экологических условиях - основа распространения поллинозов
Изменение свойств пыльцы растений в современных экологических условиях - основа распространения поллинозов Гранулематоз с полиангиитом (Гранулематоз Вегенера)
Гранулематоз с полиангиитом (Гранулематоз Вегенера) Альбинизм
Альбинизм Phylogenetic. Disorders of Human
Phylogenetic. Disorders of Human Диагностика болезней передающеся половым путем
Диагностика болезней передающеся половым путем Фимозбен біріккен гидроцеле
Фимозбен біріккен гидроцеле Десмургия
Десмургия Острая ревматическая лихорадка и беременность
Острая ревматическая лихорадка и беременность Система естественного снижения веса
Система естественного снижения веса Поведенческие факторы риска развития дефектов осанки у детей
Поведенческие факторы риска развития дефектов осанки у детей Экстрасистолия
Экстрасистолия Анализ изменений Положения о единой государственной информационной системе в сфере здравоохранения (ЕГИСЗ)
Анализ изменений Положения о единой государственной информационной системе в сфере здравоохранения (ЕГИСЗ) Микрофлора полости рта
Микрофлора полости рта Специфическая иммунопрофилактика. Национальный календарь
Специфическая иммунопрофилактика. Национальный календарь Врачи-специалисты в военкомате
Врачи-специалисты в военкомате Гипоксия плода и асфиксия новорожденного
Гипоксия плода и асфиксия новорожденного Ерте жыныстық қатынастың алдын алуы
Ерте жыныстық қатынастың алдын алуы Поражение печени на фоне инфекции covid-19
Поражение печени на фоне инфекции covid-19 Приказ Министерства здравоохранения РФ Об утверждении Порядка оказания медицинской помощи по профилю акушерство и гинекология
Приказ Министерства здравоохранения РФ Об утверждении Порядка оказания медицинской помощи по профилю акушерство и гинекология Лечебная физкультура при бронхиальной астме
Лечебная физкультура при бронхиальной астме Преконцепционная профилактика
Преконцепционная профилактика Как дожить до офтальмолога
Как дожить до офтальмолога Аспириновая бронхиальная астма
Аспириновая бронхиальная астма Чистка лица
Чистка лица Грибковые заболевания кожи
Грибковые заболевания кожи Лекция 5 ФКТ,цирротический
Лекция 5 ФКТ,цирротический Введение в клиническую фармакологию
Введение в клиническую фармакологию