Слайд 2
Симптомы болезни, на основании которых можно поставить диагноз, назначить лечение и

оценить его эффективность, могут быть получены при обследовании пациента, которое подразделяется на 2 группы:
1 – субъективное обследование (расспрос), при котором мы получаем сведения со слов пациента
2 – объективное обследование, при котором мы получаем сведения в результате действий медицинского персонала
Слайд 3
Субъективное обследование включает в себя
4 раздела:
1. Общие сведения о пациенте:
ФИО
возраст
место

работы
место жительства
кем направлен пациент в стационар
Слайд 4
2. Жалобы пациента:
общие, связанные с изменением общего состояния организма на фоне

основного заболевания (головная боль, общая слабость, снижение работоспособности, нарушение сна и т.д.)
основные, которые определяют клиническую картину заболевания
активно выявленные, на которые пациент из-за основных жалоб не обращает внимание, но о которых знают мед. работники и целенаправленно их выясняют
Слайд 5
3. История (анамнез) болезни:
когда началось заболевание
как оно началось остро или постепенно
с

каких симптомов началось
как протекало
когда началось последнее обострение
что могло его спровоцировать
какое обследование проводилось и его результаты
какое лечение проводилось и его эффективность
Слайд 6
4. История (анамнез) жизни:
как рос и развивался в детстве
какие заболевания перенёс
как

учился, сколько классов закончил
учился ли после школы далее, где
служба в армии, род войск
трудовой маршрут, контакт с профессиональными вредностями
условия труда и быта в настоящее время
вредные привычки
у женщин гинекологический анамнез
перенесенные заболевания, травмы, операции
наследственная предрасположенность к данному заболеванию
гинекологический анамнез у женщин
эпидемиологический анамнез
аллергологический анамнез
экспертный анамнез
Слайд 7
Объективное обследование
1. Физические методы:
осмотр
пальпация
перкуссия
аускультация
2. Дополнительные методы:
лабораторные
инстументальные

Слайд 8
Физические методы обследования
1. Общий осмотр:
оценка состояния пациента (удовлетворительное, средней тяжести,

тяжёлое)
оценка состояния сознания (ясное, ступор, сопор, кома)
оценка положения пациента (активное, пассивное, вынужденное)
оценка телосложения (пропорциональное, непропорциональное)
оценка типа конституции (нормостенический, астенический, гиперстенический)
вес, рост, температура тела
Слайд 9
оценка состояния кожных покровов (в норме- бледно-розовые, умеренно влажные, чистые, эластичные,

тургор тканей сохранён)
оценка состояния слизистых оболочек (в норме- бледно-розовые, чистые, влажные)
оценка состояния подкожно-жировой клетчатки
(степень развития – умеренно, недостаточно, чрезмерно развита)
оценка состояния лимфатических узлов (в норме не пальпируются)
наличие отёков
оценка состояния костно-мышечной системы
Слайд 10
2. Пальпация – метод ощупывания, позволяет оценить физические свойства обследуемой области,
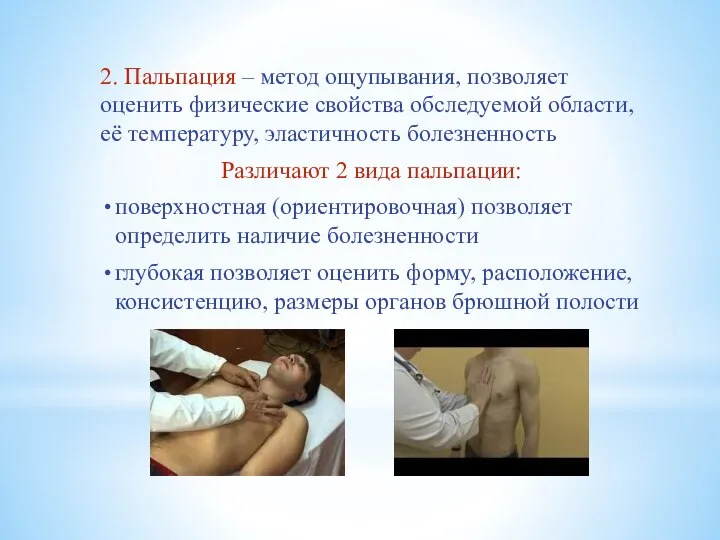
её температуру, эластичность болезненность
Различают 2 вида пальпации:
поверхностная (ориентировочная) позволяет определить наличие болезненности
глубокая позволяет оценить форму, расположение, консистенцию, размеры органов брюшной полости
Слайд 11
3. Перкуссия – метод выстукивания
Выделяют два вида перкуссии:
топографическая - позволяет определить

границы и расположение органов
сравнительная – позволяет выявить локализацию патологического очага
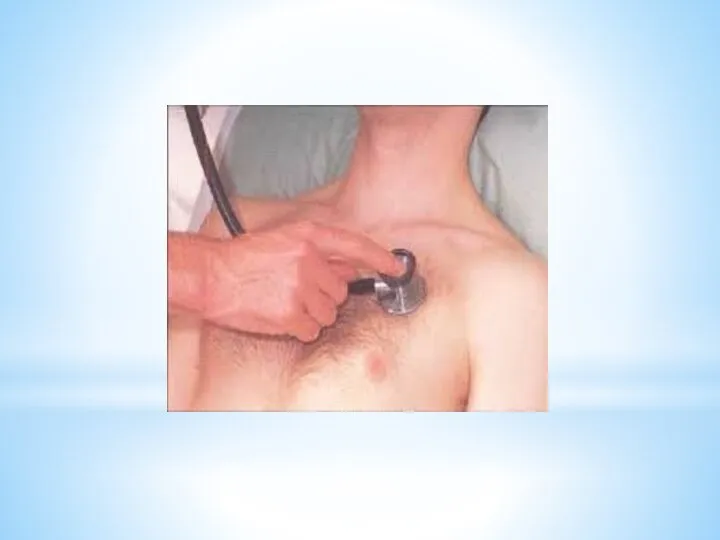
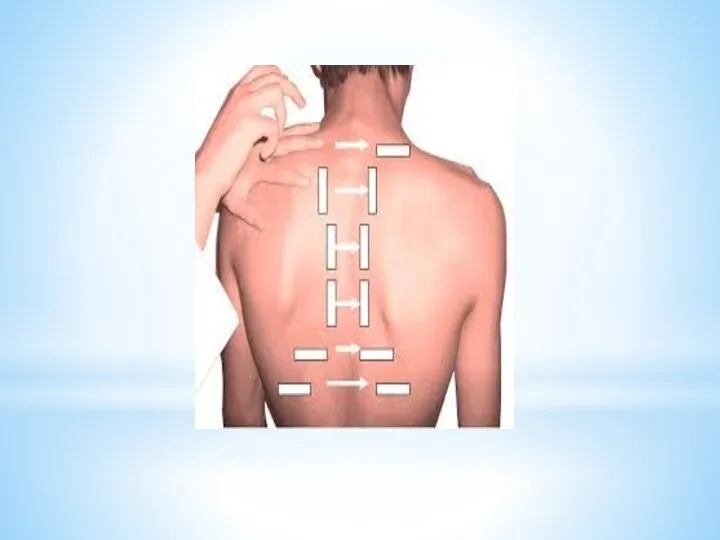
4. Аускультация – метод выслушивания
Техника аускультации:
головка фонендоскопа должна плотно прилегать к поверхности тела
следует дышать носом, если носовое дыхание затруднено, то ртом
дыхание не должно быть частым и шумным
в помещении должно быть тепло и тихо
руки мед. персонала должны быть тёплыми
Слайд 14
Дополнительные методы обследования
Лабораторные
1. Исследование крови
общий анализ крови
биохимический анализ крови
анализ

крови на сахар
коагулограмма
время свёртывания крови (в норме – 5-10 сек)
время кровотечения (в норме до 1 минуты)
анализ крови на вирусные гепатиты В, С, ВИЧ, сифилис
анализ крови на стерильность
анализ крови на тифо-паратифозную группу
серологическое исследование крови
Слайд 15
2. Исследование мочи
общий анализ мочи
анализ мочи по Зимницкому, Нечипоренко, Амбурже, Аддис-Каковскому
суточная

моча на сахар
анализ мочи на микрофлору и её чувствительность к антибиотикам
анализ мочи на микобактерии туберкулёза
3. Исследование мокроты
общий анализ мокроты
анализ мокроты на микрофлору и чувствительность к антибиотикам
анализ мочи на атипичные клетки
анализ мокроты на микобактерии туберкулёза
Слайд 16
4. Исследование желудочного сока
5. Исследование желчи
6. Исследование кала
анализ кала на копрограмму
анализ

кала на яйца гельминтов
анализ кала на скрытую кровь
анализ кала на дизентерийную группу
анализ кала на дисбактериоз
Слайд 17
Инструментальные методы обследования
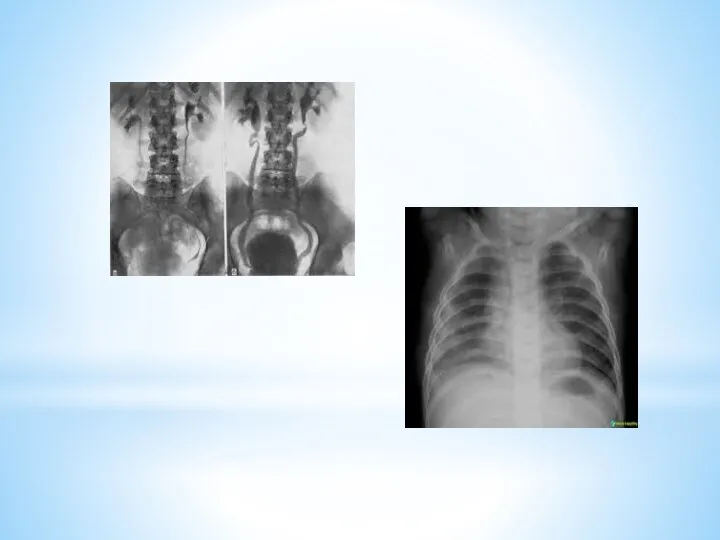
1. Рентгенологические
рентгеноскопия – получение изображения объекта на экране
рентгенография -

получение изображения объекта на светочувствительной плёнке
флюорография – используют для обследования больших контингентов людей с профилактической целью
томография – послойное изображение органа на заданной глубине
магнитно-резонансная томография – послойное изображение органа на заданной глубине для диагностики опухолевых образований
Слайд 21
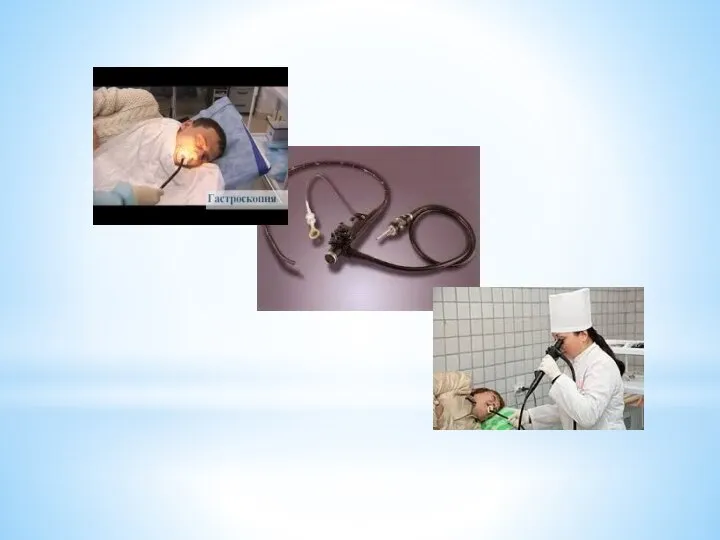
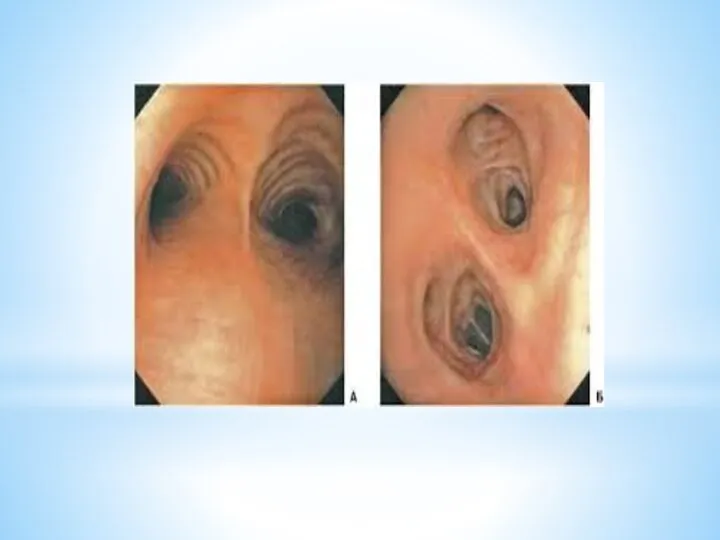
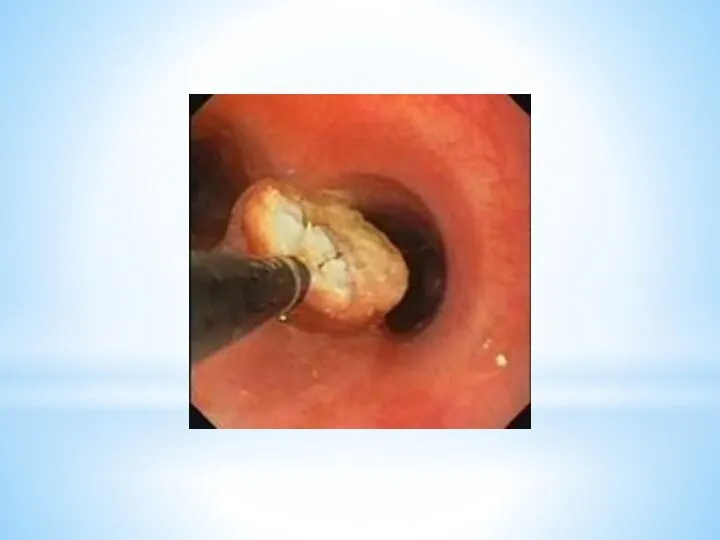
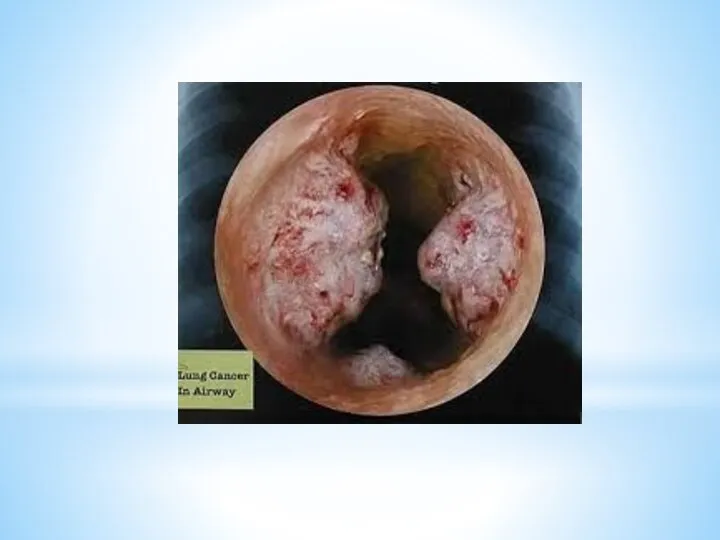
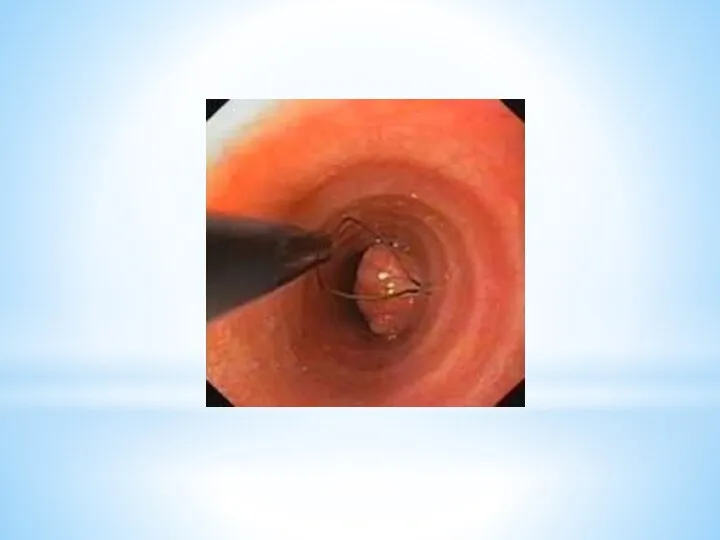
2. Эндоскопические методы – осмотр слизистой оболочки полых органов с помощью

эндоскопа
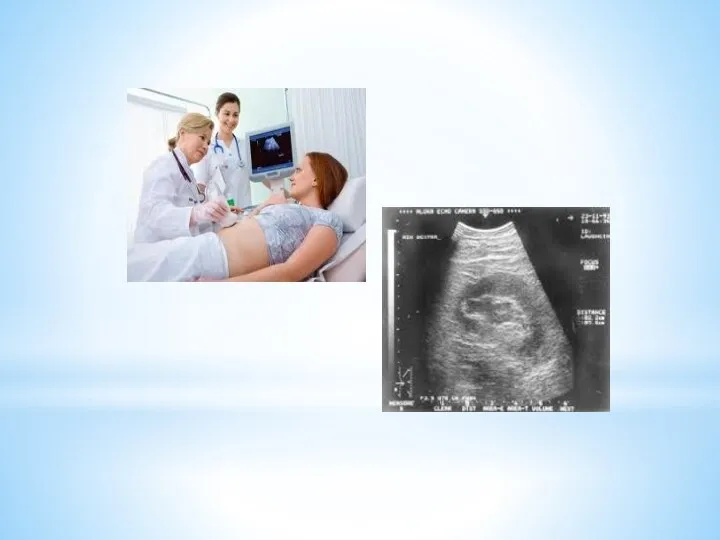
3. Ультразвуковые методы основаны на применении ультразвука
4. Радиоизотопные (сканирование) методы основаны на применении радиоизотопов
5. Ультразвуковые методы
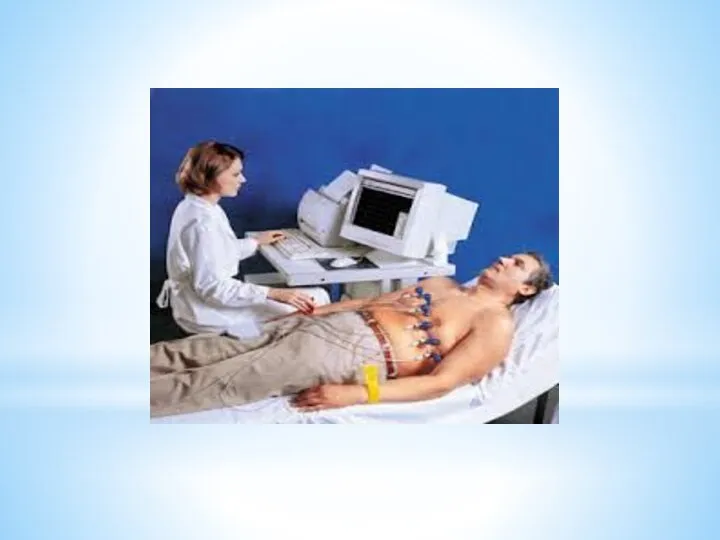
6. Электрокардиографические методы
электрокардиография
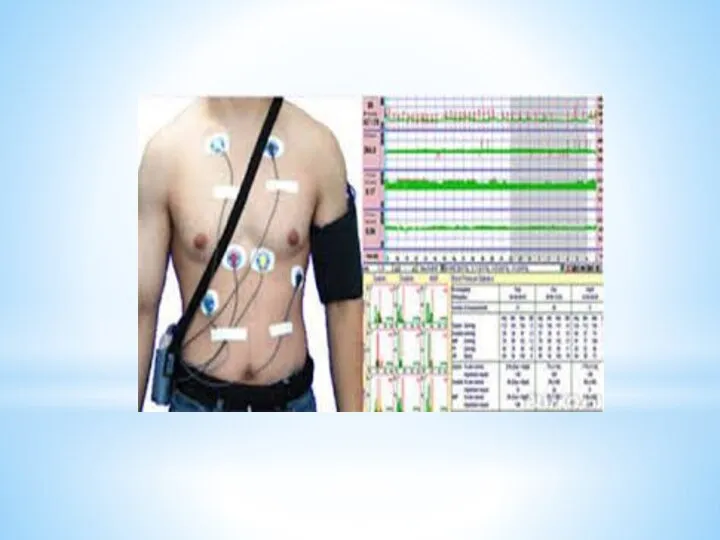
холтеровское мониторирование
чрезпищеводная кардиостимуляция
велоэргометрия
Слайд 27
6. Методы функциональной диагностики
измерение дыхательных объёмов
определение бронхиальной проходимости (спирография, пневмотахография)
пробы на

выявление явной и скрытой дыхательной недостаточности (эргоспирография, исследование газов крови)
Слайд 28
Методы обследования пациентов с патологией органов дыхания
Субъективные методы
1. Общие сведения о

пациенте
2. Жалобы пациента
А) общие жалобы:
общая слабость
недомогание
снижение работоспособности
головные боли
повышение температуры тела и т.д.
Слайд 29
Б) основные жалобы
Одышка является выражением функциональной недостаточности лёгких и сопровождается субъективным

ощущением нехватки воздуха.
По своим проявлением одышка может быть:
субъективной – пациенты ощущают нехватку воздуха без объективных признаков изменения её частоты и глубины ( неврозы, истерия, грудной радикулит)
объективной – характеризуется объективными признаками нарушения частоты, глубины и ритма дыхания
физиологической (чрезмерная физическая нагрузка, психо-эмоциональное напряжение)
патологической (заболевания органов дыхания, кровообращения, кроветворения, ЦНС, эндокринной системы, отравление некоторыми ядами)
инспираторная – с преимущественным затруднением вдоха
экспираторная - с преимущественным затруднением выдоха
смешанная – одновременное затруднение вдоха и выдоха
Слайд 31
Кашель – сложный рефлекторный акт, который возникает как защитная реакция организма

при скоплении в дыхательных путях (гортани, трахее, бронхах) слизистой мокроты или при попадании в дыхательные пути инородных тел.
По своему характеру кашель может быть:
сухим (непродуктивным) – без выделения мокроты
влажным (продуктивным) – с выделением мокроты
Слайд 32
Отделение мокроты – по своему характеру мокрота может быть слизистой, слизисто-гнойной,

гнойной.
При наличие мокроты необходимо выяснить:
её количество за сутки
цвет
запах
наличие патологических примесей
в какое время суток её больше отделяется
в каком положении тела она лучше отходит
Слайд 33
Боль в грудной клетке при заболеваниях лёгких связаны с вовлечением в

патологический процесс плевры.
Для них характерно:
боли локальные
носят ноющий или колющий характер
усиливаются при глубоком дыхании, кашле, резком движении
уменьшаются в положении пациента на поражённой стороне
Слайд 34
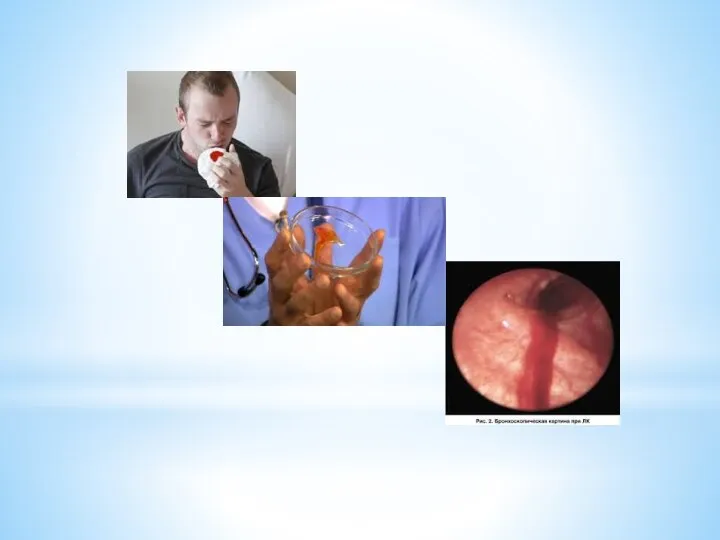
Кровохарканье – симптом, характеризующийся выделением крови во время кашля.
При его

появлении необходимо выяснить:
количество выделяемой крови
цвет крови
Появление кровохарканья может возникнуть при:
туберкулёзе лёгких
раке лёгкого
тромбэмболии лёгочной артерии и её ветвей
крупозной пневмонии («ржавого» цвета)
Слайд 36
3. Анамнез болезни
4. Анамнез жизни
Объективные методы обследования
1. Общий осмотр
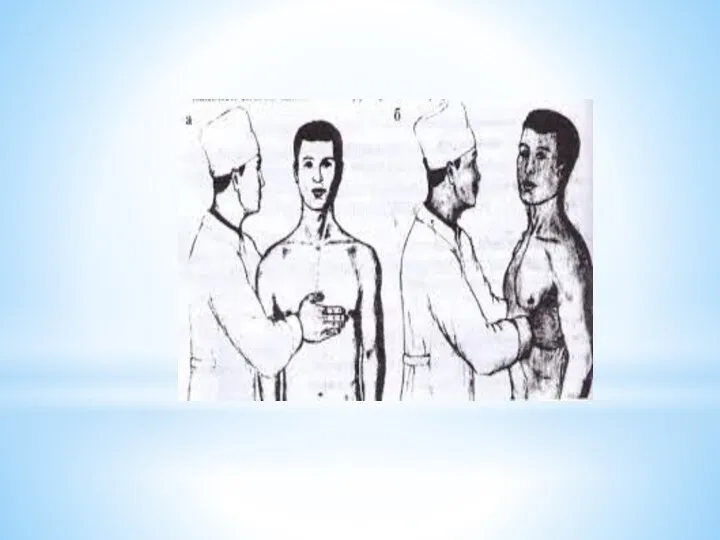
2. Осмотр

грудной клетки – при осмотре грудной клетки определяют:
Форму грудной клетки
нормальные – нормостеническая, астеническая, гиперстеническая
патологические – бочкообразная (эмфизематозная), паралитическая, воронкообразная («грудь сапожника»), ладьевидная, кифосколиотическая
Слайд 40
Тип дыхания
грудной - осуществляется за счёт сокращения межрёберных мышц, характерен для

женщин
брюшной – осуществляется за счёт мышц диафрагмы и брюшной стенки, характерен для мужчин
смешанный – характерен для детей
Ритм дыхания
в норме дыхание здорового человека осуществляется ритмично.
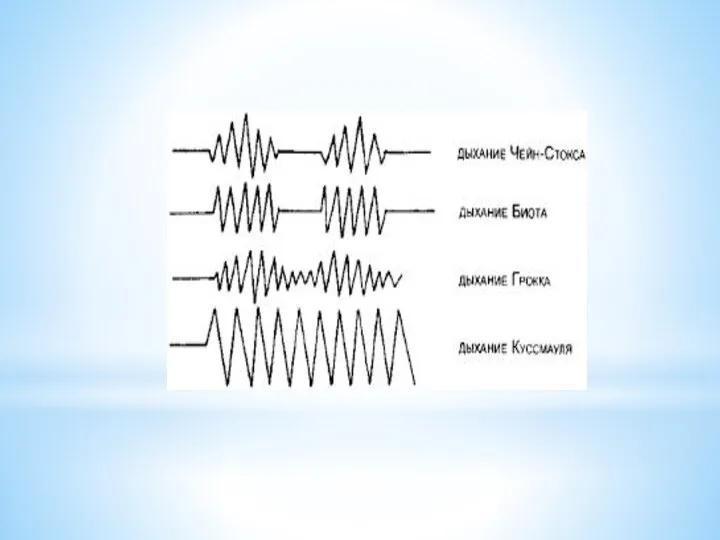
в патологии ритм дыхания может нарушаться по типу дыхания Биота, Чейн-Стокса, Куссмауля
Слайд 42
Частоту дыхания – в норме ЧДД=16-20 дыханий в минуту.
ЧДД может

изменяться:
учащаться (тахипноэ) в физиологических условиях ( физическая нагрузка, эмоциональное напряжение, обильный приём пищи) и патологических условиях (дыхательная недостаточность)
урежаться (брадипноэ) в физиологических условиях ( во время сна, у спортсменов), в патологии (при резких болях в грудной клетке, переломе рёбер, угнетении функции дыхательного центра, при некоторых инфекционных заболеваниях)
Слайд 43
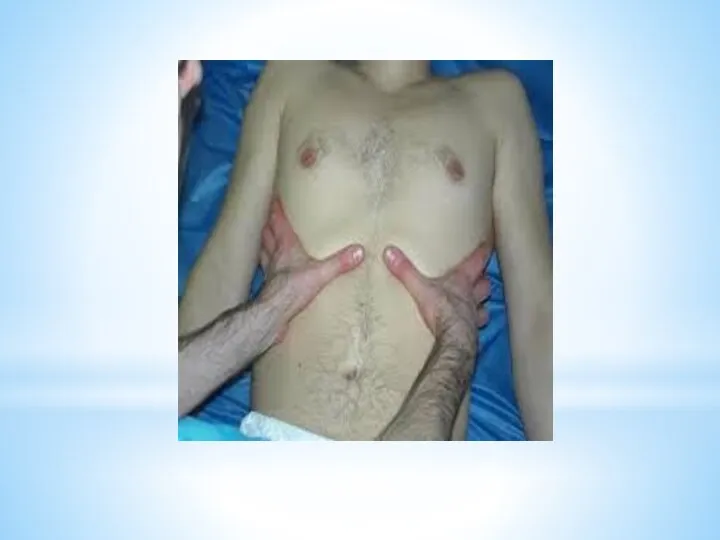
Пальпация применяется для:
оценки её эластичности
определения наличия болезненности в области грудной клетки

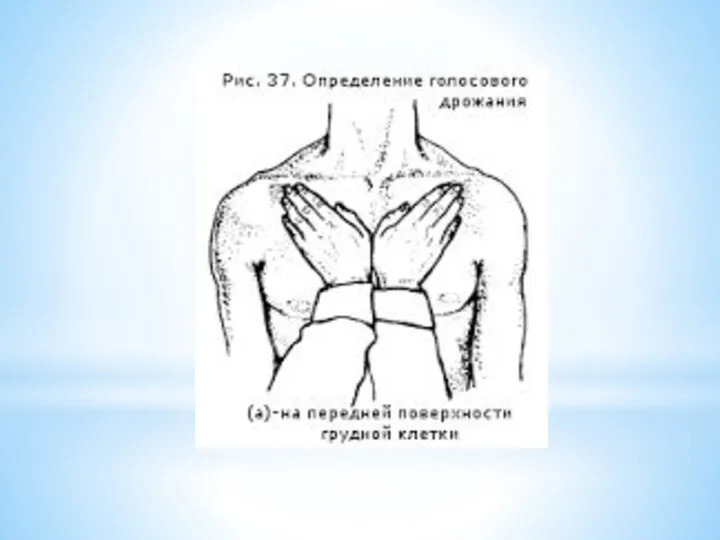
определения голосового дрожания
В норме голосовое дрожание одинаково проводится в симметричных участках грудной клетки
В патологии оно может изменяться:
усиливаться при уплотнении лёгочной ткани при воспалении (пневмония, инфаркт лёгкого)
ослабляться при повышении воздушности лёгочной ткани (эмфизема лёгких), скоплении в плевральной полости газа
отсутствовать при скоплении в плевральной полости большого количества жидкости, у истощённых больных в силу ослабления у них силы голоса
Слайд 47
Перкуссия – выделяют 2 вида перкуссии:
Топографическая перкуссия используется для определения:
границ

лёгких
активной подвижности нижнего края лёгких
Границы лёгких в норме
1.Верхние границы лёгких (верхушки лёгких) расположены над ключицами на 3-4 см, над остью лопатки на 7=8 см
2. Нижние границы лёгких определяются по топографическим линиям
Слайд 49
В патологии изменение границ лёгких может быть связано:
1. с патологией лёгких:
при

повышении воздушности лёгочной ткани верхняя граница лёгких смещается вверх, нижняя опускается вниз
при фиброзе верхушек лёгких на фоне туберкулёза лёгких – верхняя граница смещается вниз
2. с патологией плевры
при наличии жидкости в плевральной полости нижняя граница лёгких смещается вверх
при наличии спаек между листками плевры уменьшается активная подвижность нижнего края лёгких
при скоплении воздуха в плевральной полости определяются границы грудной полости
3. С внелёгочными причинами – асцит, метеоризм, беременность – нижняя граница лёгких смещается вверх
Слайд 50
Активная подвижность нижнего края лёгких определяется справа по трём линиям: срединноключичной,
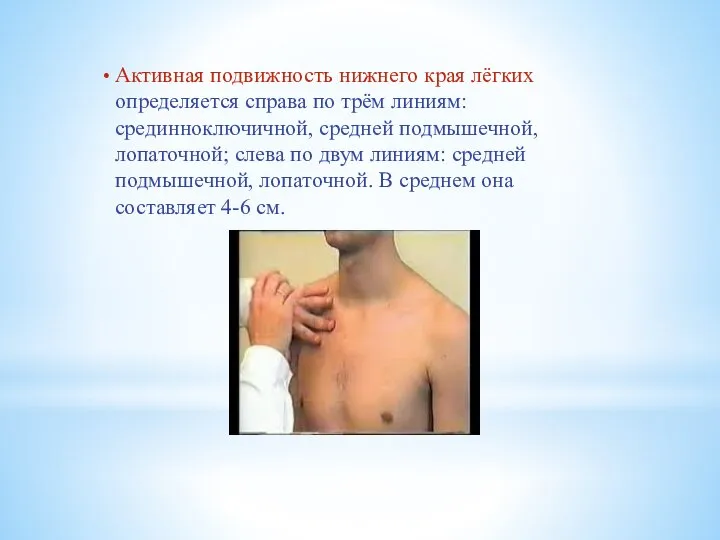
средней подмышечной, лопаточной; слева по двум линиям: средней подмышечной, лопаточной. В среднем она составляет 4-6 см.
Слайд 53
Сравнительная используется для выявления патологического очага в лёгких
В норме при

сравнительной перкуссии над лёгкими определяется ясный лёгочный звук.
В патологии изменение перкуторного звука может быть связано:
1. с уменьшением воздушности лёгочной ткани (пневмония, пневмосклероз, туберкулёз лёгких, инфаркт лёгкого и т.д.) – при этом перкуторный звук становится притуплённым
2. с полным отсутствием воздуха в части лёгкого или заполнении плевральной полости жидкостью - при этом перкуторный звук становится абсолютно тупым
3. с увеличением воздушности лёгочной ткани (эмфизема лёгких) - при этом перкуторный звук становится коробочным
Слайд 54
С помощью сравнительной перкуссии можно определить наличие полости в лёгких
Условия: полость

определяется, если её диаметр не менее 4-6 см, и она лежит поверхностно.
Если полость заполнена гноем перкуторный звук над ней становится притуплённым
Если полость заполнена воздухом - тимпаническим
Слайд 55
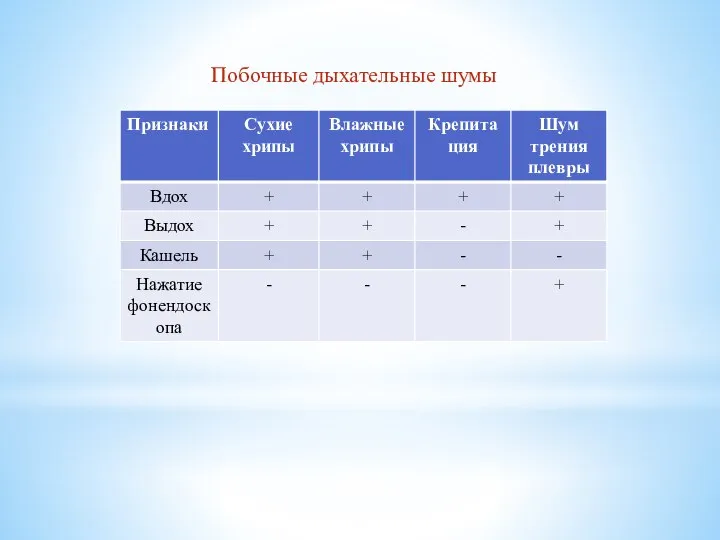
Аускультация
Шумы, полученные при аускультации лёгких физически здорового человека называются основными

дыхательными шумами.
К ним относятся:
1. везикулярное дыхание, которое возникает в альвеолах во время заполнения их воздухом в фазу вдоха
2. бронхиальное дыхание, которое выслушивается над гортанью, трахеей, проекцией крупных бронхов при прохождении по ним воздуха
Слайд 57
Изменение везикулярного дыхания может быть физиологическим и патологическим, оно может изменяться

как в сторону усиления, так и в сторону ослабления.
Физиологическое ослабление везикулярного дыхания наблюдаются при утолщении грудной клетки за счёт чрезмерного развития её мышц или повышенного отложения жира
Физиологическое усиление везикулярного дыхания отмечается:
у лиц астенического телосложения
у детей, имеющих тонкую грудную стенку
При тяжёлой физической нагрузке
Слайд 58
Патологическое ослабление везикулярного дыхания наблюдается при:
повышенной воздушности лёгких (эмфиземе лёгких)
при сужении

дыхательных путей опухолью
при скоплении жидкости или газа в плевральной полости
патологическое усиление везикулярного дыхания наблюдаются при затруднении прохождения воздуха по мелким бронхам при сужении их просвета (бронхоспазм, отёк слизистой бронхов)
Слайд 59
Бронхиальное дыхание в патологии может выслушиваться при:
при уплотнении лёгочной ткани в

результате заполнения альвеол воспалительным экссудатом (крупозная пневмония) или кровью (инфаркт лёгкого)
при сдавлении альвеол жидкостью или воздухом, накопившимся в плевральной полости
при пневмосклерозе
при закупорке крупного бронха опухолью
Слайд 60
Разновидностью бронхиального дыхания являются:
амфорическое дыхание – возникает при наличии в лёгком

гладкостенной полости диаметром не менее 5-6 см, сообщающейся с крупным бронхом
металлическое – при открытом пневмотораксе
стенотическое – при сужении просвета крупного бронха опухолью
Основные дыхательные шумы лучше выслушивать при дыхании пациента через нос!!!
Слайд 61
При развитии патологического процесса в дыхательных путях, лёгочной ткани, плевральных листках

наряду с основными дыхательными шумами могут выслушиваться побочные дыхательные шумы:
1. сухие хрипы возникают при:
сужении просвета бронхов в результате спазма их мускулатуры;
отёке слизистой бронхов на фоне воспаления;
скоплении в просвете бронхов вязкой мокроты
образовании фиброзной ткани в стенках бронхов
Сухие хрипы бывают свистящие и жжужащие
Слайд 62
2. Влажные хрипы возникают при:
Скоплении в просвете бронхов жидкого секрета (мокрота,

отёчная жидкость, кровь) и прохождении воздуха через этот секрет с образованием воздушных пузырьков разного калибра; эти пузырьки проникая через слой жидкого секрета в свободный от жидкости просвет бронха лопаются и издают своеобразный звук в виде треска.
В зависимости от калибра бронха, в котором образуются влажные хрипы, их делят на мелкопузырчатые и крупнопузырчатые
Сухие и влажные хрипы выслушиваются как в фазу вдоха, так и в фазу выдоха
Слайд 63
3. Крепитация – это побочный дыхательный шум, который образуется в альвеолах,

при скоплении в них небольшого количества вязкого секрета; при этом на выдохе стенки альвеол слипаются, а на вдохе разлипаются с трудом, создавая звук, напоминающий хруст снега под ногами в морозную погоду; выслушивается только в фазу вдоха
4. Шум трения плевры возникает при наличии шероховатостей на внутренней поверхности плевральных листков при воспалении за счёт отложения нитей фибрина, метастазах опухоли, наличии раковых узелков
Побочные дыхательные шумы лучше выслушиваются при дыхании пациента через рот
Слайд 65
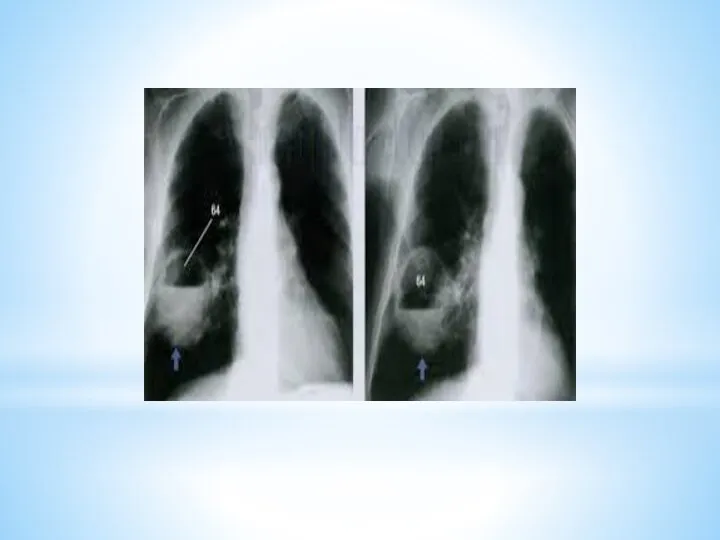
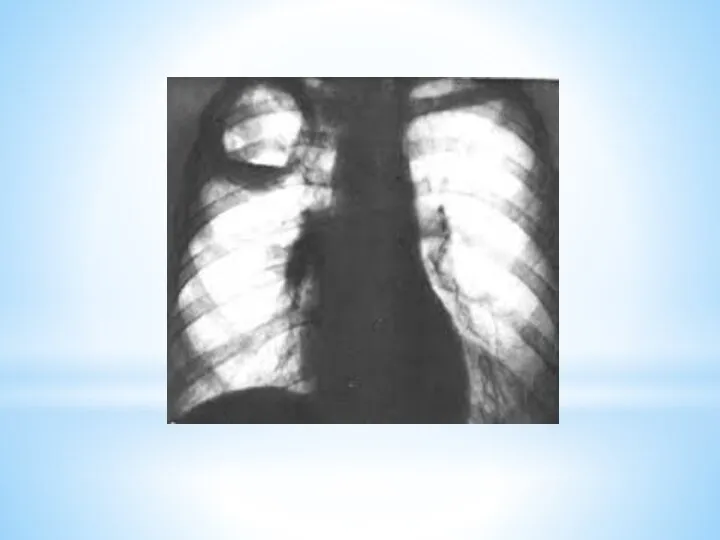
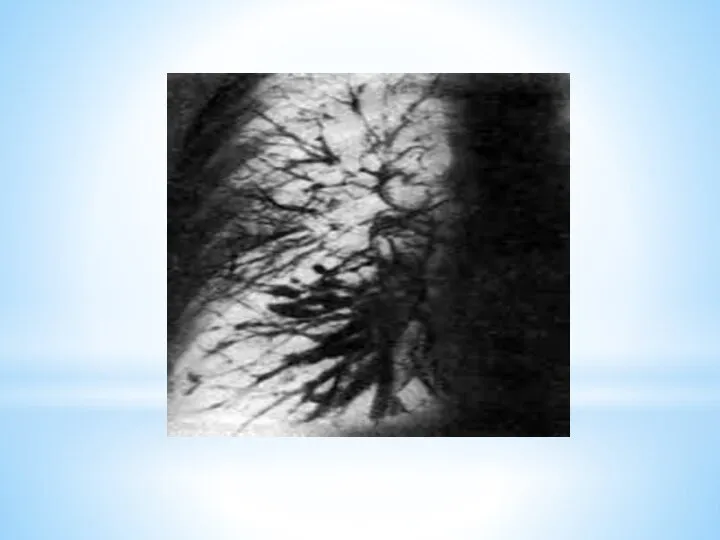
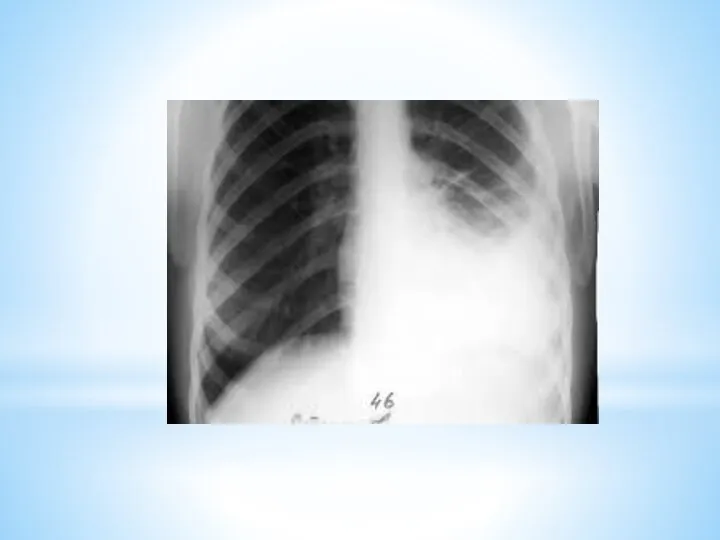
Дополнительные методы обследования
1. Рентгенологические
рентгеноскопия
рентгенография
флюорография
бронхография
томография
магнитно-резонансная томография
2. Эндоскопические
бронхоскопия
торакоскопия
Слайд 77
3. Методы функциональной диагностики
измерение дыхательных объёмов
определение состояния бронхиальной проходимости (спирография, спирометрия,

пневмотахография, пневмотахометрия)
пробы на выявление скрытой и явной дыхательной недостаточности (исследование газового состава крови)














































 Барьерная контрацепция (колпачки,диафрагмы, инпланоны)
Барьерная контрацепция (колпачки,диафрагмы, инпланоны) Средства индивидуальной защиты органов дыхания
Средства индивидуальной защиты органов дыхания Breast Massager
Breast Massager Дезинфекция медицинского оборудования
Дезинфекция медицинского оборудования Організація амбулаторної і стаціонарної допомоги міському і сільському населенню
Організація амбулаторної і стаціонарної допомоги міському і сільському населенню Wilhelm Conrad Röntgen (27.03.1845 – 10.02.1923)
Wilhelm Conrad Röntgen (27.03.1845 – 10.02.1923) Хирургический шов
Хирургический шов Онлайн курс Преображение. Привычки, влияющие на красоту и молодость: питание, водный баланс, сон
Онлайн курс Преображение. Привычки, влияющие на красоту и молодость: питание, водный баланс, сон Тест. Зачет 1-6
Тест. Зачет 1-6 Первая неотложная помощь при экстренных состояниях
Первая неотложная помощь при экстренных состояниях Оценки и опыт представителей науки, бизнеса и государственных организаций
Оценки и опыт представителей науки, бизнеса и государственных организаций Биохимический анализ крови
Биохимический анализ крови Термометрия. Виды термометров
Термометрия. Виды термометров Ветеринарная вирусология
Ветеринарная вирусология Осторожно гепатит!
Осторожно гепатит! Пациент с мигрирующей полиартралгией
Пациент с мигрирующей полиартралгией Повреждение ротаторной манжеты
Повреждение ротаторной манжеты Алгоритм лабораторной диагностики сифилиса
Алгоритм лабораторной диагностики сифилиса גישה למטופלת צעירה עם שלפוחית שתן רגיזה
גישה למטופלת צעירה עם שלפוחית שתן רגיזה Health problems. Accidents and injuries
Health problems. Accidents and injuries Факторы, определяющие состояние здоровья населения. (Лекция 3)
Факторы, определяющие состояние здоровья населения. (Лекция 3) Детская неврология
Детская неврология Гепатит А
Гепатит А Первая помощь при укусе змеи и насекомых
Первая помощь при укусе змеи и насекомых Подчелюстной лимфаденит
Подчелюстной лимфаденит Medcraft. Medznat online conference
Medcraft. Medznat online conference Острый коронарный синдром
Острый коронарный синдром Правила проведения сердечно-легочной реанимации
Правила проведения сердечно-легочной реанимации