Содержание
- 2. История ОКС Термин "острый коронарный синдром" (ОКС) был предложен новозеландским клиницистом Harvey White в 1996–1997 гг.
- 3. R.Gorlin, V.Fuster,J.A.Ambrose - в 1986г. после признания общности морфологического субстрата нестабильной стенокардии и инфаркта миокарда впервые
- 4. История ОКС Первоначально ОКС объединял нестабильную стенокардию, Q- и не Q-инфаркты миокарда, острые осложнения интервенционного вмешательства
- 5. Термин «Острый коронарный синдром» используют для обозначения периода выраженного обострения ИБС с клиническими, электрокардиографическими и лабораторными
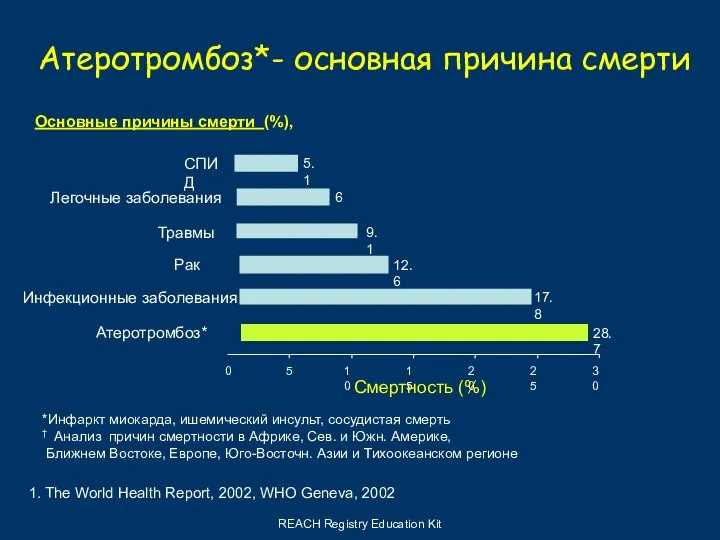
- 6. Показатели летальности и осложнений в 2-3 раза выше (около 800 тыс. чел. ) Недоучет острых форм
- 7. По данным ВОЗ (2003) показатель преждевременной смертности населения от ССЗ был вторым по величине среди стран
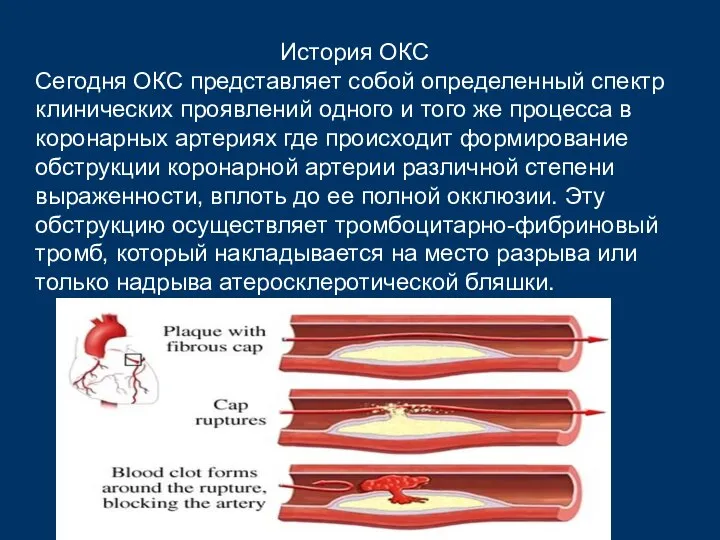
- 8. История ОКС Сегодня ОКС представляет собой определенный спектр клинических проявлений одного и того же процесса в
- 9. Атеросклероз (сердечно-сосудистое заболевание) – это хроническое нарушение, развивающееся постепенно в течение жизни и прогрессирующее до запущенной
- 10. Термин «АТЕРОТРОМБОЗ», отражающий новую концепцию в клинической медицине, официально был провозглашен в начале 1998 г. (в
- 11. REACH Registry Education Kit 0 5 10 15 20 25 30 17.8 Инфекционные заболевания 9.1 Травмы
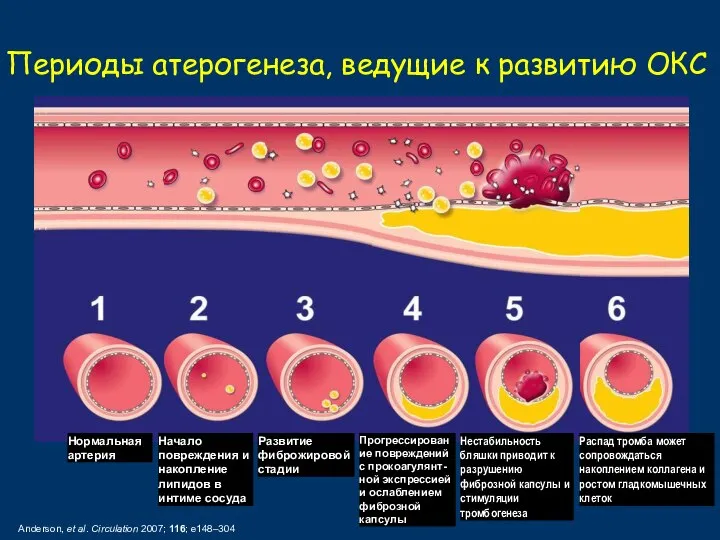
- 12. Периоды атерогенеза, ведущие к развитию ОКС Anderson, et al. Circulation 2007; 116; e148–304 Нормальная артерия Начало
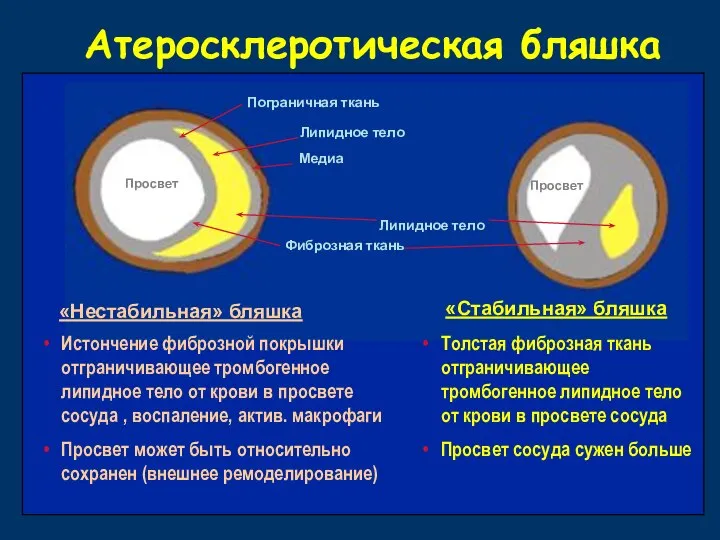
- 13. АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА Ядро бляшки - содержит внеклеточные липиды и макрофаги с интрацитоплазматическими запасами холестерина. Капсула бляшки
- 14. Атеросклеротическая бляшка Липидное тело
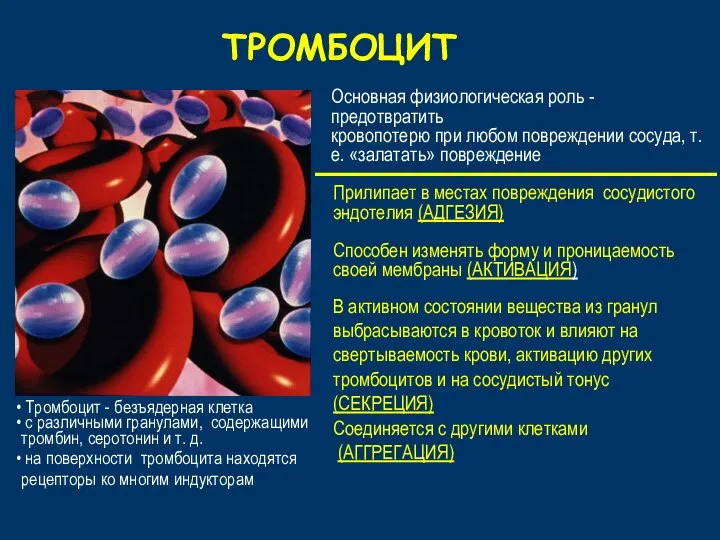
- 15. ТРОМБОЦИТ В активном состоянии вещества из гранул выбрасываются в кровоток и влияют на свертываемость крови, активацию
- 16. Роль тромбоцитов в ОКС
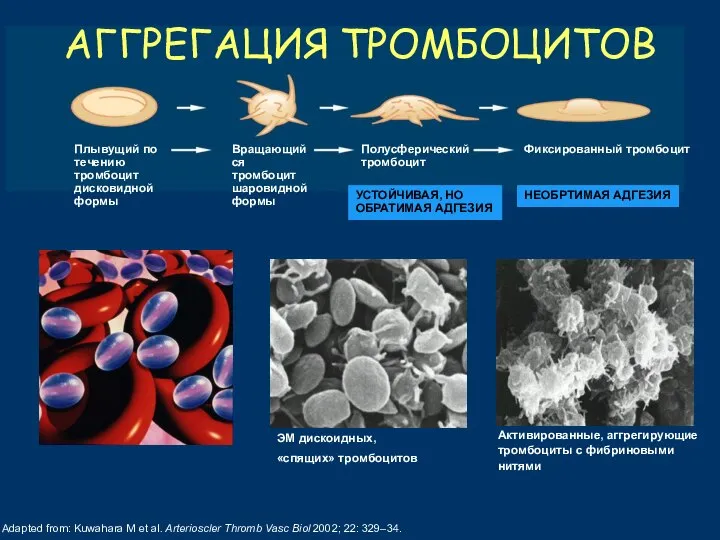
- 17. Adapted from: Kuwahara M et al. Arterioscler Thromb Vasc Biol 2002; 22: 329–34. АГГРЕГАЦИЯ ТРОМБОЦИТОВ УСТОЙЧИВАЯ,
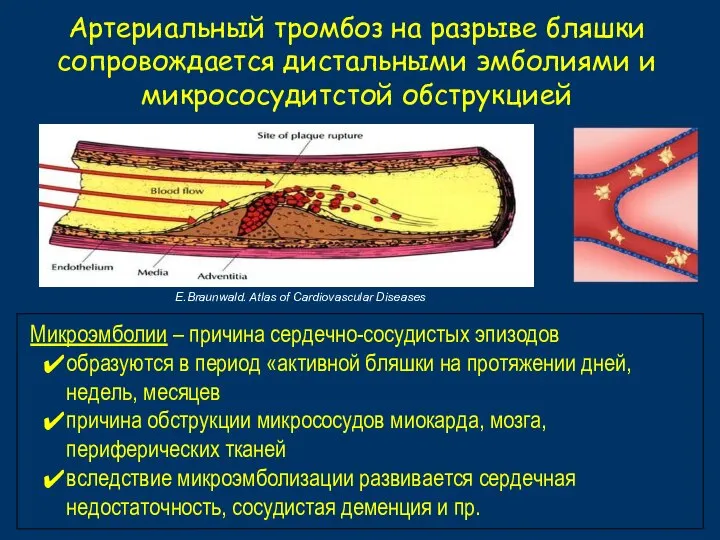
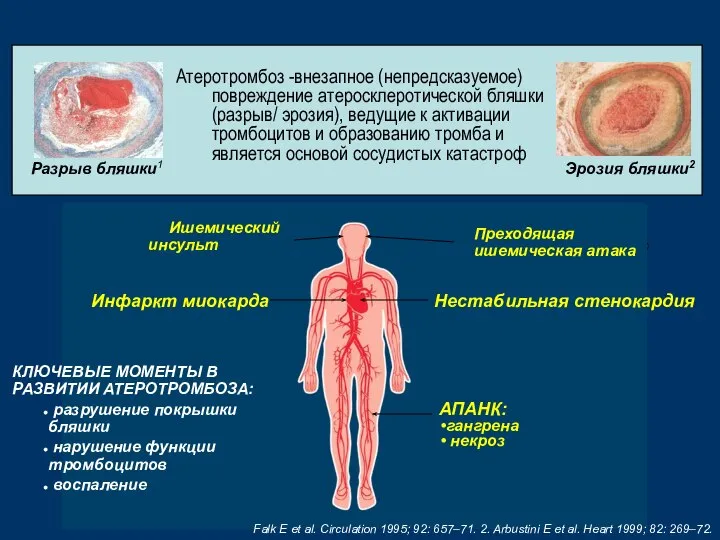
- 18. Артериальный тромбоз на разрыве бляшки сопровождается дистальными эмболиями и микрососудитстой обструкцией E.Braunwald. Atlas of Cardiovascular Diseases
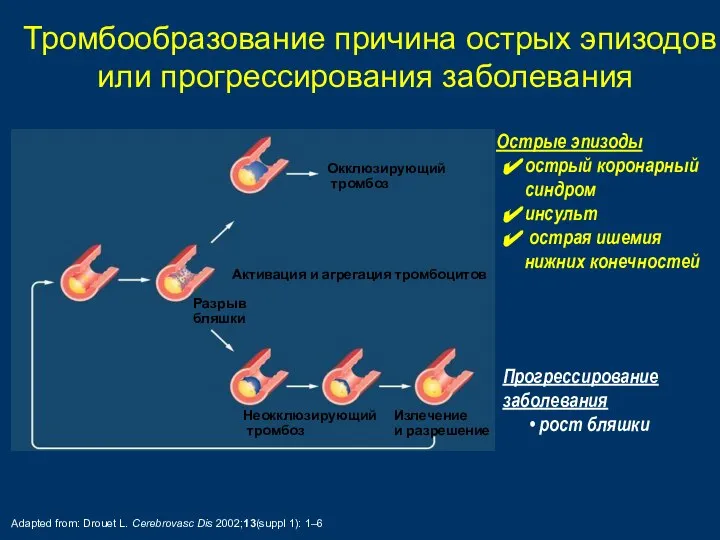
- 19. Разрыв бляшки Активация и агрегация тромбоцитов Неокклюзирующий тромбоз Окклюзирующий тромбоз Излечение и разрешение Тромбообразование причина острых
- 20. REACH Registry Education Kit Преходящая ишемическая атака Нестабильная стенокардия Ишемический инсульт Инфаркт миокарда АПАНК: гангрена некроз
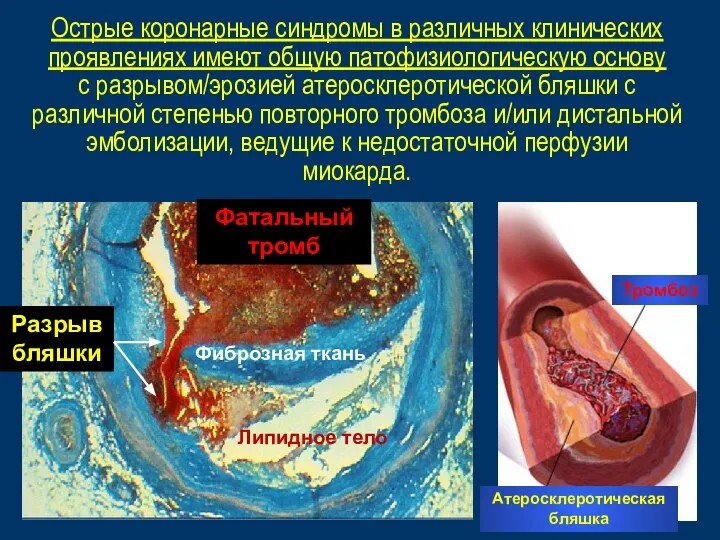
- 21. Атеросклеротическая бляшка Тромбоз Фиброзная ткань Липидное тело Фатальный тромб Разрыв бляшки Острые коронарные синдромы в различных
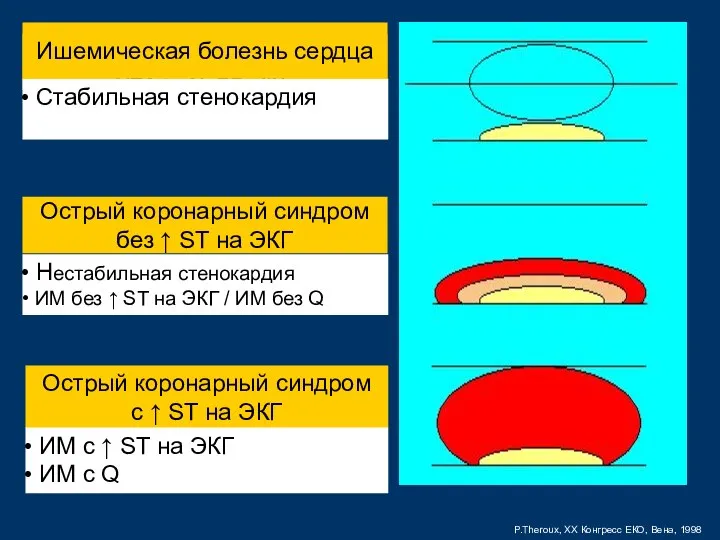
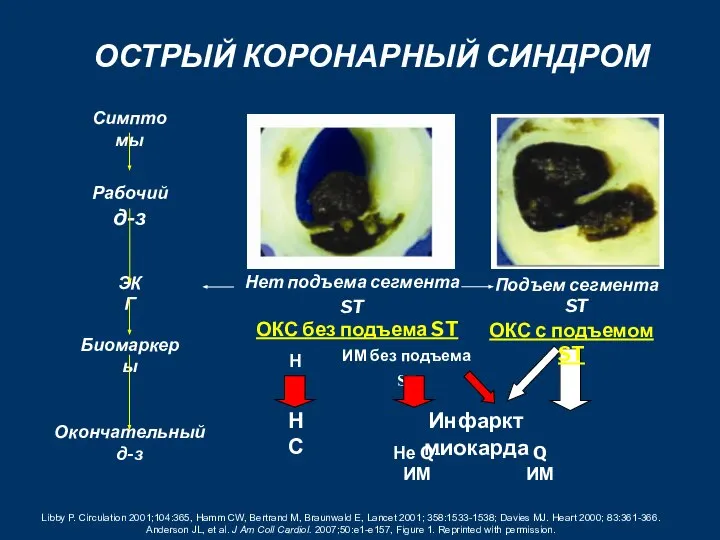
- 22. P.Theroux, XX Конгресс ЕКО, Вена, 1998 Острый коронарный синдром без ↑ ST на ЭКГ Острый коронарный
- 23. ФАКТОРЫ РИСКА ИМ И СМЕРТИ ПРИ ОКС возраст, мужской пол, тяжелая и длительно существующая стенокардия, ранее
- 24. АЛГОРИТМ ДИАГНОСТИКИ СТЕНОКАРДИИ 1. Локализация боли / дискомфорта - наиболее типичная за грудиной, чаще в верхней
- 25. 7. Условия возникновения – физическая нагрузка, эмоциональное напряжение, на холоде, при обильной еде или курении 8.
- 26. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ БОЛЕЙ В ГРУДНОЙ КЛЕТКЕ (Рекомендации АСС/АНА 2003) Типичная стенокардия (доказанная) Загрудинная боль или дискомфорт
- 27. ФУНКЦИОНАЛЬНЫЕ КЛАССЫ СТЕНОКАРДИИ ПО КЛАССИФИКАЦИИ КАНАДСКОГО КАРДИОЛОГИЧЕСКОГО ОБЩЕСТВА (CCS)
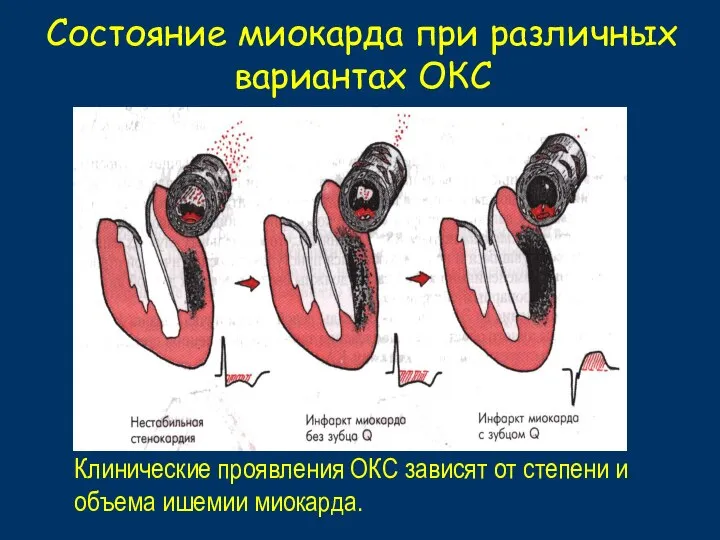
- 28. Состояние миокарда при различных вариантах ОКС Клинические проявления ОКС зависят от степени и объема ишемии миокарда.
- 29. Libby P. Circulation 2001;104:365, Hamm CW, Bertrand M, Braunwald E, Lancet 2001; 358:1533-1538; Davies MJ. Heart
- 30. Классификация ОКС ОКС со стойким подъемом сегмента ST на ЭКГ (ОКС сп ST) – это группа
- 31. Классификация ОКС ИМ, диагностированный по изменениям ферментов, ИМ, диагностированный по биомаркерам ИМ, диагностированный по поздним ЭКГ-
- 32. Нестабильная стенокардия (НС) – остро возникшая ишемия, не приводящая к развитию некроза миокарда НС и ИМ
- 33. Неокклюзируюший тромбоз вследствие эрозии / разрыва бляшки и/или микроэмболизация тромбоцитарными агрегатами и компонентами поврежденной бляшки Динамическая
- 34. Классификация нестабильной стенокардии по Браунвальду Обстоятельства возникновения
- 35. Острый коронарный синдром (ОКС) Потребность в термине возникла в связи: с признанием невозможности различить конкретную форму
- 36. Клинические проявления ОКС Ведущий симптом ОКС – боль/ дискомфорт в грудной клетке длительная более 15-20 мин
- 37. Типичные клинические симптомы ОКС Давление, тяжесть и/или дискомфорт за грудиной Иррадиация в левую руку, лопатку, шею,
- 38. Атипичные клинические симптомы ОКС: боли в эпигастрии, расстройство пищеварения колющие боли в грудной клетке одышка Атипичные
- 39. КЛИНИКА Атипичная картина включает в себя боль, возникающая в покое, боль в эпигастрии, остро появившиеся расстройства
- 40. КЛИНИКА Атипичная ангинозная боль чаще отмечается у молодых (25-40 лет) и пожилых (>75 лет) больных, больных
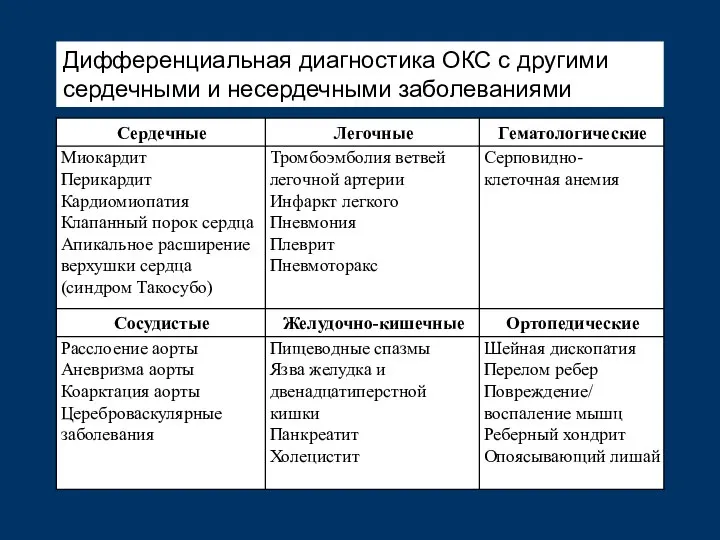
- 41. Дифференциальная диагностика ОКС с другими сердечными и несердечными заболеваниями
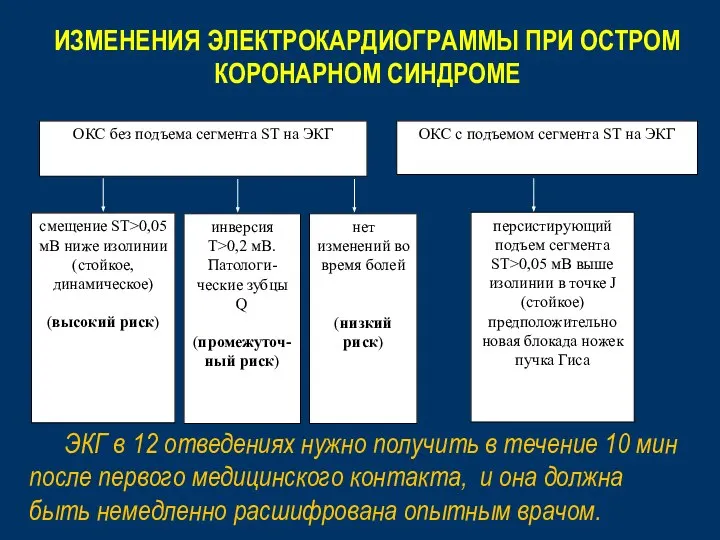
- 42. ИЗМЕНЕНИЯ ЭЛЕКТРОКАРДИОГРАММЫ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ ЭКГ в 12 отведениях нужно получить в течение 10 мин
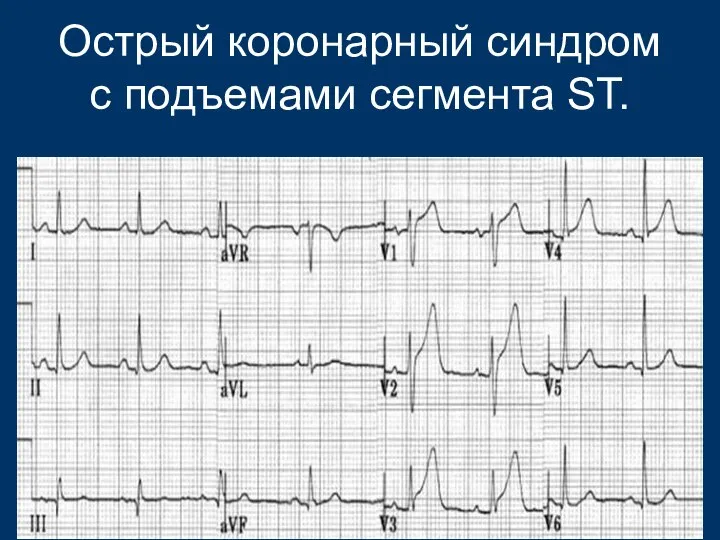
- 43. Острый коронарный синдром с подъемами сегмента ST. Больные с наличием боли в грудной клетке и стойкими
- 44. Острый коронарный синдром с подъемами сегмента ST.
- 45. БИОХИМИЧЕСКИЕ МАРКЕРЫ ПОВРЕЖДЕНИЯ МИОКАРДА Сердечные тропонины Т и I, миоглобин более специфичны и надежны чем КФК
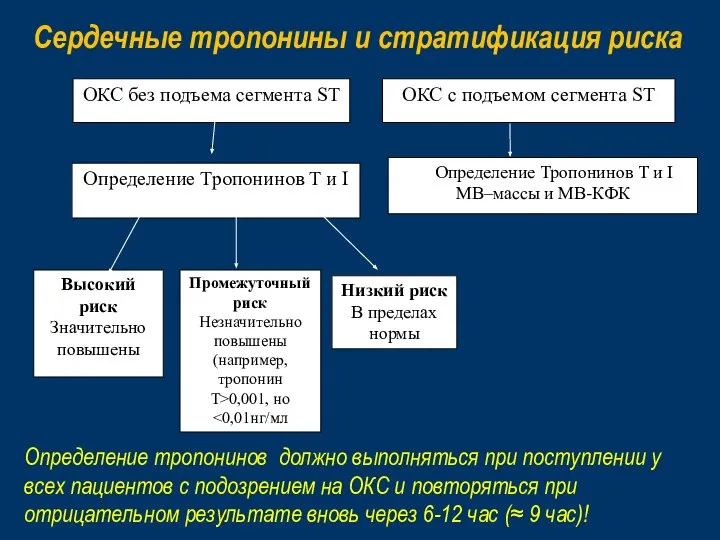
- 46. Сердечные тропонины и стратификация риска Высокий риск Значительно повышены Промежуточный риск Незначительно повышены (например, тропонин T>0,001,
- 47. Вероятные причины подъема уровня тропонина
- 48. ПЕРВОНАЧАЛЬНАЯ ОЦЕНКА Пациент с подозрением на ОКС должен быть незамедлительно осмотрен компетентным врачом с оценкой: Характерной
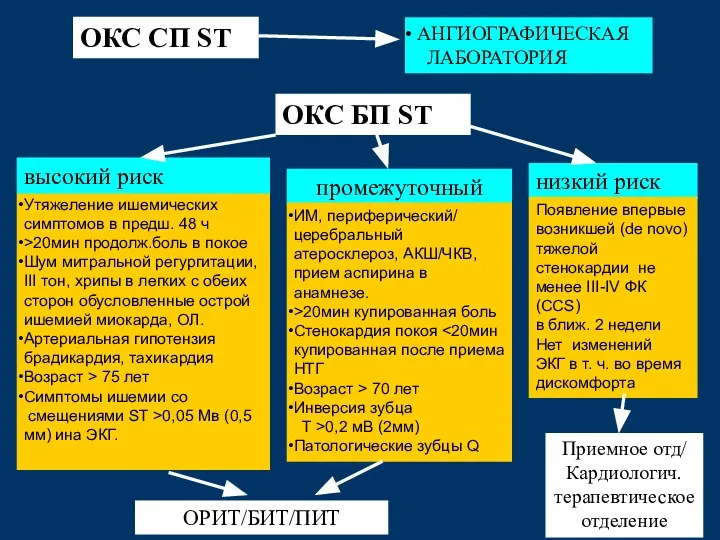
- 49. Утяжеление ишемических симптомов в предш. 48 ч >20мин продолж.боль в покое Шум митральной регургитации, III тон,
- 50. Антитромбоцитарные препараты Антикоагулянты (антитромбины) Реваскуляризация миокарда (ЧКВ) Диагностика и стратификация риска ЛЕЧЕНИЕ ОКС ↓ST
- 51. Первичные терапевтические мероприятия должны начинаться при первом контакте с пациентом и продолжаться на всех последующих этапах
- 52. ОКС. Практические подходы ЧДД, ЧСС, АД, насыщение O2 постельный режим мониторное наблюдение за ЭКГ готовность к
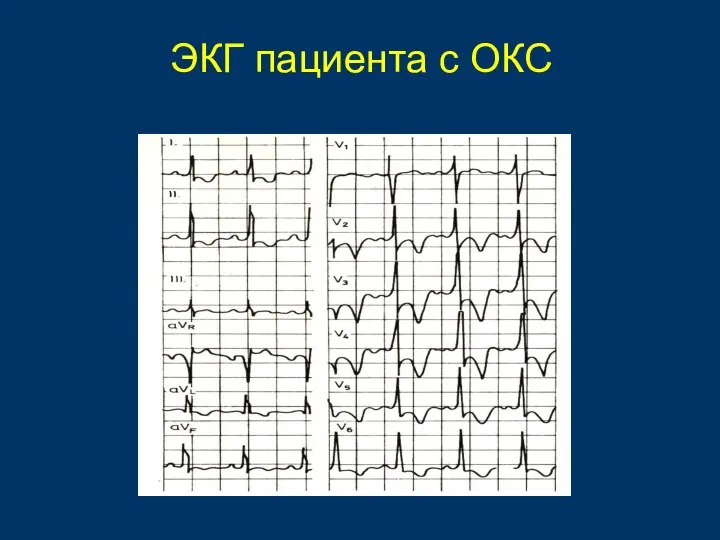
- 53. ЭКГ пациента с ОКС
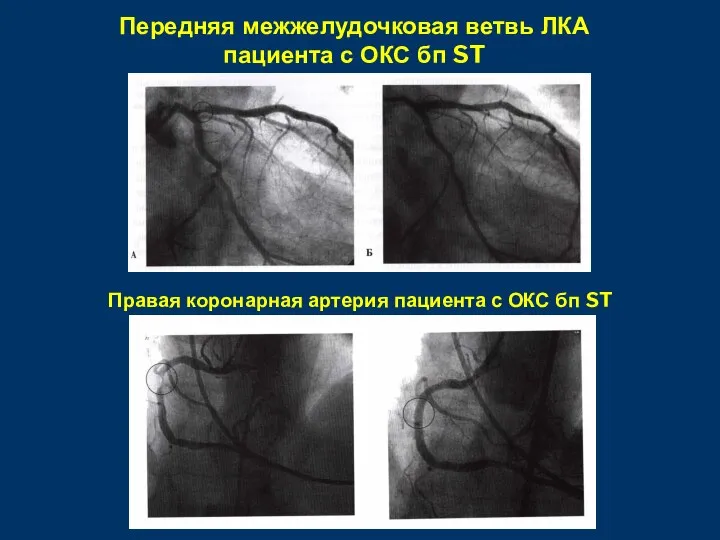
- 54. Передняя межжелудочковая ветвь ЛКА пациента с ОКС бп ST Правая коронарная артерия пациента с ОКС бп
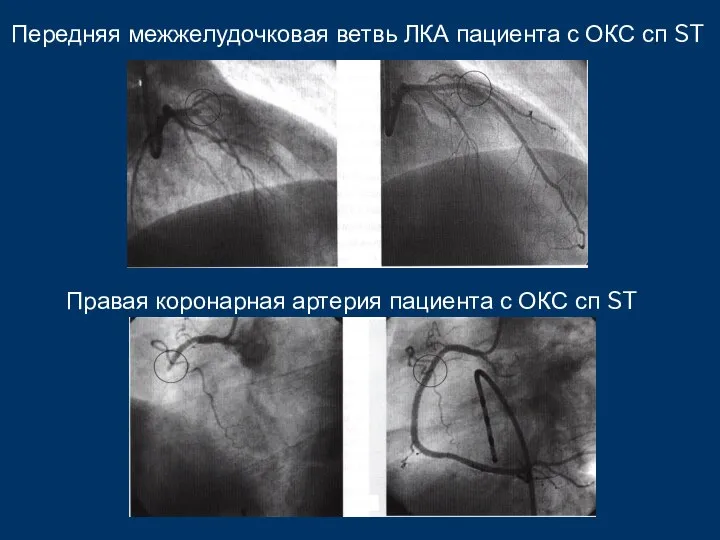
- 55. Передняя межжелудочковая ветвь ЛКА пациента с ОКС сп ST Правая коронарная артерия пациента с ОКС сп
- 56. Особенности ведения больных острым коронарным синдромом со стойкими ↑ ST на ЭКГ пожилой возраст СН по
- 57. Острый инфаркт миокарда Заболевание, в основе которого лежит ишемический некроз определенного участка мышцы сердца, возникший вследствие
- 58. Острый инфаркт миокарда Гибель миокардиоцитов происходит по прошествии Возможность макро- и микроскопического патологоанатомического определения через несколько
- 59. ЭПИДЕМИОЛОГИЯ Ежегодно более 7 млн человек умирает от ИБС, что соответствует 12.8% всех случаев смерти. Каждый
- 60. Клиническая картина при ОИМ во многом зависит от появившихся осложнений: Ангинозный статус Острая левожелудочковая недостаточность и
- 61. ТРЕТЬЕ УНИВЕРСАЛЬНОЕ ОПРЕДЕЛЕНИЕ ИНФАРКТА МИОКАРДА (ЕОК 2012)* Обнаружение подъема и/или снижения уровня (значений) сердечных биомаркеров (тропонина),
- 62. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ РАЗНЫХ ТИПОВ ИНФАРКТА МИОКАРДА (2007) Тип 1 Спонтанный ИМ образуется в результате ишемии, вызванной
- 63. Большая часть больничной летальности приходится на первые 24-48 час, поэтому основные лечебные мероприятия проводят именно в
- 64. АЛГОРИТМ ОИМ СП ST Максимум 20 мин Доставка больного в Ангиографическую лабораторию при обоснованном диагнозе ОИМ
- 65. Изменения ЭКГ при остром ИМ СП ST (ЕОК,2012) повышение сегмента ST, измеряемое в точке J, должно
- 66. Атипичные проявления на ЭКГ(ЕОК, 2012) БЛНПГ (конкордантное повышение ST) реперфузионная терапия предпочтительнее с использованием экстренной КАГ
- 67. Целесообразность фибринолитической терапии При отсутствии возможности проведения первичного ЧКВ, восстановление кровотока в инфаркт-зависимой артерии может быть
- 68. При отсутствии противопоказаний необходимо начать проведение фибринолизиса при следующих условиях: Если время от начала ангинозного приступа
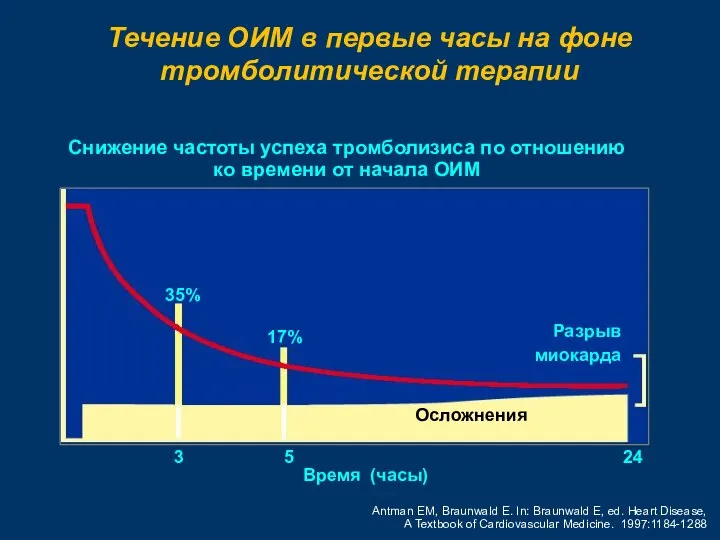
- 69. Снижение частоты успеха тромболизиса по отношению ко времени от начала ОИМ Antman EM, Braunwald E. In:
- 70. Противопоказания к фибринолитикам (1) Болезни сердца и сосудов.Руководство Европейского общества кардиологов, 2011
- 71. Противопоказания к фибринолитикам (2) Болезни сердца и сосудов.Руководство Европейского общества кардиологов, 2011
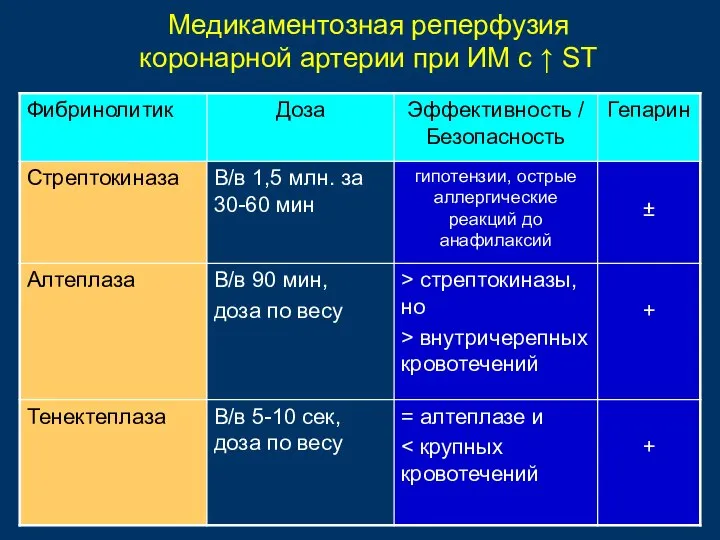
- 72. Медикаментозная реперфузия коронарной артерии при ИМ с ↑ ST
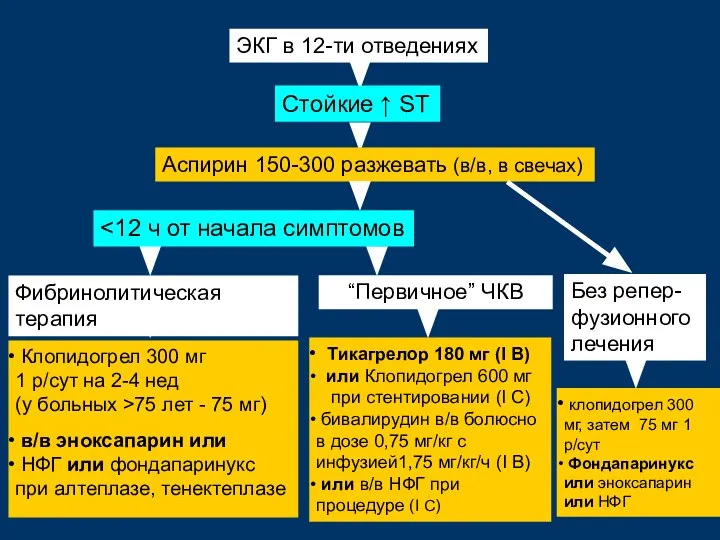
- 73. ЭКГ в 12-ти отведениях Клопидогрел 300 мг 1 р/сут на 2-4 нед (у больных >75 лет
- 74. Лечение основных осложнений острого коронарного синдрома
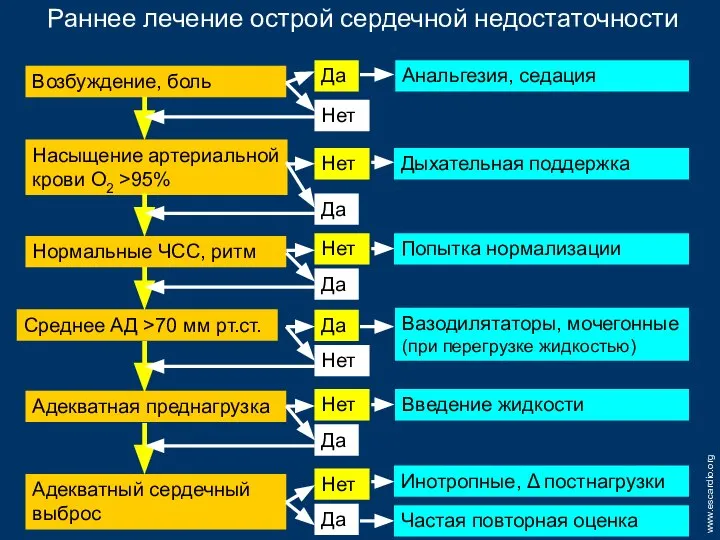
- 75. Раннее лечение острой сердечной недостаточности Возбуждение, боль Да Нет Анальгезия, седация Насыщение артериальной крови О2 >95%
- 76. Подходы к неотложному устранению аритмий избегать сочетания антиаритмиков избегать слишком высоких доз учитывать противопоказания опасаться проаритмического
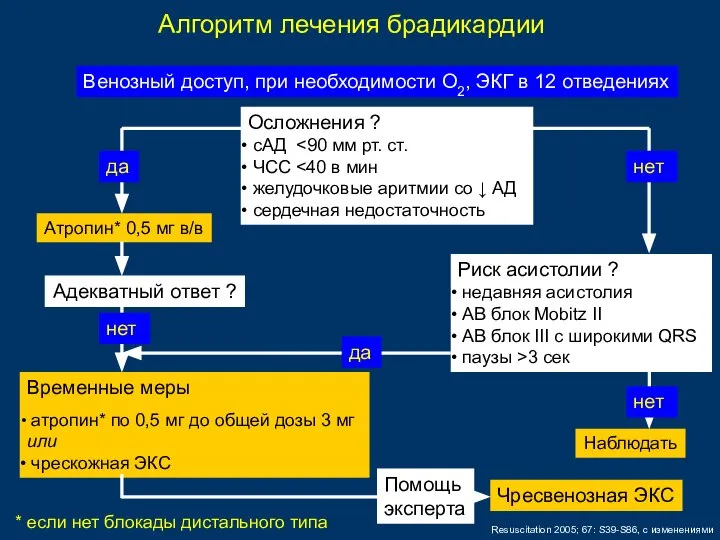
- 77. Алгоритм лечения брадикардии Осложнения ? сАД ЧCC желудочковые аритмии со ↓ АД сердечная недостаточность Атропин* 0,5
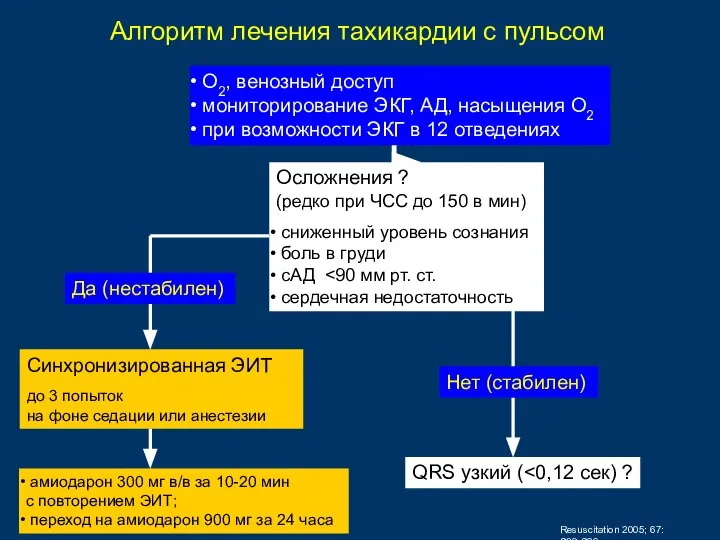
- 78. Алгоритм лечения тахикардии с пульсом О2, венозный доступ мониторирование ЭКГ, АД, насыщения О2 при возможности ЭКГ
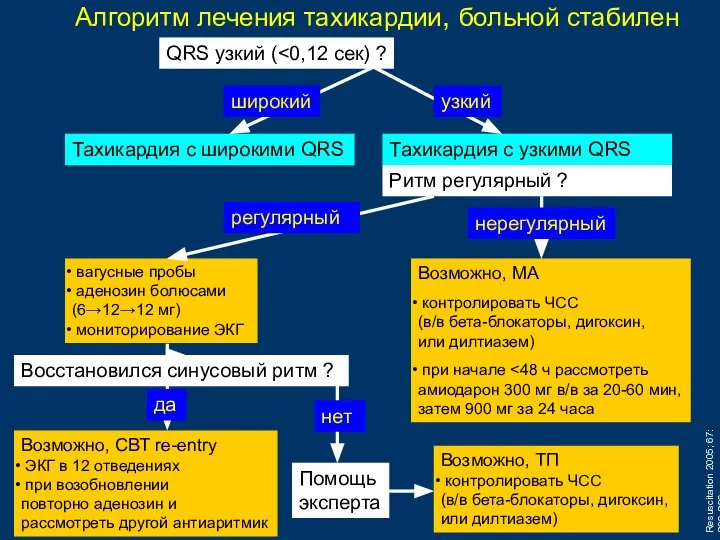
- 79. Алгоритм лечения тахикардии, больной стабилен QRS узкий ( Тахикардия с широкими QRS Тахикардия с узкими QRS
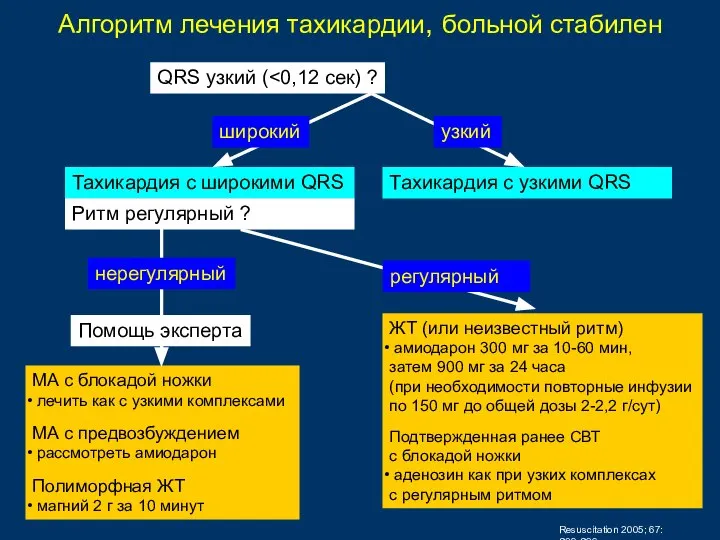
- 80. QRS узкий ( Тахикардия с широкими QRS Тахикардия с узкими QRS МА с блокадой ножки лечить
- 82. Скачать презентацию















































 Дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки Massazh
Massazh Несовершенный остеогенез
Несовершенный остеогенез Трудный дыхательный путь. Методы его преодоления с позиции анестезиолога
Трудный дыхательный путь. Методы его преодоления с позиции анестезиолога Алгоритм обследования больных с подозрением на глаукому и с глаукомой
Алгоритм обследования больных с подозрением на глаукому и с глаукомой Клещевой энцефалит
Клещевой энцефалит Онкологиядағы шұғыл жағдайлар
Онкологиядағы шұғыл жағдайлар Микроцефалия
Микроцефалия Лекарственные формы. Понятия фармацевтической терминологии
Лекарственные формы. Понятия фармацевтической терминологии Фізична працездатність
Фізична працездатність Физиология сердечка
Физиология сердечка Адамның гельминто ауруларының диагностикасы
Адамның гельминто ауруларының диагностикасы Перфорация полых органов брюшной полости
Перфорация полых органов брюшной полости Ультразвуковая диагностика мочевого пузыря
Ультразвуковая диагностика мочевого пузыря Сестринская помощь пациентам терапевтического профиля (лекция № 30)
Сестринская помощь пациентам терапевтического профиля (лекция № 30) Микробиологические аспекты
Микробиологические аспекты Нарушения менструального цикла
Нарушения менструального цикла Основные инфекционные заболевания
Основные инфекционные заболевания Мерцание и трепетание
Мерцание и трепетание ფილტვის ტუბერკულოზი
ფილტვის ტუბერკულოზი Сравнительная оценка состояния здоровья детей первого полугодия жизни в зависимости от вида вскармливания ГОУ ВПО Уральская Гос
Сравнительная оценка состояния здоровья детей первого полугодия жизни в зависимости от вида вскармливания ГОУ ВПО Уральская Гос Заболевания органов мочевыделительной системы и их профилактика. 9 класс
Заболевания органов мочевыделительной системы и их профилактика. 9 класс Первая медицинская помощь
Первая медицинская помощь Скрытый сифилис. Диагностика сифилиса. Основные принципы лечения
Скрытый сифилис. Диагностика сифилиса. Основные принципы лечения Ишемическая болезнь сердца
Ишемическая болезнь сердца GMS Hospital, Москва
GMS Hospital, Москва Федор Иванович Валькер
Федор Иванович Валькер Ходунки – тренажер АРДОС
Ходунки – тренажер АРДОС