Содержание
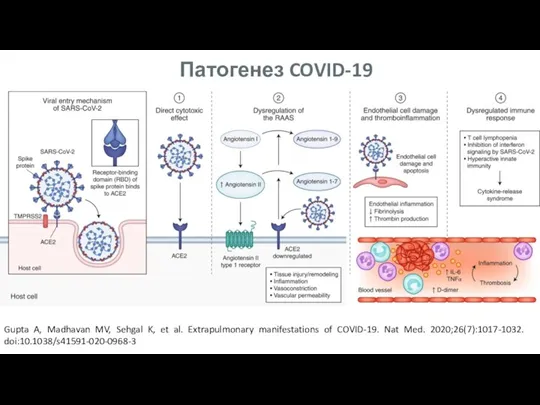
- 4. Патогенез COVID-19 Gupta A, Madhavan MV, Sehgal K, et al. Extrapulmonary manifestations of COVID-19. Nat Med.
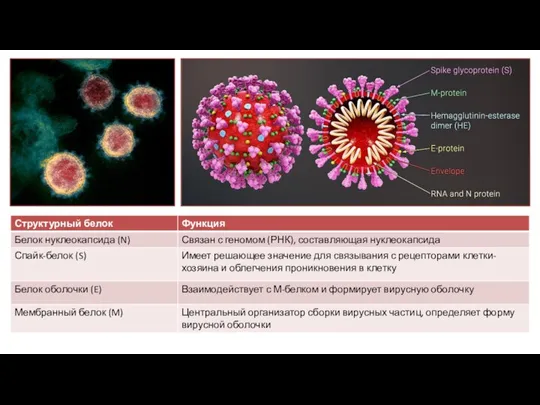
- 5. 1. Изменения количественного состава клеток крови Лейкоцитоз Лимфопения Нейтрофилия Тромбоцитопения 2. Маркеры воспаления Увеличение СОЭ Увеличения
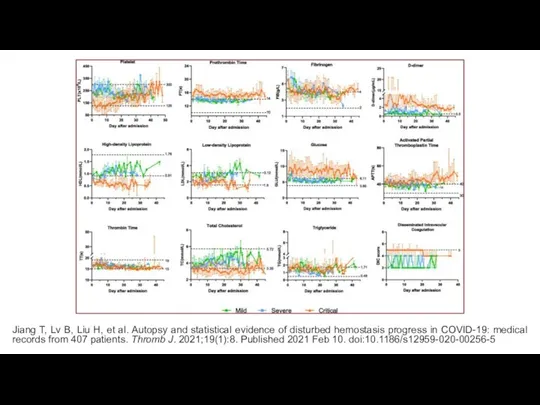
- 6. Jiang T, Lv B, Liu H, et al. Autopsy and statistical evidence of disturbed hemostasis progress
- 7. Ackermann M, Verleden SE, Kuehnel M, et al. Pulmonary Vascular Endothelialitis, Thrombosis, and Angiogenesis in Covid-19.
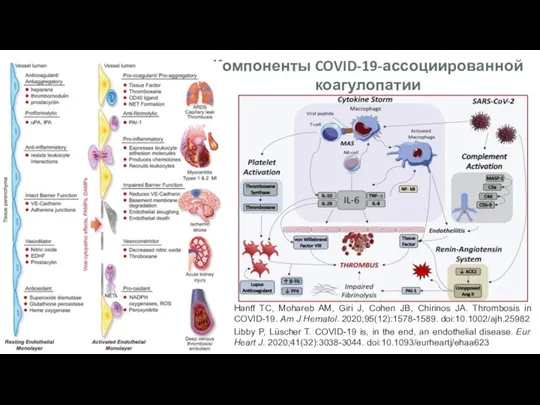
- 8. Hanff TC, Mohareb AM, Giri J, Cohen JB, Chirinos JA. Thrombosis in COVID-19. Am J Hematol.
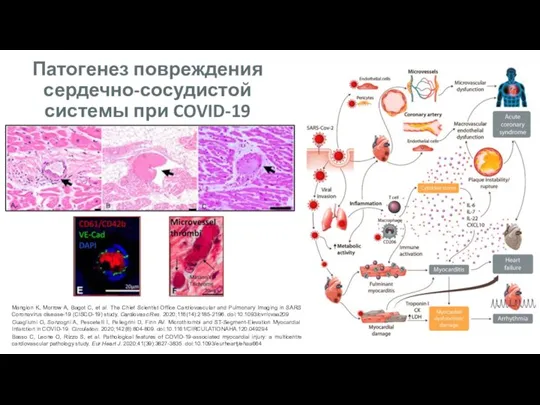
- 9. Mangion K, Morrow A, Bagot C, et al. The Chief Scientist Office Cardiovascular and Pulmonary Imaging
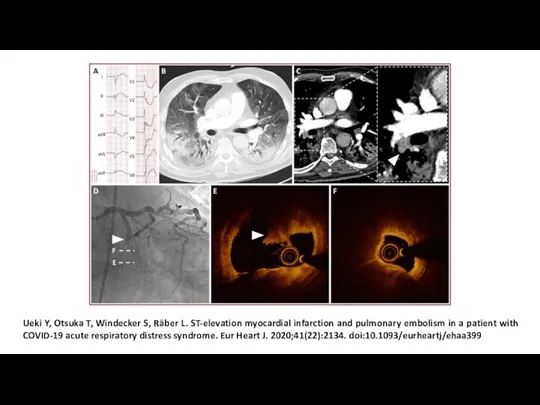
- 10. Ueki Y, Otsuka T, Windecker S, Räber L. ST-elevation myocardial infarction and pulmonary embolism in a
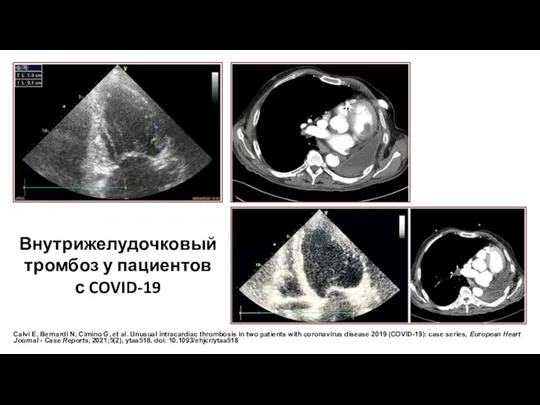
- 11. Calvi E, Bernardi N, Cimino G, et al. Unusual intracardiac thrombosis in two patients with coronavirus
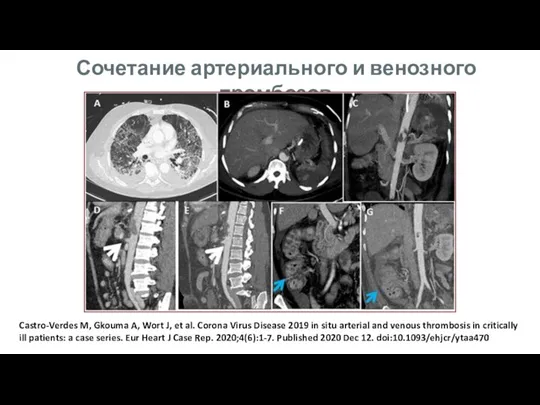
- 12. Сочетание артериального и венозного тромбозов Castro-Verdes M, Gkouma A, Wort J, et al. Corona Virus Disease
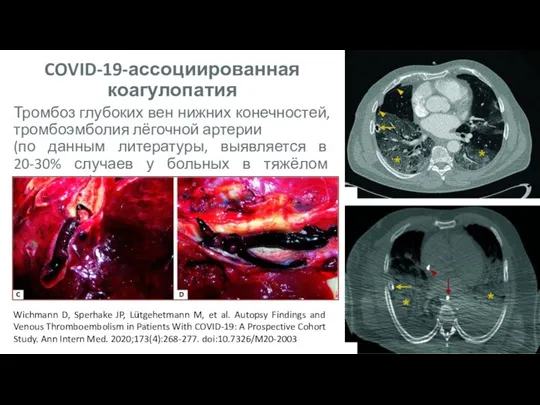
- 13. Тромбоз глубоких вен нижних конечностей, тромбоэмболия лёгочной артерии (по данным литературы, выявляется в 20-30% случаев у
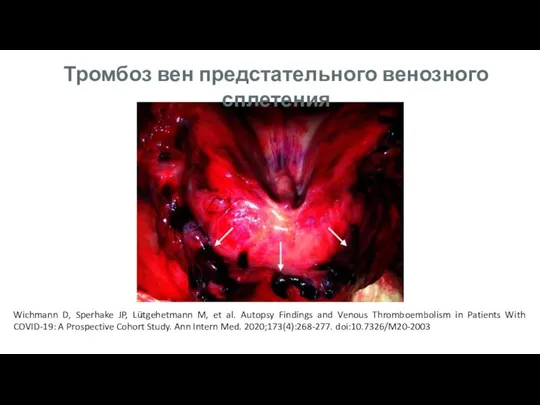
- 14. Тромбоз вен предстательного венозного сплетения Wichmann D, Sperhake JP, Lütgehetmann M, et al. Autopsy Findings and
- 15. Клинический случай 1. Жалобы: на общую слабость, одышку при физической нагрузке Anamnesis morbi: с 17.12.2020 отмечает
- 16. Клинический случай 1. Anamnesis vitae Длительно страдает ГБ; ИБС, ПИКС (ОИМ от 2007 года); ХОБЛ. Ожирение
- 17. Клинический случай 1. Объективно: Состояние тяжёлое. Сознание ясное. В пространстве и времени ориентирован. Температура 38,3°С. АД
- 18. Клинический случай 1. ЭКГ от 28.12.2020 – ритм синусовый, ЧСС 71/мин. Признаки ГЛЖ Утром 31.12.2020 –
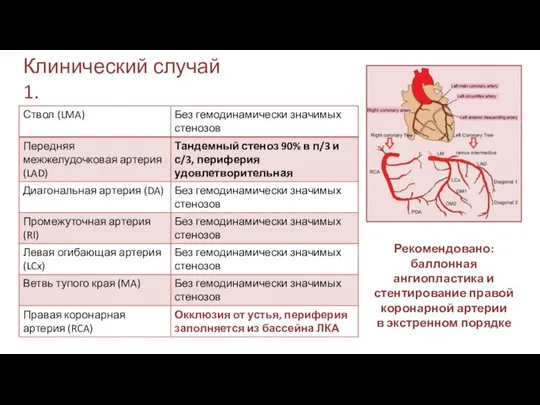
- 19. Клинический случай 1. Коронарография от 31.12.2020 – Доступ через a.radialis dextra: многочисленные попытки катетеризации ПКА безуспешны
- 20. Клинический случай 1. Рекомендовано: баллонная ангиопластика и стентирование правой коронарной артерии в экстренном порядке
- 21. Клинический случай 1. К устью ПКА предприняты попытки проведения 5 видов проводниковых катетеров – безуспешны. Попытки
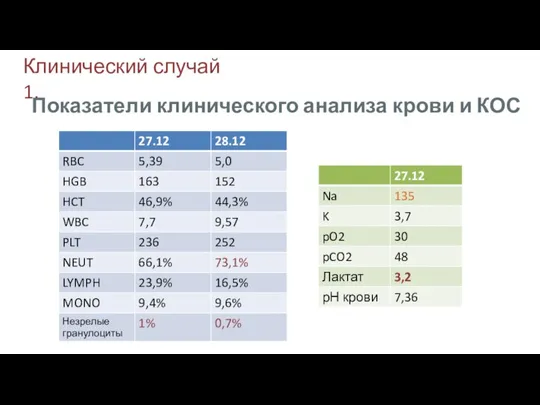
- 22. Клинический случай 1. Показатели клинического анализа крови и КОС
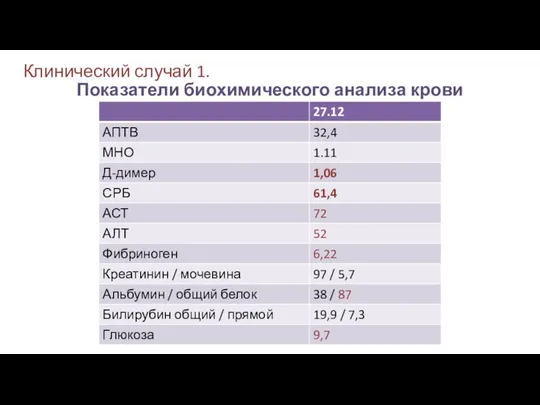
- 23. Клинический случай 1. Показатели биохимического анализа крови
- 24. Клинический случай 2. Жалобы: на общую слабость, подъёмы температуры до 39°С, сухой кашель, снижение вкуса и
- 25. Клинический случай 2. Anamnesis vitae Страдает ГБ II стадии. Ожирение 1 степени алиментарно-конституционального генеза Контакт с
- 26. Клинический случай 1. Объективно: Состояние тяжёлое. Сознание ясное. В пространстве и времени ориентирован. Температура 36,7°С. АД
- 27. Клинический случай 2. ЭКГ от 26.12.2020 – синусовый ритм, ЧСС 83 уд/мин, признаки ГЛЖ. Удлинение интервала
- 28. Клинический случай 2. Инфузионная терапия НФГ 5000 ЕД 4 раза в сутки подкожно Плаквенил 100 мг
- 29. Клинический случай 2. Инфузионная терапия НФГ 1500 ED/час инфузоматом Плаквенил 200 мг 2 раза Азитромицин 500
- 30. Клинический случай 2. На третьи сутки Омепразол заменён на Ранитидин 2 мл в/в струйно 3 раза
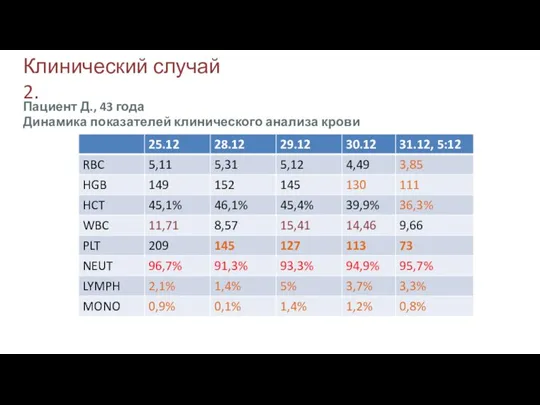
- 31. Клинический случай 2. Пациент Д., 43 года Динамика показателей клинического анализа крови
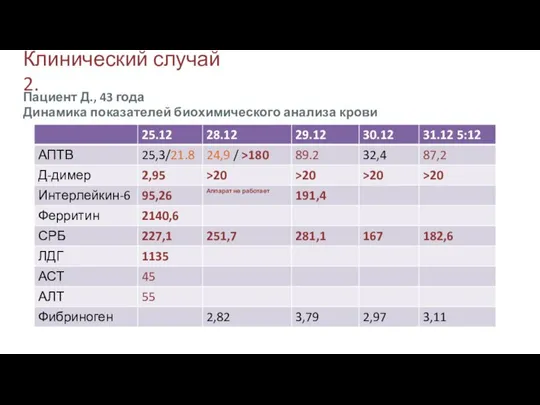
- 32. Клинический случай 2. Пациент Д., 43 года Динамика показателей биохимического анализа крови
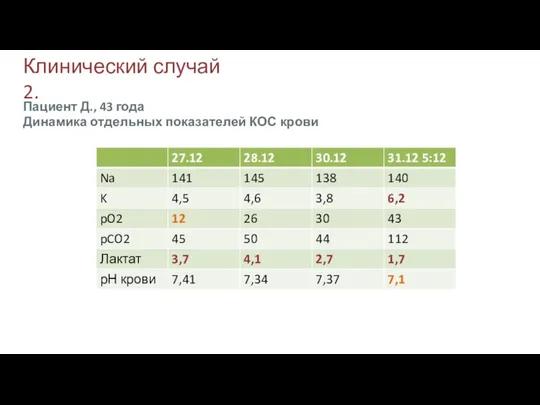
- 33. Клинический случай 2. Пациент Д., 43 года Динамика отдельных показателей КОС крови
- 34. Клинический случай 2. На пятые сутки (30.12.2020) отмечается нарастание явлений дыхательной недостаточности, сатурация 87-89% на НИВЛ
- 36. Скачать презентацию
















 Восстановительное лечение пациентов травматолого-ортопедического профиля в лечебно-оздоровительном центре экологии человека
Восстановительное лечение пациентов травматолого-ортопедического профиля в лечебно-оздоровительном центре экологии человека Дәнекер тіннің жүйелі ауруларымен ауыратын балаларды диспансеризвациялау (коллагеноздармен)
Дәнекер тіннің жүйелі ауруларымен ауыратын балаларды диспансеризвациялау (коллагеноздармен) Тыныштандырғыш заттар
Тыныштандырғыш заттар Оказание первой помощи при наружных кровотечениях и травмах
Оказание первой помощи при наружных кровотечениях и травмах Нашақорлыққа - жол жоқ
Нашақорлыққа - жол жоқ Узкий таз в современном акушерстве
Узкий таз в современном акушерстве Домашняя аптечка
Домашняя аптечка Острый и хронический миелолейкоз: сходства и различия
Острый и хронический миелолейкоз: сходства и различия Основные психопатологические синдромы
Основные психопатологические синдромы Иммунитет. Береги здоровье
Иммунитет. Береги здоровье Введение в гигиену
Введение в гигиену Законодательная база для проведения вакцинопрофилактики
Законодательная база для проведения вакцинопрофилактики Лекарственные средства
Лекарственные средства Городская детская поликлиника, г. Петрозаводск
Городская детская поликлиника, г. Петрозаводск Оказание первой помощи при ожогах
Оказание первой помощи при ожогах Лучевые поражения животных
Лучевые поражения животных Уход за полостью рта во время беременности
Уход за полостью рта во время беременности Клинический случай: Болезнь Крона с внекишечными аутоиммунными проявлениями
Клинический случай: Болезнь Крона с внекишечными аутоиммунными проявлениями Патологический синдром рабдомиолиз
Патологический синдром рабдомиолиз Поражение ЦНС при сахарном диабете
Поражение ЦНС при сахарном диабете Основы здорового образа жизни
Основы здорового образа жизни Музеи Факультета Ветеринарной медицины и зоотехнии
Музеи Факультета Ветеринарной медицины и зоотехнии Organizarea aprovizionării cu materiale medicale a instituţiilor şi formaţiunilor ocrotirii sănătății în situaţii excepţionale
Organizarea aprovizionării cu materiale medicale a instituţiilor şi formaţiunilor ocrotirii sănătății în situaţii excepţionale Помощь при травме позвоночника
Помощь при травме позвоночника Острые и хронические воспалительные заболевания полости носа (риниты)
Острые и хронические воспалительные заболевания полости носа (риниты) Доказательная медицина в моей специальности
Доказательная медицина в моей специальности Здоровьесберегающие технологии в процессе взаимодействия врача и пациента
Здоровьесберегающие технологии в процессе взаимодействия врача и пациента Сап. Збудник
Сап. Збудник