Содержание
- 2. Пневмонии группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением
- 3. Классификация пневмоний (2018) по R.G.Wunderink, G.M.Mutlu
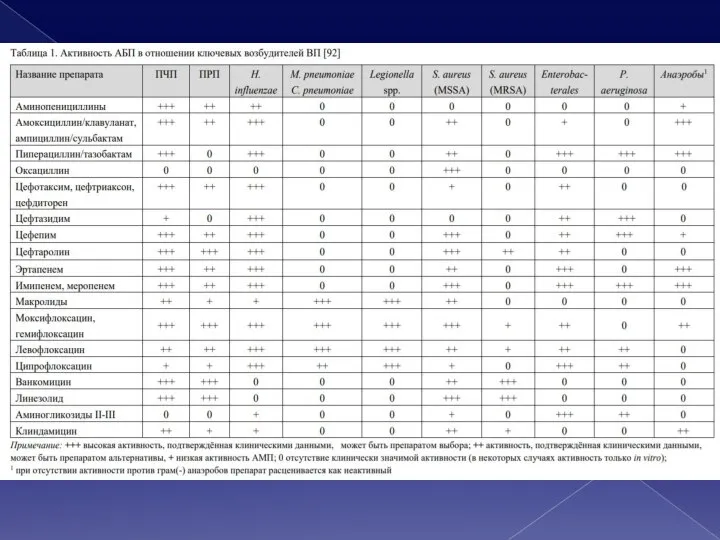
- 4. По этиологии · Streptococcus pneumoniae (пневмококк) – 30-50% случаев заболевания. · Атипичные микроорганизмы (от 8 до
- 5. Сопутствующие заболевания/факторы риска, ассоциированные с определенными возбудителями ВП
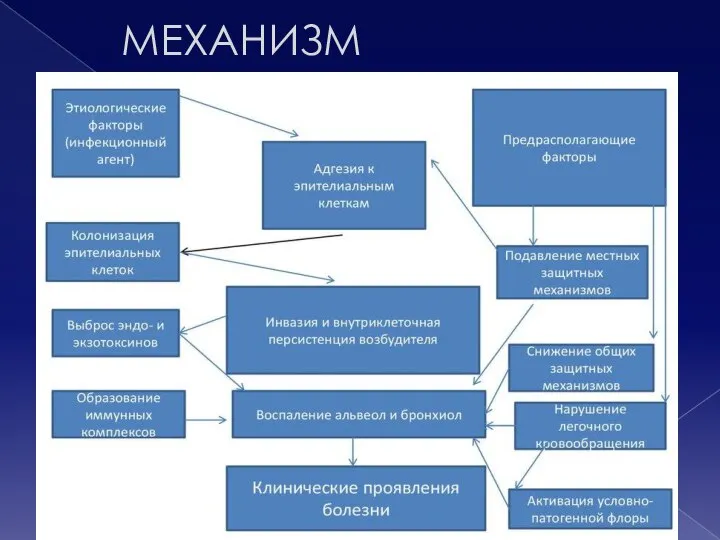
- 6. Патогенез аспирация секрета ротоглотки (пневмококки, гемофильная палочка); вдыхание аэрозоля, содержащего микроорганизмы (легионеллы, микоплазмы, хламидии); гематогенное распространение
- 7. МЕХАНИЗМ
- 8. Клинические симптомы и признаки ВП Широко варьируются, что обусловлено такими факторами, как различный объем и локализация
- 9. Симптомы интоксикационного синдрома Лихорадка, возникает чаще остро, подостро при очаговой общую слабость, повышенная утомляемость (вплоть до
- 10. Симптомы бронхо-легочно-плеврального синдрома кашель выделение мокроты, чаще гнойной, при долевой пневмококковой - ржавая боли при дыхании
- 11. Диагноз ВП является определенным при наличии у пациента рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по
- 12. По степени тяжести: Легкое течение ВП – невыраженные симптомы интоксикации, температура тела субфебрильная, отсутствуют дыхательная недостаточность
- 13. Физикальное обследование больного Ассиметрия при перкуссии и аускультации легких Укорочение (притупление\тупость) перкуторного звука, усиление голосового дрожания
- 14. Лабораторные исследования: Диагностически значимыми являются общий анализ крови и рентгенологическое исследование. Другие исследования необходимы для определения
- 15. Микробиологическая диагностика Включает культуральное исследование мокроты или других респираторных образцов – трахеальный аспират (ТА) и др.,
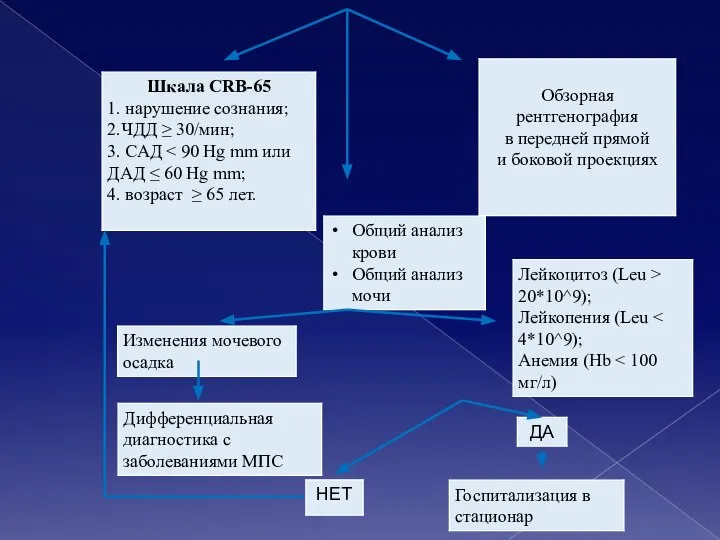
- 16. Инструментальная диагностика рекомендуется обзорная рентгенография ОГК в передней прямой и боковой проекциях (при неизвестной локализации воспалительного
- 18. Оценка тяжести У госпитализированных пациентов с ВП для оценки прогноза рекомендуется использовать CURB/CRB-65 или индекс тяжести
- 19. Шкала CURB-65 1) нарушение сознания, обусловленное пневмонией; 2) повышение уровня азота мочевины > 7 ммоль/л; 3)
- 20. Критерии АТО/АОИБ, определяющие показания к госпитализации в ОРИТ «Большие» критерии: Выраженная дыхательная недостаточность (требуется ИВЛ) Септический
- 21. Портрет пациента с ВП
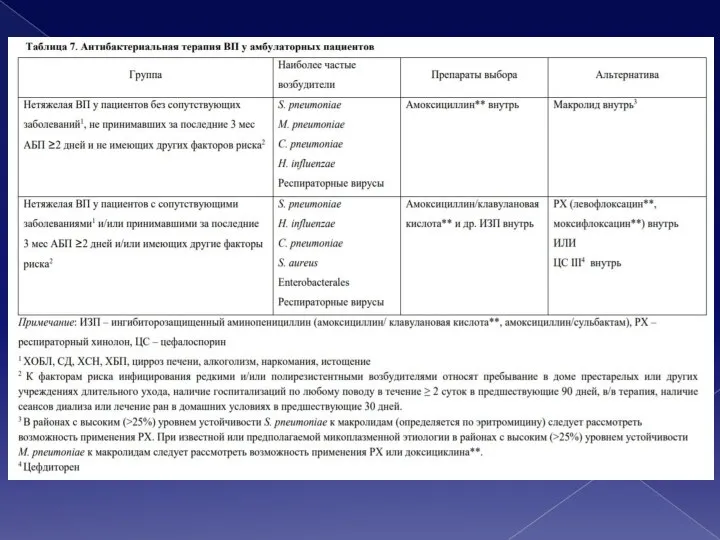
- 24. Лечение амбулаторных пациентов рекомендуется назначение системных АБП в как можно более короткие сроки (не позднее 8
- 27. Лечение госпитализированных пациентов рекомендуется назначение системных АБП в как можно более короткие сроки (не позднее 4
- 30. Перечень дополнительных лекарственных средств: При ВП при наличии скудной или вязкой мокроты показаны мукоактивные препараты различного
- 31. Критерии эффективности/достаточности АБТ через 72 часа: температура тела уменьшение интоксикации; отсутствие выраженной гипоксемии (SpO2 >90%); отсутствие
- 32. Необходимость госпитализации в ОРИТ Наиболее эффективным инструментом для выработки показаний к направлению в ОРИТ являются рекомендации
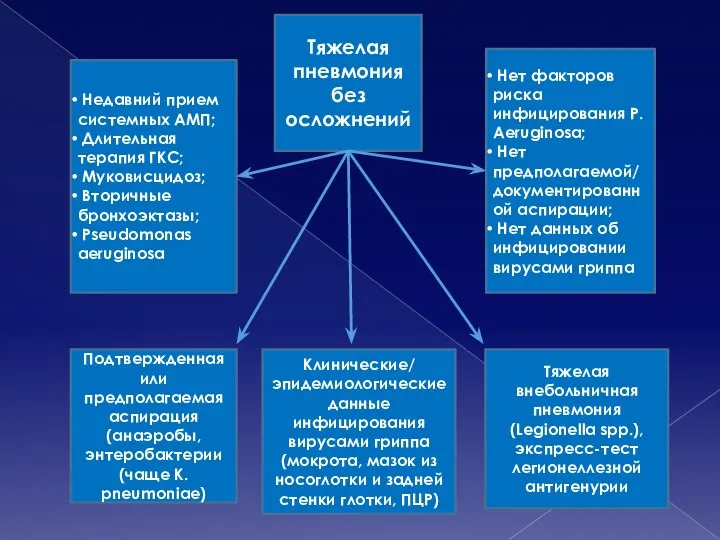
- 33. Тяжелая пневмония без осложнений Недавний прием системных АМП; Длительная терапия ГКС; Муковисцидоз; Вторичные бронхоэктазы; Pseudomonas aeruginosa
- 34. Выбор режима АБТ при тяжелой ВП. Алгоритм 1. НЕТ - ФР инфицирования P.aeruginosa НЕТ - Предполагаемая/документированная
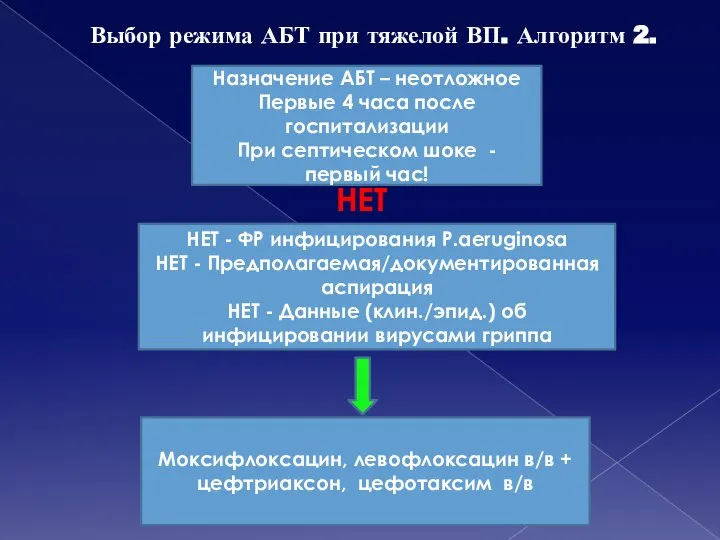
- 35. Выбор режима АБТ при тяжелой ВП. Алгоритм 2. НЕТ - ФР инфицирования P.aeruginosa НЕТ - Предполагаемая/документированная
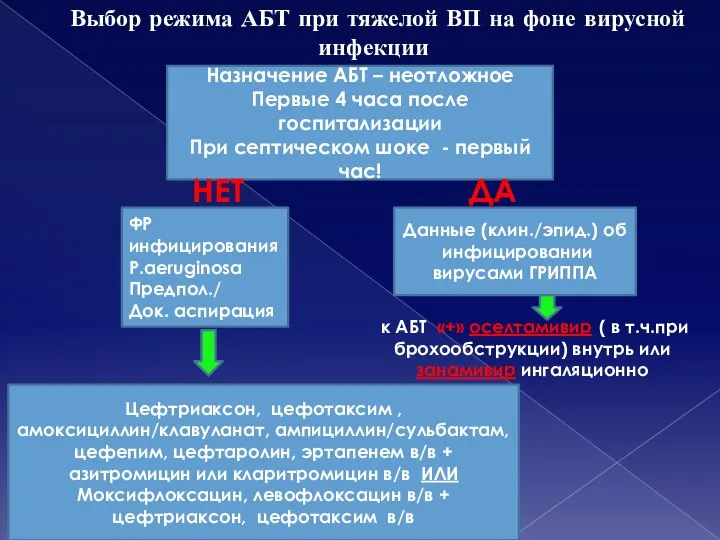
- 36. Выбор режима АБТ при тяжелой ВП на фоне вирусной инфекции ФР инфицирования P.aeruginosa Предпол./ Док. аспирация
- 37. ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ 1. Больные, перенесшие нетяжелую пневмонию без сопутствующих заболеваний внутренних органов, диспансерному наблюдению не подлежат.
- 39. Скачать презентацию





























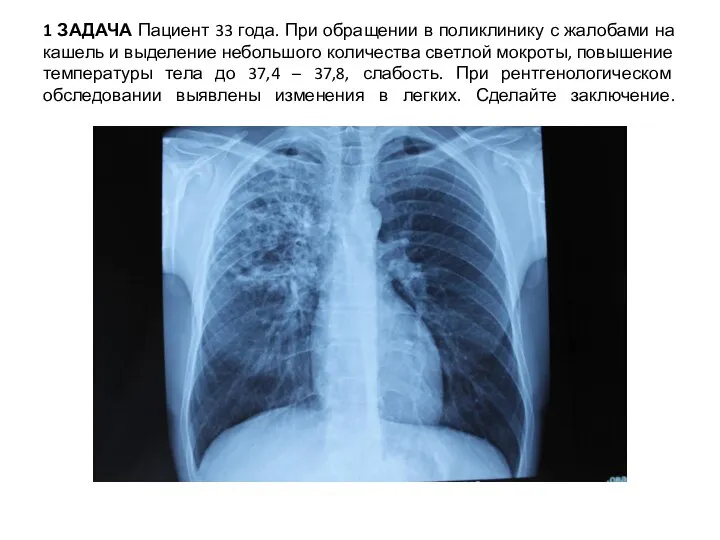 Рентгенологическое обследование органов дыхания. Клинический случай
Рентгенологическое обследование органов дыхания. Клинический случай Экстренная хирургическая патология у детей
Экстренная хирургическая патология у детей Лаборатория молекулярной нейродегенерации (ЛМН)
Лаборатория молекулярной нейродегенерации (ЛМН) Медицинское освидетельствование при первоначальной постановке на воинский учёт
Медицинское освидетельствование при первоначальной постановке на воинский учёт Распространенность неалкогольной жировой болезни печени в России
Распространенность неалкогольной жировой болезни печени в России Базовые анализы и диагностика
Базовые анализы и диагностика Алкогольная полиневропатия
Алкогольная полиневропатия Расспрос, осмотр, пальпация сердечной области. Лекция 6
Расспрос, осмотр, пальпация сердечной области. Лекция 6 Уровни возрастного реагирования на воздействия вредности
Уровни возрастного реагирования на воздействия вредности Professionalnaya_gigiena
Professionalnaya_gigiena Влияние питания на физическое развитие школьников
Влияние питания на физическое развитие школьников Информация Швабе
Информация Швабе Болезни легких
Болезни легких Біріншілік медико-санитарлы көмек деңгейіндегі шұғыл жағдайдағы лабораторлы диагностика
Біріншілік медико-санитарлы көмек деңгейіндегі шұғыл жағдайдағы лабораторлы диагностика Лечебно-диагностический процесс и сестринская деятельность при хроническом гепатите и циррозе печени
Лечебно-диагностический процесс и сестринская деятельность при хроническом гепатите и циррозе печени Covid-19 для интенсивиста. Эпидемиологическая безопасность при ИВЛ
Covid-19 для интенсивиста. Эпидемиологическая безопасность при ИВЛ Рак шейки матки
Рак шейки матки Аллергия зимой: причины возникновения и как бороться
Аллергия зимой: причины возникновения и как бороться Солодка голая (Glycyrrhiza glabra)
Солодка голая (Glycyrrhiza glabra) Сестринский процесс при пневмониях
Сестринский процесс при пневмониях Тілменің, сібір жарасының, құтырудың диагностикасы мен емі
Тілменің, сібір жарасының, құтырудың диагностикасы мен емі Самоучитель по остеопорозу для населения. (Часть 2)
Самоучитель по остеопорозу для населения. (Часть 2) Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии Биохимические показатели крови при различных клинических ситуациях
Биохимические показатели крови при различных клинических ситуациях СПИД и ВИЧ
СПИД и ВИЧ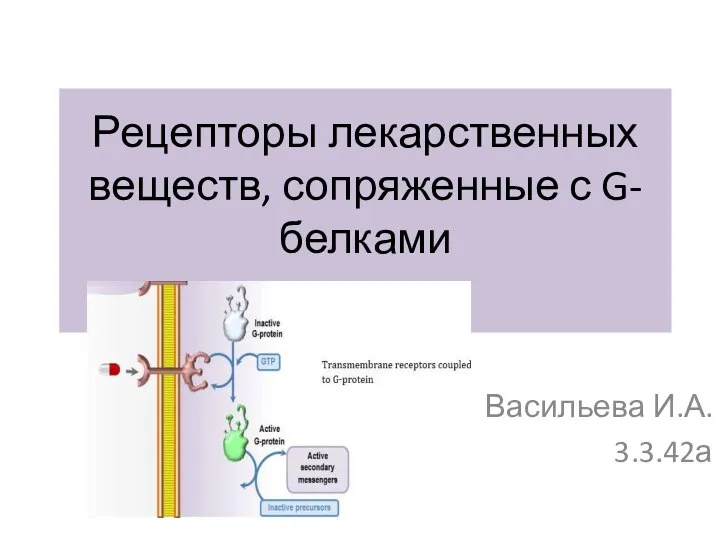 Рецепторы лекарственных веществ, сопряженные с G-белками
Рецепторы лекарственных веществ, сопряженные с G-белками Особенности психо-физического развития и методики физического воспитания в начальной школе
Особенности психо-физического развития и методики физического воспитания в начальной школе Ритм сердца. Программа для поддержания сердечно-сосудистой системы
Ритм сердца. Программа для поддержания сердечно-сосудистой системы