Слайд 2Актуальность
В структуре инфекционно-воспалительных заболеваний новорожденных хламидийная инфекция (Сh. trachomatis) достигает 6-7%.
Перинатальная смертность
при хламидиозе достигает 5,4-15,5%
Хладимии способны препятствовать механизмам иммунной защиты, индуцировать иммунодефицитные состояния, длительную персистенцию и хронизацию, формирование отсроченной иммуноопосредованной патологии.
Слайд 3Этиология возбудителя
Хламидии- являются облигатными внутриклеточными паразитами, имеют вид мелких грамм-отрицательных кокков, тропны

к цилиндрическому эпителию.
Имеют две формы существования хламидий: внеклеточная – элементарное тельце (ЭТ) и внутриклеточная – ретикулярное тельце (РТ). При неблагоприятных условиях возможна L-подобная трансформация хламидий.
Хламидии чувствительны к действию ультрафиолетового излучения и высокой температуре. Хламидии высокочувствительны к этанолу, фенолу, лизолу.
Слайд 5Последствия непролеченного генитального хламидиоза во время беременности
самопроизвольный выкидыш
преждевременные или запоздалые роды
несвоевременное излитие

околоплодных вод
кровопотеря более 300 мл
послеродовая лихорадка
эндометрит
ВУИ плода
Слайд 6Эпидемиология
Источник инфекции - инфицированная мать.
Заражение плода хламидиями возможно по периодам:
интранатально (контактный

путь инфицирования и восходящий)
антенатально (в результате аспирации околоплодных вод и попадания возбудителя на слизистые оболочки конъюнктивы, дыхательных путей, вульвы и уретры, ЖКТ),
Слайд 7Эпидемиология (2)
Пути инфицирования:
восходящий – при наличии у матери специфического кольпита и цервицита

и локализации процесса в области придатков матки;
нисходящий - при наличии инфекции в эндометрии и плодных оболочках (трансдецидуальный)
предполагается возможность трансплацентарного внедрения хламидий.
Слайд 8При внутриутробном инфицировании- опасность повреждения органов и систем формирующегося плода.
При инфицировании в
родах- угроза пневмонии и конъюнктивита новорожденных.
Слайд 9Патогенез
ОЗП:
выделение TNF-фактора, активация ПОЛ →разрушение эпителиоцитов
усиление метаболизма арахидоновой кислоты и изменение

синтеза ПГ → нарушения МЦР, повышению сосудистого тонуса, расстройства гемодинамики по обоим кругам кровообращения.
Слайд 10Стадии патогенеза
Инфицирование- попадание на слизистые оболочки
Первичная региональная инфекция:
поражение клеток-мишеней эпителия элементарными тельцами

(ЭТ)
репродукция через 8 часов после инвазии из ЭТ внутриклеточных ретикулярных телец (РТ)
переход РТ в ЭТ (разрушение клеток эпителия с последующей инвазией клеток через 48-72 ч)
Распространение инфекции с появлением клиники
Иммунопатологические состояния (генотип HLA B27)
Слайд 12В силу особенностей биологического цикла хламидий и морфофункциональной зрелости новорожденного ребенка развитие

локальной воспалительной реакции происходит медленно и выявляется обычно лишь на 2-4 неделе жизни.
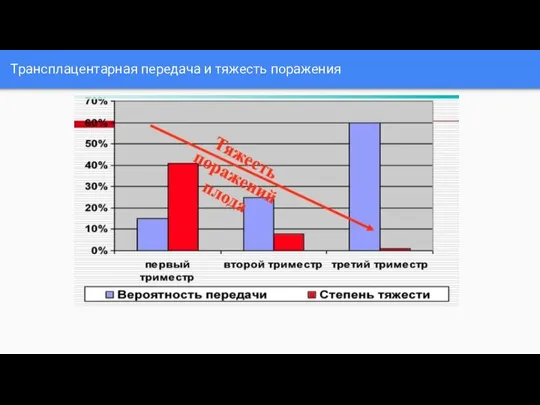
Слайд 13Трансплацентарная передача и тяжесть поражения
Слайд 14Как заподозрить?
В анамнезе:
1) выявление хронических урогенитальных заболеваний у родителей;
2) наличии
патологии беременности: самопроизвольный выкидыш, угроза прерываний, поздний токсикоз, многоводие, преждевременная отслойка плаценты, преждевременные роды, плацентарная недостаточность, задержка развития и гипотрофия плода;
3) развитие во время беременности острого вульвита и кольпита.
Слайд 15В настоящее время отсутствует общепринятая классификация хламидийной инфекции новорожденных
Характерно наличие локализованных форм:
конъюнктивит

(40-50%),
офтальмохламидиоз
пневмония, бронхит (10%),
назофарингит (15-20%),
отит (10-20%),
сепсис,
менингоэнцефалит,
пиелонефриты (15%),
уретрит,
цервицит, вульвовагинит,
гастроэнтерит,
проктиты (5%),
кардит.
При нескольких очагах поражения- заболевание трактуется как генерализованная форма ВУИ.
Слайд 16Респираторный хламидиоз
преобладание в клинической картине поверхностного тахипноэ, отчетливого пароксизмального кашля, дыхательной недостаточности;
признаки

хронической внутриутробной гипоксии и пренатальной гипотрофии;
симптомы интоксикации (изменение цвета кожных покровов, снижение аппетита);
признаки токсической кардиопатии (склонность к тахикардии, глухость сердечных тонов, диффузные изменения обменно-восстановительных процессов в миокарде по данным ЭКГ);
Слайд 17Респираторный хламидиоз (2)
отсутствие повышения температуры тела;
скудные физикальные данные (отсутствие локальных физикальных изменений,
или при аускультации чаще выслушиваются рассеянные мелкопузырчатые хрипы и крепитация;
наличие на рентгенограмме грудной клетки двусторонних, симметричных, диффузных интерстициальных и мелкоочаговых инфильтратов;
толерантность к традиционной терапии;
Слайд 18Хламидийный конъюнктивит
Начинается сразу после рождения или на 2-й неделе жизни. Наблюдаются припухлость

век, гиперемия конъюнктивы и гноетечение из глаз. При осмотре конъюнктивы выявляются псевдомембранозные образования (фолликулы). Спустя 2-3 недели острый конъюнктивит заканчивается иногда даже без соответствующего лечения. Возможна хронизация процесса.
Может сочетаться с ринитом, в отделяемом из носа выявляется Chlamidia trachomatis, что можно отнести к первым признакам респираторного хламидиоза.
Слайд 19Фетальный гепатит
При генерализованных формах хламидийной инфекции возможно поражение печени в виде фетального

гепатита. Известно, что хламидии активно стимулируют фибриллогенез.
Склеротические изменения в печени затрагивают желчные протоки и вызывают их атрезию.
Вероятно, хламидиоз вносит определенный вклад в развитие подобных тканевых пороков.
Слайд 20Поражение ЦНС
С первых суток жизни у всех обследованных детей отмечаются отмечаются вялое

сосание, частые срыгивания. Восстановление массы тела задерживается - гипотрофия.
Распознавание хламидийной инфекции у новорожденных представляет значительные трудности, поскольку клиническая картина расценивается как следствие перенесенной гипоксии и черепно-спинальной травмы или течение менингита или менингоэнцефалита, которые не имеют специфических клинических признаков.
Для подтверждения поражения центральной нервной системы С. trachomatis ПЦР реакция может проводиться с использованием спинно-мозговой жидкости.
Слайд 21Гастроэнтеропатии
относятся к редким формам проявления хламидийной инфекции у новорожденных.
Как правило, заболевание проявляется

только кишечным синдромом и сопровождается развитием конъюнктивита.
Развившаяся гастроэнтеропатия может симулировать клинику высокой кишечной непроходимости и нуждается в проведении тщательного дифференциального диагноза.
Слайд 22Неспецифическая диагностика
ОАК: анемия, длительный нейтрофилез, к концу 1-2 нед эозинофилия, моноцитоз, стойкая

лимфопения
Слайд 23ПЦР-диагностика
Материалы для исследования новорожденного- соскобы с конъюнктивы нижнего века, задней стенки

глотки, вульвы, моча
У беременных- соскобы со слизистой оболочки цервикального канала, уретры, моча
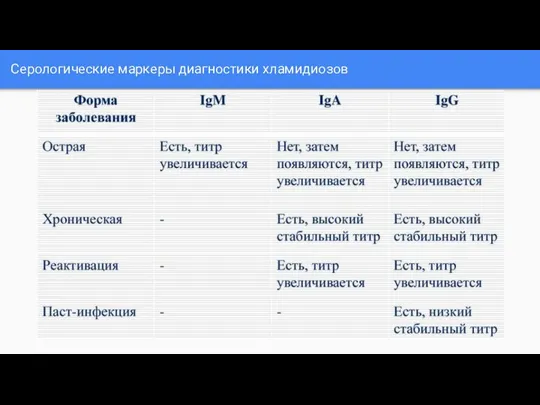
Слайд 24Серологические маркеры диагностики хламидиозов
Слайд 25Профилактика
Выявление хламидиоза у женщин при планировании семьи и у беременных.
Прегравидарное лечение супружеской

пары.
Обследование в акушерском стационаре пары: мать-дитя.
Слайд 26Лечение
Антибиотикотерапия острой формы и обострения хронической дает быстрый клинический эффект и обеспечивает

полную элиминацию возбудителя.
При латентном и хроническом течении вне обострения антибиотикотерапия неэффективна и может привести к нежелательным последствиям!
Слайд 27Лечение новорожденных
Антибактериальная терапия должна проводиться в комплексе с интерферонотерапией, иммуноглобулинами, антиоксидантами.
Виферон 150

000 МЕ 2 раза в день в течение 10 дней.
При тяжелой форме - Виферон 250000 МЕ 2 раза в сутки в течение 5 дней, второй курс лечения проводился в обычной дозировке (по 150000 МЕ).
Недоношенным детям с гестационным сроком менее 34 недель:
Виферон 150 000 МЕ по 1 свече 3 раза в сутки с 8-часовыми интервалами. Курс лечения - 5 дней. При необходимости повторения лечения – перерыв между курсами - 5 дней.
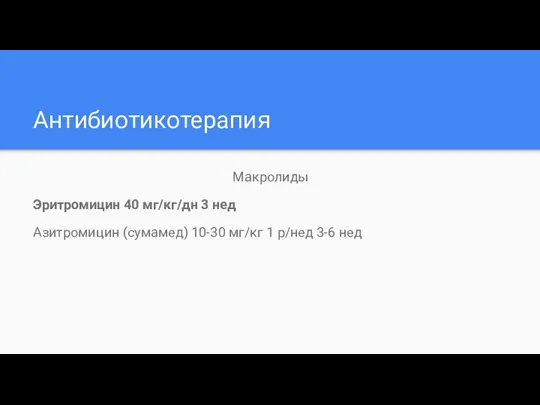
Слайд 28Антибиотикотерапия
Макролиды
Эритромицин 40 мг/кг/дн 3 нед
Азитромицин (сумамед) 10-30 мг/кг 1 р/нед 3-6 нед
Слайд 29При отсутствии специфического лечения или при назначении эритромицина в течение 7-10 дней

отмечена персистенция хламидий у новорожденных.
Излечение возможно при комплексной, длительной терапии (21 день) в условиях стационара




























 Роды при аномалиях женского таза
Роды при аномалиях женского таза Лучевая диагностика повреждений позвоночника
Лучевая диагностика повреждений позвоночника Астың асқазанда қортылуы
Астың асқазанда қортылуы Эмоционально-продуктивная среда, как фактор повышения эффективности лечебного процесса
Эмоционально-продуктивная среда, как фактор повышения эффективности лечебного процесса Твердосплавные коронки
Твердосплавные коронки Для Вас батьки!!!
Для Вас батьки!!! Сестринский уход в педиатрии. Асфиксия новорожденных
Сестринский уход в педиатрии. Асфиксия новорожденных Dermatology
Dermatology ЧМТ. Классификация. Патогенез
ЧМТ. Классификация. Патогенез Дифтерия. Практическое занятие
Дифтерия. Практическое занятие Особенности диагностики пневмоний на догоспитальном этапе
Особенности диагностики пневмоний на догоспитальном этапе Сестринская помощь пациентам терапевтического профиля (лекция № 30)
Сестринская помощь пациентам терапевтического профиля (лекция № 30) Аутизм, РАС – биокоррекция. Занятие 2
Аутизм, РАС – биокоррекция. Занятие 2 Мирослав Когут 02.03.2010 Реформа системи охорони здоров'я: виклики, етапи, напрямки. - презентация_
Мирослав Когут 02.03.2010 Реформа системи охорони здоров'я: виклики, етапи, напрямки. - презентация_ Бүйрек және эндокринді жүйе ауруларындағы неврологиялық синдромдар
Бүйрек және эндокринді жүйе ауруларындағы неврологиялық синдромдар Аритмии и блокады сердца
Аритмии и блокады сердца Болезнь Гиршпрунга
Болезнь Гиршпрунга Ожирение. Факторы риска развития, основные проявления, принципы лечения, профилактика
Ожирение. Факторы риска развития, основные проявления, принципы лечения, профилактика Методика многостороннего исследования личности в клинической медицине и психогигиене
Методика многостороннего исследования личности в клинической медицине и психогигиене Понятие эхогенность, примеры объектов различной эхогенности в норме и патологии
Понятие эхогенность, примеры объектов различной эхогенности в норме и патологии Приспособительные и компенсаторные реакции организма
Приспособительные и компенсаторные реакции организма Оказание первой медицинской помощи. Первоочередная диагностика. Терминальные состояния. Наружный массаж сердца (часть 1)
Оказание первой медицинской помощи. Первоочередная диагностика. Терминальные состояния. Наружный массаж сердца (часть 1) Профилактика инфекционных болезней плотоядных животных
Профилактика инфекционных болезней плотоядных животных Рак вульвы
Рак вульвы Диагностика. Дифференциальная диагностика
Диагностика. Дифференциальная диагностика Предложение по созданию медицинского TV на территории см-клиник
Предложение по созданию медицинского TV на территории см-клиник Moderni ošetřovatelská praxe
Moderni ošetřovatelská praxe Особенности диетотерапии лиц пожилого возраста
Особенности диетотерапии лиц пожилого возраста