Содержание
- 2. Глазница (orbita oculus) Глазница(orbita). Представляет собой четырехстороннюю полость, стенки которой образуют неправильной формы пирамиду. В полости
- 3. Строение глазницы Верхняя стенка глазничная часть лобной малое крыло клиновидной кости; Нижняя стенка глазничная поверхность ВЧ,
- 4. Топографическая анатомия глазницы
- 5. Сообщения глазницы с полостями черепа Глазница граничит: медиально — с носовой полостью сверху — с передней
- 6. Схема сагиттального сечения Глазница — regio orbitalis 1 — bulbus oculi, 2 — septum orbitale, 3
- 7. Анатомия 1 - Мышца Мюллера 2 - Внутренний кантус 3 - Слезный мешочек 4 - Связки
- 8. Классификация переломов орбиты В зависимости от своей локализации и распространённости переломы орбиты могут быть:
- 9. Переломы скуло-орбитального комплекса (скуло-орбитальные переломы) Являются наиболее частыми переломами орбиты. Переломы скуловой кости с умеренно выраженным
- 10. Переломы назо-этмоидо-орбитального комплекса При тупой травме средней зоны лица переломы медиальной стенки орбиты часто распространяются по
- 11. Клиника назо-этмоидо-орбитального перелома Классические признаки: телекантус и седловидная деформация носа. Развитие телекантуса (расширение межкантального пространства) обусловлено
- 12. Переломы верхней стенки орбиты Переломы верхней стенки орбиты часто уменьшают её объём, поскольку происходят по механизму
- 13. Взрывной перелом (blowout fracture) Механизм травмы: прямой удар по глазу тупым предметом,превышающим 5 см в диаметре.
- 14. Классификация Согласно рентгенологической классификации G. F. Fueger, A. T. Milauskas и W. Britton (1966) выделяют :
- 15. Симптомы Единственным специфичным именно для перелома дна орбиты симптомом, который можно обнаружить при осмотре глазного яблока,
- 16. Клинические проявления Весьма характерными являются жалобы на гипостезию по ходу подглазничного нерва, предъявляемые 70 % пациентов.
- 17. Причины диплопии Диплопия может быть обусловлена одним из следующих механизмов: Кровоизлияние и отек вызывают уплотнение тканей
- 18. В остром периоде из-за отека энофтальма и диплопии может и не быть. Они появляются через несколько
- 19. Диагностика Обследование при переломах глазницы включает: 1. Исследование подвижности наружных мышц глаза 2. Наружный осмотр для
- 20. Хирургическое лечение переломов орбиты Целью хирургии значительно смещенных переломов средней зоны лица вовлекающих орбиту, является предупреждение
- 21. Принципы хирургического лечения переломов орбиты Хирургическое лечение переломов орбиты основывается на следующих принципах: — стабилизация и
- 25. Скачать презентацию
Слайд 2Глазница (orbita oculus)
Глазница(orbita).
Представляет собой четырехстороннюю полость, стенки которой образуют неправильной формы пирамиду.
В полости глазницы залегают глазное яблоко со своими мышцами, сосудами и нервами,
а так же слезная железа и жировая ткань.
Глазница (orbita oculus)
Глазница(orbita).
Представляет собой четырехстороннюю полость, стенки которой образуют неправильной формы пирамиду.
В полости глазницы залегают глазное яблоко со своими мышцами, сосудами и нервами,
а так же слезная железа и жировая ткань.
Слайд 3Строение глазницы
Верхняя стенка
глазничная часть лобной
малое крыло клиновидной кости;
Нижняя стенка
глазничная поверхность ВЧ,
скуловая кость
глазнич. отр. перп-ой пл. нёбной кости;
Латеральная стенка -
глазнич. пов-ть б-го крыла кл-вид. кости
лобный отросток скуловой кости
часть скулового отростка лобной кости;
Медиальная стенка
глаз. пластинка решётчатой кости,
лобный отросток верхней челюсти,
слёзной костью,
телом клиновидной кости
и (частично) лобной костью
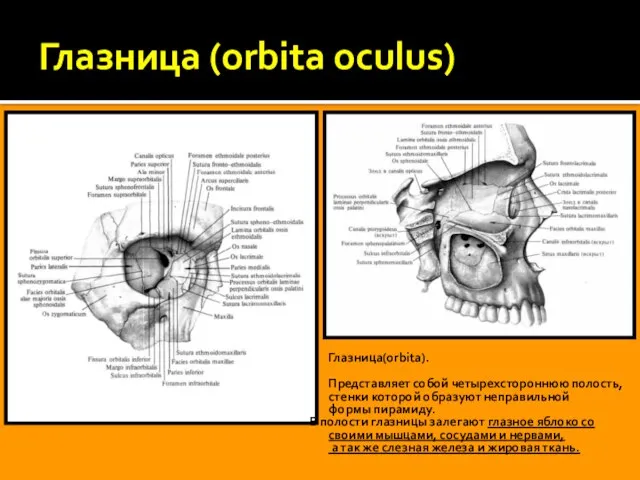
Строение глазницы
Верхняя стенка
глазничная часть лобной
малое крыло клиновидной кости;
Нижняя стенка
глазничная поверхность ВЧ,
скуловая кость
глазнич. отр. перп-ой пл. нёбной кости;
Латеральная стенка -
глазнич. пов-ть б-го крыла кл-вид. кости
лобный отросток скуловой кости
часть скулового отростка лобной кости;
Медиальная стенка
глаз. пластинка решётчатой кости,
лобный отросток верхней челюсти,
слёзной костью,
телом клиновидной кости
и (частично) лобной костью

Слайд 4Топографическая анатомия глазницы
Топографическая анатомия глазницы

Слайд 5Сообщения глазницы с полостями черепа
Глазница граничит:
медиально — с носовой полостью
сверху — с передней черепной ямкой
снаружи — с височной ямкой
снизу — с верхнечелюстной
пазухой
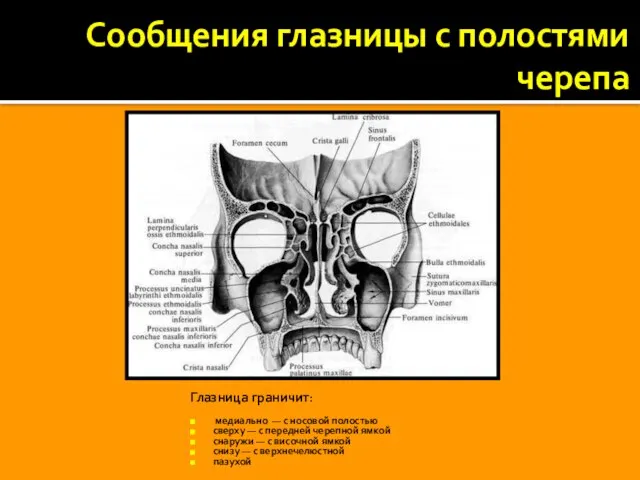
Сообщения глазницы с полостями черепа
Глазница граничит:
медиально — с носовой полостью
сверху — с передней черепной ямкой
снаружи — с височной ямкой
снизу — с верхнечелюстной
пазухой
Слайд 6Схема сагиттального сечения
Глазница — regio orbitalis
1 — bulbus oculi,
2 — septum orbitale,
Схема сагиттального сечения
Глазница — regio orbitalis
1 — bulbus oculi,
2 — septum orbitale,
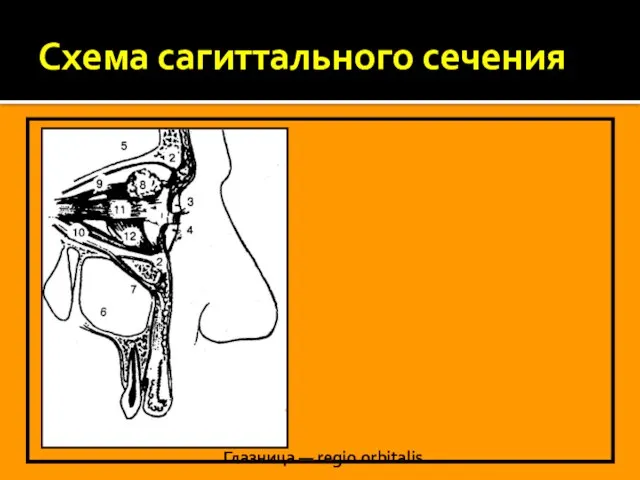
3 — palpebra superior,
4 — palpebra inferior,
5 — fossa crania anterior,
6 — sinus maxillaris,
7 — canalis infraorbitalis,
8 — glandula lacrimalis,
9 — m. rectussuperior,
10 — m. rectus inferior,
11 — m. rectus lateralis,
12 — m. obliquus inferior
Слайд 7Анатомия
1 - Мышца Мюллера
2 - Внутренний кантус
3 - Слезный мешочек
4
Анатомия
1 - Мышца Мюллера 2 - Внутренний кантус 3 - Слезный мешочек 4
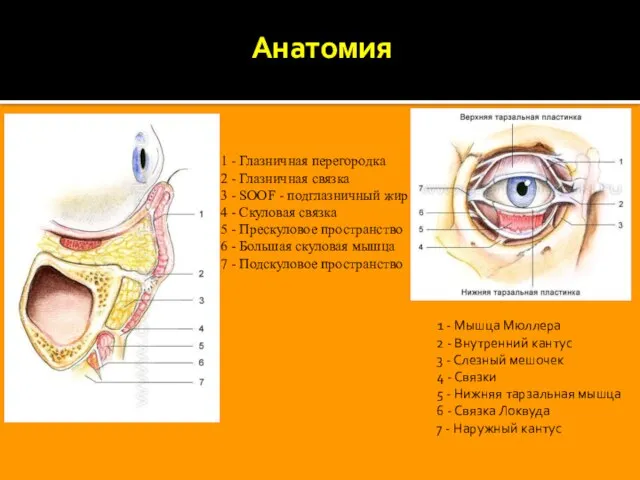
1 - Глазничная перегородка
2 - Глазничная связка
3 - SOOF - подглазничный жир
4 - Скуловая связка
5 - Прескуловое пространство
6 - Большая скуловая мышца
7 - Подскуловое пространство
Слайд 8Классификация переломов орбиты
В зависимости от своей локализации и распространённости переломы орбиты могут
Классификация переломов орбиты В зависимости от своей локализации и распространённости переломы орбиты могут

Слайд 9Переломы скуло-орбитального комплекса (скуло-орбитальные переломы)
Являются наиболее частыми переломами орбиты.
Переломы скуловой
Переломы скуло-орбитального комплекса (скуло-орбитальные переломы)
Являются наиболее частыми переломами орбиты.
Переломы скуловой
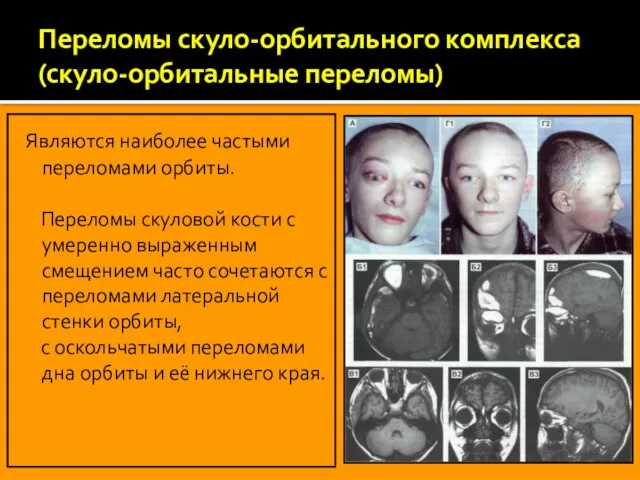
с оскольчатыми переломами дна орбиты и её нижнего края.
Слайд 10Переломы назо-этмоидо-орбитального комплекса
При тупой травме средней зоны лица переломы медиальной стенки орбиты
Переломы назо-этмоидо-орбитального комплекса
При тупой травме средней зоны лица переломы медиальной стенки орбиты

При этом может сформироваться:
либо один большой костный фрагмент, представляющий собой медиальные отделы края орбиты со слёзным гребешком и прикрепляющейся к нему медиальной кантальной связкой;
либо несколько достаточно больших костных фрагментов, которые можно фиксировать;
либо несколько более мелких фрагментов, из которых фрагмент, к которому прикреплена связка, не может быть фиксирован хирургическим путём.
Назо-этмоидо-орбитальные переломы часто распространяются на прилежащие области, включая верхний край орбиты, лобную пазуху, нижний край и дно орбиты.
При распространении перелома на лобную пазуху и повреждении ТМО может иметь место ликворея.
Слайд 11Клиника назо-этмоидо-орбитального перелома
Классические признаки: телекантус и седловидная деформация носа.
Развитие телекантуса
Клиника назо-этмоидо-орбитального перелома
Классические признаки: телекантус и седловидная деформация носа.
Развитие телекантуса

Наиболее надёжным клиническим признаком назо-этмоидо-орбитального перелома является подвижность лобного отростка верхней челюсти при прямом нажатии пальцем на медиальную кантальную связку, при этом также определяется крепитация костных отломков. Пальпация болезненна. У пациентов обычно имеется кровотечение из носа и двусторонние периорбитальные и субконъюнктивальные гематомы.
Седловидная деформация носа представлена вдавлением спинки носа и его укорочением с увеличением угла между перегородкой предверия носа (коллумелой) и губой. Назо-этмоидо-орбитальный перелом часто приводит к разрыву и нарушению проходимости слезопроводящих путей.
Слайд 12Переломы верхней стенки орбиты
Переломы верхней стенки орбиты часто уменьшают её объём, поскольку
Переломы верхней стенки орбиты
Переломы верхней стенки орбиты часто уменьшают её объём, поскольку

При переломах верхней глазничной щели возникает поражение черепномозговых нервов, известное как синдром верхнеглазничной щели: поражаются III, IV, VI и первая ветвь V ЧМ Н. У больных определяются офтальмопарез или офтальмоплегия (птоз верхнего века, мидриаз, нарушение подвижности глазного яблока), чувствительные нарушения в области лба, верхнего века, конъюнктивы, роговицы и склеры.
Когда слепота сочетается с синдромом верхнеглазничной щели, говорят о синдроме вершины орбиты. Снижение остроты зрения различной степени происходит при повреждении ЗН, например, при сдавлении его смещённым костным фрагментом.
Переломы верхней стенки орбиты обычно приводят к преходящему парезу мышцы поднимающей верхнее веко, что клинически проявляется посттравматическим птозом. Этот парез может удерживаться несколько месяцев; по этому поводу не следует предпринимать никаких хирургических мероприятий, по крайней мере, в течение 6—9 месяцев, когда имеется возможность спонтанного частичного или полного восстановления функции.
Верхняя прямая мышца обычно не повреждается при переломах верхней стенки орбиты, но её парез всё же может иметь место, и, при этом, он имитирует ущемление нижней прямой мышцы. Эти два клинических обстоятельства дифференцируются с помощью стандартного обследования глазных мышц, тракционного теста и КТ-обследования. Ущемление мышцы поднимающей верхнее веко и верхней прямой мышцы при переломах верхней стенки орбиты происходит редко.
Дефект или нестабильность крыши орбиты могут привести к образованию пульсирующего экзофтальма, при котором пульсация головного мозга передается на глазное яблоко и прилежащие структуры. Он может быть устранен реконструкцией крыши орбиты и разграничением содержимого орбиты и полости черепа.
Переломы, распространяющиеся на крышу орбиты и СЧЯ, могут приводить к возникновению сообщения между сонной артерией и кавернозным синусом — травматическому К КС
Слайд 13Взрывной перелом
(blowout fracture)
Механизм травмы:
прямой удар по глазу тупым предметом,превышающим
Взрывной перелом
(blowout fracture)
Механизм травмы:
прямой удар по глазу тупым предметом,превышающим
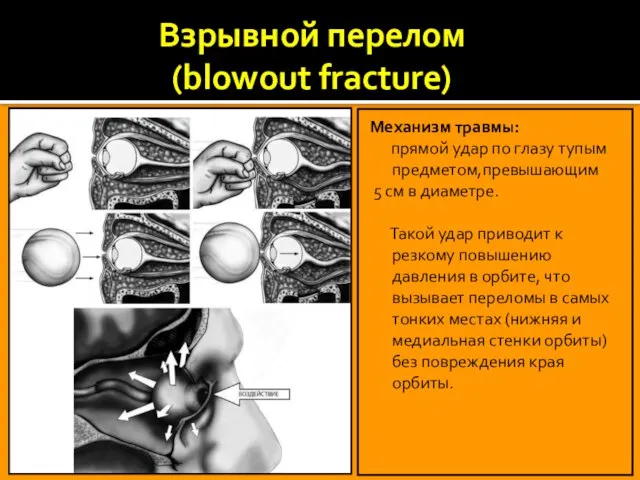
Такой удар приводит к резкому повышению давления в орбите, что вызывает переломы в самых тонких местах (нижняя и медиальная стенки орбиты) без повреждения края орбиты.
Слайд 14Классификация
Согласно рентгенологической классификации G. F. Fueger, A. T. Milauskas и W. Britton
Классификация
Согласно рентгенологической классификации G. F. Fueger, A. T. Milauskas и W. Britton

1. Классический - низкоэнергетический перелом внутренней (наиболее слабой) половины нижней стенки медиальнее подглазничного канала.
2. С вовлечением подглазничного канала.
3. Инферомедиальный, то есть перелом нижней и медиальной стенок.
4. Полный (тотальный) переломнижней стенки глазницы . Распространение фрактуры латеральнее подглазничного канала, как правило, обусловлено воздействием ранящего агента с достаточно большой кинетической энергией, что и приводит к растрескиванию всей нижней стенки.
5. Атипичные формы взрывных переломов:
прямоугольная;
треугольная;
звездчатая.
6. Линейные переломы нижней стенки без смещения отломков:
Y-образный;
латеральный линейный
Слайд 15Симптомы
Единственным специфичным именно для перелома дна орбиты симптомом, который можно обнаружить при
Симптомы
Единственным специфичным именно для перелома дна орбиты симптомом, который можно обнаружить при

Зрачок не реагирует на свет, но сужается при инстилляциях пилокарпина, что позволяет дифференцировать эту патологию с контузионным мидриазом.
Слайд 16Клинические проявления
Весьма характерными являются жалобы на гипостезию по ходу подглазничного нерва, предъявляемые
Клинические проявления
Весьма характерными являются жалобы на гипостезию по ходу подглазничного нерва, предъявляемые

Периокулярные признаки (а, б): периорбитальный экхимоз, субконъюнктивальное кровоизлияние (гипосфагма), отек и подкожная эмфизема различной степени.
Сужение глазной щели поврежденного глаза (в - сужение левой глазной щели).
Анестезия области иннервации нижнеглазничного нерва затрагивает нижнее веко, щеку, спинку носа, верхнее веко, верхние зубы и десны, поскольку «взрывной» перелом часто затрагивает стенки нижнеглазничной щели.
Энофтальм встречается при серьезных переломах, хотя обычно проявляется через несколько дней после начала разрешения отека. Без хирургического вмешательства энофтальм может увеличиваться до 6 мес вследствие посттравматической дегенерации и фиброза тканей.
Ограничение супрадукции (движений глазного яблока кверху) на стороне перелома
Глазные повреждения (гифема, рецессия угла, отрыв сетчатки) обычно нехарактерны, но их следует исключить при тщательном исследовании па щелевой лампе и при офтальмоскопии.
Диплопия
Слайд 17Причины диплопии
Диплопия может быть обусловлена одним из следующих механизмов:
Кровоизлияние и отек вызывают уплотнение
Причины диплопии
Диплопия может быть обусловлена одним из следующих механизмов:
Кровоизлияние и отек вызывают уплотнение

Механическое ущемление в области перелома нижней прямой или нижней косой мышцы или прилежащей соединительной и жировой ткани. Диплопия обычно проявляется при взгляде как вверх, так и вниз (двойная диплопия). В этих случаях тракционный тест и дифференциальный тест репозиции глазного яблока положительны. Диплопия впоследствии может уменьшиться, если была обусловлена в основном ущемлением соединительной ткани и клетчатки, но обычно сохраняется при вовлечении в перелом непосредственно мышц.
Прямая травма экстраокулярных мышц в сочетании с отрицательным тракционным тестом. Мышечные волокна обычно регенерируют, и через 2 месяца нормальная функция восстанавливается.
Слайд 18В остром периоде из-за отека энофтальма и диплопии может и не быть.
В остром периоде из-за отека энофтальма и диплопии может и не быть.
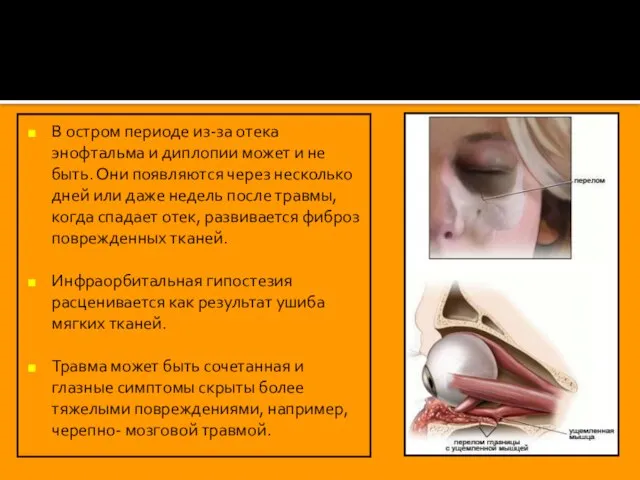
Инфраорбитальная гипостезия расценивается как результат ушиба мягких тканей.
Травма может быть сочетанная и глазные симптомы скрыты более тяжелыми повреждениями, например, черепно- мозговой травмой.
Слайд 19Диагностика
Обследование при переломах глазницы включает:
1. Исследование подвижности наружных мышц глаза
2.
Диагностика
Обследование при переломах глазницы включает:
1. Исследование подвижности наружных мышц глаза
2.

3. Пальпация для выявления подкожной эмфиземы и смещения костей глазницы
4. Краткое неврологическое обследование для выявления гипестезии по ходу подглазничного нерва
5. Измерение относительного проптоза или энофтальма
6. Биомикроскопическое исследование для выявления субконъюнктивальных геморрагии, хемоза конъюнктивы и других признаков травмы глаза.
Слайд 20
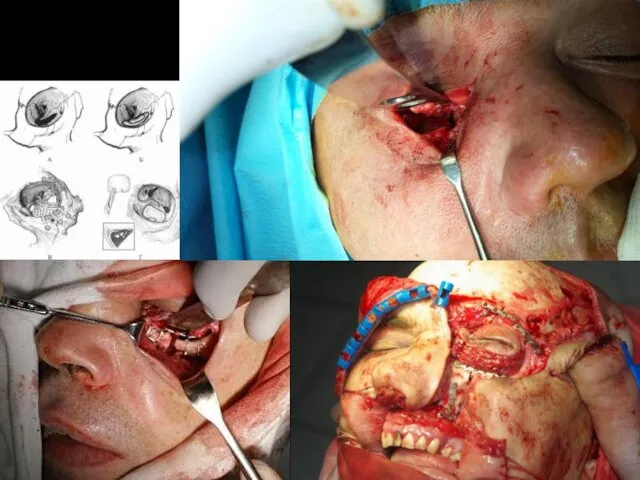
Хирургическое лечение переломов орбиты
Целью хирургии значительно смещенных переломов средней зоны лица
Хирургическое лечение переломов орбиты
Целью хирургии значительно смещенных переломов средней зоны лица

Оперативные вмешательства при переломах орбиты направлены на:
— восстановление сложной трёхмерной пространственной анатомии орбиты;
— освобождение содержимого орбиты, ущемлённого в переломе;
— вправление грыжевого выпячивания содержимого орбиты;
— репозицию глазного яблока.
Интраорбитальное содержимое следует освободить из места любого перелома. Объём движений глазного яблока должен быть проверен в ходе операции выполнением форсированного тракционного теста. Тест должен выполняться до освобождения ущемлённой ткани, после освобождения и вновь после установки любого материала на дно орбиты для его реконструкции.
Слайд 21Принципы хирургического лечения переломов орбиты
Хирургическое лечение переломов орбиты основывается на следующих
Принципы хирургического лечения переломов орбиты
Хирургическое лечение переломов орбиты основывается на следующих

— стабилизация и реконструкция орбитального кольца (медиального, латерального, верхнего и нижнего краёв орбиты);
— реконструкция дефектов дна и при необходимости других стенок орбиты для восстановления размеров полости орбиты.
— восстановление повреждений мягких тканей орбиты и положения медиальной и латеральной кантальных связок.
Необходимо выделить все переломы таким образом, чтобы возможно было произвести их адекватное вправление и фиксацию всех костных фрагментов. Фиксация может выполняться наложением межкостных проволочных швов или, что предпочтительнее, при помощи мини- или микропластин и винтов. Целостность стенок орбиты, прежде всего её дна, восстанавливается с применением либо костных трансплантатов, либо неорганических имплантатов.
Для этого используют:
— костные аутотрансплантаты
— костные или хрящевые гомотрансплантаты
— неорганические аллотрансплантаты (титановые конструкции, силикон, тефлон и др.).
Любой материал, используемый для реконструкции дна, желательно фиксировать, для избежания смещения или экструзии.
При возможности контакта трансплантата с верхнечелюстной пазухой, решетчатым лабиринтом для реконструкции стенок орбиты следует использовать аутокости или титановые конструкции, поскольку в этих случаях имеется минимальный риск развития воспалительных осложнений.
Наиболее частыми осложнениями неадекватно леченых переломов дна орбиты являются диплопия, энофтальм, ограничение подвижности глазного яблока в вертикальной плоскости. Переломы медиальной стенки орбиты часто сопровождают переломы дна орбиты и иногда являются нераспознанной причиной резидуального постоперационного энофтальма.
При реконструкции дна орбиты с целью устранения диплопии и энофтальма челюстно-лицевыми хирургами у нас в стране довольно часто используется трансантральный доступ. После репозиции глазного яблока проводится реконструкция дна орбиты титановой Ф-образной пластиной или сеткой, введенными в полость орбиты под углом, достаточным для устранения энофтальма. Пластины фиксируются в области нижнеглазничного края и задней стенки верхнечелюстной пазухи.
Ранняя хирургия (в течение первых 10 дней после травмы) предпочтительнее, нежели в позднем периоде.
 Соавторство. Условия соавторства права и обязанности соавторов
Соавторство. Условия соавторства права и обязанности соавторов Международные валютные переводы
Международные валютные переводы Английские социал-демократические рабочие партии
Английские социал-демократические рабочие партии Kit vivienda Unifamiliar
Kit vivienda Unifamiliar Тип Моллюски. Класс Брюхоногие Моллюски. Класс Двустворчатые Моллюски ласс Головоногие Моллюски
Тип Моллюски. Класс Брюхоногие Моллюски. Класс Двустворчатые Моллюски ласс Головоногие Моллюски Как запуститьКорпоративный порталу себя?
Как запуститьКорпоративный порталу себя? Извлеченные уроки
Извлеченные уроки Медвежонок. Сеня, 10 лет, 4 кл, ИЗО и Технология
Медвежонок. Сеня, 10 лет, 4 кл, ИЗО и Технология Geography of Russia
Geography of Russia Презентация на тему История военной песни
Презентация на тему История военной песни Материальное положение МБОУ ЦО «Альянс» п.Харик
Материальное положение МБОУ ЦО «Альянс» п.Харик Конфликт, виды конфликтов, способы решения конфликтов
Конфликт, виды конфликтов, способы решения конфликтов Презентация на тему Уголовный закон и его действие
Презентация на тему Уголовный закон и его действие Молодой педагог
Молодой педагог 7 апреля
7 апреля Презентация на тему Приставки
Презентация на тему Приставки  Урок русского языка в 5 классе
Урок русского языка в 5 классе Компенсации на оплату взноса на капитальный ремонт
Компенсации на оплату взноса на капитальный ремонт Презентация на тему Формирование гендерной принадлежности детей дошкольного возраста
Презентация на тему Формирование гендерной принадлежности детей дошкольного возраста Путешествие в зимний лес. Как зимуют звери
Путешествие в зимний лес. Как зимуют звери Презентация на тему Жизнь и творчество А.Дюрера
Презентация на тему Жизнь и творчество А.Дюрера Надотряд Скаты
Надотряд Скаты Агропромышленный комплекс. Растениеводство
Агропромышленный комплекс. Растениеводство Команда: Imagine. Мобильная фотостудия
Команда: Imagine. Мобильная фотостудия Яблоки в кулинарии
Яблоки в кулинарии Профессиональное выгорание: как предотвратить
Профессиональное выгорание: как предотвратить ЛОББИРОВАНИЕ ИНТЕРЕСОВ ПРЕДПРИЯТИЙ
ЛОББИРОВАНИЕ ИНТЕРЕСОВ ПРЕДПРИЯТИЙ Вулкан - (от лат. vulcanus – огонь, пламя), гора конической формы, из горловины которой выбрасываются горячие газы, пар, пепел, обломки го
Вулкан - (от лат. vulcanus – огонь, пламя), гора конической формы, из горловины которой выбрасываются горячие газы, пар, пепел, обломки го