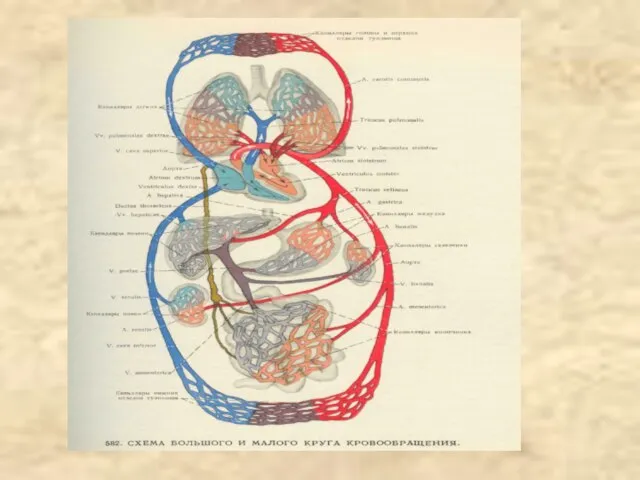
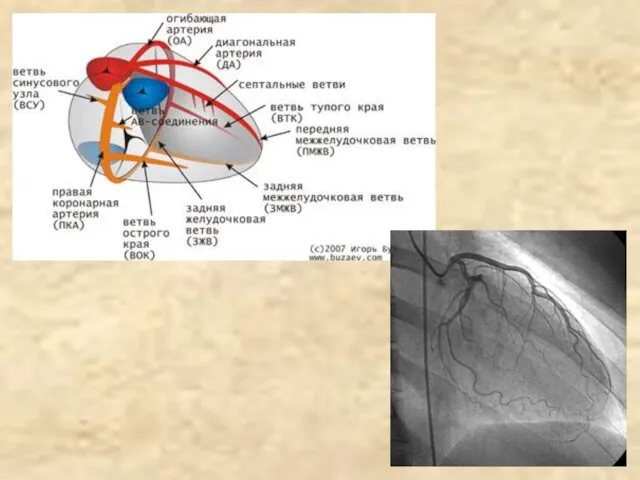
Содержание
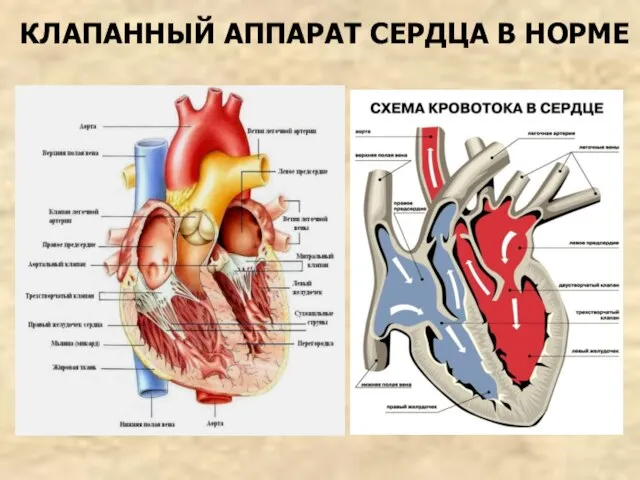
- 4. КЛАПАННЫЙ АППАРАТ СЕРДЦА В НОРМЕ
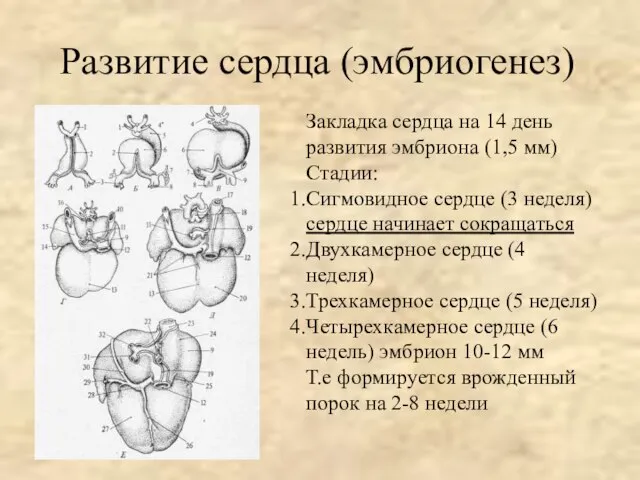
- 6. Развитие сердца (эмбриогенез) Закладка сердца на 14 день развития эмбриона (1,5 мм) Стадии: Сигмовидное сердце (3
- 7. Факторы влияющие на эмбриогенез Инфекция (краснуха, вирусы) Алкоголь Курение Прием лекарственных препаратов Наследственность Экология
- 8. Физиология сердца Функция сердца - резервуарная и нагнетательная: в период диастолы в нем накапливается очередная порция
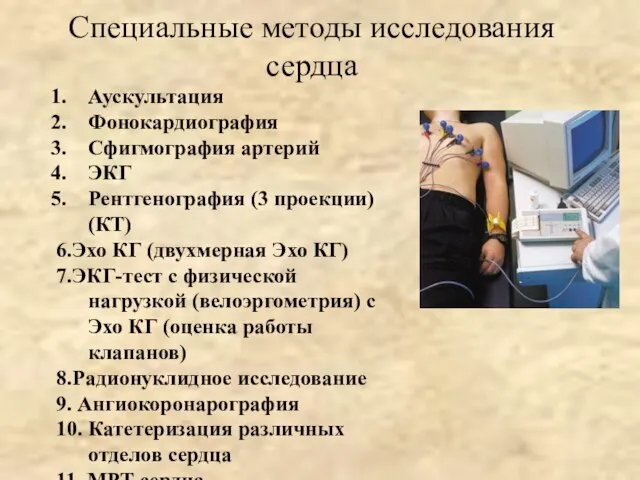
- 9. Специальные методы исследования сердца Аускультация Фонокардиография Сфигмография артерий ЭКГ Рентгенография (3 проекции) (КТ) 6.Эхо КГ (двухмерная
- 10. При подозрении на порок сердца врач должен: Расспросить больного о самочувствии в покое и переносимости им
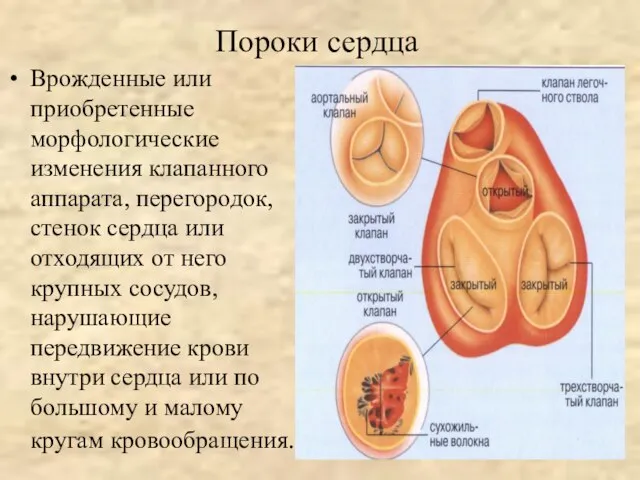
- 11. Пороки сердца Врожденные или приобретенные морфологические изменения клапанного аппарата, перегородок, стенок сердца или отходящих от него
- 12. Терминология и классификация пороков сердца По этиологии возникновения различают: Врождённые пороки, которые развиваются в следствии патологии
- 13. По локализации различают: Порок митрального клапана - изменения в митральном клапане (его ещё называют двухстворчатым). Порок
- 14. ВИДЫ КЛАПАННЫХ ПОРОКОВ СЕРДЦА Различают изолированные и сочетанные пороки одного клапана (недостаточность + стеноз) и комбинированные
- 15. Также встречаются комбинированные пороки. Наиболее частые из них это: Тетрада Фалло - сочетание стеноза легочной артерии,
- 16. По анатомическим изменениям различают: Стеноз - сужение отверстия сосудов или клапанов и как следствие препятствие нормальному
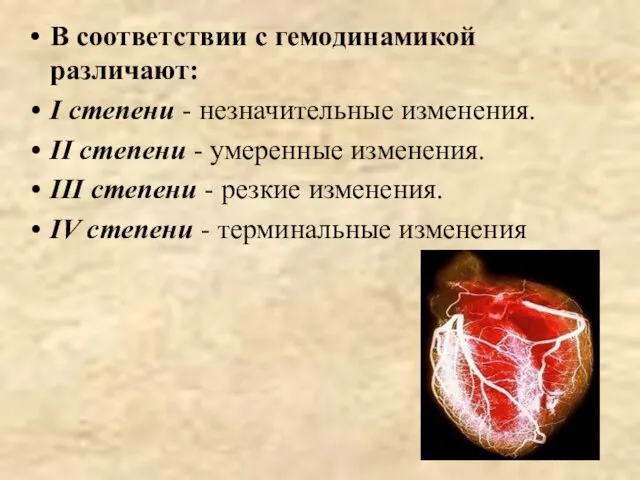
- 17. В соответствии с гемодинамикой различают: I степени - незначительные изменения. II степени - умеренные изменения. III
- 18. Также по гемодинамике различают: Белые пороки, когда нет смешения венозной и артериальной крови, то есть с
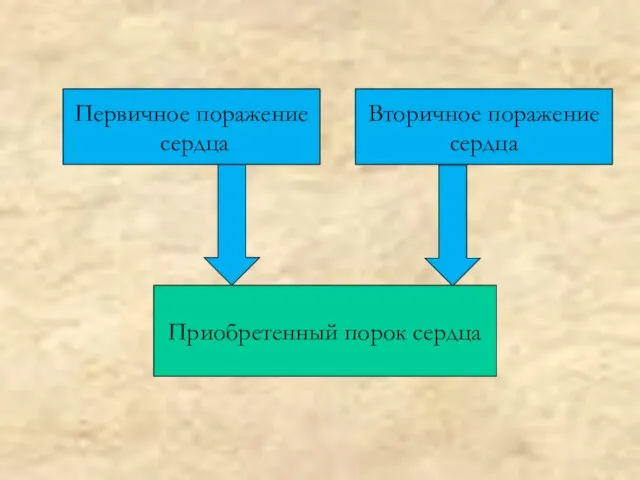
- 19. Первичное поражение сердца Вторичное поражение сердца Приобретенный порок сердца
- 20. Первичное поражение сердца 1.Ревматизм 2.Инфекционный эндокардит 3.Кардиомиопатии 4.Миксома сердца 5.Паразитарные заболевания сердца 6.Травмы сердца 7.Спонтанный разрыв
- 21. Вторичное поражение сердца 1.Системная красная волчанка 2.Ревматоидный артрит 3.Атеросклероз аорты 4.Сифилис 5.Подагра 6.Лучевая болезнь
- 22. Основные причины развития пороков сердца Регургитация Врожденные Ревматизм Инфекционный эндокардит Сифилитический аортит Расширение клапанного кольца Разрыв
- 23. Митральный клапан
- 24. НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА Недостаточность митрального клапана – неполное смыкание створок клапана во время систолы желудочков, сопровождающееся
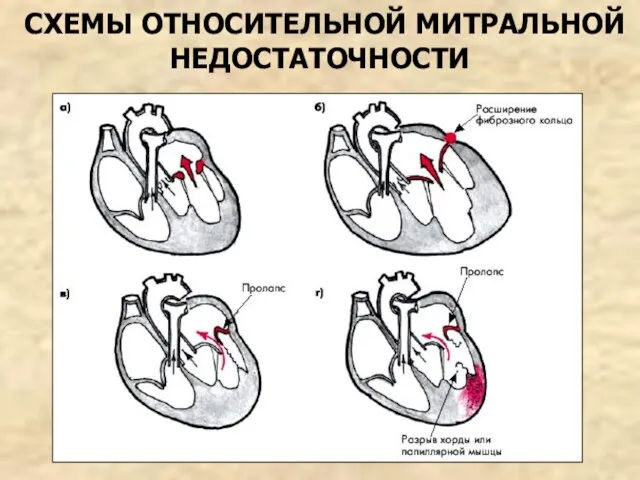
- 25. ФУНКЦИОНАЛЬНАЯ(ОТНОСИТЕЛЬНАЯ) МИТРАЛЬНАЯ НЕДОСТАТОЧНОСТЬ Обусловлена нарушением функции клапанного аппарата (фиброзного кольца, сухожильных хорд, сосочковых мышц) при анатомически
- 26. ПРИЧИНЫ ФУНКЦИОНАЛЬНОЙ МИТРАЛЬНОЙ НЕДОСТАТОЧНОСТИ Пролапс створок митрального клапана – из-за удлинения хорд при миксоматозной дисплазии соединительной
- 27. СХЕМЫ ОТНОСИТЕЛЬНОЙ МИТРАЛЬНОЙ НЕДОСТАТОЧНОСТИ
- 28. ОРГАНИЧЕСКАЯ НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА Характеризуется деформацией створок клапана в виде их укорочения или сморщивания, часто в
- 29. ПРИЧИНЫ ОРГАНИЧЕСКОЙ МИТРАЛЬНОЙ НЕДОСТАТОЧНОСТИ Ревматизм (до 75%) Реже: Инфекционный эндокардит Атеросклероз Системные заболевания соединительной ткани (бородавчатый
- 30. Изолированная митральная недостаточность составляет около 5 – 10 % от общего числа пороков сердца ЭПИДЕМИОЛОГИЯ
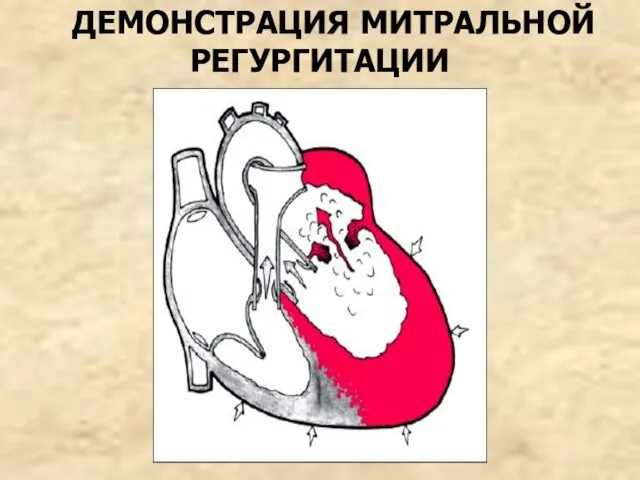
- 31. ИЗМЕНЕНИЯ ГЕМОДИНАМИКИ Во время систолы левого желудочка часть крови (5-40 мл) регургитирует в левое предсердие и
- 32. ДЕМОНСТРАЦИЯ МИТРАЛЬНОЙ РЕГУРГИТАЦИИ
- 33. ФАКТОРЫ КОМПЕНСАЦИИ ПОРОКА Компенсаторная тоногенная дилатация левого предсердия и желудочка Гипертрофия миокарда левых камер сердца Усиление
- 34. ДАЛЬНЕЙШИЕ ИЗМЕНЕНИЯ ГЕМОДИНАМИКИ При ослаблении сократительной функции ЛЖ развивается его миогенная дилатация Повышается давление в левом
- 35. КЛИНИКА Характерна длительная компенсация без субъективных проявлений! Жалобы: быстрая утомляемость, одышка, сердцебиение, вначале – при физической
- 36. ОБЪЕКТИВНО: 1. Общий осмотр: при застое в малом круге: акроцианоз (губ, кончика носа, пальцев), цианотичный румянец
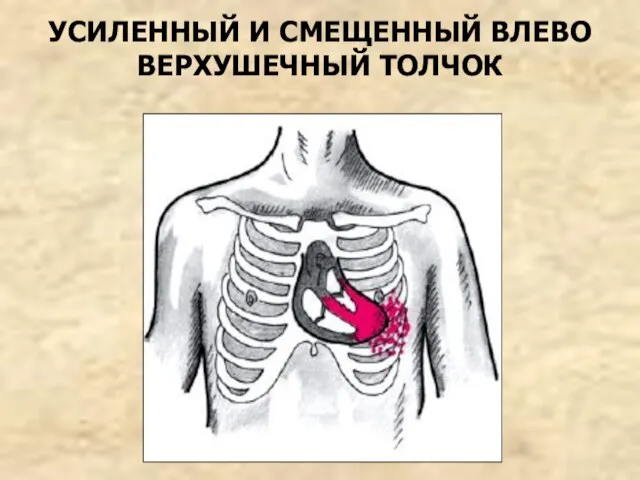
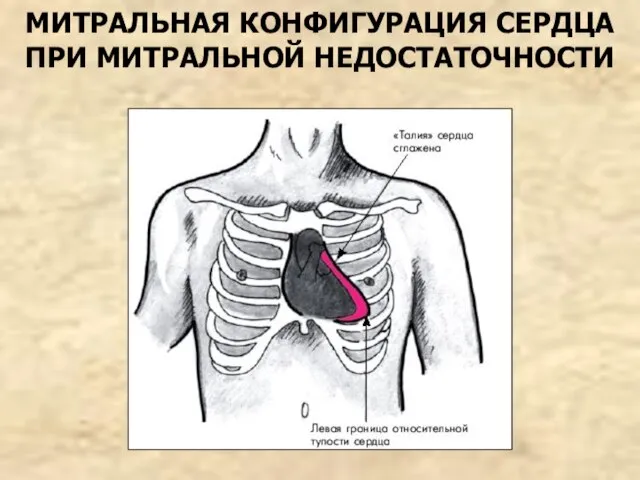
- 37. 2. Пальпация сердца: верхушечный толчок усиленный, разлитой, смещен влево 3. Перкуссия сердца: смещение границы тупости сердца
- 38. УСИЛЕННЫЙ И СМЕЩЕННЫЙ ВЛЕВО ВЕРХУШЕЧНЫЙ ТОЛЧОК
- 39. МИТРАЛЬНАЯ КОНФИГУРАЦИЯ СЕРДЦА ПРИ МИТРАЛЬНОЙ НЕДОСТАТОЧНОСТИ
- 40. 4. Аускультация сердца: 1 тон ослаблен или отсутствует грубый систолический шум на верхушке сердца, проводящийся в
- 41. ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА ЭКГ: Признаки гипертрофии ЛЖ (смещение электрической оси сердца влево, высокий R в левых грудных
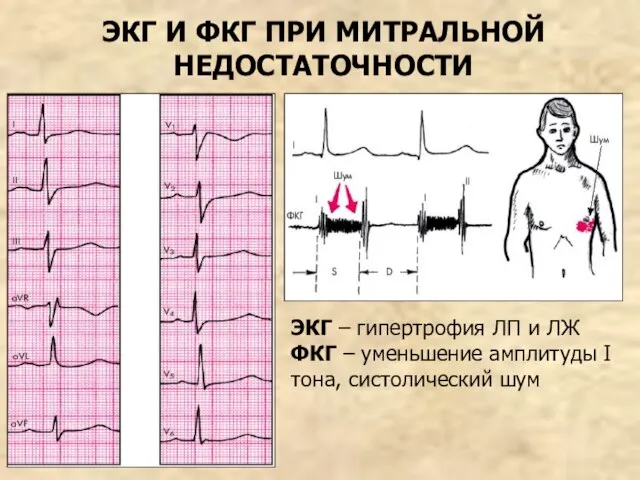
- 42. ЭКГ И ФКГ ПРИ МИТРАЛЬНОЙ НЕДОСТАТОЧНОСТИ ЭКГ – гипертрофия ЛП и ЛЖ ФКГ – уменьшение амплитуды
- 43. 3. Эхо КГ: несмыкание створок выявляется редко, увеличение левых камер сердца , при доплер-графии обратный (турбулентный)
- 44. ОСЛОЖНЕНИЯ Хроническая сердечная недостаточность (сначала левожелудочковая, затем – правожелудочковая) Сердечная астма, реже – отек легких, пневмонии
- 45. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ С пролапсом митрального клапана: аускультативно I тон не изменен между I и II тонами
- 46. С функциональным систолическим шумом при дисфункции вегетативной нервной системы, метаболической кардиомиопатии, анемии: аускультативно тоны сердца не
- 47. ПРИНЦИПЫ ЛЕЧЕНИЯ Ограничение физической нагрузки Профилактика обострений ревматизма и ИЭ Лечение нарушений сердечного ритма и сердечной
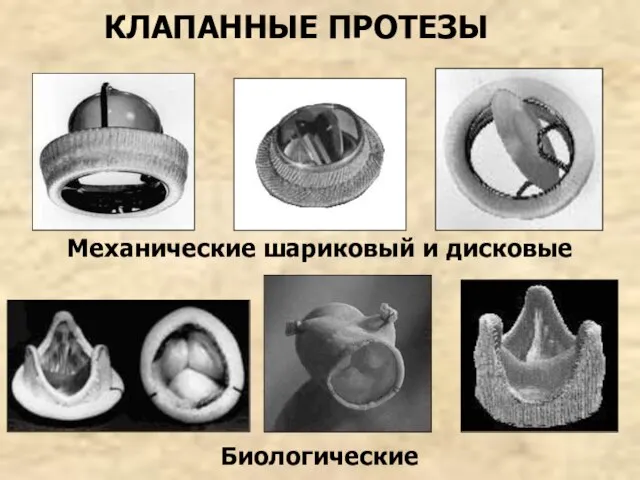
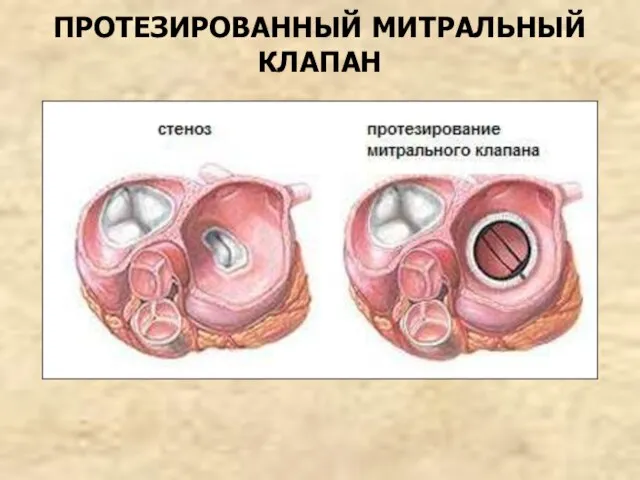
- 48. КЛАПАННЫЕ ПРОТЕЗЫ Механические шариковый и дисковые Биологические
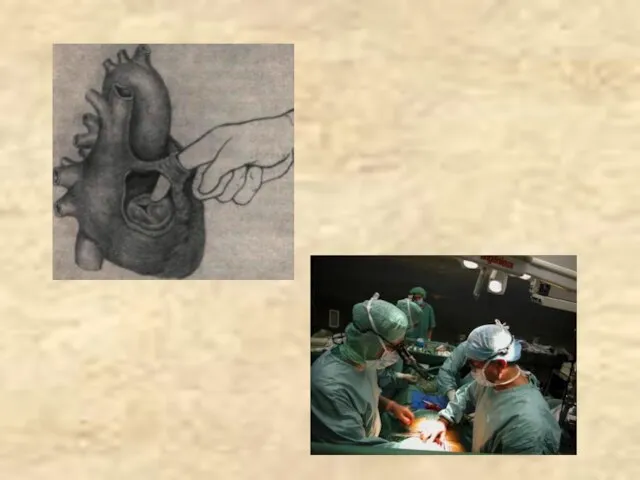
- 51. ПРОТЕЗИРОВАННЫЙ МИТРАЛЬНЫЙ КЛАПАН
- 52. МИТРАЛЬНЫЙ СТЕНОЗ (СТЕНОЗ ЛЕВОГО АТРИОВЕНТРИКУЛЯРНОГО ОТВЕРСТИЯ) Сужение левого атриовентрикулярного отверстия вследствие сращения створок митрального клапана, которое
- 53. ЭПИДЕМИОЛОГИЯ Митральный стеноз формируется уже в молодом возрасте, в 2/3 случаев – у женщин 40% митральных
- 54. ЭТИОЛОГИЯ Ревматический эндокардит – почти в 100% случаев Редко – инфекционный эндокардит и атеросклероз
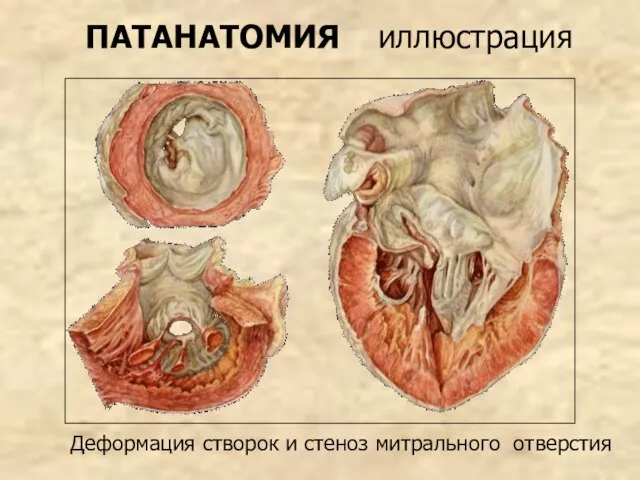
- 55. ПАТАНАТОМИЯ Площадь митрального отверстия составляет в норме 4-6 см2. При митральном стенозе уменьшается до 1- 0,5
- 56. ПАТАНАТОМИЯ иллюстрация Деформация створок и стеноз митрального отверстия
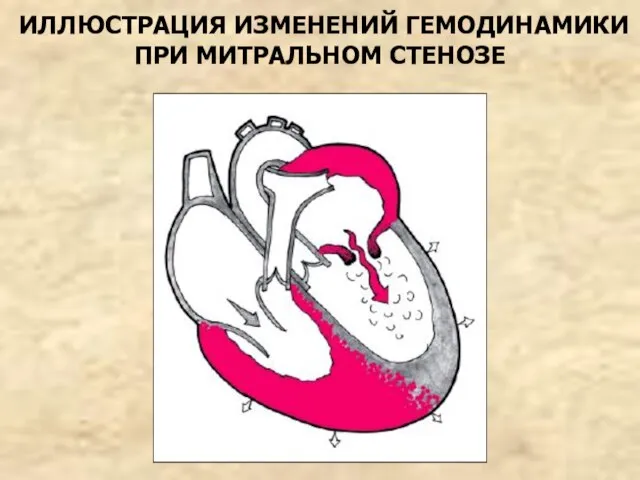
- 57. ИЗМЕНЕНИЯ ГЕМОДИНАМИКИ Сужение митрального отверстия (“первый барьер”) ведет к неполному опорожнению ЛП и повышению давления в
- 58. ИЛЛЮСТРАЦИЯ ИЗМЕНЕНИЙ ГЕМОДИНАМИКИ ПРИ МИТРАЛЬНОМ СТЕНОЗЕ
- 59. ИЗМЕНЕНИЯ ГЕМОДИНАМИКИ (ПРОДОЛЖЕНИЕ) Для предотвращения разрыва легочных капилляров и альвеолярного отека легких возникает защитный рефлекторный спазм
- 60. Развитие высокой легочной гипертензии приводит к значительной гипертрофии а затем дилатации правого желудочка, с развитием застойных
- 61. ДЛЯ МИТРАЛЬНОГО СТЕНОЗА ХАРАКТЕРНО: Высокий диастолический градиент давления между левым предсердием и желудочком. Наличие двух барьеров
- 62. КЛИНИКА Жалобы: одышка, сердцебиение, повышенная утомляемость, слабость, ортопноэ, кашель, кровохарканье, приступы удушья (сердечная астма), перебои в
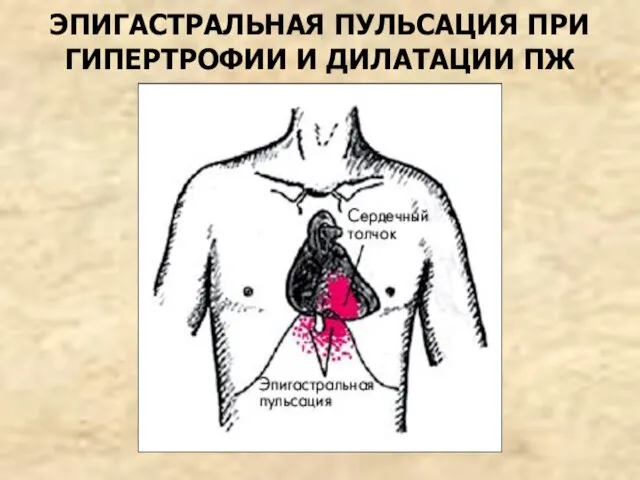
- 63. ЭПИГАСТРАЛЬНАЯ ПУЛЬСАЦИЯ ПРИ ГИПЕРТРОФИИ И ДИЛАТАЦИИ ПЖ
- 64. Пальпация: верхушечный толчок не изменен или ослаблен, в области верхушки пальпируется диастолическое дрожание “кошачье мурлыканье” (эквивалент
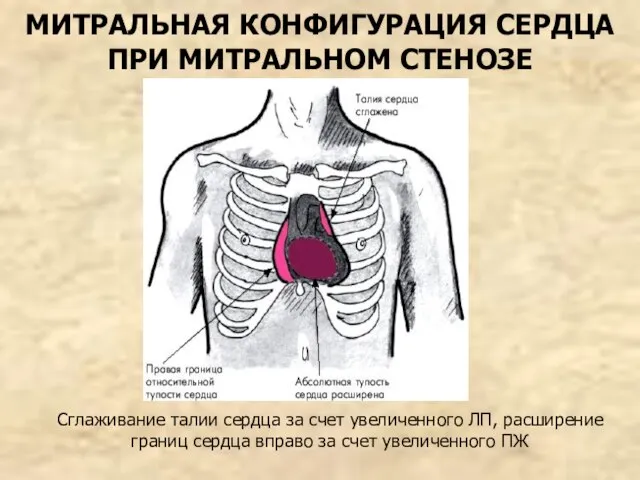
- 65. МИТРАЛЬНАЯ КОНФИГУРАЦИЯ СЕРДЦА ПРИ МИТРАЛЬНОМ СТЕНОЗЕ Сглаживание талии сердца за счет увеличенного ЛП, расширение границ сердца
- 66. Аускультация: “Хлопающий” I тон (быстрое смыкание склерозированных створок клапана) Акцент и раздвоение II тона над легочной
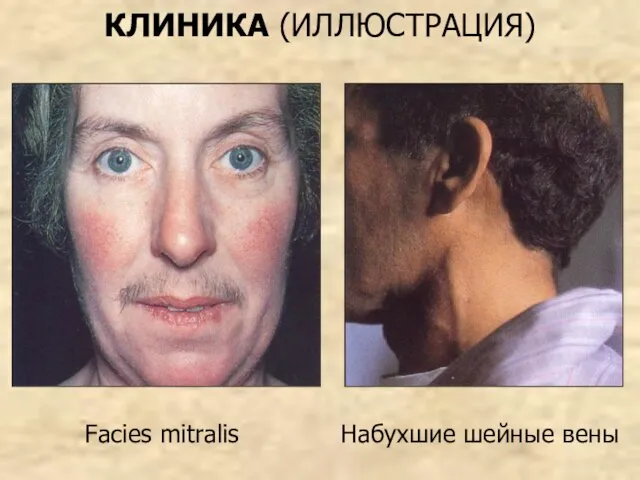
- 67. КЛИНИКА (ИЛЛЮСТРАЦИЯ) Facies mitralis Набухшие шейные вены
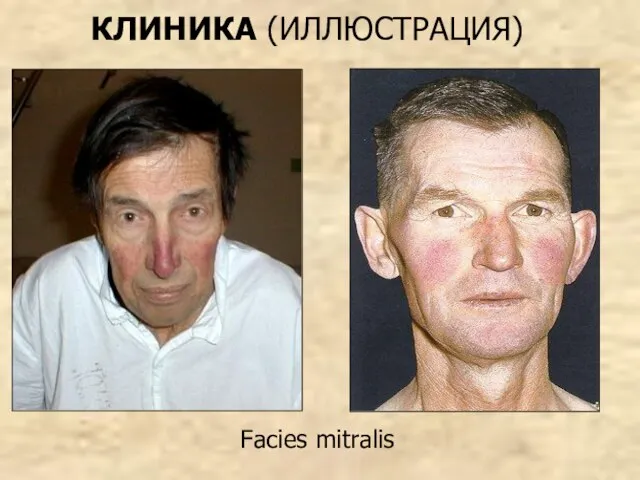
- 68. Facies mitralis КЛИНИКА (ИЛЛЮСТРАЦИЯ)
- 69. СВОЙСТВА ПУЛЬСА Пульс – мягкий, малый (parvus) Пульс “differens” – симптом Савельева-Попова – меньшего наполнения на
- 70. ДИАГНОСТИКА ЭКГ – сначала гипертрофия левого предсердия (P. mitrale), затем – гипертрофия правого желудочка, нарушения сердечного
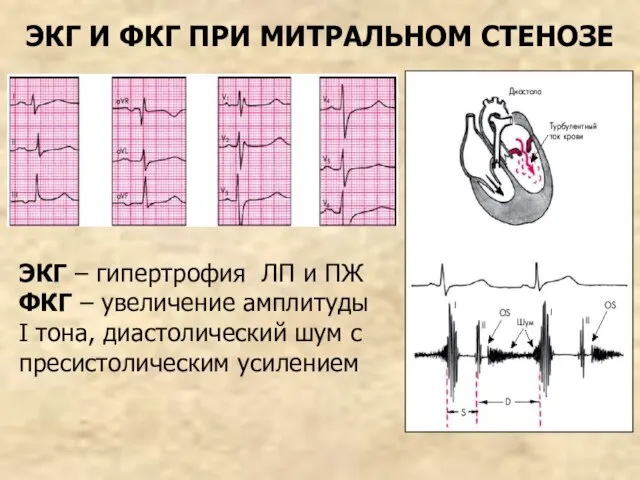
- 71. ЭКГ И ФКГ ПРИ МИТРАЛЬНОМ СТЕНОЗЕ ЭКГ – гипертрофия ЛП и ПЖ ФКГ – увеличение амплитуды
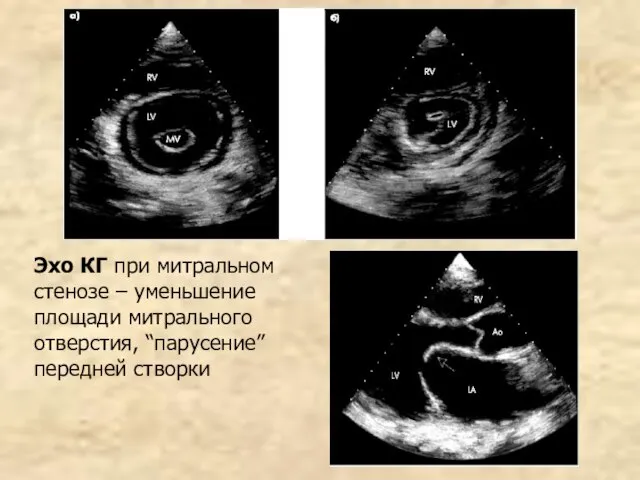
- 72. 3. Эхо КГ и доплер Эхо КГ – уплотнение и частичное сращение передней и задней створок
- 73. Эхо КГ при митральном стенозе – уменьшение площади митрального отверстия, “парусение” передней створки
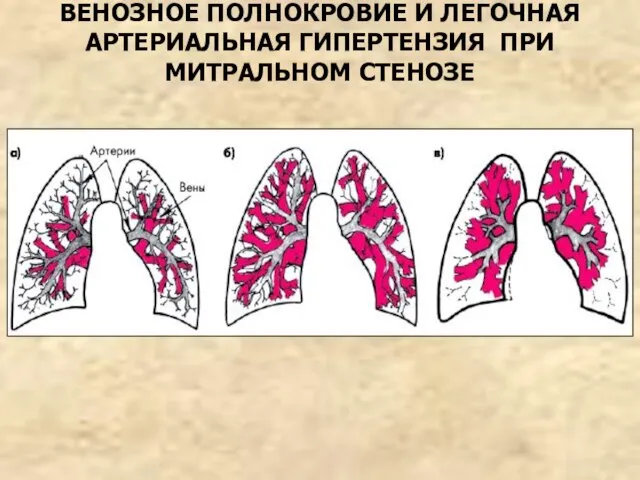
- 74. ДИАГНОСТИКА (ПРОДОЛЖЕНИЕ) R-графия – увеличение ЛП и ПЖ, расширение корней легких, выбухание ствола легочной артерии, венозный
- 75. ВЕНОЗНОЕ ПОЛНОКРОВИЕ И ЛЕГОЧНАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ ПРИ МИТРАЛЬНОМ СТЕНОЗЕ
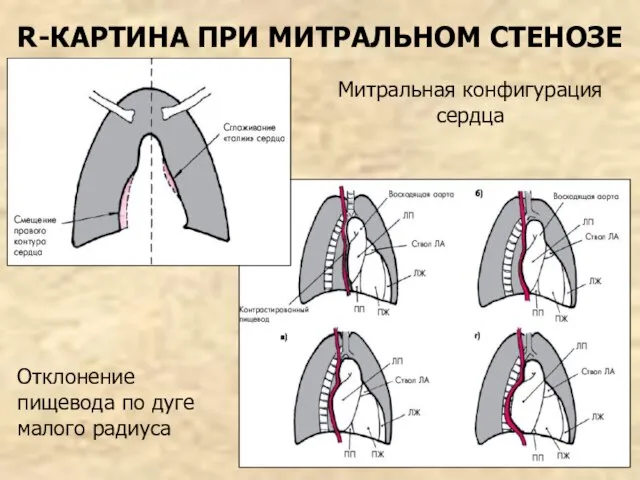
- 76. R-КАРТИНА ПРИ МИТРАЛЬНОМ СТЕНОЗЕ Митральная конфигурация сердца Отклонение пищевода по дуге малого радиуса
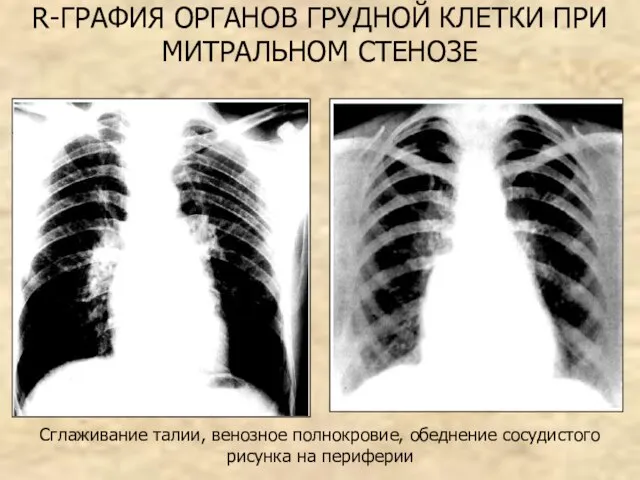
- 77. R-ГРАФИЯ ОРГАНОВ ГРУДНОЙ КЛЕТКИ ПРИ МИТРАЛЬНОМ СТЕНОЗЕ Сглаживание талии, венозное полнокровие, обеднение сосудистого рисунка на периферии
- 78. ОСЛОЖНЕНИЯ Нарушения кровообращения в малом круге – левосердечная недостаточность (сердечная астма, альвеолярный отек легких, кровохарканье, которые
- 79. Образование внутрисердечных тромбов и возникновение тромбоэмболий в артерии большого круга кровообращения (головного мозга, селезенки, почек), чаще
- 80. ЛЕЧЕНИЕ Лечение и профилактика ревматизма Лечение нарушений ритма и сердечной недостаточности (диуретики и нитраты для уменьшения
- 81. I стадия – полная компенсация кровобращения II стадия – имеются нарушения кровообращения в МК, которые выявляются
- 82. Показаниями для оперативного лечения считаются: умеренный митральный стеноз (площадь – 1-2 см2) с клиническими проявлениями, критический
- 83. МЕТОДЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ: Катетерная баллоная вальвупластика (у беременных, пожилых, молодых как менее травматическая процедура) Комиссуротомия (закрытая
- 84. АОРТАЛЬНЫЕ ПОРОКИ СЕРДЦА
- 85. ВИДЫ КЛАПАННЫХ ПОРОКОВ СЕРДЦА Различают изолированные и сочетанные пороки одного клапана (недостаточность + стеноз) и комбинированные
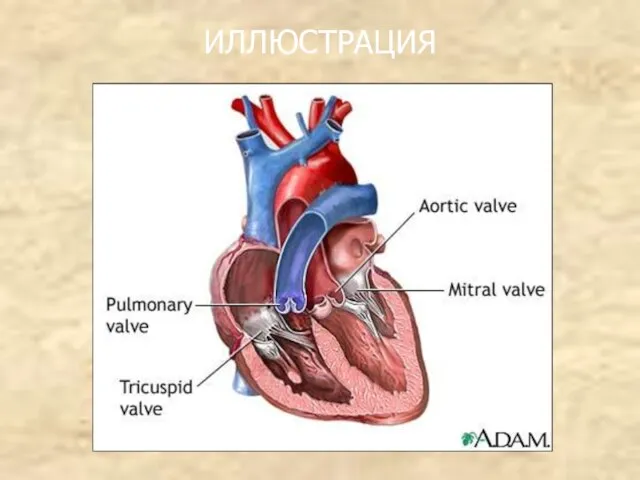
- 86. ИЛЛЮСТРАЦИЯ
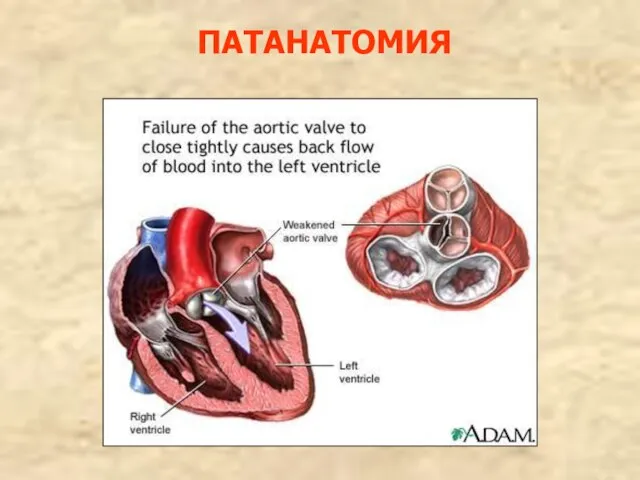
- 87. НЕДОСТАТОЧНОСТЬ АОРТАЛЬНОГО КЛАПАНА Недостаточность аортального клапана – это неполное смыкание полулунных створок вследствие их сморщивания или
- 88. ЭТИОЛОГИЯ Ревматизм – в 70% всех случаев, чаще в сочетании со стенозом и митральными пороками Инфекционный
- 89. При гипертонической болезни, дилатационной кардиомиопатии и других заболеваниях из-за расширения устья аорты возможна относительная аортальная недостаточность
- 90. ПАТАНАТОМИЯ
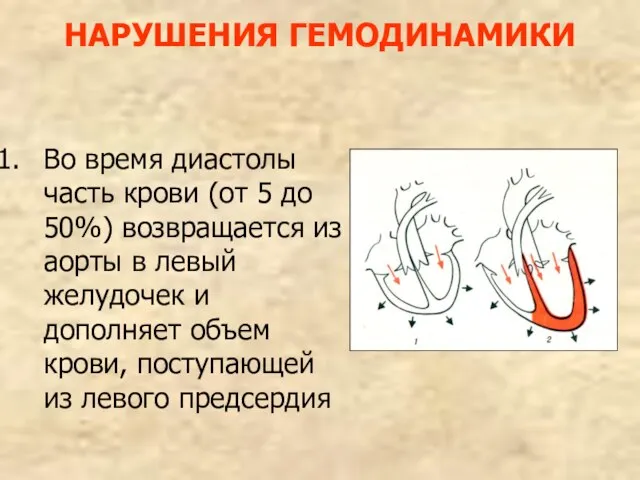
- 91. НАРУШЕНИЯ ГЕМОДИНАМИКИ Во время диастолы часть крови (от 5 до 50%) возвращается из аорты в левый
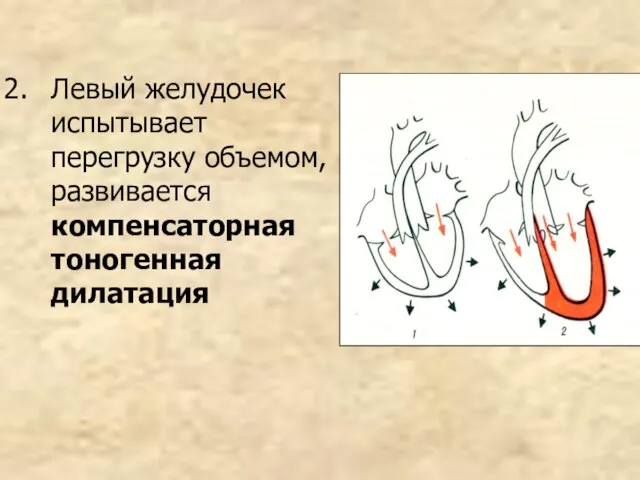
- 92. Левый желудочек испытывает перегрузку объемом, развивается компенсаторная тоногенная дилатация
- 93. Во время систолы левый желудочек выбрасывает в аорту увеличенную массу крови, выполняя, по закону Старлинга, усиленную
- 94. 5. Систола удлиняется, а диастола укорачивается (для укорочения времени регургитации крови в левый желудочек) что проявляется
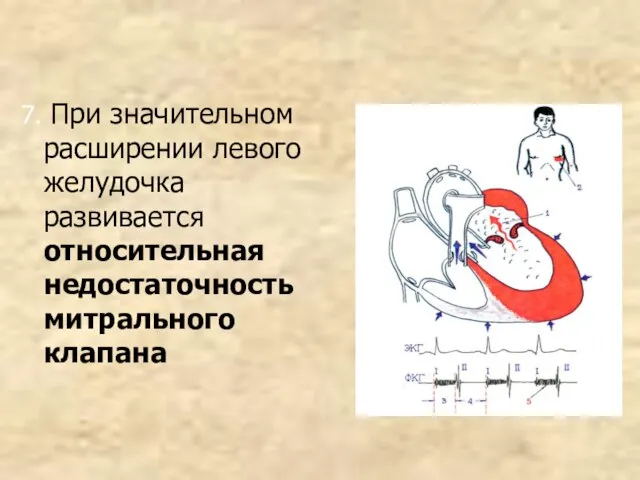
- 95. 7. При значительном расширении левого желудочка развивается относительная недостаточность митрального клапана
- 96. 8. Развивается пассивная легочная гипертензия, ведущая к гиперфункции и гипертрофии правого желудочка, а затем – правожелудочковой
- 97. Развитию декомпенсации способствует развитие ишемии миокарда из-за: - повышенной потребности в кислороде миокарда увеличенного левого желудочка
- 98. КОМПЕНСАТОРНЫЕ МЕХАНИЗМЫ ПОРОКА Компенсаторная тоногенная дилатация левого желудочка Усиление силы и скорости сокращения растянутых мышечных волокон
- 99. КЛИНИКА Жалобы: сердцебиение, ощущение пульсаций в теле ( это самый ранний симптом болезни), головокружения, обмороки, боли
- 100. 2. Осмотр: бледность кожных покровов, пульсация сонных артерий (пляска каротид), височных, дуги аорты; покачивание головы- симптом
- 101. 3. Пальпация сердца: разлитой и усиленный, “куполообразный” верхушечный толчок, смещенный влево и вниз до передней подмышечной
- 102. 5. Аускультация сердца: Ослабление или отсутствие II тона над аортой Диастолический шум регургитации над аортой во
- 103. Пульс: высокий и скорый, скачущий (celer et altus), частый – пульс Корригена АД: большая разность между
- 104. ПРИЗНАКИ МИТРАЛИЗАЦИИ АОРТАЛЬНОГО ПОРОКА Вследствие расширения левых камер сердца развивается относительная недостаточность митрального клапана с появлением
- 105. ДИАГНОСТИКА ЭКГ: Гипертрофия и перегрузка левого желудочка. Появление р. mitrale свидетельствует о застое в левом желудочке
- 106. ИЛЛЮСТРАЦИЯ: ЭКГ при АОРТАЛЬНОЙ НЕДОСТАТОЧНОСТИ
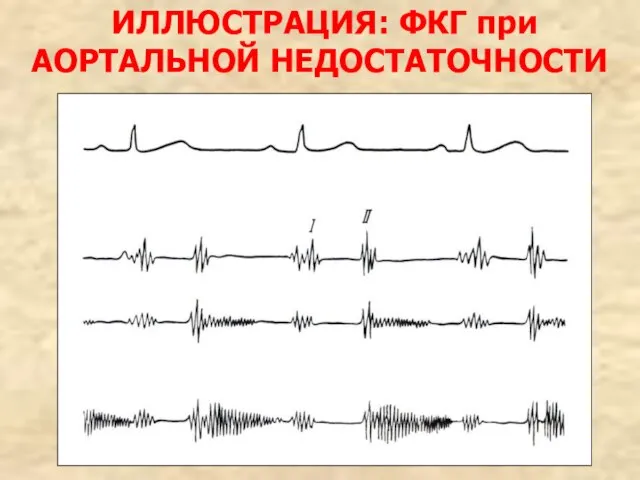
- 107. ИЛЛЮСТРАЦИЯ: ФКГ при АОРТАЛЬНОЙ НЕДОСТАТОЧНОСТИ
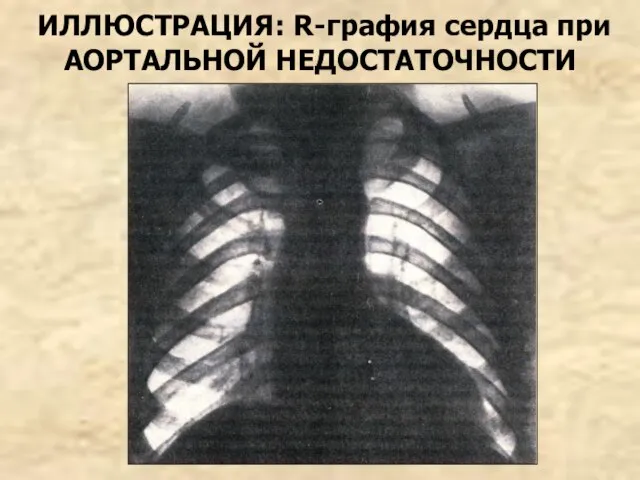
- 108. R-графия: тень сердца имеет форму сидячей утки, талия сердца резко выражена, тень аорты расширена, пульсация увеличена
- 109. ИЛЛЮСТРАЦИЯ: R-графия сердца при АОРТАЛЬНОЙ НЕДОСТАТОЧНОСТИ
- 110. ОСОБЕННОСТИ ТЕЧЕНИЯ ПОРОКА Длительная компенсация при ревматизме и сифилисе и быстрое развитие СН при ИЭ при
- 111. ОСЛОЖНЕНИЯ 1. Сердечная недостаточность (сначала левожелудочковая c приступами сердечной астмы и отека легких, затем правожелудочковая). Период
- 112. ПРИНЦИПЫ ЛЕЧЕНИЯ Профилактика атак ревматизма и ИЭ Ограничение физической нагрузки Лечение СН и болевого синдрома: антагонисты
- 113. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Протезирование аортального клапана: - при появлении одышки, обмороков или стенокардии - при наличии дисфункции
- 114. АОРТАЛЬНЫЙ СТЕНОЗ Клапанный стеноз устья аорты обусловлен сращением створок аортального клапана Уменьшение площади отверстия аортального клапана
- 115. ЭТИОЛОГИЯ 1. Ревматизм – в 50-80% случаев 2. Атеросклероз 3. Порок Менкеберга – идиопатический кальциноз устья
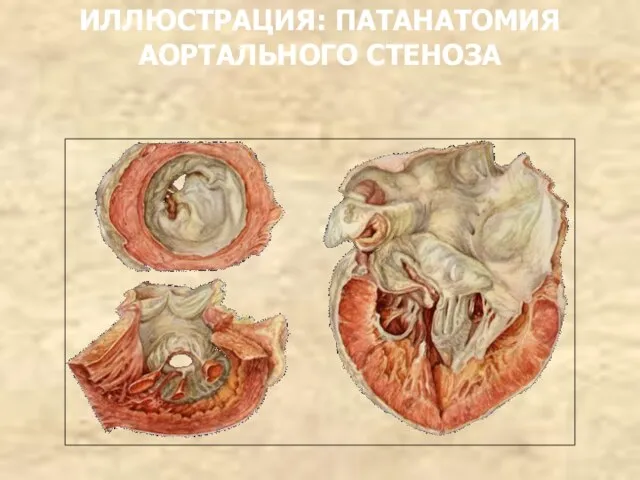
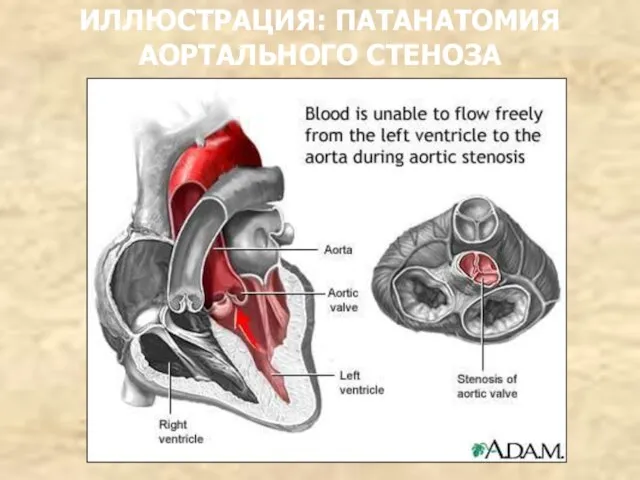
- 116. ПАТАНАТОМИЯ Площадь аортального отверстия составляет в норме 2,6-3,5 см2 . При аортальном стенозе уменьшается до 0,75
- 117. ИЛЛЮСТРАЦИЯ: ПАТАНАТОМИЯ АОРТАЛЬНОГО СТЕНОЗА
- 118. ИЛЛЮСТРАЦИЯ: ПАТАНАТОМИЯ АОРТАЛЬНОГО СТЕНОЗА
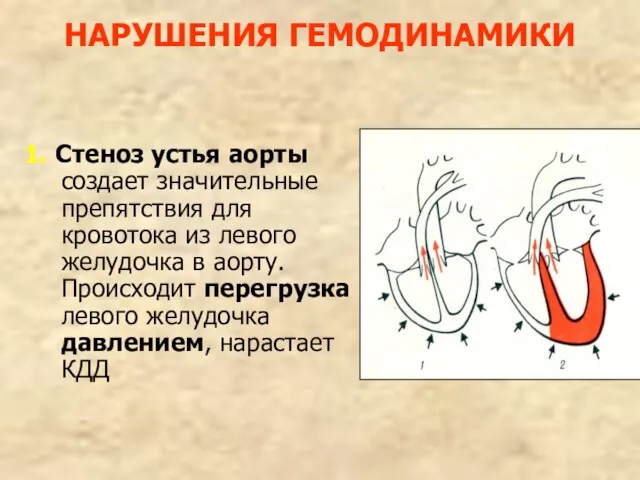
- 119. НАРУШЕНИЯ ГЕМОДИНАМИКИ 1. Стеноз устья аорты создает значительные препятствия для кровотока из левого желудочка в аорту.
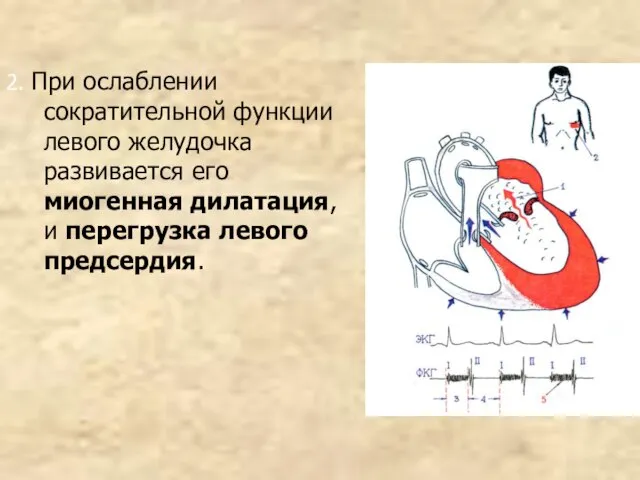
- 120. 2. При ослаблении сократительной функции левого желудочка развивается его миогенная дилатация, и перегрузка левого предсердия.
- 121. 3. Повышенное давление ретроградно передается на легочные вены, возникает пассивная венозная легочная гипертензия. Значительной гипертрофии правого
- 122. КОМПЕНСАТОРНЫЕ МЕХАНИЗМЫ ПОРОКА: 1. Высокое систолическое давление в полости левого желудочка. Систолический градиент давления между левым
- 123. ДЛИТЕЛЬНОСТЬ КОМПЕНСАЦИИ АОРТАЛЬНОГО СТЕНОЗА В компенсации порока принимает участие мощный левый желудочек, поэтому характерен длительный период
- 124. КЛИНИКА 1. Жалобы: одышка, загрудинные боли (из-за относительной коронарной недостаточности) , головокружение и обмороки (из-за малого
- 125. 2. Осмотр: бледность кожных покровов из-за низкого сердечного выброса и компенсаторного сужения мелких артерий и артериол.
- 126. 4. Перкуссия: расширение левой границы сердца до передней аксиллярной линии. Аортальная конфигурация с подчеркнутой талией сердца.
- 127. 6. Пульс: медленный , малый ( parvus et tardus) Характерно: несоответствие между сильным верхушечным толчком и
- 128. ДИАГНОСТИКА ЭКГ - гипертрофия и систолическая перегрузка левого желудочка. Ишемия миокарда. Блокада левой ножки пучка Гиса
- 129. R-графия – характерная аортальная конфигурация сердца, расширение восходящей части аорты. Кальцификаты в проекции аортального клапана. Зондирование
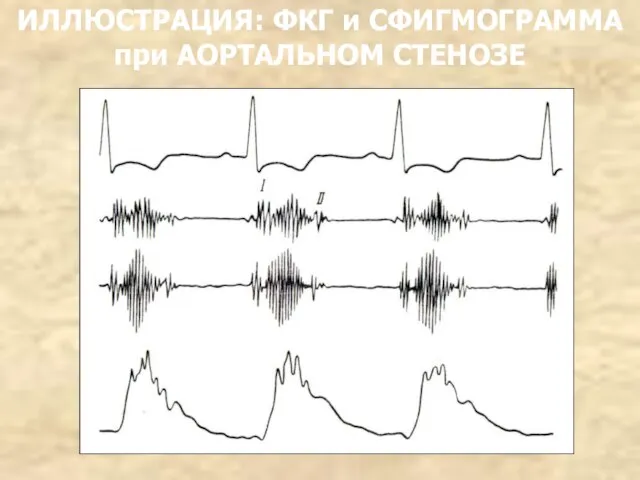
- 130. 6. Сфигмограмма: c сонной артерии – замедление систолического подъема с появлением зазубренности на восходящей части и
- 131. ИЛЛЮСТРАЦИЯ: ФКГ и СФИГМОГРАММА при АОРТАЛЬНОМ СТЕНОЗЕ
- 132. ОСЛОЖНЕНИЯ Нарушения кровообращения в малом круге - сердечная астма и отек легких Нарушения кровообращения в большом
- 133. 5. Нарушения мозгового кровообращения Инфекционный эндокардит После появления симптомов болезни продолжительность жизни составляет 3-4 года и
- 134. ЛЕЧЕНИЕ Исключение тяжелой фиизической нагрузки даже при бессимптомном течении Предупреждение атак ревматизма Лечение нарушений ритма и
- 135. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Протезирование аортального клапана с использованием дисковых искусственных клапанов (с последующим пожизненным приемом антикоагулянтов) или
- 137. Скачать презентацию






























































































 Родной угол. К уроку изобразительного искусства 4 класс
Родной угол. К уроку изобразительного искусства 4 класс Натюрморт из геометрических тел. Рисование с натуры. 6 класс
Натюрморт из геометрических тел. Рисование с натуры. 6 класс НАЗНАЧЕНИЕ И КЛАССИФИКАЦИЯ СИСТЕМ ВЕНТИЛЯЦИИ И КОНДИЦИОНИРОВАНИЯ
НАЗНАЧЕНИЕ И КЛАССИФИКАЦИЯ СИСТЕМ ВЕНТИЛЯЦИИ И КОНДИЦИОНИРОВАНИЯ Уважаемые друзья!
Уважаемые друзья! Музей Романтизма
Музей Романтизма Письмо МО «О формировании региональной базы данных дошкольных образовательных учреждений» № 55-37-6837/11 от 23.09.2011 Письмо МО «О формир
Письмо МО «О формировании региональной базы данных дошкольных образовательных учреждений» № 55-37-6837/11 от 23.09.2011 Письмо МО «О формир Влияние идей марксизма на изменение систем западного права в XX столетии
Влияние идей марксизма на изменение систем западного права в XX столетии Презентация на тему Расы человека
Презентация на тему Расы человека  Планы блога о счастье www.superhappy.ruна 2012 год
Планы блога о счастье www.superhappy.ruна 2012 год Факторы, влияющие на успех спортивной команды
Факторы, влияющие на успех спортивной команды Олимпийские игры история
Олимпийские игры история Западно Сибирский экономический район
Западно Сибирский экономический район Предпринимательская деятельность. Тема 1.1
Предпринимательская деятельность. Тема 1.1 Высокоскоростные магистрали в Германии
Высокоскоростные магистрали в Германии Диковина
Диковина Всё о курении, как оно есть: истоки, сущность, последствия
Всё о курении, как оно есть: истоки, сущность, последствия Частная охранная организация Рубин В
Частная охранная организация Рубин В подготовке мероприятий, посвящённых празднованию Дня России в городе Ярославле
подготовке мероприятий, посвящённых празднованию Дня России в городе Ярославле Презентация на тему Роль педагогической оценки в воспитании ребенка
Презентация на тему Роль педагогической оценки в воспитании ребенка Pedagogicheskie_osnovy_prepodavania_tvorcheskikh_distsiplin
Pedagogicheskie_osnovy_prepodavania_tvorcheskikh_distsiplin Интерактивный медиа –центр как инновационная форма сотрудничества
Интерактивный медиа –центр как инновационная форма сотрудничества Устаревшие и новые слова
Устаревшие и новые слова Компания колмар
Компания колмар Табличный процессор EXCEL
Табличный процессор EXCEL Сетевые технологии: терминология, устройства
Сетевые технологии: терминология, устройства Навечно в северных лесах Работу выполнила Нетбайло Екатерина, ученица 8 класса МОУ «Лицей №129» Руководитель: Нет
Навечно в северных лесах Работу выполнила Нетбайло Екатерина, ученица 8 класса МОУ «Лицей №129» Руководитель: Нет Базовые компоненты сетей
Базовые компоненты сетей Тема проекта
Тема проекта