Содержание
- 2. ПЛАН ЛЕКЦИИ *Определение. Исторические сведения. *Актуальность *Этиология *Эпидемиология *Патогенез *Клиническая картина *Лабораторная диагностика *Дифференциальная диагностика *Лечение
- 3. Холера (cholera) Острое антропонозное инфекционное заболевание, относящееся к особо опасным инфекциям с фекально-оральным механизмом передачи, характеризующееся
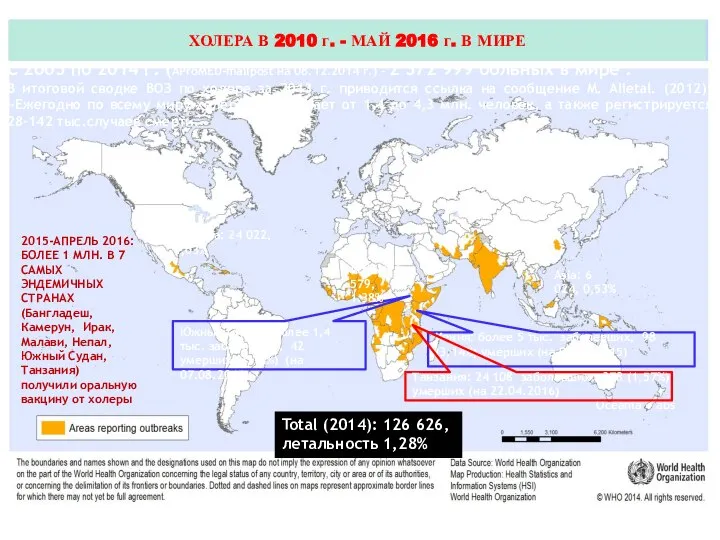
- 4. Актуальность Эпидемический процесс характеризуется острыми взрывными вспышками, групповыми заболеваниями и отдельными завозными случаями. Благодаря широким транспортным
- 5. Южный Судан: более 1,4 тыс. заболевших, 42 умерших (3,14%) (на 07.08.2015) Africa:96 579, 1.38% Asia: 6
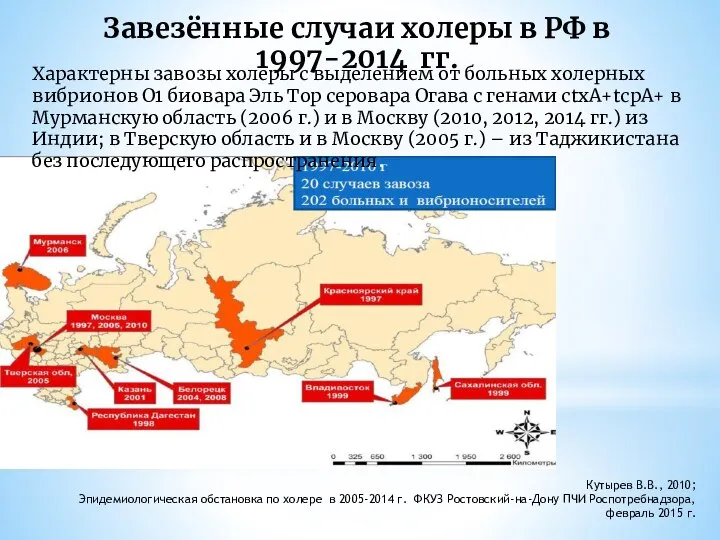
- 6. Кутырев В.В., 2010; Эпидемиологическая обстановка по холере в 2005-2014 г. ФКУЗ Ростовский-на-Дону ПЧИ Роспотребнадзора, февраль 2015
- 7. ЭТИОЛОГИЯ Возбудитель заболевания - вибрионы рода Vibrio, семейства Vibrionacеae. Существуют следующие этиологические формы холеры: 1.Vibrio cholerae
- 8. Морфология и тинкториальные свойства Холерные вибрионы имеют вид изогнутых палочек размерами (1,5-4,0) × (0,2-0,6) мкм, грамотрицательные,
- 9. Патогенные виды вибрионов: К роду Vibrio относится более 25 видов, из которых помимо Vibrio cholerae способны
- 10. ЭПИДЕМИОЛОГИЯ Резервуар и источник инфекции – человек, болеющий типичной, субклинической и стертой формой холеры, вибрионоситель .
- 11. Группы вибрионосителей: Больные с типичной формой холеры, максимальное выделение вибрионов в течение заболевания. Больные субклинической или
- 12. Патогенез холеры складывается из следующих звеньев: Проникновение и размножение возбудителя в тонком кишечнике где отмечается щелочная
- 13. Патогенез холеры складывается из следующих звеньев: Гиперсекреция воды и электролитов в тонком кишечнике, понижение их реабсорбции
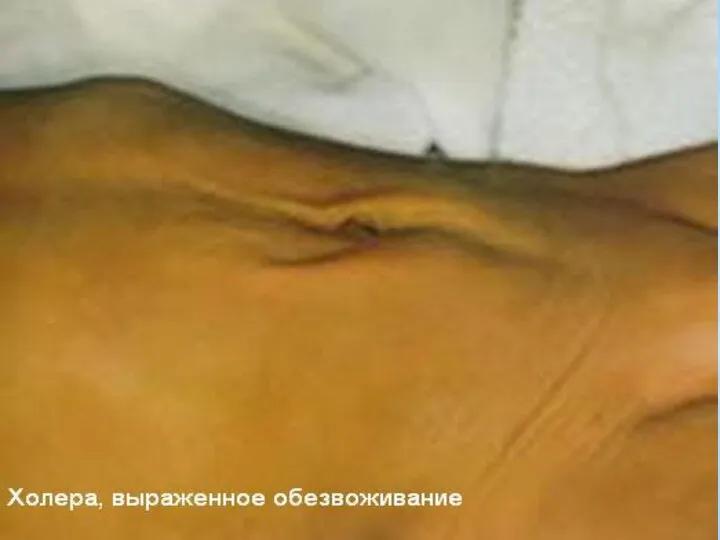
- 14. Патоморфология У умерших часто отмечается « лицо Гиппократа»: запавшие глаза, заострившиеся черты лица, землистый цвет кожи
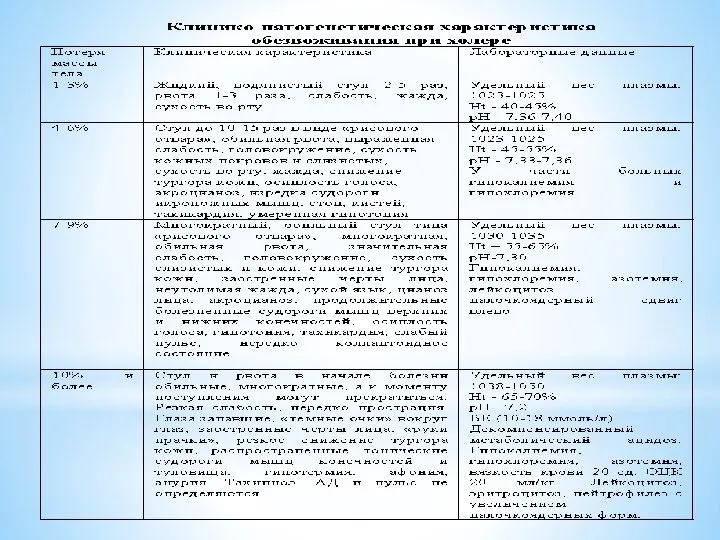
- 15. Классификация степеней обезвоживания организма по (Покровскому В.И. 1994г) 1-я степень обезвоживания – потеря жидкости в объеме
- 16. КЛИНИЧЕСКАЯ КАРТИНА Инкубационный период составляет от нескольких часов - до 5- 6 дней, чаще 2-3 дня.
- 18. К атипичным формам относятся сухая и молниеносная холера. Сухая холера протекает без поноса и рвоты, характеризуется
- 21. ОСЛОЖНЕНИЯ Часть осложнений обусловлена нарушениями кровообращения регионарного характера: острое нарушение мозгового кровообращения инфаркт миокарда тромбоз мезентериальных
- 22. Диагностика (Ф-30) Бактериологическое исследование : А) классический метод (через 2-6ч. ориентировочный, через 8-22ч. предварительный, через 36ч.
- 24. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Дифференциальный диагноз холеры проводят с сальмонеллезом, пищевыми токсикоинфекциями, эшерихиозами, кампилобактериозами, дизентерией, вирусной диареей, диареей
- 25. ЛЕЧЕНИЕ Больные всеми формами холеры подлежат обязательной госпитализации в стационары (специализированные или временные), где им проводится
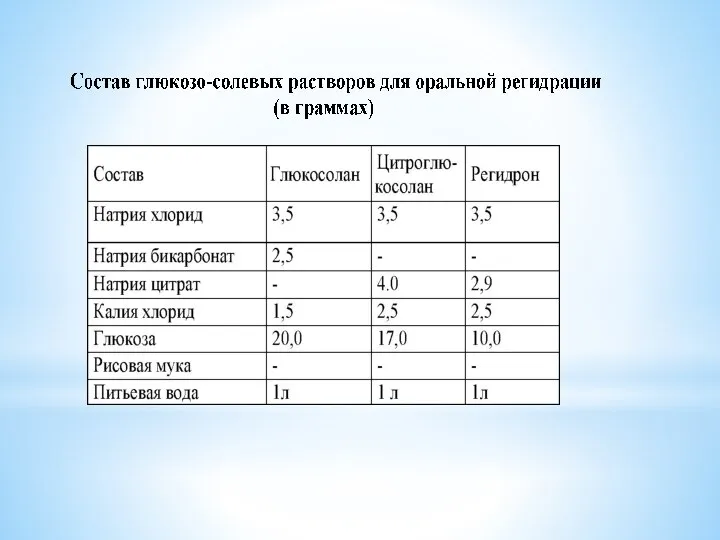
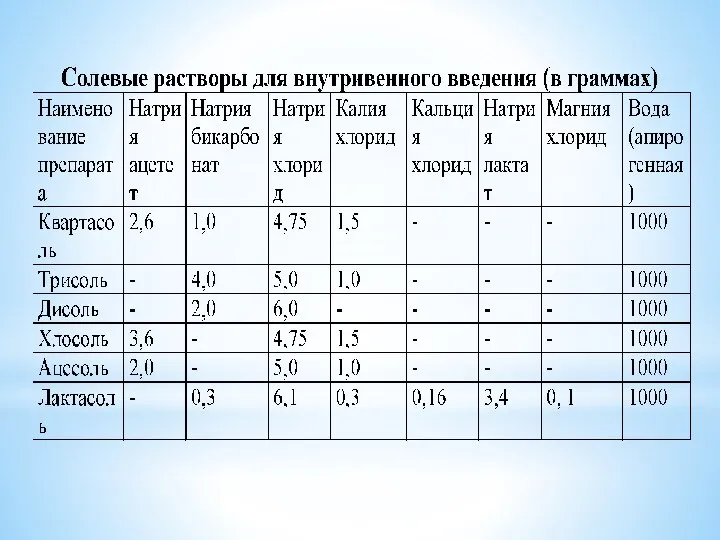
- 26. Этапы регидратационной терапии: Первичная регидратация - восполнение имеющегося дефицита воды и солей; Коррегирующая регидратация - компенсация
- 28. Формула Филлипса: V= 4×103 (D – 1,025) × Р, где V – необходимое количество солевого раствора
- 29. Формула Коэна: V= 4(или5)x P x (Ht(б)- Ht(n)), где V-определяемый дефицит жидкости (в мл); Р- масса
- 32. Введение растворов – решающее в терапии тяжелобольных. Струйную первичную регидратацию осуществляют с помощью катетеризации центральных или
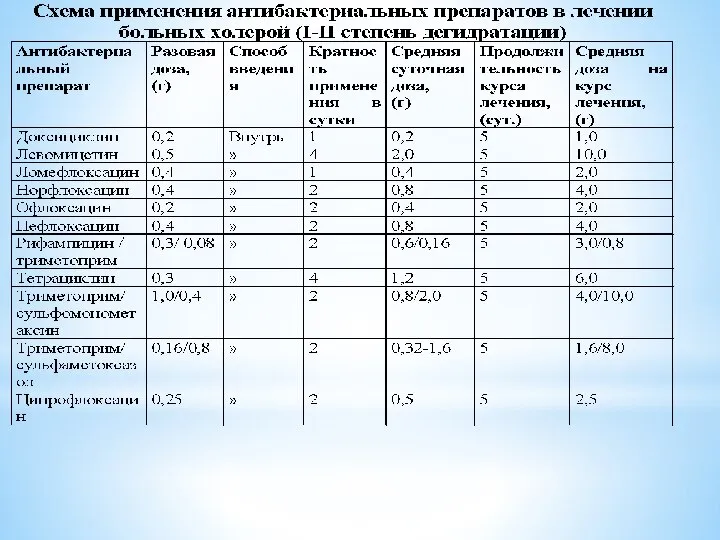
- 33. Этиотропная терапия. Антибиотики –дополнительное средство терапии. Они не влияют на выживаемость больных , но сокращают продолжительность
- 34. ОСЛОЖНЕНИЯ РЕГИДРАТАЦИОННОЙ ТЕРАПИИ И ПЕРВАЯ ПОМОЩЬ ПРИ НИХ Пирогенные реакции – наиболее частые осложнения. Признаки: озноб,
- 35. 2. Гипергидратация: а) сосудистая – развивается спустя 1-2 часа от начала регидратации при слишком быстром введении
- 36. в) клеточная гипегидратация - возникает по тем же причинам, что и интерстициальная. Признаки: отек головного мозга
- 37. 3. Гипокалиемия - является одним из признаков дегидратации, сохраняется на всём протяжении лечения больных раствором №
- 38. 4. Гиперкалиемия возникает при увеличении концентрации ионов калия в крови свыше 6 мэкв/л. Признаки: отмечаются неприятные
- 39. ДИСПАНСЕРИЗАЦИЯ Выписку больных из производят после их выздоровления, завершения регидратационной и этиотропной терапии и получения трех
- 40. ПРОФИЛАКТИКА Профилактические мероприятия направлены на улучшение социально-экономических и санитарно-гигиенических условий жизни населения; обеспечения доброкачественной питьевой водой,
- 41. При угрозе распространения холеры В очаге инфекции может быть проведена химиопрофилактика. Для этой цели используют доксициклин
- 42. ВРАЧЕБНАЯ ТАКТИКА ПРИ ВЫЯВЛЕНИИ БОЛЬНОГО ХОЛЕРОЙ Запрещается входить и выходить из помещения, где находится больной. Срочно
- 43. 7.К больному должен прийти эпидемиолог, консультант по ООИ и представитель лечебного учреждения, который будет координировать действия.
- 44. СПИСОК ЛИТЕРАТУРЫ Казанцев А.П., Зубик Т.М., Иванов К.С.,Казанцев В.А. Дифференциальная диагностика инфекционных болезней: Руководство для врачей.-
- 46. Скачать презентацию




































 Сестринская помощь при повышении АД
Сестринская помощь при повышении АД Всероссийская акция Стоп ВИЧ/СПИД
Всероссийская акция Стоп ВИЧ/СПИД metody_prostei_774_shei_774_fizioterapii
metody_prostei_774_shei_774_fizioterapii DSD - Database Éléments
DSD - Database Éléments Поняття про артеріальний тиск
Поняття про артеріальний тиск Резекция желудка
Резекция желудка Аборти та їх шкідливість
Аборти та їх шкідливість Chronic gastritis. Хронический гастрит
Chronic gastritis. Хронический гастрит Warunki opieki nad pacjentem
Warunki opieki nad pacjentem Личностные расстройства (психопатии)
Личностные расстройства (психопатии)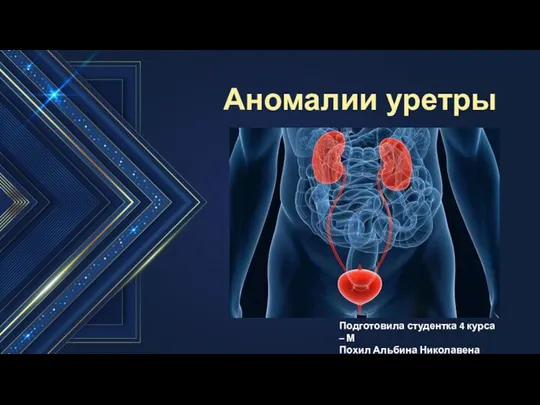 Аномалии уретры
Аномалии уретры Кровотечения. Геморрагический шок. Неотложная помощь при патологии органов брюшной полости и малого таза
Кровотечения. Геморрагический шок. Неотложная помощь при патологии органов брюшной полости и малого таза Нові кольорові тенденції в дитячій стоматології – підвищення мотивації для лікування дітей
Нові кольорові тенденції в дитячій стоматології – підвищення мотивації для лікування дітей Прием пациента в стационар
Прием пациента в стационар Острые аллергозы
Острые аллергозы Балалардағы он екі елі ішектің сәулелік диагностикасы
Балалардағы он екі елі ішектің сәулелік диагностикасы Психопатология памяти (2 часа) (Лекция 4)
Психопатология памяти (2 часа) (Лекция 4) презентация БОЛЕЗНИ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ
презентация БОЛЕЗНИ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ Эндокринология. Диагностика Анамнез, осмотр БХК, глюкоза-экспресс, ОАК, УЗИ, рентген
Эндокринология. Диагностика Анамнез, осмотр БХК, глюкоза-экспресс, ОАК, УЗИ, рентген Izpētīt un analizēt literatūru par demodikozes aktuālām problēmām un terapiju
Izpētīt un analizēt literatūru par demodikozes aktuālām problēmām un terapiju Кишечные инфекции. Холера
Кишечные инфекции. Холера Перемещение пациента в постели. Метод Фаулера и Симса
Перемещение пациента в постели. Метод Фаулера и Симса Модель организации первичной медицинской помощи в атомных городах
Модель организации первичной медицинской помощи в атомных городах Физиология сердечно-сосудистой системы
Физиология сердечно-сосудистой системы Хитозан и здоровье человека
Хитозан и здоровье человека Женские половые органы
Женские половые органы Тимпаносклероз (ТСК)
Тимпаносклероз (ТСК) Рак молочной железы
Рак молочной железы