Содержание
- 2. Контактный дерматит – воспалительная реакция кожи, возникающая в ответ на прямое воздействие внешних раздражающих факторов
- 3. Простой (ирритантный) контактный дерматит (ПКД) возникает в месте воздействия раздражающего агента на кожу или слизистые оболочки
- 4. Аллергический контактный дерматит (АКД) Возникает в сенсибилизированном организме (реакция гиперчувствительности замедленного типа) Поражение кожи или слизистых
- 5. Коды по МКБ 10 Аллергический контактный дерматит (L23): L23.0 - Аллергический контактный дерматит, вызванный металлами; L23.1
- 6. Простой раздражительный (irritant) контактный дерматит (L24): L24.0 - Простой раздражительный контактный дерматит, вызванный моющими средствами; L24.1
- 7. Локализация высыпаний при дерматите: кожа лица, рук, шеи, подмышечных впадин, волосистой части головы, несколько реже –
- 8. Хронический простой контактный дерматит Кожный процесс представлен очагами неяркой эритемы, инфильтрации, трещинами, экскориациями и гиперпигментацией После
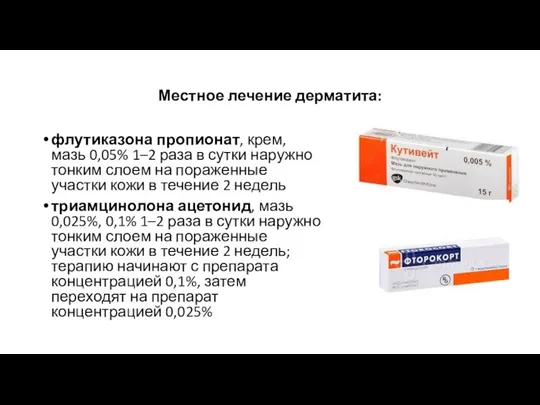
- 9. Местное лечение дерматита: флутиказона пропионат, крем, мазь 0,05% 1–2 раза в сутки наружно тонким слоем на
- 10. клобетазола пропионат, мазь 0,05%, 1–2 раза в сутки наружно тонким слоем на пораженные участки кожи в
- 11. Если распространенность АКД больше 20% кожного покрова, то рекомендуется системная терапия глюкокортикостероидными препаратами: преднизолон 0,5–1,0 мг
- 12. Профилактика дерматита: При контактном дерматите приоритетное значение имеет выявление и устранение воздействия раздражителя. В случае необходимости,
- 13. Крапивница (от лат. urtica – крапива) – группа заболеваний, характеризующаяся развитием волдырей и/или ангиоотеков Острая спонтанная
- 14. Классификация по МКБ 10 Крапивница (L50): L50.0 – Аллергическая крапивница; L50.1 – Идиопатическая крапивница; L50.2 –
- 15. Классификация крапивницы: Крапивница, индуцируемая холодом (холодовая); Крапивница от давления (замедленная крапивница вследствие давления); Крапивница, индуцируемая теплом
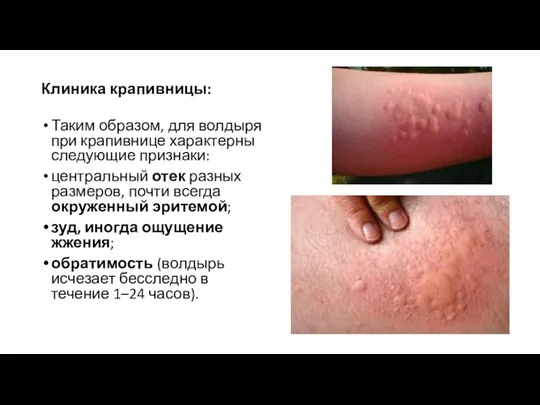
- 16. Клиника крапивницы: Таким образом, для волдыря при крапивнице характерны следующие признаки: центральный отек разных размеров, почти
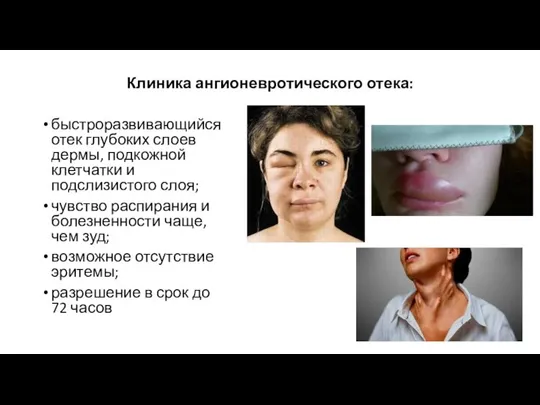
- 17. Клиника ангионевротического отека: быстроразвивающийся отек глубоких слоев дермы, подкожной клетчатки и подслизистого слоя; чувство распирания и
- 18. Лечение острой крапивницы: При острой крапивнице рекомендуется провести медикаментозную терапию блокаторами Н1-гистаминовых рецепторов (р-р Супрастин, Тавегил,
- 19. Лечение рецидивирующей крапивницы: Лечение антигистаминные препараты 1 поколения: р-р Супрастин, Димедрол, Пипольфен, Тавегил внутримышечно 1-2 раза
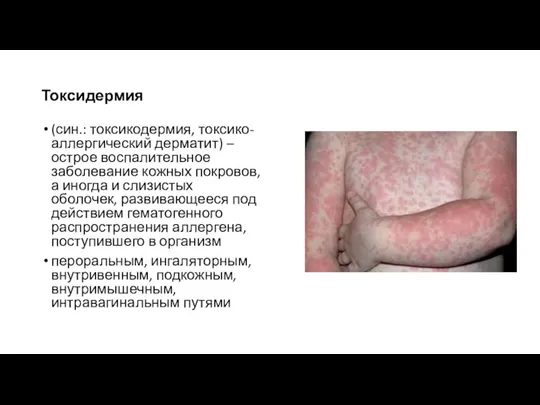
- 20. Токсидермия (син.: токсикодермия, токсико-аллергический дерматит) – острое воспалительное заболевание кожных покровов, а иногда и слизистых оболочек,
- 21. Классификация по МКБ 10: Дерматит, вызванный веществами, принятыми внутрь (L27): L27.0 – Генерализованное высыпание на коже,
- 22. Классификация токсикодермии: По этиологическому принципу выделяют медикаментозные, алиментарные (пищевые) и профессиональные токсидермии. По степени тяжести выделяют
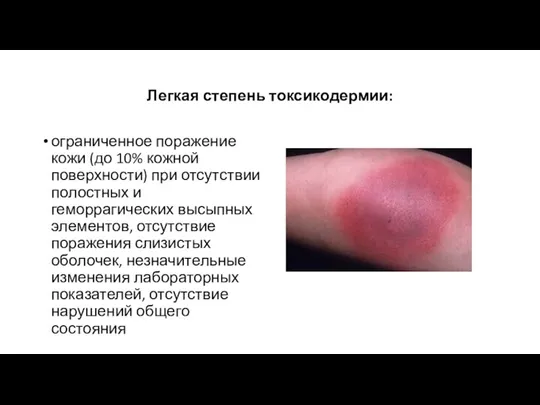
- 23. Легкая степень токсикодермии: ограниченное поражение кожи (до 10% кожной поверхности) при отсутствии полостных и геморрагических высыпных
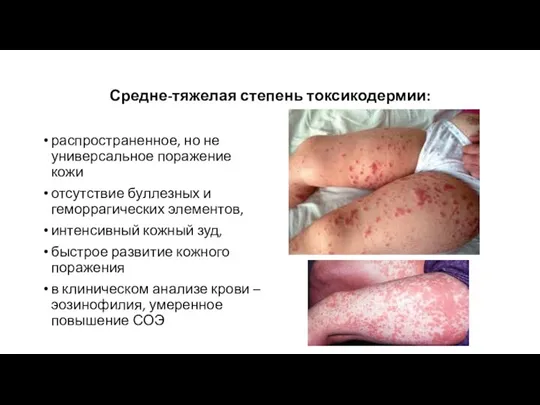
- 24. Средне-тяжелая степень токсикодермии: распространенное, но не универсальное поражение кожи отсутствие буллезных и геморрагических элементов, интенсивный кожный
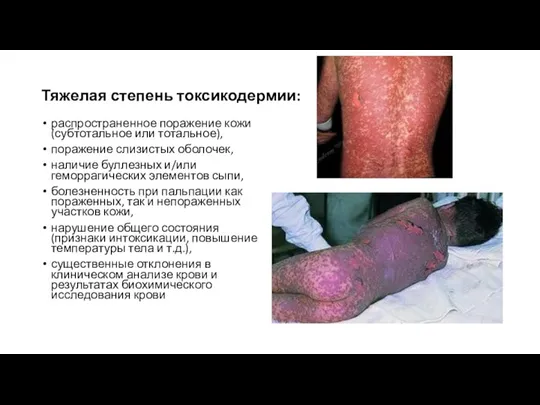
- 25. Тяжелая степень токсикодермии: распространенное поражение кожи (субтотальное или тотальное), поражение слизистых оболочек, наличие буллезных и/или геморрагических
- 26. Критерии постановки диагноза токсидермии: 1. жалобы на зуд, жжение 2. анамнез Инкубац период 2 недели Распространенные
- 27. Лечение токсикодермии: 1. Энтеросорбенты: таб активированный уголь, полифепан, полисорб, энтеросгель, смекта, фильтрум 2. Антигистаминные препараты 1
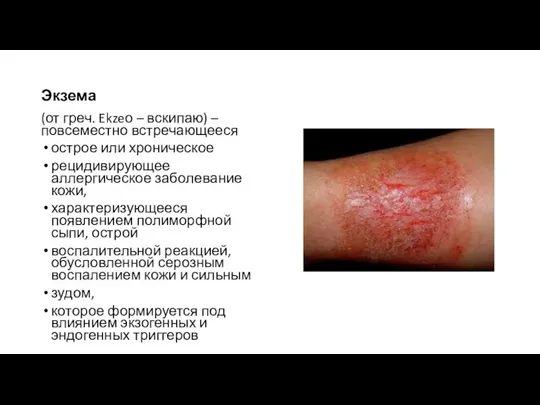
- 28. Экзема (от греч. Ekzeо – вскипаю) – повсеместно встречающееся острое или хроническое рецидивирующее аллергическое заболевание кожи,
- 29. Классификация экземы: Экзема истинная: идиопатическая; дисгидротическая; пруригинозная; роговая (тилотическая) Экзема себорейная Экзема профессиональная Экзема детская Экзема
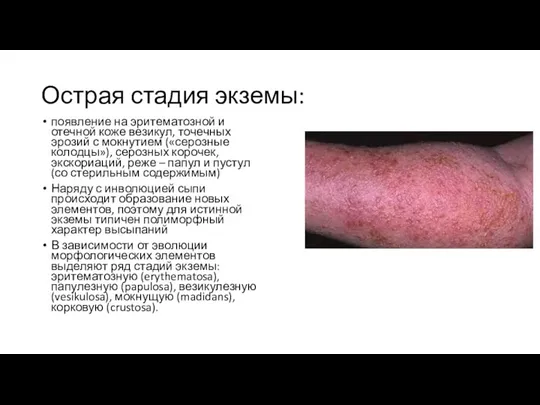
- 30. Острая стадия экземы: появление на эритематозной и отечной коже везикул, точечных эрозий с мокнутием («серозные колодцы»),
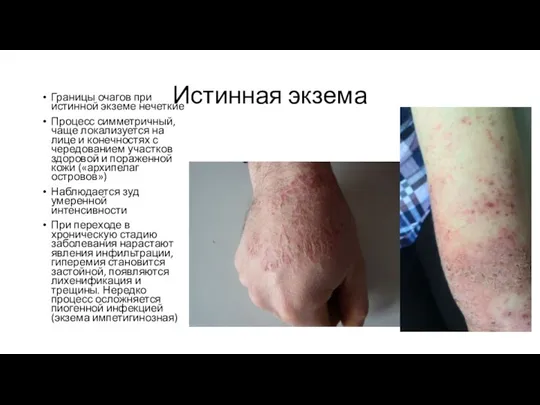
- 31. Истинная экзема Границы очагов при истинной экземе нечеткие Процесс симметричный, чаще локализуется на лице и конечностях
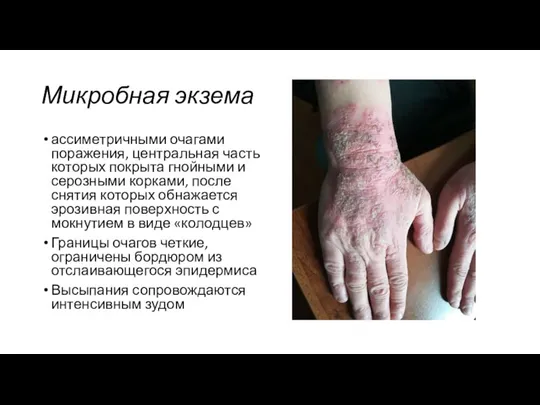
- 32. Микробная экзема ассиметричными очагами поражения, центральная часть которых покрыта гнойными и серозными корками, после снятия которых
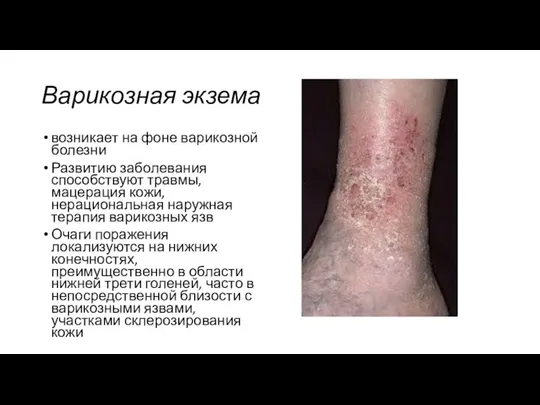
- 33. Варикозная экзема возникает на фоне варикозной болезни Развитию заболевания способствуют травмы, мацерация кожи, нерациональная наружная терапия
- 34. Лечение Общее: Антигистаминные препараты, в острых случаях глюкокортикостероиды Десенсибилизирующая терапия Сорбенты Седативная терапия Местное: Гормональные мази,
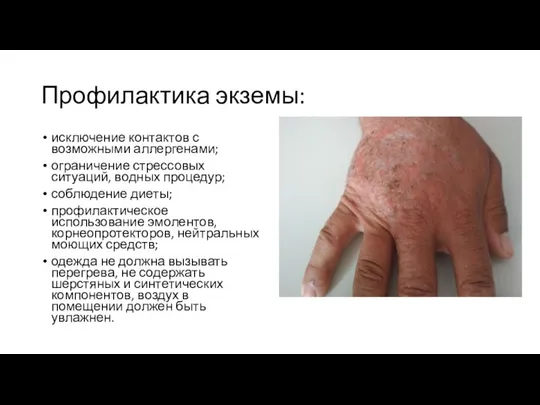
- 35. Профилактика экземы: исключение контактов с возможными аллергенами; ограничение стрессовых ситуаций, водных процедур; соблюдение диеты; профилактическое использование
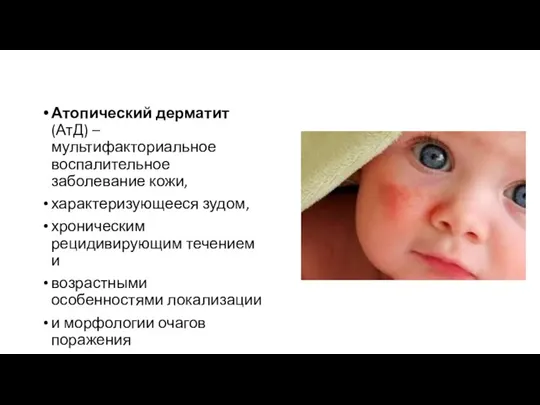
- 36. Атопический дерматит (АтД) – мультифакториальное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением и возрастными особенностями
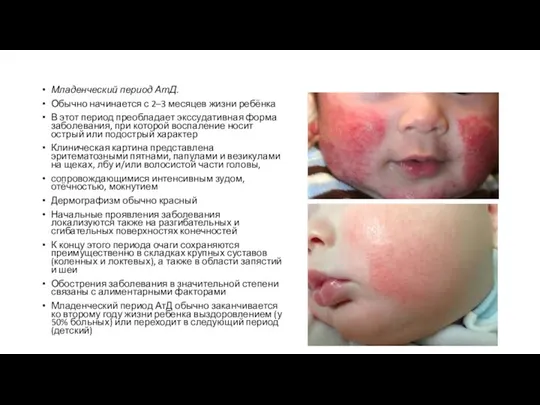
- 37. Младенческий период АтД. Обычно начинается с 2–3 месяцев жизни ребёнка В этот период преобладает экссудативная форма
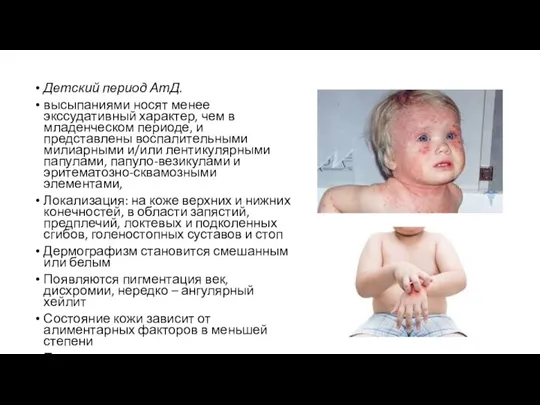
- 38. Детский период АтД. высыпаниями носят менее экссудативный характер, чем в младенческом периоде, и представлены воспалительными милиарными
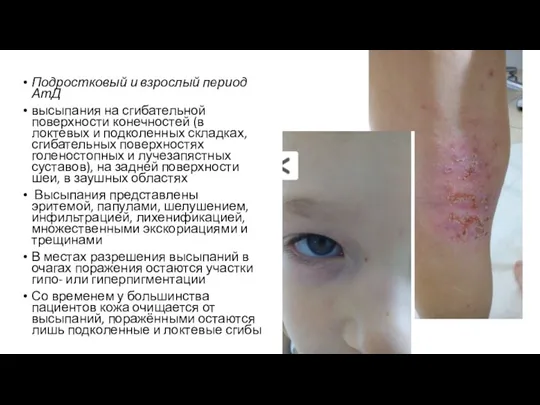
- 39. Подростковый и взрослый период АтД высыпания на сгибательной поверхности конечностей (в локтевых и подколенных складках, сгибательных
- 40. Критерии постановки диагноза: Основные: Зуд Начало с детского возраста Наследственность Сезонные обострения Характерные высыпания в разные
- 41. Эмолиенты могут использоваться в форме лосьонов, кремов, мазей, моющих средств, средств для ванн. Выбор препарата и
- 42. Лечение атопического дерматита клобетазол 0,05% крем, 0,05% мазь 1–2 раза в сутки бетаметазона дипропионат 0,05% спрей,
- 43. Профилактика обострений: Рекомендуется: постоянный базовый уход за кожей; элиминация провоцирующих факторов; назначение пробиотиков дополнительно к основному
- 45. Скачать презентацию

























 Корь
Корь Понятие об эпидемическом процессе Часть 1
Понятие об эпидемическом процессе Часть 1 Оценка пропорциональности развития ребенка. Расчет прибавки и массы детей
Оценка пропорциональности развития ребенка. Расчет прибавки и массы детей Симпатолитики
Симпатолитики Заболевания опорно-двигательной системы. Нарушения осанки
Заболевания опорно-двигательной системы. Нарушения осанки Дезагреганты. Показания к проведению антиагрегантной терапии
Дезагреганты. Показания к проведению антиагрегантной терапии Лучевая семиотика при заболеваниях зубочелюстной системы. 2 часть
Лучевая семиотика при заболеваниях зубочелюстной системы. 2 часть Лептоспироз. Классификация
Лептоспироз. Классификация Респираторная физиология с позиций респираторной поддержки
Респираторная физиология с позиций респираторной поддержки Уровень стоматологической санитарной культуры коренных малочисленных народов ЯНАО
Уровень стоматологической санитарной культуры коренных малочисленных народов ЯНАО Тәуелсіз сарапшылар
Тәуелсіз сарапшылар Организационное собрание секции Акушерство и гинекология НОМУС УГМУ
Организационное собрание секции Акушерство и гинекология НОМУС УГМУ Жизнь современного ребенка. Интенсивный рост. Школьные нагрузки. Стрессы
Жизнь современного ребенка. Интенсивный рост. Школьные нагрузки. Стрессы Ход операции - одноэтапная лапароскопическая орхипексия
Ход операции - одноэтапная лапароскопическая орхипексия Подготовительные и заключительные работы при процедуре салонного ухода
Подготовительные и заключительные работы при процедуре салонного ухода Физиология сердечно-сосудистой системы. Основы гемодинамики
Физиология сердечно-сосудистой системы. Основы гемодинамики Лабиринтит
Лабиринтит Инфекционные заболевания Тифозная мери (бациллоносительство)
Инфекционные заболевания Тифозная мери (бациллоносительство) Личная гигиена и здоровье
Личная гигиена и здоровье Аллергический ринит - выход есть!
Аллергический ринит - выход есть! Повреждения надплечья и грудной клетки. Тема №2
Повреждения надплечья и грудной клетки. Тема №2 Травма таза
Травма таза Заманауи фармакотерапиядағы дәлелді медицинаның рөлі. Мәселелік дәрілерге түсінік
Заманауи фармакотерапиядағы дәлелді медицинаның рөлі. Мәселелік дәрілерге түсінік Кровотечение. Гемостаз
Кровотечение. Гемостаз Аттестационная работа: Роль физических упражнений в формировании правильной осанки школьников
Аттестационная работа: Роль физических упражнений в формировании правильной осанки школьников Взаимодействие с автоматизированным устройством для внутримышечных инъекций Комарик
Взаимодействие с автоматизированным устройством для внутримышечных инъекций Комарик Обучение слушателей по программе Оказание первой доврачебной помощи на кафедре семейной медицины и поликлинической терапии
Обучение слушателей по программе Оказание первой доврачебной помощи на кафедре семейной медицины и поликлинической терапии Су факторымен байланысты аурулардың алдын алу жөніндегі шаралар
Су факторымен байланысты аурулардың алдын алу жөніндегі шаралар