Слайд 2Антибластомная резистентность организма – устойчивость организма к возникновению и развитию опухолей.
Механизмы:
1. Антикарцерогенные;
2.

Антитрансформационные;
3. Антицеллюлярные.
Слайд 3Антиканцерогенные механизмы
1. Против химических факторов:
1. Реакции инактивации химических канцерогенов:
окисление с помощью неспецифических

эстераз микросом;
восстановление с помощью редуктаз микросом (например, восстановление амидоазокрасителей);
деметилирование ферментное и неферментное;
конъюгация с глюкороновой или серной кислотой.
Слайд 42. элиминиция из организма в составе желчи, кала, мочи;
3. пиноцитоз и фагоцитоз;
4.

образование АТ против канцерогена как гаптена;
5. ингибирование свободных радикалов антиоксидантами.
Слайд 52. Против биологических факторов:
1. Ингибирование онкогенных вирусов интерферонами;
2. Нейтрализация онкогенных вирусов специфическими

АТ.
Слайд 6Против физических факторов:
1. Антирадикальные реакции торможения образования свободных радикалов с помощью супероксиддисмутазы,

каталазы, миелопероксидазы, системы «трансферин - церрулоплазмин»;
2. Антиперекисные реакции торможения образования липидных и водородных перекисей.
Слайд 7Антитрансформационные механизмы
Антитрансформационные механизмы – ингибируют превращение нормальной клетки в опухолевую.
1. Антимутационные

– осуществляются ферментными системами репарации ДНК.
Устраняют повреждение ДНК и поддерживают генный гомеостаз.
2. Антионкогенные – за счет генов – супрессоров, которые подавляют размножение клеток с поврежденной ДНК.
Слайд 8Антицеллюлярные механизмы
Антицеллюлярные механизмы – направлены на ингибирование и уничтожение появившихся отдельных опухолевых

клеток и опухолей в целом.
Выделяют:
1. Иммуногенные;
2. Неиммуногенные.
Слайд 9Иммуногенные механизмы:
1. Специфическая группа:
- цитотоксическое действие;
- действие АТ;
- действие Т – лимфоцитов;
-

действие NK клеток и макрофагов.
2. Неспецифическая группа – это участие в ингибировании роста и лизисе опухолевых клеток за счет гуморальных веществ, которые усиливают эффекты специфической группы
Слайд 10Неиммуногенные механизмы:
1. ФНО – образуется моноцитами, тканевыми макрофагами, лимфоцитами и др., вызывают

деструкцию и гибель опухолевых клеток.
2. ИЛ – 1 – стимулирует к пролиферации и дифференцировке Т – лимфоцитов – киллеров, активирует макрофаги, синтез гамма – интерферона, проявляет пирогенный эффект.
Слайд 113. Аллогенное торможение – подавление жизнедеятельности опухолевых клеток и уничтожение их нормальными

клетками.
Причина:
- продукты метаболизма соседних опухолевой и нормальной клеток гистологически несовместимы между собой;
- поверхность мембраны опухолевой и здоровой клетки различна и эта разница может привести к гибели опухолевой клетки.
Слайд 124. Кейлонное ингибирование – ингибирование веществами, которые подавляют рост и размножение клеток,

в том числе и опухолевых.
5. Канцеролиз, индуцированный липопротеидами – это растворение опухолевых клеток.
Канцеролитическим действием обладают α1 - липопротеиды
Слайд 131. Контактное торможение – в его реализации участвуют цАМФ (усиливают) и ФАМ

(тормозит).
2. Лаброцитоз – лаброциты, это тучные клетки, они образуют гепарин, ингибирует образование фибрина на поверхности опухолевых клеток. Это препятствует развитию метастазов.
3. Регулирующие действие гормонов – регулируют уровень антибластомной резистентности. Степень влияния зависит от дозы («дозозависимый» характер влияния)
Слайд 14Депрессия антибластомной ресистентности
Снижение антибластомной резистентности происходит за счет:
1. Иммунодепрессии – недостаточный Т

и В – клеточный иммунный ответ в результате тех же причин, которые вызывают саму опухоль.
Слайд 152. Свойств опухолевых клеток, защищающих их от действия иммунной системы:
антигенное упрощение;
реверсия антигенов

(появление эмбриональных белков, к которым в организме врожденная толерантность);
появление особых антител, которые защищают опухолевые клетки от Т – лимфоцитов и называются блокирующими АТ.














 Частотно-временной анализ нейрофизиологических данных. Методы анализа сигналов головного мозга. (Лекция 4)
Частотно-временной анализ нейрофизиологических данных. Методы анализа сигналов головного мозга. (Лекция 4) Методы исследования органов дыхания
Методы исследования органов дыхания Синдром Повреждения
Синдром Повреждения Препарирование твердых тканей зуба
Препарирование твердых тканей зуба Зачетная работа. МРТ органов средостения
Зачетная работа. МРТ органов средостения Нервная система
Нервная система АГ
АГ Медицинская гельминтология. Тип Плоские черви (Plathelmintes)
Медицинская гельминтология. Тип Плоские черви (Plathelmintes) Хирургическая система SmithNephew Werewolf
Хирургическая система SmithNephew Werewolf Профилактика онкологических заболеваний
Профилактика онкологических заболеваний Климактерический синдром
Климактерический синдром Болезнь Кавасаки
Болезнь Кавасаки Реконструктивные операции на желчных путях
Реконструктивные операции на желчных путях Cерия инъекционных препаратов Mezoarm
Cерия инъекционных препаратов Mezoarm Оборудование для слабослышащих
Оборудование для слабослышащих Компьютерные технологии в косметологии
Компьютерные технологии в косметологии Физиология сердечно-сосудистой системы
Физиология сердечно-сосудистой системы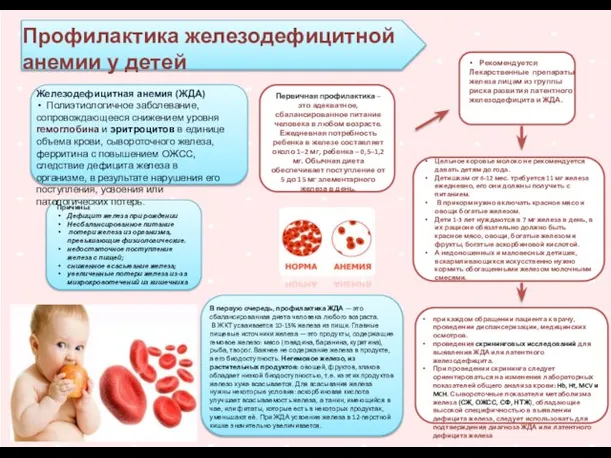 Профилактика железодефицитной анемии у детей
Профилактика железодефицитной анемии у детей Гипотермия. Способы потери тепла
Гипотермия. Способы потери тепла История развития машин скорой помощи в г. Тула
История развития машин скорой помощи в г. Тула Малярийный плазмодий
Малярийный плазмодий Шайнау бұлшықеттері
Шайнау бұлшықеттері Zan_9_Sindrom_o_zhivota_Priznaki_o_zhivota_Zabolevania_vyzyvayuschie_razvitie_etogo_sindroma_Travmy_zhivota_priznaki_meditsinska
Zan_9_Sindrom_o_zhivota_Priznaki_o_zhivota_Zabolevania_vyzyvayuschie_razvitie_etogo_sindroma_Travmy_zhivota_priznaki_meditsinska Острые пневмонии у детей в Липецкой области
Острые пневмонии у детей в Липецкой области СД Дезинфекция. Виды и методы
СД Дезинфекция. Виды и методы План работы подразделения практической подготовки СНК кафедры кариесологии и эндодонтии
План работы подразделения практической подготовки СНК кафедры кариесологии и эндодонтии Генетические аспекты кариеса
Генетические аспекты кариеса Туберкулёз верхней челюсти
Туберкулёз верхней челюсти