Содержание
- 2. Аритмии – изменение нормальной частоты, регулярности и источника возбуждения сердца, а также расстройства проведения импульса, нарушение
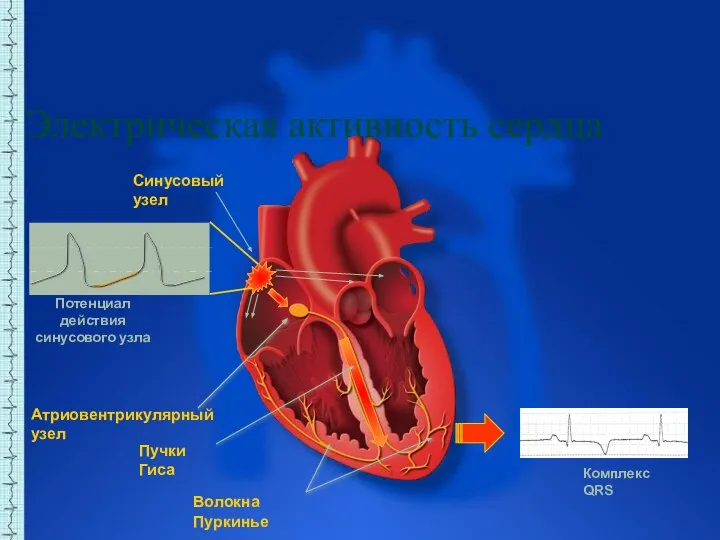
- 3. Электрическая активность сердца Синусовый узел Комплекс QRS Атриовентрикулярный узел Пучки Гиса Волокна Пуркинье
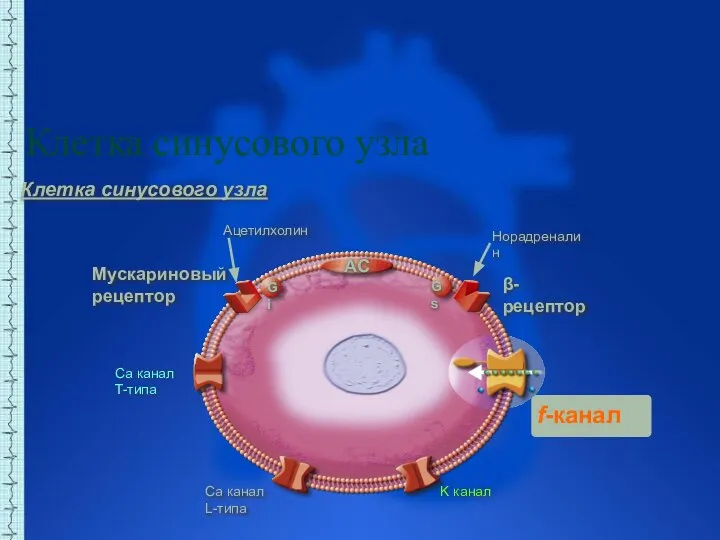
- 4. Ca канал L-типа Ca канал T-типа K канал f-канал Клетка синусового узла AC Gi Gs Мускариновый
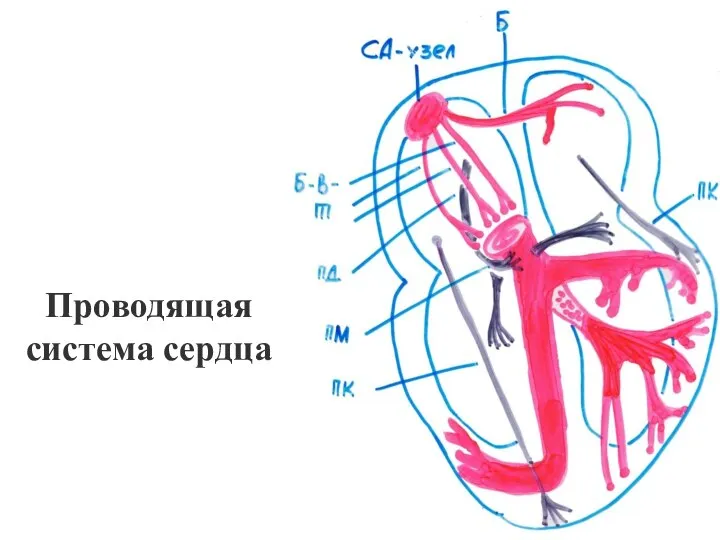
- 5. Проводящая система сердца
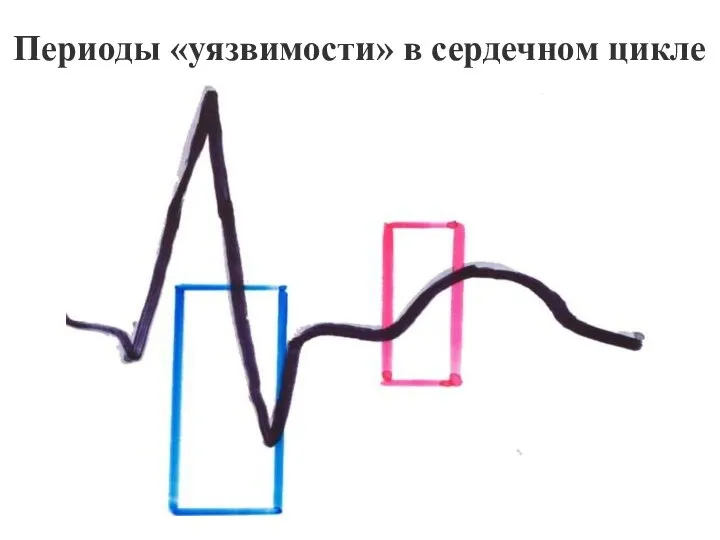
- 6. Периоды «уязвимости» в сердечном цикле
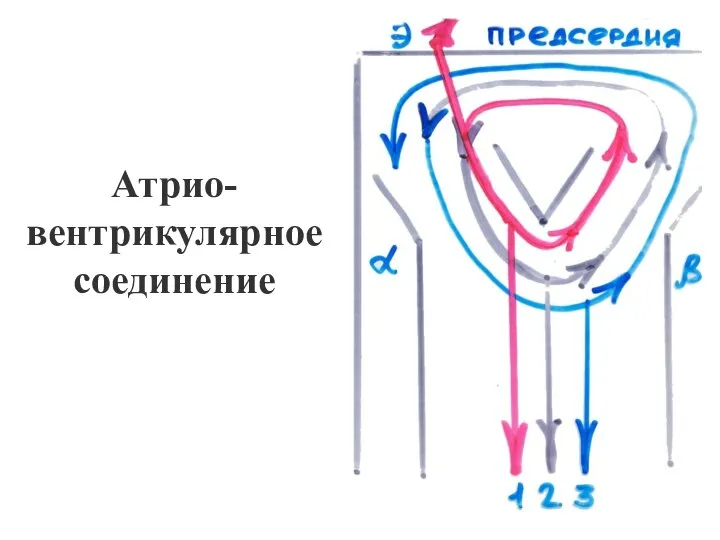
- 7. Атрио- вентрикулярное соединение
- 8. Факторы, участвующие в возникновении нарушений ритма и проведении импульса 1. Изменение структуры и функции мембран проводящей
- 9. Экстракардиальные механизмы. 1. Психоэмоциональные факторы. 2. Изменения тонуса вегетативной нервной системы. 3. Рефлекторные механизмы (кардиокардиальные, кардиовисцеральные,
- 10. Общепатологические процессы в сердце или сердечнососудистой системе (органный уровень). 1. Воспаление. 6. Некроз. 2. Дистрофия. 7.
- 11. Наиболее частые причины нарушений ритма и проводимости сердца (1) В молодом возрасте: 1. Миокардиты (неревматические, ревматические).
- 12. В старшем возрасте (кроме названных): 2.1. ИБС (инфаркт миокарда, атеросклеротический и постинфарктный кардиосклероз). 2.2. Артериальная гипертензия.
- 13. Классификация аритмий I. Нарушение образования импульса: 1. Номотопные нарушения ритма. • синусовая тахикардия, брадикардия; • синусовая
- 14. II. Нарушения проводимости или блокады. - Синоатриальные или синоаурикулярные. - Внутрипредсердные блокады. - Атриовентрикулярные блокады I
- 15. По локализации водителя ритма различают: - наджелудочковые и - желудочковые аритмии
- 16. Наджелудочковые: - предсердную и узловую экстрасистолию, - пароксизмальные предсердные тахикардии, - мерцание и трепетание предсердий, -
- 17. Опасные для жизни (злокачественные аритмии) - желудочковая экстрасистолия высоких градации, политопная, групповая, спаренная, частая (более 5
- 18. Нарушения ритма и проводимости, требующие проведения неотложной терапии Наджелудочковые аритмии --Пароксизмальная реципрокная АВ-узловая тахикардия --Пароксизмальная реципрокная
- 19. Нарушения ритма и проводимости, требующие проведения неотложной терапии Наджелудочковые аритмии --Устойчивая (персистирующая) форма фибрилляции предсердий, сопровождающаяся
- 20. Нарушения ритма и проводимости, требующие проведения неотложной терапии Наджелудочковые аритмии --Пароксизмальная форма трепетания предсердий длительностью менее
- 21. Нарушения ритма и проводимости, не требующие проведения неотложной терапии Наджелудочковые аритмии --Синусовая тахикардия --Наджелудочковая (в т.ч.
- 22. Нарушения ритма и проводимости, не требующие проведения неотложной терапии Наджелудочковые аритмии --Постоянная форма фибрилляции предсердий, не
- 23. Нарушения ритма и проводимости, требующие проведения неотложной терапии Желудочковые аритмии --Фибрилляция желудочков --Устойчивая мономорфная желудочковая тахикардия
- 24. Нарушения ритма и проводимости, не требующие проведения неотложной терапии Желудочковые аритмии --Желудочковая экстрасистолия --Замещающие ритмы (ускоренный
- 25. Нарушения ритма и проводимости, требующие проведения неотложной терапии Нарушения проводимости --Дисфункция синусового узла (синдром слабости синусового
- 26. Нарушения ритма и проводимости, не требующие проведения неотложной терапии Нарушения проводимости --Дисфункция синусового узла без синкопальных
- 27. Диагностика аритмий 1. ЭКГ-исследование. • регистрация ЭКГ (холтеровское мониторирование) - суточная запись ЭКГ на магнитную ленту
- 28. 2. Электрофизиологические исследования (ЭФИ) сердца: сигналы синусового узла, предсердий, а-в узла, пучка Гиса с записью гисограммы
- 29. Дифференциальная диагностика аритмий (два основных направления) 1. - Диагностика и дифференциальная диагностика заболевания, на фоне которого
- 30. Назначению антиаритмической терапии больному, страдающему нарушением ритма сердца, должны предшествовать 1.1 Определение нозологической принадлежности заболевания, оказывающей
- 31. Не все нарушения ритма требуют специального антиаритмического лечения 1. Неврогенная синусовая брадикардия. 2. Синусовая аритмия. 3.
- 32. Основные показания к проведению антиаритмического лечения 1. Субъективная непереносимость аритмии; 2. Выраженные нарушение гемодинамики; 3. Неблагоприятное
- 33. Лечение больного с аритмией обязательно включает лечение основного и/или сопутствующих заболеваний и коррекцию факторов, которые могут
- 34. Чем тяжелее состояние больного, тем менее показана медикаментозная терапия..!
- 35. Классификация противоаритмических препаратов I. Вещества, блокирующие быстрые Na - каналы клеточной мембраны ("мембранстабилизирующие" средства). I А.
- 36. II. II. Вещества, ограничивающие нервносимпатические воздействия на сердце: бета-блокаторы: пропрано лол, (анаприлин, обзидан, индерал), тимолол, надо
- 37. Немедикаментозные методы лечения аритмий Рефлекторные методы - вагусные приёмы, применяемые для купирования пароксизмальной суправентрикулярной тахикардии. Электрические
- 38. Выбор метода лечения (1) При хорошей переносимости и отсутствии признаков острой сердечной недостаточности и других осложнений
- 39. При наличии приступов Морганьи-Адамса-Стокса показана имплантация искусственного водителя ритма сердца, т.е. электрическая стимуляция. При отсутствии эффекта
- 40. К опасным сочетаниям антиаритмических средств относятся 1. Верапамил и β – адреноблокаторы. 2. Хинидин и кордарон.
- 41. Допустимыми и рациональными сочетаниями антиаритмических препаратов считается 1. Хинидин (или другой представитель 1А или 1Б класса)
- 42. Алгоритм для контроля брадикардии ( Клинические проявления: Если отсутствуют - наблюдать. Присутствуют - атропин 0,6-1,0 в/в,
- 43. Алгоритм при синусовой тахикардии (> 100 в мин., до 145 в мин.) 1. Этиотропная терапия -
- 44. Алгоритм при суправентрикулярной экстрасистолии. - может быть предвестником МП, ТП, СТ, часто возникает при НК. -
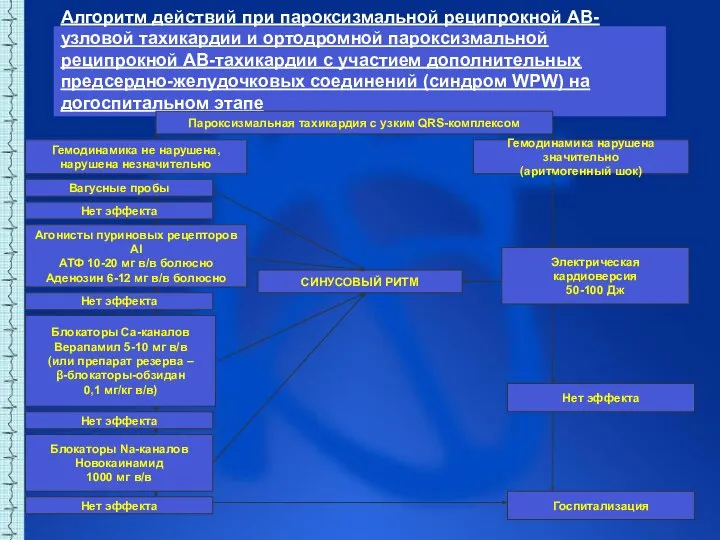
- 45. Алгоритм действий при пароксизмальной реципрокной АВ-узловой тахикардии и ортодромной пароксизмальной реципрокной АВ-тахикардии с участием дополнительных предсердно-желудочковых
- 46. Алгоритм действий на догоспитальном этапе при пароксизмальной форме фибрилляции предсердий длительностью менее 48 часов Пароксизмальная форма
- 47. Алгоритм действий на догоспитальном этапе при пароксизмальной форме фибрилляции предсердий длительностью более 48 часов Пароксизмальная форма
- 48. Алгоритм действий на догоспитальном этапе при впервые выявленной фибрилляции предсердий Впервые выявленная фибрилляция предсердий Нет тахисистолии,
- 49. Алгоритм действий на догоспитальном этапе при устойчивой форме фибрилляции предсердий Устойчивая форма фибрилляция предсердий Нет тахисистолии,
- 50. Алгоритм действий на догоспитальном этапе при постоянной форме фибрилляции предсердий Постоянная форма фибрилляция предсердий Нет тахисистолии,
- 51. 1. Вагусные приемы (прием Вальсальвы – задержка дыхания с натуживанием 5-10 сек., массаж каротидного синуса 5-10
- 52. Алгоритм при пароксизмальной суправентрикулярной тахикардии (состояние нестабильное) 1. кардиоверсия 75-100 Дж; 2. то же 200 Дж;
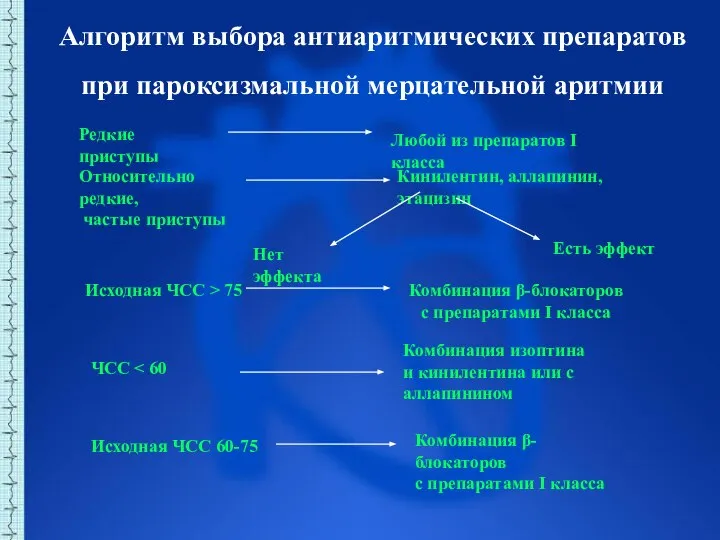
- 53. Алгоритм выбора антиаритмических препаратов при пароксизмальной мерцательной аритмии Редкие приступы Любой из препаратов I класса Относительно
- 54. Градация желудочковых экстрасистол (Lown, 1980) 0 класс. НЕТ желудочковых экстрасистол. IА класс. Редкие, изолированные ЖЭ (менее
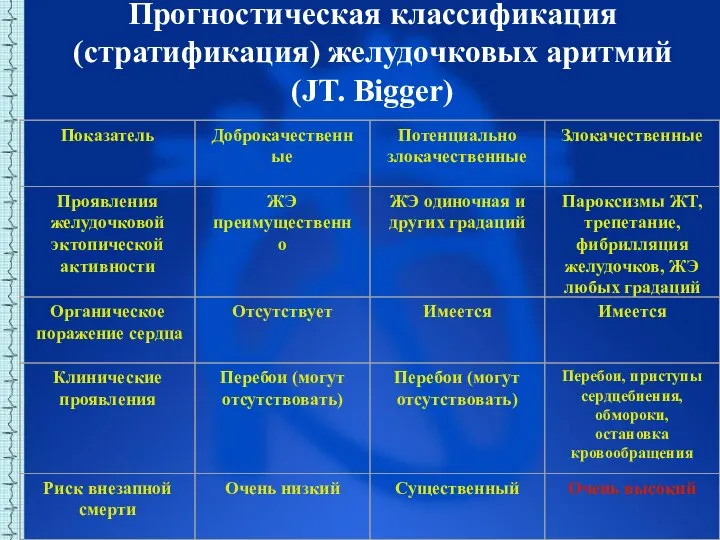
- 55. Прогностическая классификация (стратификация) желудочковых аритмий (JT. Bigger)
- 56. “The first year after a myocardial infarction” Ed. By HE. Kilbertus, HJJ. Wellens Случайное назначение ААП
- 57. Алгоритм для неотложной терапии желудочковой экстрасистолии 1.Оценка возможных причин и их коррекция (гипо-К-емия, брадикардия, интоксикация дигиталисом,
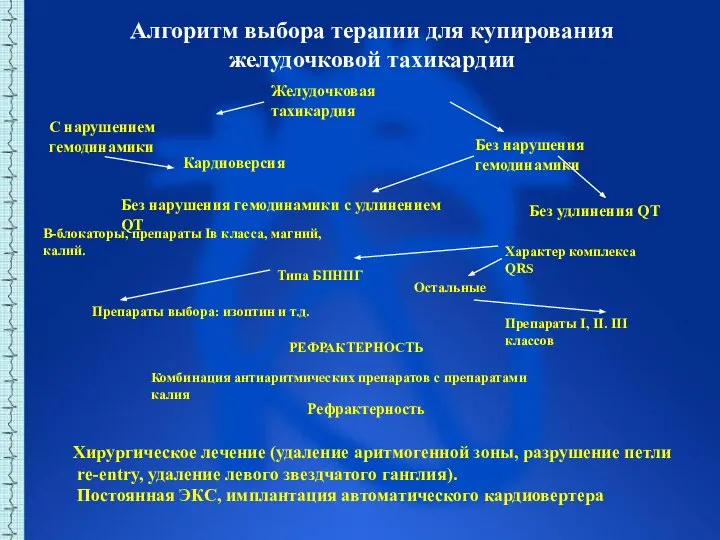
- 58. Алгоритм выбора терапии для купирования желудочковой тахикардии Желудочковая тахикардия Без нарушения гемодинамики С нарушением гемодинамики Кардиоверсия
- 59. Нагрузочные дозы ААП для перорального купирования ЖТ: новокаинамид,1,5-2 г; хинидин, 0,4-0,6 г; этмозин, 0,4-0,6 г; аллапинин,
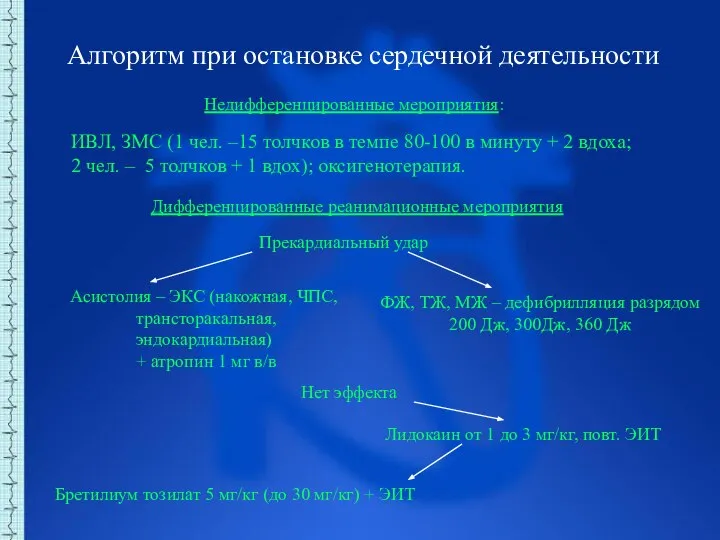
- 60. Алгоритм при остановке сердечной деятельности Недифференцированные мероприятия: ИВЛ, ЗМС (1 чел. –15 толчков в темпе 80-100
- 62. Скачать презентацию

















































 Ультразвуковой пилинг
Ультразвуковой пилинг (Л)Инфекционная безопасность16
(Л)Инфекционная безопасность16 Фармацевтические заводы
Фармацевтические заводы Острые аллергозы
Острые аллергозы Лекарственные средства влияющие на систему крови
Лекарственные средства влияющие на систему крови Связки и сухожилия. Опорно-двигательный аппарат
Связки и сухожилия. Опорно-двигательный аппарат Клиника. ЧМТ
Клиника. ЧМТ COVID-19. Указ президента РФ
COVID-19. Указ президента РФ Лекарственные растения. Фармакогнозия
Лекарственные растения. Фармакогнозия Қозу
Қозу Ведение больных с ювенильным маточным кровотечением
Ведение больных с ювенильным маточным кровотечением Альбинизм
Альбинизм Sovremennye_aspekty_vybora_i_primenenia_sredstv_dlya_narkoza
Sovremennye_aspekty_vybora_i_primenenia_sredstv_dlya_narkoza Возрастные особенности развития аллергических реакций
Возрастные особенности развития аллергических реакций Программа повышения квалификации Нейропсихология детского возраста
Программа повышения квалификации Нейропсихология детского возраста Пищеварительная болезнь. Колит
Пищеварительная болезнь. Колит Расписание работы врачей консультативно-диагностической поликлиники
Расписание работы врачей консультативно-диагностической поликлиники Алгоритмы ведения пациентов с ХСН и имплантированными СРТ-системами
Алгоритмы ведения пациентов с ХСН и имплантированными СРТ-системами Бронхолегочная дисплазия
Бронхолегочная дисплазия Вторичный и третичный периоды сифилиса. 4 часть. Лекция 7
Вторичный и третичный периоды сифилиса. 4 часть. Лекция 7 Биофармацевтическая характеристика ЛП Коргликон
Биофармацевтическая характеристика ЛП Коргликон Кровотечение. Классификация. Патогенез. Переливание крови. Группа крови
Кровотечение. Классификация. Патогенез. Переливание крови. Группа крови Шизофрения
Шизофрения Планирование и моделирование костно-реконструктивных операций и зубной имплантации
Планирование и моделирование костно-реконструктивных операций и зубной имплантации Болезнь Меньера
Болезнь Меньера Миссия Компании: «Мы делаем здоровый образ жизни» Миссия Компании – «Мы делаем здоровый бизнес» Millenium 2010 D4X My UnitDose ® - ПРОДУКТ БУДУЩЕГО. - презентация_
Миссия Компании: «Мы делаем здоровый образ жизни» Миссия Компании – «Мы делаем здоровый бизнес» Millenium 2010 D4X My UnitDose ® - ПРОДУКТ БУДУЩЕГО. - презентация_ Сочетание болеутоляющего, жаропонижающего, противовоспалительного эффектов
Сочетание болеутоляющего, жаропонижающего, противовоспалительного эффектов Лекарственные средства, влияющие на функцию органов пищеварения
Лекарственные средства, влияющие на функцию органов пищеварения