Содержание
- 2. Актуальность В детском возрасте заболевания дыхательной системы занимают одно из первых мест. Большую роль в этом
- 3. Цель лекции Освещение современных представлений особенностей течения и лечения бронхообструктивного синдрома у детей.
- 4. Задачи. Причины и факторы риска возникновения бронхообструктивного синдрома. Механизмы формирования бронхиальной обструкции у детей. Клинические проявления
- 5. ОПРЕДЕЛЕНИЕ Бронхообструктивный синдром (БОС) – это симптомокомплекс, связанный с нарушением бронхиальной проходимости функционального или органического происхождения.
- 6. В западной литературе в настоящее время этот клинический симптомокомплекс получил название wheezing – синдром свистящего дыхания.
- 7. Распространенность обструктивных состояний дыхательных путей достаточно высока, особенно у детей первых 6 лет жизни, что связано
- 8. Клиника БОС удлиненный выдох; свистящее шумное дыхание (экспираторная одышка, ЧД 50 и более в минуту); приступы
- 9. Предрасполагающие факторы развития БОС Анатомо-физиологические факторы у детей раннего возраста: относительная узость дыхательных путей; гиперплазия железистой
- 10. Факторы преморбидного фона: отягощенный аллергологический анамнез; наследственная предрасположенность к атопии; перинатальная патология; гиперреактивность бронхов; рахит; гипотрофия;
- 11. Факторы окружающей среды: неблагоприятная экологическая обстановка; пассивное курение; вдыхание табачного дыма способствует нарушению мукоцилиарного клиренса, замедляет
- 12. Этиология БОС ОСЛТБ вирусной, вирусно-бактериальной и дифтерийной этиологии. Паратонзиллярный абсцесс, заглоточный абсцесс, эпиглотит, врожденный стридор, гипертрофия
- 13. Пороки развития трахеи, бронхов, РДС, муковисцидоз, бронхопульмональная дисплазия, иммунодефицитные состояния, внутриутробные инфекции. На 2-ом и 3-ем
- 14. Однако основными причинами бронхиальной обструкции у детей являются острый обструктивный бронхит и бронхиальная астма!
- 15. Патогенез бронхиальной обструкции. Зависит от этиологии заболевания. Патогенетические механизмы можно разделить на 2 группы: Функциональные (обратимые).
- 16. Главным фактором патогенеза БОС 1 группы является воспаление, которое у детей может быть как инфекционным, так
- 17. Помимо гистамина, важную роль в патогенез воспаления играют медиаторы 2-ого типа (эйкозаноиды), генерируемые в процессе ранней
- 18. Именно с гистамином, лейкотриенами и противовоспалительными простагландинами связано: усиление проницаемости сосудов, появление отека слизистой оболочки бронхов,
- 19. Поврежденные ткани имеют повышенную чувствительность рецепторов бронхов к внешним воздействиям (вирусная инфекция, поллютанты), что значительно повышает
- 20. Таким образом, патологический процесс приобретает характер «замкнутого круга» и предрасполагает к продолжительному течению обструкции дыхательных путей
- 21. БОС сопровождается увеличением количества секрета в бронхах и повышением его вязкости. Деятельность слизистых и серозных желез
- 22. Отек и гиперсекреция слизистой оболочки дыхательных путей также является одной из причин бронхиальной обструкции. Происходит утолщение
- 23. Бронхоспазм, безусловно, является одной из основных причин БОС у детей старшего возраста. Таким образом, существует несколько
- 24. Группировка бронхообструктивного синдрома Известно около 100 заболеваний, сопровождающихся БОС. Общепринятая классификация отсутствует. Учитывая литературные данные можно
- 25. 2. Заболевания ЖКТ халазия и ахалазия пищевода гастроэзофагальный рефлюкс трахеопищеводный свищ диафрагмальная грыжа 3. Наследственные заболевания
- 26. С практической точки зрения выделяют 4 основные группы причин БОС: инфекционные аллергические обтурационные гемодинамические По длительности
- 27. Критерии тяжести течения БОС свистящие хрипы одышка экспираторного характера цианоз участие вспомогательной мускулатуры в акте дыхания
- 28. Легкий БОС свистящие хрипы при аускультации отсутствие в покое одышки и цианоза показатели газов крови в
- 29. БОС средней степени тяжести одышка экспираторного или смешанного характера в покое цианоз носогубного треугольника втяжение уступчивых
- 30. Тяжелое течение БОС самочувствие ребенка страдает характерно шумное затрудненное дыхание с участием вспомогательной мускулатуры наличие цианоза
- 31. Диагностика бронхообструктивного синдрома При изучении клинико-анамнестических данных необходимо обратить внимание на : перенесенные ранее заболевания; наличие
- 32. При рецидивирующем течении БОС комплекс обследований должен включать: ОАК; обследование на наличие хламидийной, микоплазменной, цитомегаловирусной, герпетической
- 33. Рентгенография грудной полости не является обязательным методом исследования у детей с БОС. Она проводится при: подозрении
- 34. Исследование функции внешнего дыхания при наличии шумного дыхания у детей старше 5-6 лет проводят обязательно. В
- 35. Диагностический алгоритм у ребенка с БОС Установить наличие бронхиальной обструкции. Установить этиологию заболевания, послужившего причиной БОС.
- 36. Дифференциальный диагноз БОС Чаще всего БОС развивается у детей на фоне ОРВИ и является проявлением острого
- 37. При повторных эпизодах БОС на фоне ОРВИ выделяют несколько групп факторов, наиболее часто способствующих рецидивам БОС
- 38. Острый обструктивный бронхит (ОБ) Бронхообструкция при ОБ развивается на 2-4 день ОРИ, уже на фоне выраженных
- 39. Острый бронхиолит Наблюдается у детей до 2-х лет. Чаще всего обусловлен РС-инфекцией. Поражаются мелкие бронхи, бронхиолы
- 40. Клиника : выраженная дыхательная недостаточность: периоральный цианоз, акроцианоз, тахипноэ (в зависимости от возраста) до 60-80-100 в
- 41. Бронхиальная астма У большинства больных манифестирует в периоде раннего детства. Начальные проявления носят обычно характер БОС
- 42. ЛЕЧЕНИЕ БОС ПРИ ОРВИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА Направлено на устранение причины заболевания Лечение БОС при
- 43. Муколитическая и отхаркивающая терапия Целью этой терапии является разжижение мокроты, снижение ее адгезивности и увеличение эффективности
- 44. Назначение комбинированных препаратов, содержащих эфедрин (солутан, бронхолитин) возможно только в редких случаях гиперпродукции обильного жидкого бронхиального
- 45. Таким образом программа муколитической и отхаркивающей терапии строится индивидуально с учетом клиники течения заболевания у каждого
- 46. Антигистаминные препараты Применение антигистаминных препаратов показано только при появлении или усугублении любых аллергических проявлений. Отдается предпочтение
- 47. Бронхолитическая терапия Используют β2- агонисты короткого действия (сальбутамол, фенотерол) – препараты выбора. Препараты высокоселективны, а значит
- 48. Антихолинергические препараты блокируют мускариновые МХ-рецепторы для ацетилхолина. Бронходилатирующий эффект ипратропиума бромида (атровент) развивается через 15-20 минут
- 49. Теофиллины короткого действия в настоящее время принято относить к препаратам второй очереди и назначать при недостаточной
- 50. Противовоспалительная терапия Для лечения БОС тяжелого течения используются ИКС (дексаметазон и будесонид «Пульмикорт»). С 6-ти месячного
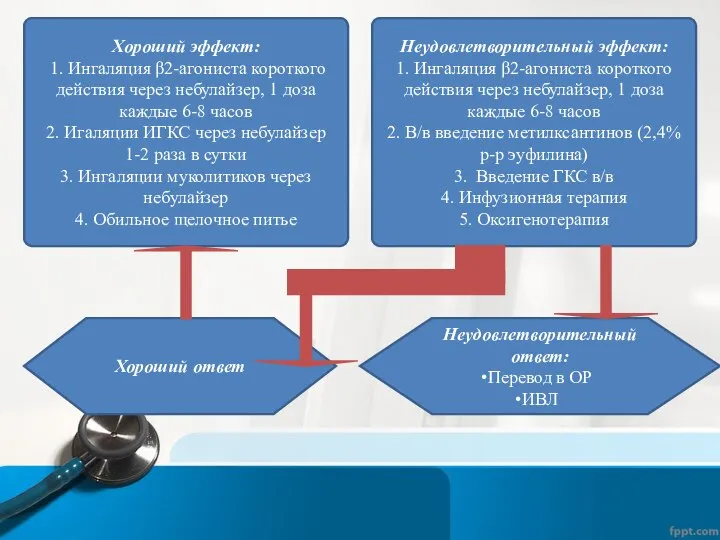
- 51. Алгоритм терапии БОС тяжелого течения у детей 1. Ингаляция β2-агониста короткого действия через небулайзер, 1 доза
- 52. Хороший эффект: 1. Ингаляция β2-агониста короткого действия через небулайзер, 1 доза каждые 6-8 часов 2. Игаляции
- 53. Показания для госпитализации детей с БОС, развившимся на фоне ОРВИ 1. Неэффективность проведенного лечения в домашних
- 54. Выводы 1. Бронхообструктивный синдром у детей встречается часто и протекает тяжело, сопровождаясь признаками выраженной дыхательной недостаточности.
- 56. Скачать презентацию




















































 Портальная гипертензия
Портальная гипертензия Профилактика алкоголизма
Профилактика алкоголизма Медико-биологическая характеристика действия химических факторов окружающей и производственной среды на организм человека
Медико-биологическая характеристика действия химических факторов окружающей и производственной среды на организм человека Ossa membri superioris
Ossa membri superioris Оказание медицинской помощи женщинам в Онежском районе
Оказание медицинской помощи женщинам в Онежском районе Кровеносная система. Кровь (7 класс)
Кровеносная система. Кровь (7 класс) Kirp Dock4 Epas1
Kirp Dock4 Epas1 Аггравация. Отличие симуляции от аггравации
Аггравация. Отличие симуляции от аггравации Наблюдение беременной в женской консультации при физиологической беременности
Наблюдение беременной в женской консультации при физиологической беременности Лекарственное лечение опухолей головы и шеи
Лекарственное лечение опухолей головы и шеи Гломерулонефриты. Воспалительные изменения
Гломерулонефриты. Воспалительные изменения Лучевая диагностика заболеваний зубо-челюстного аппарата
Лучевая диагностика заболеваний зубо-челюстного аппарата Препарат от простуды, полиоксидоний
Препарат от простуды, полиоксидоний Курация больных ГЭРБ (гастроэзофагеальной рефлюксной болезни)
Курация больных ГЭРБ (гастроэзофагеальной рефлюксной болезни) Сестринские технологии в профилактической медицине. Лекция № 6. Методы, технологии и средства укрепления здоровья
Сестринские технологии в профилактической медицине. Лекция № 6. Методы, технологии и средства укрепления здоровья Метеоризм. Профилактика метеоризма
Метеоризм. Профилактика метеоризма От повивальных бабок до современных акушерок
От повивальных бабок до современных акушерок Детский церебральный паралич
Детский церебральный паралич Репродуктивное здоровье человека – составляющая здоровья человека и общества
Репродуктивное здоровье человека – составляющая здоровья человека и общества Грыжи живота
Грыжи живота Негативные факторы техносферы
Негативные факторы техносферы Қазіргі таңдағы оқу-тәрбие үдерісіндегі тәрбие технологиясы
Қазіргі таңдағы оқу-тәрбие үдерісіндегі тәрбие технологиясы Гимнастика для глаз
Гимнастика для глаз CAS технологии. 3D-визуализация для планирования операций в хирургии
CAS технологии. 3D-визуализация для планирования операций в хирургии Тромбофлебит, вена варикозы, панариция, облитерациялық эндоартрит,
Тромбофлебит, вена варикозы, панариция, облитерациялық эндоартрит, Сестринский процесс при инсульте в остром периоде и в периоде реабилитации
Сестринский процесс при инсульте в остром периоде и в периоде реабилитации Физиология женской репродуктивной системы
Физиология женской репродуктивной системы Факторы, влияющие на качество занятия иппотерапией, РВЕ и ОВЕ
Факторы, влияющие на качество занятия иппотерапией, РВЕ и ОВЕ