Слайд 2План
Сиалоз (этиология, клинические проявления, объективный осмотр, диагностика, сиалография,лечение)
Болезнь Микулича
Синдром Шегрена
Слайд 3Сиалоз
Термин "сиалоз" был введен S. Rauch в 1956 г. Под этим термином
объединяются дистрофические заболевания слюнных желез, которые вызваны общими нарушениями в организме и приводящие к патологическим изменениям секреции. Воспалительные изменения в железах рассматриваются как вторичные, которые возникают в результате проникновения инфекции в железу дуктогенным путем (вследствие снижения слюноотделения).
Слайд 4Этиология
В зависимости от причин, которые вызывают дистрофические изменения в больших слюнных железах
сиалозы подразделялись многими учеными на отдельные группы
Классификация A.M. Солнцева и соавт. (1991):
— эндокринные;
— нейрогенные;
— связанные с нарушением питания (алиментарные);
— смешанные;
— неясной этиологии.
Слайд 5Эндокринные сиалозы развиваются при эндокринных заболеваниях, гормональных перестройках и других нарушениях (нарушении

функций половых желез, при сахарном диабете, диффузно - токсическом зобе, при наступлении менопаузы и др.). Нейрогенные сиалозы возникают при остеохондрозе шейного отдела позвоночника, при психической травме, вегетоневрозе, диэнцефальном синдроме и др. В патогенезе важную роль играет вегетативная дисрегуляция, обусловленная преимущественно симпатической частью вегетативной нервной системы.
Слайд 6Алиментарные сиалозы наблюдаются при исхудании, заболеваниях желу-дочно - кишечного тракта (гепатиты, цирроз
печени, колит, панкреатит и др.), при нерациональном голодании и др. Смешанные сиалозы - при сочетании ранее перечисленных этиологических факторов Сиалозы неясной этиологии - причину заболевания, в настоящее время, выяснить не удается. В последние годы выделяется новая группа сиалозов, которые возникают в условиях экологического загрязнения фторидами и радионуклидами (В.И. Митченок, 1996, А.И. Панькевич, 2000).
Слайд 7Клинические проявления
Характеризуются рецидивирующим увеличением чаще околоушных, реже других больших слюнных желез. Припухлость

появляется чаще без видимых причин. Больные обычно это связывают с переохлаждением, перегреванием, приемом пищи, простудными заболеваниями и другими факторами. Припухлость удерживается от нескольких дней до нескольких недель, а затем самостоятельно медленно размеры железы нормализуются.
Частота рецидивов может быть различной (от одного раза в неделю до одного раза в полугодие). Размеры увеличенных слюнных желез варьируют: от малозаметной до резко выраженной припухлости.
Слайд 8В развитии сиалозов B.C. Колесов (1987) выделяет 3 стадии: начальную (стадию гиперсекреции),
клинически выраженную (стадию истощения секретообразования и дистрофических изменений эпителия) и позднюю (стадию липоматоза и фиброза).
Слайд 9Объективный осмотр
Асимметрия лица за счет одностороннего увеличения околоушной железы или наблюдается двустороннее
увеличение околоушных желез. Припухлость обычно безболезненная или малоболезненная.
Кожа в цвете не изменена. В складку кожа берется легко (при небольшой припухлости) и с трудом (при заключительном ее увеличении). Открывание рта свободное. Слизистая оболочка полости рта обычно менее увлажнена и может быть гиперемированной, т.к. большинство больных обращаются к врачу в стадии истощения секретообразования (клинически выраженной стадии сиалоза). Устье выводного протока не изменено. При массировании железы у большинства обследуемых из протока выделяется прозрачная слюна, реже - вязкая слюна с прожилками слизи или хлопьями фибрина, а в некоторых случаях - мутная слюна. Слюноотделение из пораженной железы (или двух желез) снижено.
Слайд 10Диагностика
Установление диагноза основывается на анамнезе, клиническом обследовании больного, результатах сиалографии и сиалометрии,

а также данных морфологического исследования биоптатов слюнных желез. Этим больным необходимо проводить полное обследование для выявления имеющихся заболеваний в других органах и системах.
Слайд 11Сиалография околоушных слюнных желез
Сужение мелких и более крупных протоков, обеднение рисунка паренхимы

железы. Сужение всех выводных протоков обусловлено их сжатием из-за гипертрофии и гиперплазии клеток паренхимы железы. Если на фоне сиалоза в железе развиваются воспалительные изменения, то возможна деформация главного выводного протока и протоков I, II порядков, т.е. развивается сиалодохит . Наряду с этим в железе наблюдаются воспалительные изменения в виде перидуктальных круглоклеточных инфильтратов, а в поздней стадии сиалоза - замещение клеток паренхимы железы жировой или фиброзной тканью с лимфо –плазмоклеточной инфильтрацией.
Слайд 12Лабораторные анализы крови и мочи без особых изменений. При обострении воспалительных явлений
наблюдается нейтрофилез, ускорение СОЭ и др.
Слайд 13Лечение
Лечение больных сиалозом должно быть, в первую очередь, направлено на ликвидацию того
заболевания, которое явилось причиной развития (этиотропное) дистрофических изменений в железе (гормональных, нейрогенных и т.д.). То есть, лечение больных сиалозом должно проводиться в содружестве с эндокринологом, невропатологом, гинекологом, терапевтом или другим специалистом.
Лечение стоматолога симптоматическое и заключается в том, чтобы повысить слюноотделительную функцию железы, т.е. направлено на борьбу с ксеростомией (сухостью во рту) и ее последствиями.
Слайд 14Для нормализации слюноотделения используют иглоукалывание, гальванизацию и электрофорез новокаина (гидрокортизона, йода, галантамина

и др.) на область слюнных желез. В нашей клинике, в течение многих лет, для улучшения слюновыделительной функции больших слюнных желез при сиалозе используют блокады (с анестетиками) верхнего шейного и звездчатого ганглиев шеи. Слюноотделение нормализуется на срок в 6-8 месяцев, а затем курс блокад повторяют.
В комплексе лечебных мероприятий включают противовоспалительную терапию (салол, уротропин и др.), ингибиторы протеаз (Л.Д. Чулак, 1983). При сиалозах, которые вызваны экологическими факторами загрязнения (фториды, радионуклиды) В.И. Митченок (1996) рекомендует применять комплекс медикаментов из вилозена, спленина, оротата калия, нуклеината натрия, токоферола ацетата и прополиса, т.к. эти препараты совместимы и взаимно потенцируют антитоксичное, радиопротекторное, антиоксидантное и другие действия.
Слайд 15Хирургическое лечение
Лечение сиалозов многообразно, но не всегда приводит к полному выздоровлению. Поэтому
в поздней стадии заболевания могут появиться показания для применения хирургического метода лечения (субтотальной или тотальной паротидэктомии с сохранением ветвей лицевого нерва, экстирпации выводного протока околоушной железы).
Слайд 16Болезнь (синдром) Микулича
Болезнь Микулича - сочетанное увеличение слезных и всех слюнных желез.
Синдром Микулича - сочетанное
увеличение слезных и всех слюнных желез при лейкозе, лимфогранулематозе, туберкулезе, сифилисе, эндокринных нарушениях.
Причина – нейротрофические, эндокринные и аутоиммунные нарушения.
Слайд 17Болезнь (синдром) Микулича
Клиническая картина.
· Характерно припухание крупных и мелких слюнных желез, а также

слезных желез. Припухшие железы плотны, безболезненны, кожа, покрывающая их, в цвете не изменена.
· Уменьшение количества слюны в полости рта отмечается в поздней стадии.
· Течение болезни может осложниться воспалительным процессом, появляются признаки сиалоаденита.
Слайд 18Болезнь (синдром) Микулича
Лечение.
· При синдроме Микулича – лечение совместно с гематологом, ревматологом, окулистом,
онкологом.
· Применяется рентгенотерапия.
· При наличии воспалительных явлений – лечение сиалоаденита.
Слайд 19Синдром Шегрена.
Синдром Шегрена - признаки нарушения функции всех желез внешней секреции возникают
при системной красной волчанке, системной склеродермии, ревматоидном полиартрите и других аутоиммуиных заболеваниях.
Болезнь Шегрена - при клинической картине поражения внешнесекреторных желез, характерной для сухого синдрома, наличии иммунологических нарушений, выявляемых по данным иммунограммы, у больных отсутствуют признаки аутоиммунных заболеваний.
Слайд 20Синдром Шегрена.
Клиника
· Жалобы на общую слабость, быструю утомляемость, сухость полости рта, периодически развивающееся

воспаление околоушных желез.
· Сухость глаз, светобоязнь, чувство песка в глазах, увеличение околоушных и редко поднижнечелюстных желез.
· Больные могут находиться на учете у ревматолога по поводу заболевания суставов, системной красной волчанки или склеродермии.
· У некоторых больных выявлены жалобы, характерные для паренхиматозного паротита и лишь спустя несколько лет выявлялась болезнь Шегрена.
· Изменения в крови: увеличение СОЭ, иногда до 60—70 мм/ч, диспротеинемия с гипер-гаммаглобулинемией, сдвиги при печеночных осадочных пробах, иммунологические данные: повышение содержания иммуноглобулинов трех классов, характерно выявление антинуклеарных и ревматических факторов, повышение содержания серомукоидных белков в слюне.
Слайд 21Синдром Шегрена.
· Лечение болезни и синдрома Шегрена должно проводиться в ревматологической клинике.
· Базисную терапию,
показанную при аутоиммунном процессе, ревматологи назначают в зависимости от его активности.
· Проведение симптоматической, а иногда и патогенетической терапии специалистами различного профиля: офтальмологами, стоматологами, невропатоло-гами, гинекологами, эндокринологами.
· Воздействие на слюнную железу: димексид, новокаиновые блокады, физиолечение.




















 Психопатологическая семиотика
Психопатологическая семиотика Временное руководство ISTH по распознаванию и лечению коагулопатии при COVID-19
Временное руководство ISTH по распознаванию и лечению коагулопатии при COVID-19 Закономерности изменчивости. Синдром Дауна
Закономерности изменчивости. Синдром Дауна Брюшной тиф. Шигеллёз. Сестринское дело
Брюшной тиф. Шигеллёз. Сестринское дело Менингит. Клинические проявления
Менингит. Клинические проявления Физиология высшей нервной деятельности. Речь
Физиология высшей нервной деятельности. Речь Рак печени
Рак печени Дезинфекционные мероприятия. Методы и средства дезинфекции
Дезинфекционные мероприятия. Методы и средства дезинфекции Основы медицинских знаний и оказание первой медицинской помощи
Основы медицинских знаний и оказание первой медицинской помощи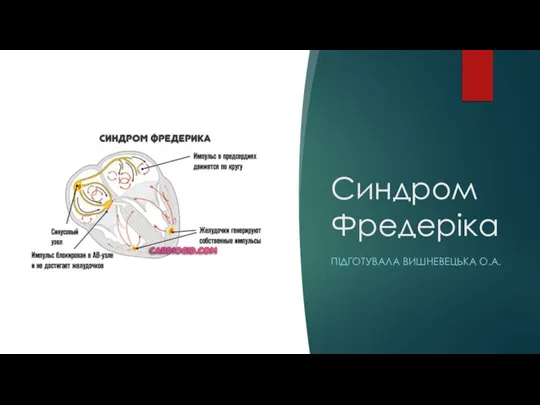 синдром фредеріка
синдром фредеріка Выбор В мире психозов. Побочные эффекты
Выбор В мире психозов. Побочные эффекты Острый и хронический миелолейкоз – сходства и различия
Острый и хронический миелолейкоз – сходства и различия Прогрессирующие мышечные дистрофии
Прогрессирующие мышечные дистрофии איברי הגוף
איברי הגוף Современные подходы к диагностике и лечению рака кожи
Современные подходы к диагностике и лечению рака кожи Геронтология и гериатрия: основные понятия. Лекция 1
Геронтология и гериатрия: основные понятия. Лекция 1 Профилактика ожирения у детей и подростков
Профилактика ожирения у детей и подростков Диспансеризция детей от 1 года до 3 лет
Диспансеризция детей от 1 года до 3 лет История студенческого научного кружка кафедры анатомии человека
История студенческого научного кружка кафедры анатомии человека Сексологія. Контрацепція
Сексологія. Контрацепція Оздоровительная техника ицзиньцзин
Оздоровительная техника ицзиньцзин Автомобильная травма
Автомобильная травма ВИЧ и СПИД
ВИЧ и СПИД КТ, МРТ, радіонуклідна діагностика молочної залози
КТ, МРТ, радіонуклідна діагностика молочної залози Основные типы кожи
Основные типы кожи Музыка как психотерапевтическое средство
Музыка как психотерапевтическое средство Паповирусы. Папилломавирусы человека
Паповирусы. Папилломавирусы человека Криомассаж и криопроцедуры
Криомассаж и криопроцедуры