Содержание
- 2. Строение женских половых органов Необходимо знать строение женских половых органов, их основное назначение, те изменения, которые
- 4. Женский таз 1 -- крестец; 2 -- крыло подвздошной кости; 3 -- передневерхняя ость; 4 --
- 6. Исследование таза При нормальных размерах и форме таза ромб приближается к квадрату, при неправильном тазе форма
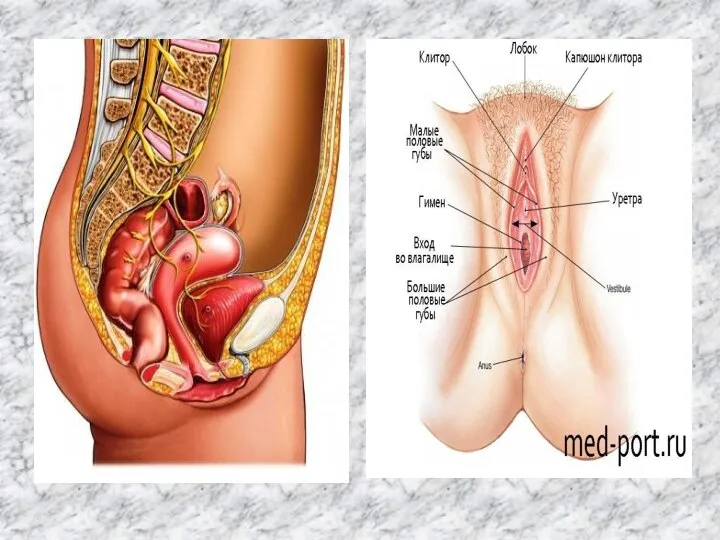
- 7. Строение женских половых органов Половые органы делятся на наружные и внутренние. К наружным половым органам относятся:
- 9. Большие половые губы (labia majora pudendi) -- две продольные складки кожи, ограничивающие с боков половую щель.
- 10. Малые половые губы (labia minora pudendi) -- вторая пара продольных кожных складок. Они располагаются кнут-ри от
- 11. Влагалище (vagina, colpos) -- растяжимая мышечно-фиброзная трубка длиной около 10 см. Оно несколько изогнуто, выпуклость обращена
- 12. В области углов основания матки в ее полость открываются маточные трубы. На границе между телом матки
- 13. Края воронки снабжены многочисленными отростками различной длины и формы (бахромки). Одна из бахромок тянется в складке
- 15. СПОСОБ ДИАГНОСТИКИ ОПУХОЛЕЙ МАТКИ Способ может быть использован в медицине, а именно в диагностике доброкачественных опухолей
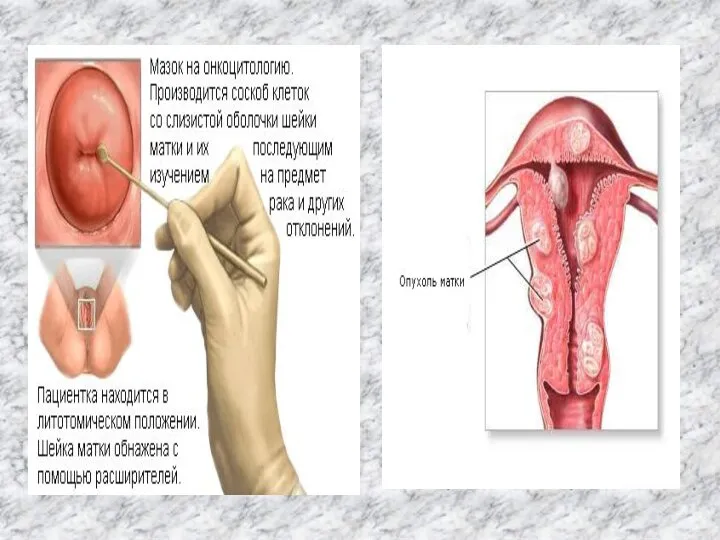
- 17. Доброкачественные опухоли матки (миомы, фибромиомы) являются одной из самых распространенных опухолевых процессов в матке, встречающиеся практически
- 19. Указанныйспособ ультразвуковой диагностики доброкачественныхопухолей матки имеет в своей основе УЗИ матки в 1-й или 2-й фазах
- 20. 3. значительные трудности в дифференциальной ультразвуковой диагностике субсерозных миоматозных узлов и плотных опухолей яичников, прилежащих к
- 22. Скачать презентацию
Слайд 2 Строение женских половых органов
Необходимо знать строение женских половых органов, их
Строение женских половых органов
Необходимо знать строение женских половых органов, их

Костный таз образует родовой канал, по которому происходит движение плода. Неблагоприятные условия внутриутробного развития, заболевания, перенесенные в детском возрасте и в период полового созревания, могут привести к нарушению строения и развития таза. Таз может быть деформирован в результате травм, опухолей и другой патологии.
Слайд 4 Женский таз
1 -- крестец; 2 -- крыло подвздошной кости; 3
Женский таз
1 -- крестец; 2 -- крыло подвздошной кости; 3

Верхние и нижние ветви лобковых костей спереди соединяются друг с другом посредством хряща, образуя малоподвижное соединение, что позволяет несколько растянуться ему при беременности, увеличивая таким образом объем таза.
Крестец и копчик, состоящие из отдельных позвонков, образуют заднюю стенку таза.
Различают большой и малый таз.
Слайд 6 Исследование таза
При нормальных размерах и форме таза ромб приближается к
Исследование таза
При нормальных размерах и форме таза ромб приближается к

Тазовое дно, образованное тремя слоями мышц и фасциями является опорой для внутренних половых органов и других органов брюшной полости. Несостоятельность мышц тазового дна может привести к выпадению половых органов, мочевого пузыря, прямой кишки.
Слайд 7 Строение женских половых органов
Половые органы делятся на наружные и внутренние.
Строение женских половых органов
Половые органы делятся на наружные и внутренние.

Наружные половые органы принято считать органами полового чувства.
Лобок (mons pubis) -- представляет собой богатое подкожным жиром возвышение, располагающееся спереди и выше лобкового сочленения.
Верхней границей лобка является поперечная кожная бороздка -- надлобковая складка, справа и слева от лобка -- паховые складки, кзади лобок сливается с большими половыми губами. Лобок покрыт волосами. Рост волос на лобке связан с деятельностью яичников и коры надпочечников.
Слайд 9 Большие половые губы (labia majora pudendi) -- две продольные складки кожи,
Большие половые губы (labia majora pudendi) -- две продольные складки кожи,

Внутренняя поверхность покрыта нежной розовой кожицей. Пространство между большими половыми губами называется половой щелью.
В толще половых губ заложены железы преддверия -- бартолиновы, вырабатывающие секрет. Железы располагаются в толще задних отделов больших губ, их выводные протоки открываются в борозде, образованной малыми половыми губами и плевой.
Пространство между задней спайкой и заднепроходным отверстием называется промежностью. Она представляет собой мышечно-фасциальную пластинку, покрытую снаружи кожей; на коже промежности заметна линия, идущая от задней спайки до заднего прохода -- шов промежности. Высота промежности снаружи 3--4 см. По направлению вглубь промежность сужается, так как влагалище и прямая кишка приближаются друг к другу.
Слайд 10 Малые половые губы (labia minora pudendi) -- вторая пара продольных кожных
Малые половые губы (labia minora pudendi) -- вторая пара продольных кожных

Клитор (clitoris) -- небольшое конусовидное образование, состоящее из 2 пещеристых тел
Преддверие влагалища (vestidulum vaginal) -- пространство, ограниченное спереди клитором, сзади задней спайкой половых губ, с боков внутренней поверхностью малых половых губ. Преддверия является плева (ее остатки). В преддверии открывается наружное отверстие мочеиспускательного канала, выводные протоки больших желез.
Девственная плева (humer) -- соединительно-тканная перепонка, закрывает вход во влагалище у девственниц.
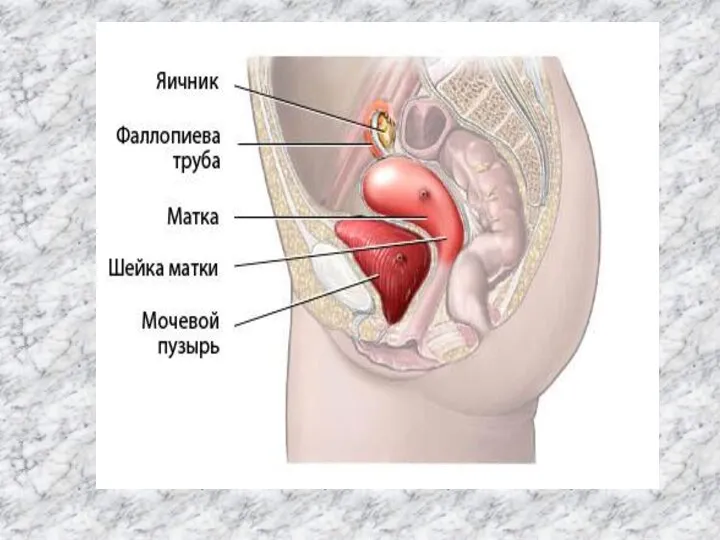
К внутренним половым органам относятся: влагалище, матка и придатки матки (маточные трубы и яичники). Они являются органами деторождения.
Слайд 11 Влагалище (vagina, colpos) -- растяжимая мышечно-фиброзная трубка длиной около 10 см.
Влагалище (vagina, colpos) -- растяжимая мышечно-фиброзная трубка длиной около 10 см.

Стенки влагалища состоят из трех оболочек: наружная (плотная соединительная ткань), средняя (тонкие мышечные волокна, идут в разных направлениях) и внутренняя (слизистая оболочка, покрытая множественными поперечными складками, которые наиболее всего выражены в детородном возрасте).
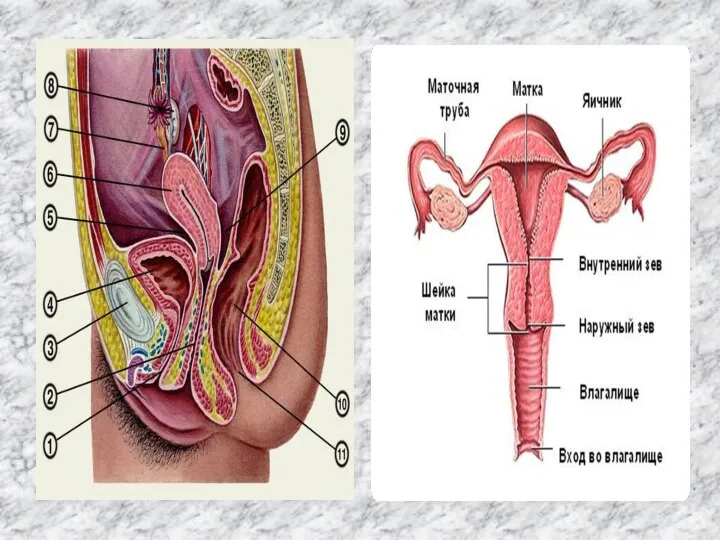
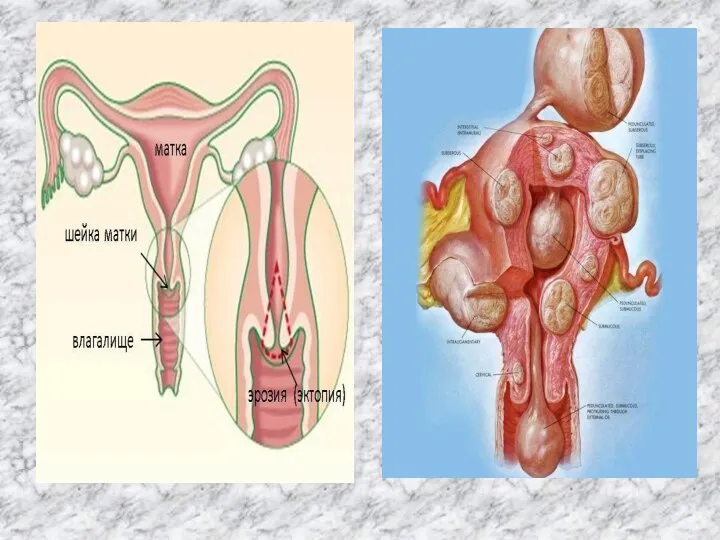
Матка (uterus) -- непарный полый орган, располагающийся в малом тазу между мочевым пузырем (спереди) и прямой кишкой (сзади). Длина матки колеблется от 6,0 до 7,5 см, из которых на шейку матки приходится 2,5-3 см. Ширина в области дна -- 4-5,5 см, толщина стенок -- 1-2 см. Матка спереди назад имеет форму сплющенной груши. В ней различают дно, тело и шейку.
Дно матки -- верхняя часть, выступающая выше уровня вхождения в матку маточных труб. Тело матки имеет треугольное очертание, суживаясь постепенно по направлению к шейке. Шейка является продолжением тела. В ней различают влагалищную часть и верхний отрезок, примыкающий к телу. Внутри шейки матки проходит цервикальный канал, открывающийся во влагалище наружным, а в полость матки - внутренним зевом.
Слайд 12 В области углов основания матки в ее полость открываются маточные трубы.
В области углов основания матки в ее полость открываются маточные трубы.

Маточные трубы отходят от боковых поверхностей дна матки с обеих сторон (tuba uterina, tuba Fallopii). Это парный трубчатый орган длиной 10-12 см. Трубы заключены в складку брюшины, составляющую верхнюю часть широкой маточной связки и носящую название «брыжейка трубы». Маточная труба имеет следующие отделы: маточная часть (в толще матки), перешеек (в складке брюшины) и ампула маточной трубы (расширенная часть трубы, обращенная в брюшную полость). Концы трубы называются воронкой трубы.
Слайд 13 Края воронки снабжены многочисленными отростками различной длины и формы (бахромки). Одна
Края воронки снабжены многочисленными отростками различной длины и формы (бахромки). Одна

Яичники (ovarium) -- парный орган, являющийся женской половой железой. Это овальное тело длиной 2,5 см, шириной 1,5 см, толщиной 1 см. В нем различают две поверхности и два полюса. Верхний край яичника, закругленный, обращен к маточной трубе. Один полюс яичника соединен с маткой собственной связкой. Второй полюс обращен к боковой стенке таза. Свободный край яичника смотрит в брюшную полость. Другим краем яичник прикреплен к заднему листку широкой связки. В яичнике имеется корковый и мозговой слои. В корковом слое созревают фолликулы, в мозговом проходят сосуды и нервы. Сверху яичник окутан эпителиальным покровом, под которым расположена белочная оболочка.
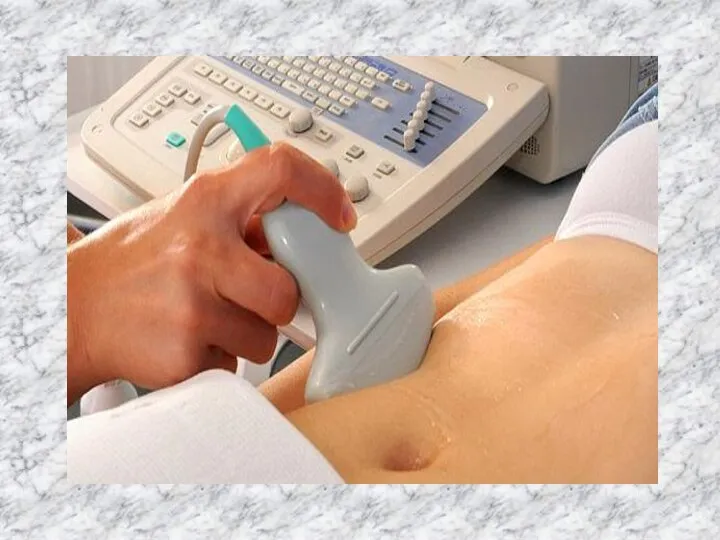
Слайд 15 СПОСОБ ДИАГНОСТИКИ ОПУХОЛЕЙ МАТКИ
Способ может быть использован в медицине, а именно в диагностике доброкачественных опухолей матки (миом, фибромиом).
СПОСОБ ДИАГНОСТИКИ ОПУХОЛЕЙ МАТКИ
Способ может быть использован в медицине, а именно в диагностике доброкачественных опухолей матки (миом, фибромиом).

Изобретение относится к медицине, а именно к диагностике доброкачественных опухолей матки (миом, фибромиом) путем ее ультразвукового исследования, и может быть использовано для повышения точности и надежности ультразвуковой диагностикидоброкачественных опухолей матки (миом, фибромиом).
Слайд 17 Доброкачественные опухоли матки (миомы, фибромиомы) являются одной из самых распространенных опухолевых процессов в матке, встречающиеся практически у
Доброкачественные опухоли матки (миомы, фибромиомы) являются одной из самых распространенных опухолевых процессов в матке, встречающиеся практически у

Слайд 19 Указанныйспособ ультразвуковой диагностики доброкачественныхопухолей матки имеет в своей основе УЗИ матки в 1-й или 2-й фазах менструального цикла
Указанныйспособ ультразвуковой диагностики доброкачественныхопухолей матки имеет в своей основе УЗИ матки в 1-й или 2-й фазах менструального цикла

1. удаленность от ультразвукового датчика отдельных участков тела матки, в частности, задней ее стенки или дна ретрофлексированной матки, может вследствие неоднородности акустического строения этих участков, привести при УЗИ матки вне ее сократительной активности как к ложноположительным, так и к ложноотрицательным результатам диагностики доброкачественных опухолей матки, особенной миом (фибромиом) субсерозной и субсерозно-интрамуральной локализации;
2. затруднена ультразвуковая диагностика позадиматочных миоматозных узлов, имеющих нередко эхонегативную внутреннюю структуру, напоминающую жидкостные образования. При этом опять-таки отсутствие сократительной активности матки в момент ееультразвукового исследования не позволяет достоверно контурировать предполагаемый миоматозный узел по задней стенке матки;
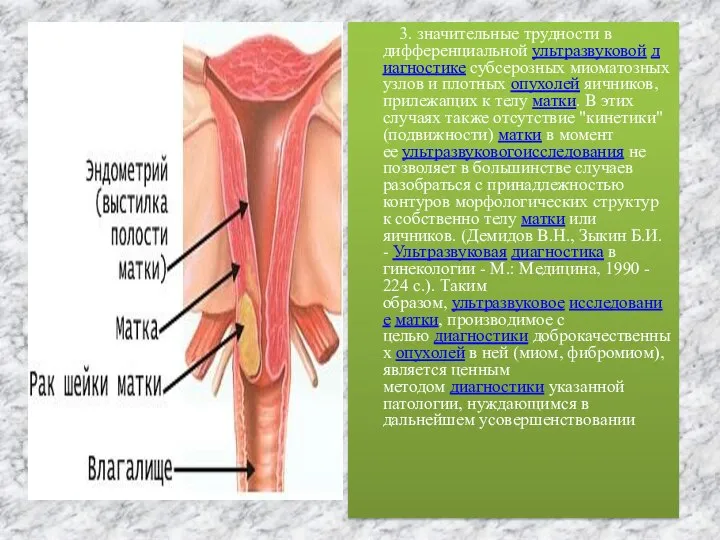
Слайд 20 3. значительные трудности в дифференциальной ультразвуковой диагностике субсерозных миоматозных узлов и плотных опухолей яичников, прилежащих к
3. значительные трудности в дифференциальной ультразвуковой диагностике субсерозных миоматозных узлов и плотных опухолей яичников, прилежащих к
 Беттің және ауыз қуысы жұмсақ тіндерінің қатерсіз ісіктері
Беттің және ауыз қуысы жұмсақ тіндерінің қатерсіз ісіктері Введение в нейробиологию
Введение в нейробиологию Органы выделения
Органы выделения Гипертонический синдром
Гипертонический синдром ДДСҰ денсаулықты қорғау және нығайту саласындағы бағдарламалары
ДДСҰ денсаулықты қорғау және нығайту саласындағы бағдарламалары Врожденные пороки развития. Лекция 4
Врожденные пороки развития. Лекция 4 Спазмофилия
Спазмофилия Atos BullSequana S and Edge for Retail and Transport
Atos BullSequana S and Edge for Retail and Transport Клиническая фармакология стероидных и нестероидных противовоспалительных препаратов
Клиническая фармакология стероидных и нестероидных противовоспалительных препаратов Методы тренировок мыщц кистей и предплечий в гиревом спорте
Методы тренировок мыщц кистей и предплечий в гиревом спорте Упражнения для укрепления мышц
Упражнения для укрепления мышц Правильная осанка - залог здоровья
Правильная осанка - залог здоровья Роль гистохимических маркеров в диагностике рака шейки матки
Роль гистохимических маркеров в диагностике рака шейки матки Патологии зубочелюстной области и их роль в возникновении заболеваний внутренних органов
Патологии зубочелюстной области и их роль в возникновении заболеваний внутренних органов Панариций. Лечение заболевания
Панариций. Лечение заболевания Переломы корней зубов у детей
Переломы корней зубов у детей Неорганизованный и организованный мочевые осадки. Микроскопические элементы организованного и неорганизованного мочевых осадков
Неорганизованный и организованный мочевые осадки. Микроскопические элементы организованного и неорганизованного мочевых осадков Макролиды
Макролиды Правила хранения пахучих и красящих лекарственных средств
Правила хранения пахучих и красящих лекарственных средств Интубация. Техническое оснащение
Интубация. Техническое оснащение Терминальные состояния. Клиническая смерть
Терминальные состояния. Клиническая смерть Дерматомикозы. Збудник
Дерматомикозы. Збудник Семиотика
Семиотика Первая помощь при кровотечениях
Первая помощь при кровотечениях Витамин А. Ретинол
Витамин А. Ретинол Уход за зубами
Уход за зубами Болезнь Унферрихта — Лундборга
Болезнь Унферрихта — Лундборга Терапия СД 1 типа. Инсулинотерапия
Терапия СД 1 типа. Инсулинотерапия