Слайд 2Инсульт
- это острое нарушение мозгового кровообращения с внезапным развитием очаговых и

общемозговых нарушений, с возможным расстройством сознания и стойким дефицитом функций мозга, продолжительностью более 24 часов или приводящее к смерти.
это состояние, при котором в результате прекращения поступления крови в головной мозг из-за закупорки артерии или излития крови через разрыв стенки сосуда происходит повреждение или гибель нервных клеток;
это быстро развивающееся нарушение мозгового кровообращения, с одновременным повреждением ткани мозга и расстройством его функций.
Это быстро развивающийся клинический синдром очагового (или генерализованного – при субарахноидальном кровотечении) нарушения функций мозга вследствие причины цереброваскулярного происхождения, длящийся более 24 часов или приводящий к смерти при отсутствии иных явных причин этого синдрома.
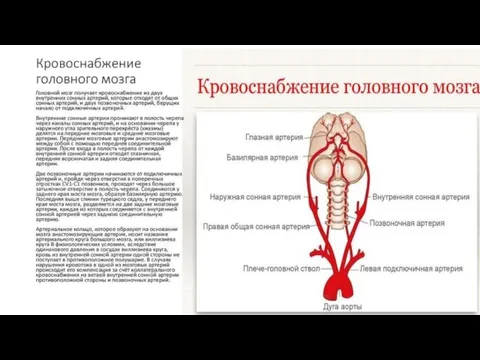
Слайд 4Виллизиев круг-Артериальный круг головного мозга, расположенный в основании головного мозга и обеспечивающий компенсацию
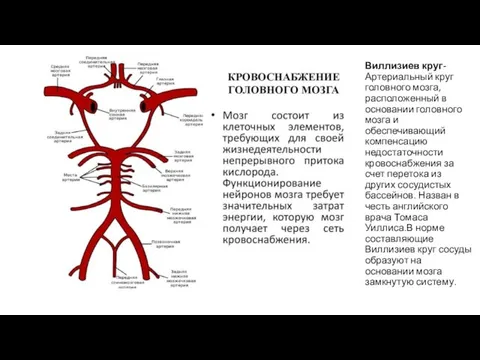
недостаточности кровоснабжения за счет перетока из других сосудистых бассейнов. Назван в честь английского врача Томаса Уиллиса.В норме составляющие Виллизиев круг сосуды образуют на основании мозга замкнутую систему.
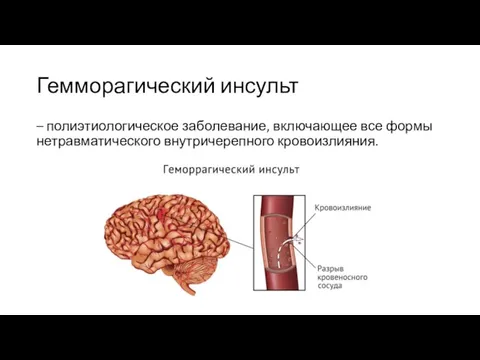
Слайд 5Гемморагический инсульт
– полиэтиологическое заболевание, включающее все формы нетравматического внутричерепного кровоизлияния.
Слайд 6Этиология
Первичные кровоизлияния в мозг наиболее часто связаны:
-с артериальной гипертензией
-с церебральной

амилоидной ангиопатией
При вторичном внутримозговом кровоизлиянии гематома возникает вследствие следующих причин:
-разрыва внутричерепных аневризм и артерио-венозных мальформаций;
-коагулопатий (ятрогенные коагулопатии и тромбоцитопении, при лейкемии, циррозе печени и заболеваниях крови);
-васкулопатий (септический или микотический артериит);
-кровоизлияний в опухоль.
Слайд 7Основными причинами возникновения и развития геморрагического инсульта может быть:
гипертоническая болезнь 2 или 3 стадии;
нарушения эндокринной

системы (заболевания щитовидной железы, аденома гипофиза);
системные заболевания соединительной ткани;
болезни крови (гемофилия, тромбоцитопения);
авитаминоз;
интоксикации;
врожденна ангиома.
На фоне перечисленных заболеваний эндотелий (стенки мозговых сосудов) функционирует с нарушениями, которые усиливают проницаемость сосудов головного мозга. В результате высокого артериального давления происходит большая нагрузка на эндотелий и наблюдается образование аневризм и микроаневризм.
Слайд 8Факторы риска
гипертензия;
абдоминальное ожирение;
дислипидемия;
низкая ФН;
курение;
длительные изнуряющие диеты;
заболевания вегетососудистой системы;
сахарный диабет;
злоупотребление алкоголем;
нервные перенапряжения;
стрессы или депрессии.

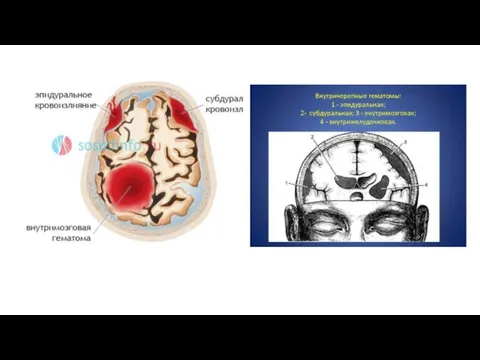
Слайд 9Классификация кровоизлияний
Кровоизлияние на периферии мозга или непосредственно в его тканях;
Вентрикулярное кровоизлияние: наблюдается в боковых желудочках

головного мозга;
Субарахноидальное кровоизлияние: локализуется в пространстве между твердой, мягкой и паутинной оболочкой головного мозга;
Комбинированный инсульт: распространяется сразу на несколько областей мозга.
Можно выделить периферическое кровоизлияние и внутримозговое. Второе намного опаснее и провоцирует образование гематом, отек мозга и отмирание поврежденных тканей головного мозга.
Слайд 12Патогенез
Существуют два механизма развития кровоизлияния: по типу гематомы и по типу

диапедезного пропитывания. Кровоизлияния по типу гематомы встречаются в 85% случаев, имеют типичную локализацию в подкорковых ядрах, полушариях мозга и мозжечке. При данном типе кровоизлияния излившаяся кровь раздвигает мозговое вещество, что сопровождается перемещением отдельных участков мозга. В связи с этим, в первые часы не происходит значительного разрушения мозгового вещества. Продукты распада кровоизлияния вызывают развитие цитотаксического, а после нарушения гематоэнцефалического барьера и вазогенного отека. Развивается воспалительная реакция, апоптоз и некроз нервной ткани в перигематомной области. Формирование перигематомного отека усиливает сдавление, дислокацию головного мозга.
Кровоизлияния по типу диапедеза встречаются значительно реже, являясь чаще всего следствием системных изменений сосудистой стенки и увеличения ее проницаемости и/или системных изменений гемостаза. Такие кровоизлияния чаще имеют небольшие размеры и располагаются преимущественно в таламусе или варолиевом мосту.
Слайд 13Клиника
Признаки геморрагического инсульта подразделяются на две группы:
- Очаговые: когда симптоматика зависит

от месторасположения очага заболевания (где находился сосуд в момент разрыва) и пораженных структур головного мозга.
- Общемозговые, связанные с нарушением гемодинамики. Общемозговая симптоматика включает в себя сильные головные боли, ощущение тошноты и рвоту, головокружения, нарушения сознания.
Слайд 14Критерии диагноза геморрагический инсульт:
- клиническая картина заболевания: остро возникшая очаговая и менингеальная

симптоматика
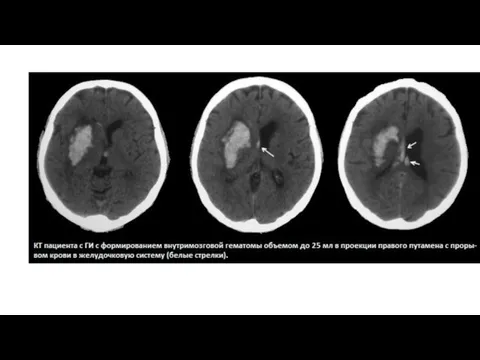
данные нейровизуализации (предпочтительна компьютерная томография): внутримозговая гематома, не связанная с травмой
При подозрении на вторичный характер геморрагического инсульта, в том числе и у страдающих артериальной гипертонией, требуется установление возможных причин кровоизлияния (коагулопатия (в т.ч. лекарственная), васкулопатия, эклампсия, заболевания крови и др.).
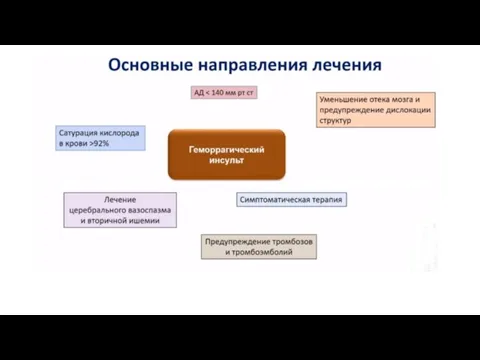
Слайд 15Лечение ГИ
Гемостатики (дицинон)
Стимулирует образование тромбоцитов и их выход из костного мозга. Гемостатическому

действию, обусловленому активацией формирования тромбопластина в месте повреждения мелких сосудов и снижением образования в эндотелии сосудов простациклина PgI2, способствует повышению адгезии и агрегации тромбоцитов, что, в конечном счете, приводит к остановке или уменьшению кровоточивости. Увеличивает скорость образования первичного тромба и усиливает его ретракцию, практически не влияет на концентрацию фибриногена и протромбиновое время.
Вводят в/в 2—4 мл 12,5% р-ра, затем через каждые 4-6 ч по 2 мл.
Слайд 16Лечение
Догоспитальный этап:
Важной задачей догоспитального этапа является сбор анамнеза (время появления и

изменение симптоматики, сопутствующие заболевания, принимаемые лекарства).
Помощь пациентам на догоспитальном этапе сводится к поддержанию проходимости дыхательных путей, стабилизации показаний гемодинамики и максимально быстрой транспортировке в ближайший сосудистый центр. Пациентов без жизнеугрожающих состояний, по возможности, необходимо транспортировать в центр, оказывающий высокоспециализированную медицинскую помощь. Это связано с необходимостью проведения контрастных исследований церебрального русла для определения причин инсульта, а также значительным количеством пациентов, которым может потребоваться хирургическая помощь.
Слайд 18Стационарная помощь
Задачи:
Коррекция респираторных нарушений
Пациенты должны находиться под пульсоксиметрическим мониторингом. Сатурация крови кислородом

должна быть не ниже 92%.
Если выявлена гипоксия, следует наладить оксигенотерапию: 2–4 литра кислорода через носовые канюли.
Пациентам с тахипноэ более 32 или менее 12 в минуту, выраженной гипоксемией (pO2 < 60 мм. рт. ст. в артериальной крови) или гиперкапнией (pСO2 > 50 мм. рт. ст. в артериальной крови при отсутствии ХОБЛ), со снижением уровня сознания менее 9 баллов по шкале комы Глазго необходимо выполнить интубацию трахеи и проводить искусственную вентиляцию легких для обеспечения нормального газового состава крови.
Слайд 19Контроль артериального давления
Согласно рекомендациям по лечению артериальной гипертензии, приятым в августе 2018

года на конгрессе Европейского общества кардиологов в Мюнхене пациентам с острым внутримозговым кровоизлиянием немедленное снижение АД не рекомендовано при систолической артериальной гипертензии <220 мм. рт. ст. Пациентам с ВМК и уровнем систолической артериальной гипертензии ≥220 мм. рт. ст. целесообразно осторожное снижение АД посредством внутривенной гипотензивной терапии с целью его снижения <180 мм. рт. ст.
Таким образом, оптимальное целевое артериальное давление при ГИ не установлено, однако приемлемым считается уровень САД 140 — 160 мм рт. ст. Из доступных в России препаратов для контроля за артериальным давлением, рекомендовано применение эналаприла. За рубежом используются бета-блокаторы и антагонисты кальция. Выбор препарата должен учитывать скорость наступления и продолжительность эффекта, способ введения (болюсно или в виде инфузии), сопутствующие заболевания, потенциальные нежелательные явления и опыт применения в конкретном учреждении.
Слайд 20Контроль внутричерепного давления
Повышенное внутричерепное давление (ВЧД) при ВМК является следствием давления гематомы

или масс-эффекта вследствие окружающего отёка. Развивающаяся при ВМК гидроцефалия может быть дополнительным фактором повышения ВЧД и повреждения мозга, которые приводят к углублению неврологического дефицита. Базовые мероприятия должны проводиться всем пациентам с ВМК.
Базовая терапия
- Подъём головной части кровати на 30 градусов.
- Лёгкая седация, обеспечивающая комфортное состояние пациента.
- По возможности, отказ от удерживателей эндотрахеальных трубок или фиксирующих устройств, которые могут сдавливать шейные вены.
- Использование для возмещения дефицита жидкости физиологического раствора и отказ от введения гипотонических растворов.
Повышение ВЧД или жизнеугрожающий масс-эффект поддаются лечению гипертоническим раствором хлорида натрия или маннитолом. Лечение проводится с целью достижения гиперосмолярности плазмы чтобы устранить избыточное накопление воды в мозговой ткани.
Доза маннитола 0,25 – 1,5 г/кг.
Доза гипертонического хлорида натрия для 3% раствора составляет 4 мл/кг, для 10% - 0,5 мл/кг
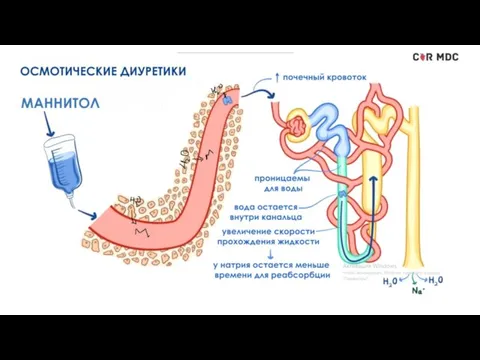
Слайд 21Маннитол (осмотический диуретик)
Осмотический диуретик. Повышая осмотическое давление плазмы и фильтрации без последующей

канальцевой реабсорбции, приводит к удерживанию воды в канальцах и увеличению объема мочи. Повышая осмолярность плазмы, вызывает перемещение жидкости из тканей (в частности, глазного яблока, головного мозга) в сосудистое русло. Вызывает выраженный диуретический эффект, при котором наблюдается выведение большого количества осмотически свободной воды, а также натрия, хлора, без существенного выведения калия. Вызывает повышение ОЦК.
Механизм действия маннитола заключается в повышении осмотического давления крови, увеличении почечного кровотока и осмолярности фильтрата, уменьшении реабсорбции воды и ионов натрия в проксимальном канальце, нисходящей части петли Хенле и собирательных трубочках.
Слайд 23«Терапия отчаяния»
Погружение больного в медикаментозную кому целесообразно лишь в случае неэффективности дренирования

спинномозговой жидкости и осмотической терапии. Медикаментозная кома уменьшает церебральный кровоток и снижает ВЧД.
Слайд 24Терапия миорелаксантами
Иногда для снижения ВЧД у пациентов, которые не отвечают на аналгезию

и седацию применяется терапия миорелаксантами, поскольку мышечная активность может способствовать повышению ВЧД посредством повышения внутригрудного давления, что уменьшает отток венозной крови из головного мозга. Недостатком терапии миорелаксантами является повышенный риск пневмонии и сепсиса. Помимо этого, оценка неврологического статуса у обездвиженного пациента становится невозможной.
Гипервентиляция
Гипервентиляция вызывает быстрое снижение ВЧД, вызывая сужение церебральных сосудов. Целевое значение PaCO2 >30 — 35 мм рт. ст. Более агрессивная гипервентиляция (PaCO2 26–30 мм рт. ст. ) может приводить к ишемии головного мозга, что ухудшает исход. Однако, эффект гипервентиляции на ВЧД продолжается несколько минут. Таким образом, применение гипервентиляции остаётся терапией резерва в тех случаях, когда другое лечение было проведено в полном объёме. Указанный метод лечения может применяться в качестве экстренной терапии пациентов с признаками вклинения вещества головного мозга, до начала использования более надёжных методов лечения.
Слайд 25Лечение церебрального вазоспазма
Нимодипин является блокатором кальциевых каналов. Сократительные процессы в гладкомышечных клетках

зависят от ионов кальция, который входит в эти клетки во время их деполяризации. Нимодипин ингибирует перенос кальция в эти клетки, подавляя таким образом сокращение гладкомышечных клеток. В экспериментах на животных нимодипин оказывал большее действие на церебральные, чем на другие артерии, возможно, за счет его высокой липофильности, позволяющей ему проходить через ГЭБ.
Первые 2 часа- 1 мг (2 мл)
Далее по 2 мг в час, дозатором
Слайд 26Хирургическое лечение
Основной целью оперативного лечения является тотальное удаление внутримозговой гематомы с минимальным

повреждением мозгового вещества. Это позволяет ликвидировать токсическое действие биологически активных веществ, которые образуются в результате распада клеток крови и поврежденной мозговой ткани – протеолитических ферментов, серотонина, эндотелина, гистамина, норэпинефрина и т. д., что приводит к уменьшению внутричерепного давления, тормозит прогрессию отёка и, следовательно, дислокации головного мозга и ишемии мозгового вещества
Слайд 27Хирургическое лечение
Цели хирургического лечения:
- уменьшение масс-эффекта
- снижение локального и общего внутричерепного давления
-

уменьшение высвобождения из гематомы нейротоксических веществ.
Задачи хирургического лечения:
- Максимально полное удаление сгустков крови
- Минимальное повреждение окружающей паренхимы мозга.
Слайд 28Современные хирургические методы
Пункционно-аспирационный метод – простой и малоинвазивный метод, применяющийся с 50-х

годов ХХ века. Метод заключается в аспирации содержимого гематомы через фрезевое отверстие.
Стереотаксический метод – один из современных и малотравматичных методов, но для его проведения необходима дорогостоящая аппаратура (МРТ или КТ-томографы). В таких системах сканирование мозга проводится с закрепленным на голове специальным локалайзером, для расчета координат используется персональный компьютер, а выбор мишени проводится по монитору компьютера. Недостаток метода – более частый, чем при открытом методе, рецидив гематом.
Слайд 29Открытый (микрохирургический) метод – метод удаления, включающий в себя трепанацию черепа, энцефалотомию

и непосредственное удаление внутримозговых гематом.
Дренирование желудочков мозга является малотравматичным оперативным вмешательством, применяемым в хирургии ГИ при развитии острой окклюзионной гидроцефалии.
Пункционно-аспирационный метод с применением фибринолитических препаратов. Один из разновидностей стереотаксического метода в совмещении с локальным фибринолизом. В настоящее время имеется широкий выбор фибринолитических препаратов: фибринолизин, стрептокиназа, урокиназа, ретеплаза, актилаза, проурокиназа, которые вводятся в самый центр гематомы для растворения сгустков. Через 24 часа от начала применения локального фибринолиза обязательно проведение контрольного КТ головного мозга. Применение этого метода особенно продуктивно при медиальных и глубинных кровоизлияниях
Слайд 30Эндоскопический метод. Первое удаление внутримозговой гематомы с использованием эндоскопа выполнил в 1989
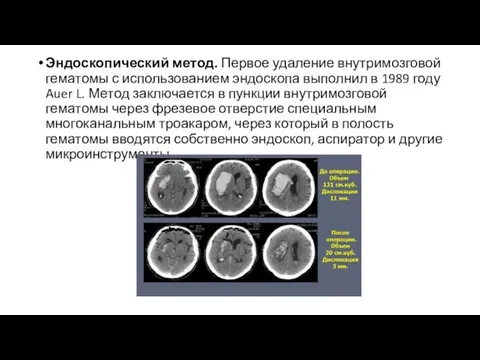
году Auer L. Метод заключается в пункции внутримозговой гематомы через фрезевое отверстие специальным многоканальным троакаром, через который в полость гематомы вводятся собственно эндоскоп, аспиратор и другие микроинструменты.
Слайд 31Нейронавигационный метод удаления. Сравнительно недавнее появление нейронавигационных систем («Compass», «Medtronic Stealth Station»,

«Radionics Inc») открыло новое направление в современной нейрохирургии. Этот метод позволяет интраоперационно точно идентифицировать внутримозговую гематому с точностью до нескольких миллиметров, при этом в отличие от стереотаксиса хирург не ограничен в операционном поле. Этот метод особенно эффективен в хирургии глубинных кровоизлияний и при их расположении в функционально значимых зонах. Использование нейронавигационных систем позволяет значительно облегчить планирование оперативного вмешательства, определить точную локализацию и размеры трепанационного окна, сократить время операции, повысить ее радикальность, уменьшить риск повреждения основных функционально значимых зон и сосудов головного мозга .
Слайд 32Противопоказания к хирургическому лечению.
Абсолютные:
- нарушение бодрствования до комы;
- нестабильная гемодинамика.
Относительные:
- тяжелая соматическая

патология (коагулопатия, сахарный диабет, сердечно-легочная и почечная недостаточность в стадии декомпенсации);
- высокое, некорригируемое артериальное давление;
- возраст больных старше 70-75 лет
Слайд 33Список литературы:
Нервные болезни: Учебное пособие для студентов мед. вузов / А. А.

Скоромец, А. П. Скоромец, Т. А. Скоромец – М.: МЕД-пресс-информ, 2005.-544 с.
Современные хирургические методы лечения геморрагического инсульта, А.В. Яриков , А.В. Балябин, А.В. Морев, ГБОУ ВПО «Нижегородская государственная медицинская академия», ФГБУ «Приволжский федеральный медицинский исследовательский центр» - 2017 г.
Острое нарушение мозгового кроввообращения : диагностика, клиника, лечение, реабилитация/ И. М. Бальхаев, А. Э. Шобоев, С. О. Фендриков ; под общ. ред. И. М. Бальхаева ; Министерство образования и науки Российской Федерации, Бурятский государственный университет. - Улан-Удэ : Изд-во Бурятского госуниверситета, 2017. - 139 с.



























 Хронически панкреатит
Хронически панкреатит Анализ заболеваемости гельминтозами населения в г. Северодвинск
Анализ заболеваемости гельминтозами населения в г. Северодвинск Витамины
Витамины Covid-19: диагностика, инновационные методы лечения, клеточная терапия
Covid-19: диагностика, инновационные методы лечения, клеточная терапия Врачевание в древней Греции
Врачевание в древней Греции Құрастырылған сұрақтар типі: диагностика, емдеу, этиологиясы, болжам
Құрастырылған сұрақтар типі: диагностика, емдеу, этиологиясы, болжам Философия сестринского дела. Основные понятия: пациент, сестринское дело , здоровье, окружающая среда
Философия сестринского дела. Основные понятия: пациент, сестринское дело , здоровье, окружающая среда Диета при пиелонефрите (3)
Диета при пиелонефрите (3) Работа над статьей Как обрабатывать поверхности в медицинских организациях. Журнал Главная медсестра № 5 2017 год
Работа над статьей Как обрабатывать поверхности в медицинских организациях. Журнал Главная медсестра № 5 2017 год β-Адреноблокаторы
β-Адреноблокаторы Учение об инфекционном процессе
Учение об инфекционном процессе Медсестринський процес при ревматичній хворобі
Медсестринський процес при ревматичній хворобі Патофизиология печени
Патофизиология печени Свертывающая и противосвертывающая системы крови
Свертывающая и противосвертывающая системы крови Интерпретация компьютерной томографии
Интерпретация компьютерной томографии Дефекты длинных трубчатых костей и их лечение
Дефекты длинных трубчатых костей и их лечение Wirus zapalenia wątroby typu B
Wirus zapalenia wątroby typu B КОВИД-вакцинация
КОВИД-вакцинация Гастриты. Язвенная болезнь 12 перстной кишки
Гастриты. Язвенная болезнь 12 перстной кишки Деятельность медицинской сестры при выполнении различных видов физиотерапевтических процедур
Деятельность медицинской сестры при выполнении различных видов физиотерапевтических процедур СД Дезинфекция. Виды и методы
СД Дезинфекция. Виды и методы Аллергия. Причины, симптомы, лечение
Аллергия. Причины, симптомы, лечение Первичное здоровье
Первичное здоровье Девочки - такие девочки
Девочки - такие девочки Қатерлі лимфомалар. Ходжкиндік және Ходжкиндік емес лимфомалар
Қатерлі лимфомалар. Ходжкиндік және Ходжкиндік емес лимфомалар Этномедицинская биоэтика. Тема 7
Этномедицинская биоэтика. Тема 7 Аллергия. 9 класс
Аллергия. 9 класс Основы патологии. Приспособительные реакции
Основы патологии. Приспособительные реакции