Слайд 2ГЦК – наиболее распространенная злокачественная опухоль печени, опухоль исходящая из гепатоцита.
Реже встречаются

холангиокарциномы (опухоль из эпителия внутрипеченочных желчных протоков), смешанные гепатохолангиокарциномы, а также фиброламеллярная карцинома(не имеет факторов риска, чаще развивается у молодых и подростков).
Слайд 3 В течение последних десяти лет в Республике Беларусь число ежегодно регистрируемых

случаев заболевания гепатоцеллюлярным раком увеличилось в 2,7 раза: с 63 в 2001 г. до 173 в 2010 г. В 2010 г. зарегистрировано 111 новых случаев заболевания раком этой локализации среди мужчин и 62 – среди женщин. У 8 больных (4,6%) установлена I стадия заболевания, у 20 (11,6%) – II, у 90 (52,0%) – III, у 20 (11,6%) – IV, у 35 (20,2%) стадия заболевания не была установлена.
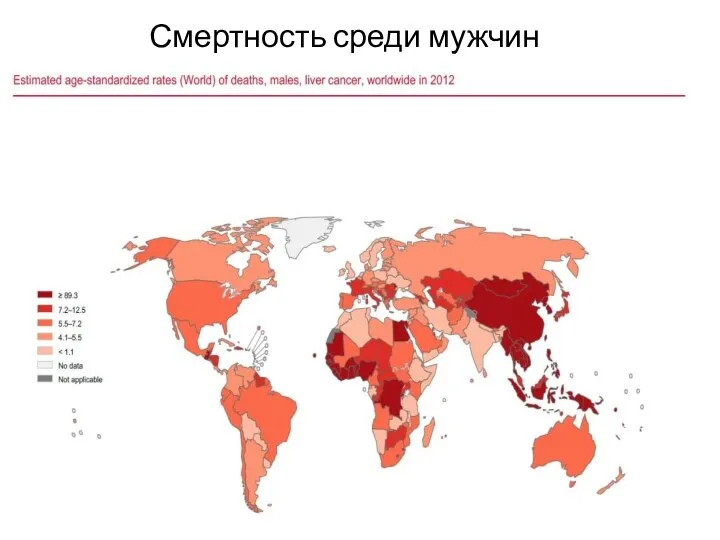
Одногодичная летальность для всего населения – 73,7%, у мужчин – 75,0%, у женщин – 71,4%.
По данным Белорусского канцер-регистра, в структуре первичных раков печени (С22) гепатоцеллюлярный рак (С22.0) занимает 40–42%.
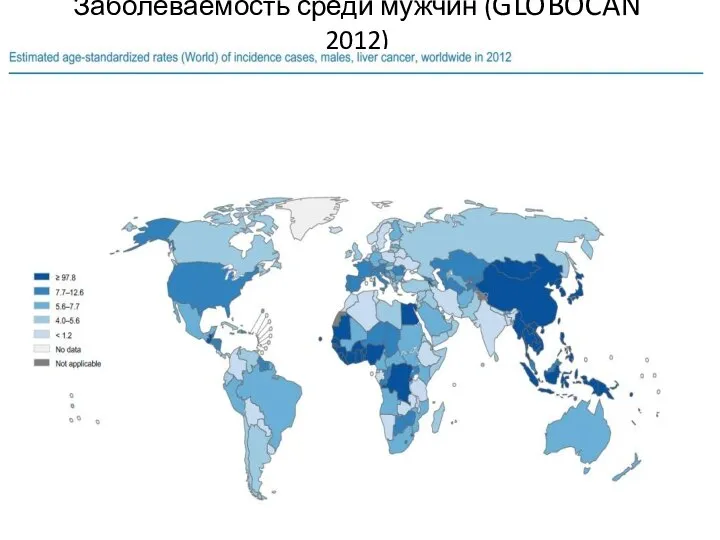
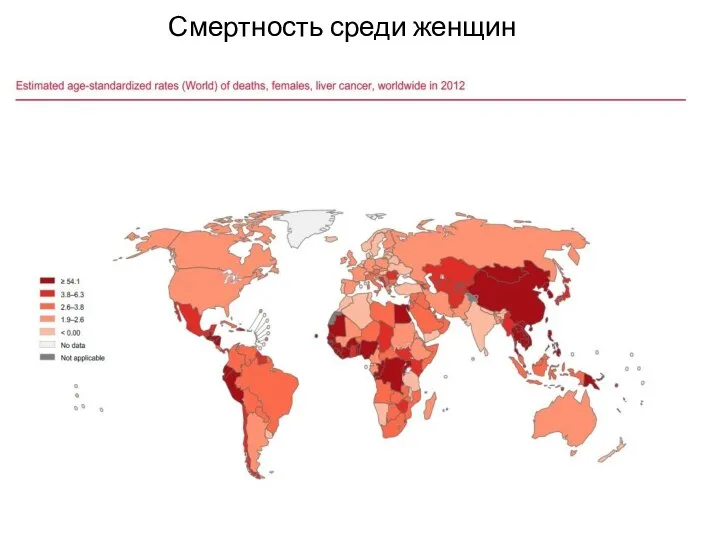
Слайд 4Заболеваемость среди мужчин (GLOBOCAN 2012)
Слайд 8Этиология
ГЦК развивается, как правило, на фоне цирроза печени любой этиологии (вирусные

гепатиты В и С, алкогольный, первичный билиарный и криптогенный), неалкогольного стеатогепатита, аутоиммунного гепатита, вследствие экзогенных токсических повреждений печени (винилхлорид), а также при наследственных заболеваниях (тирозинемия, гемохроматоз). Менее 10% случаев ГЦК развивается в здоровой печени.
Слайд 9Вирусная этиология
Не менее 80% ГЦР имеют строгую асоциацию с вирусной инфекцией,

при этом 50-55% приходится на долю HBV, а 25-30% - HCV. Как и при HBV-, так и при HCV-инфекции временной интервал между заражением вирусом и развитием ГЦР составляет 25-30 лет. В течение этого времени среди HCV-инфицированных лиц у 20-25% развивается цирроз, а из них у 20-25% развивается ГЦР. При HBV-инфекции опухоль может возникнуть не только на фоне цирроза, но и при его отсутствии.
Слайд 10Табакокурение и употребление алкологя
Курильщики подвержены повышенному риску развития рака печени
Сочетание вирусного поражения

печени с хроническим алкоголизмом наиболее опасно для развития ГЦР, а на фоне алкогольного цирроза печени рак диагностируется в 60-90% случаев.
Слайд 11Гистологическая классификация
Выделяют следующие образцы гистоархитектуры гепатоцеллюлярного рака:
солидный (компактный);
трабекулярный;
тубулярный;
псевдопапиллярный;
ацинарный

(псевдожелезистый);
скиррозный.
Слайд 12Степень злокачественности гепатоцеллюлярного рака
Определяют по системе Edmondson, Steiner (основано на сравнении опухолевой

ткани с тканью нормальной печени):
GХ – степень злокачественности не может быть определена;
GI – высокая степень дифференцировки
GII – умеренная степень дифференцировки
GIII – низкая степень
GIV – недифференцированная / анапластическая карцинома
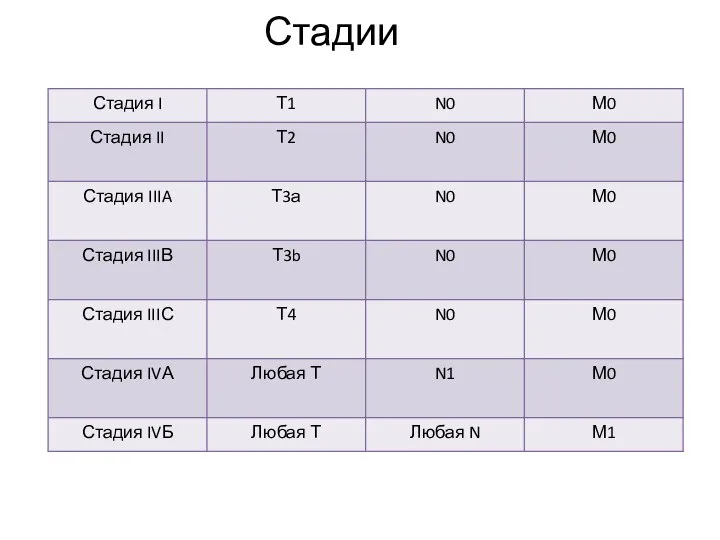
Слайд 13Классификация TNM (2010)
Т – первичная опухоль:
TХ – недостаточно данных для

оценки первичной опухоли;
T0 – первичная опухоль не определяется;
T1 – солитарная опухоль без сосудистой инвазии;
T2 – солитарная опухоль с сосудистой инвазией или множественные опухоли ≤ 5 см;
T3а – множественные опухоли более 5 см;
T3b – одиночная или множественные опухоли с инвазией крупных ветвей воротной и печеночных вен;
T4 – опухоль с прямой инвазией в соседние органы, исключая желчный пузырь, или прорастание висцеральной брюшины.
Слайд 14 N – регионарные лимфатические узлы:
NX – недостаточно данных для оценки

поражения лимфоузлов;
N0 – нет признаков метастатического поражения регионарных лимфатических узлов;
N1 – есть поражение региональных лимфатических узлов (ворот печени, вдоль НПВ, вдоль общей печеночной артерии).
Слайд 15 М – отдаленные метастазы:
М0 – нет отдаленных метастазов;
М1 –

есть отдаленные метастазы.
Категории рТ, pN соответствуют категориям Т и N. pN0 – гистологическое заключение о состоянии регионарных лимфоузлов должно быть основано на исследовании не менее 3-х лимфатических узлов.
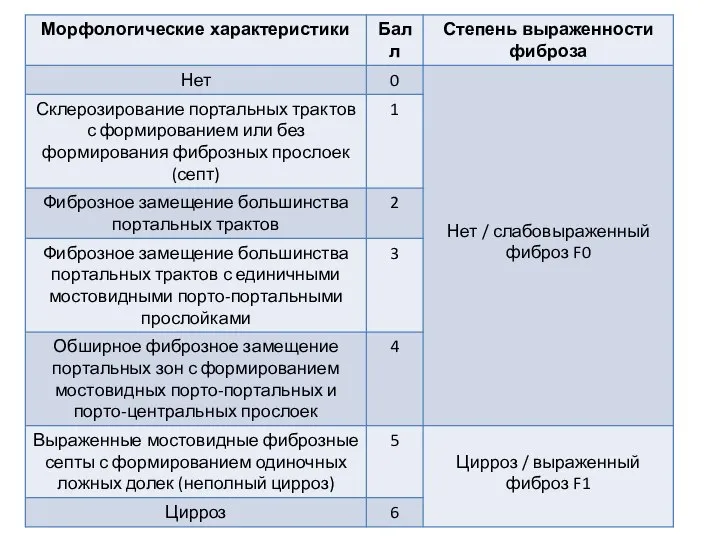
Слайд 16Оценка фиброза (F):
Степень фиброза ткани печени в соответствии со шкалой Ishak является

фактором, влияющим на общую выживаемость пациентов, поэтому в TNM-классификацию ГЦР включен фактор F
F0 – сумма баллов 0–4 (от отсутствия фиброза до умеренно выраженного);
F1 – сумма баллов 5–6 (выраженный фиброз или цирроз).
Слайд 19Для определения тактики лечения TNM-стадирования недостаточно, что обусловлено наличием сопутствующих заболеваний печени,
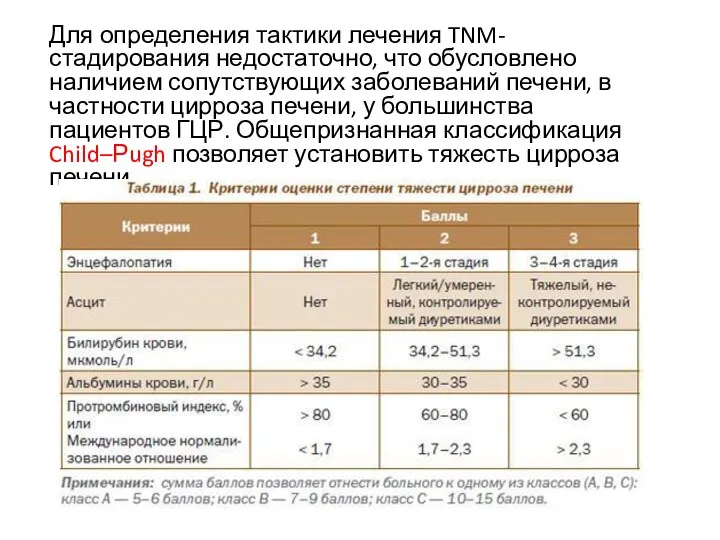
в частности цирроза печени, у большинства пациентов ГЦР. Общепризнанная классификация Child–Рugh позволяет установить тяжесть цирроза печени.
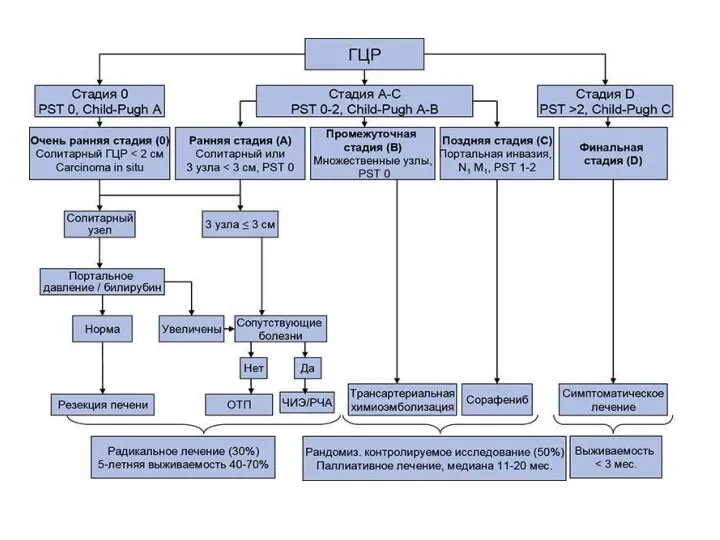
Слайд 20BCLC (Barcelona Clinic Liver Cancer)
Наиболее часто используемая и распространенная классификация ГЦР, учитывает

распространенность опухолевого процесса, функциональное состояние печени, объективное состояние больного. Выделяют 5 стадий (от стадии 0 (очень ранней) до стадии D - терминальной). Стадия может меняться при прогрессировании заболевания, либо при эффективном лечении. Важная особенность классификации в том, что в ней предложен алгоритм лечения в зависимости от стадии заболевания.
Слайд 22Клиника
Боль легкой и средней интенсивности в верхнем этаже живота; носит постоянный характер,

не зависит от приема пищи, со временем нарастает
Снижение аппетита, потеря массы тела, в терминальных стадиях – кахексия
Гепатомегалия (печень бугристая, выходит из-под края реберной дуги)
Механическая желтуха (у 1/3 пациентов)
Асцит (чаще на фоне цирроза)
Повышенная температура (при некрозе опухоли в 10-50% случаев)
Слайд 23MTS
Легкие
Интраабдоминальные л\у
Кости
НП
ГМ (крайне редко)

Слайд 24Диагностика
Сбор жалоб и анамнеза
Осмотр врачебный, определение общего состояния по шкале ECOG

Слайд 253. ОАК, ОАМ, БАК, коагулограмма
4. Панель вирусных гепатитов:
Определение HBsAg, HBeAg, HBcAg
Определение АТ

к гепатиту С, при положительном результате – определение количества РНК в плазме и генотипа
5. Оценка функционального статуса печени по Child – Pugh
6. Определение фоновой патологии печени ( если имеется)
Слайд 26Онкомаркеры
АФП (не >20 мкг\л) чувствительность 70%; специфичность 90%; малочувствителен для мелких опухолей;

около 20% опухолей не продуцируют АФП даже при достижении крупных размеров
Аномальный дез-гамма-карбоксипротромбин (чувствительность 80%)
Слайд 27Инструментальная, интраскопическая и инвазивная диагностика
КТ
МРТ
R-графия ОГК
ЭГДС (наличие\степень варикозного расширения вен пищевода\желудка)
ПЭТ (чувств.

40%, м.б. эффективна для обнаружения внепеченочных метастазов)
УЗИ органов брюшной полости и забрюшинного пространства, сосудов печени и нижней полой вены
ЭКГ
биопсия опухоли и печени (степень фиброза), цитологическое и гистологическое исследование материала (при АФП > 400 или росте АФП в динамике у пациентов в группах риска, при визуализации очаговых образований и типичной картине ГЦР при компьютерной томографии биопсия печени не проводится)
Слайд 28Общие принципы лечения
Лечение каждого пациента ГЦР определяется консилиумом специалистов. Тактика лечения зависит

от наличия или отсутствия цирроза печени, распространенности болезни, характера роста опухоли, функциональных резервов печени, а также КСП.
Слайд 29Локальное лечение
Оперативное лечение (резекция печени и ортотопическая трансплантация печени)
Методы локальной деструкции опухоли

(РЧА, ТАХЭ, чрескожная инъекция этанола, стереотаксическая ЛТ)
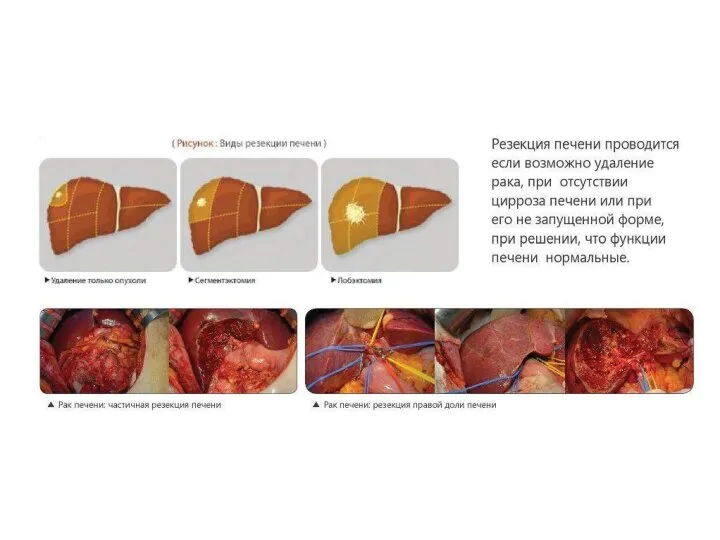
Слайд 30Резекция печени
Метод выбора лечения раннего ГЦК без сопутствующего цирроза. Резекция возможна и

у пациентов с циррозом при сохранной функции печени, нормальном уровне билирубина и без признаков портальной гипертензии.
Слайд 32ОТП
Показаниями для ОТП у пациентов с ГЦР на фоне цирроза являются Миланские

критерии (одиночная опухоль ≤ 5 см, 2 или 3 опухоли ≤ 3 см, отсутствие сосудистой инвазии). Очередность пациентов на ОТП определяется согласно формуле Model for End-stage Liver Disease (MELD) с учетом вида цирроза печени:
MELD = 3,8 [уровень билирубина крови (мг/дл)] + 11,2 [МНО] + 9,6 [уровень креатинина крови (мг/дл)] + 6,4 [этиология: 0 – при холестатическом или алкогольном циррозе, 1 – при циррозе другой этиологии].
ОТП проводится пациентам при формуле MELD < 20, что обусловлено различиями в прогнозе после ОТП.
Слайд 33Абляционные методики
Показаниями для РЧА являются размер опухолевого узла до 5 см и

их количество не более 4. РЧА проводится под ультразвуковым, компьютерным, лапароскопическим контролем или при лапаротомии. Эффект абляции считают полным при достижении 100% некроза опухоли по данным компьютерной томографии органов брюшной полости с внутривенным болюсным контрастированием или МРТ с контрастированием. Исследования выполняются на первой неделе и через 1 месяц после процедуры, в дальнейшем – через 3, 6 месяцев, 1 год (далее – ежегодно).
Слайд 34Чрескожная инъекция этанола
Такие же показания для чрескожной этаноловой инъекции (ЧЭИ). В опухолевый

узел вводится 10–30 мл 96% этилового спирта. Вместо спирта может применяться 50% уксусная кислота.
Слайд 35ТАХЭ
Метод применяется в качестве паллиативного лечения больных ГЦР при неоперабельном процессе без

признаков инвазии\тромбоза магистральных печеночных сосудов и внепеченочных проявлений заболевания
Масляная (раствор цитостатика + липиодол)
ТАХЭ микросферами
комбинированная
Слайд 36Лучевая терапия
Лучевая терапия может использоваться с паллиативной целью у больных с нерезектабельной

опухолью или при наличии противопоказаний к другим методам локального воздействия. Лучевая терапия должна проводиться в 158 условиях 3D планирования. При этом подведенная СОД зависит от объема облучения печени.
Слайд 37Системное лекарственное лечение
Стандартной схемы химиотерапии ГЦР не существует. Возможности химиотерапии ограничены: развивается

объективный эффект без значимого повышения выживаемости.
Эффективных схем адъювантной терапии после хирургического лечения нет.
Слайд 38Сорафениб ( 1 линия терапии)
Регорафениб ( при прогрессировании на фоне приема сорафениба,

2 линия)
Статистически значимо увеличивают выживаемость
Цитотаксическая химиотерапия ( эффективна в 20% случаев, не увеличивает продолжительность жизни, гемцитабин+ препараты платины)
Слайд 39Прогноз
Прогноз ГЦР неблагоприятный. Общая 5-летняя выживаемость больных ГЦР не превышает 4–10%. Пятилетняя

выживаемость после хирургического лечения составляет от 16% (при III стадии TNM) до 55 % (при I стадии TNM). Общая 3-летняя выживаемость после ОТП – 88%. При химиотерапии медиана выживаемости – 8–13 месяцев, при симптоматической терапии – 5–7 месяцев.































 Ревматизм
Ревматизм Современные подходы к диагностике и лечению рака кожи
Современные подходы к диагностике и лечению рака кожи Врождённый сифилис
Врождённый сифилис Витамины (от лат. vita — жизнь)
Витамины (от лат. vita — жизнь) Химиялық қауіп қатер.Зиянды заттардың жіктелуі.Адамағзасына әсері.Алғашқы көмек
Химиялық қауіп қатер.Зиянды заттардың жіктелуі.Адамағзасына әсері.Алғашқы көмек Препарат CordyMax
Препарат CordyMax Расчет потребности во врачебных кадрах для медицинской организации
Расчет потребности во врачебных кадрах для медицинской организации Здоровый ребенок. Влияние массовой многолетней вакцинации на эпидемиологическую характеристику заболеваний
Здоровый ребенок. Влияние массовой многолетней вакцинации на эпидемиологическую характеристику заболеваний Астма физического усилия
Астма физического усилия Грыжи брюшной стенки. Водянка, крипторхизм, варикоцеле
Грыжи брюшной стенки. Водянка, крипторхизм, варикоцеле Изучение анксиолитической активности в ряду производных арилпиперазина с 3,4,5-триметоксибензоильным терминальным фрагментом
Изучение анксиолитической активности в ряду производных арилпиперазина с 3,4,5-триметоксибензоильным терминальным фрагментом Автоматизированные системы управления АСУ Фармация
Автоматизированные системы управления АСУ Фармация Виды расслабляющего массажа ног
Виды расслабляющего массажа ног Профилактика атеросклероза
Профилактика атеросклероза Шовный материал и узлы в хирургии
Шовный материал и узлы в хирургии Эффективность барьерных препаратов в комплексной терапии обострения сезонного аллергического ринита, вызванного пыльцой
Эффективность барьерных препаратов в комплексной терапии обострения сезонного аллергического ринита, вызванного пыльцой Болезни печени. (Лекция 21)
Болезни печени. (Лекция 21) Санация полости рта
Санация полости рта Филяриатозы
Филяриатозы Оптимизация клинико-лабораторных этапов при реабилитации пациентов с полным отсутствием зубов
Оптимизация клинико-лабораторных этапов при реабилитации пациентов с полным отсутствием зубов Структура приемного покоя детского стационара
Структура приемного покоя детского стационара Блокада плечевого сплетения по Куленкампфу
Блокада плечевого сплетения по Куленкампфу Аптечка. Природные лекарственные средства. 9 класс
Аптечка. Природные лекарственные средства. 9 класс Первая медицинская помощь при утоплении
Первая медицинская помощь при утоплении Профессия – операционная медицинская сестра. Company Logo
Профессия – операционная медицинская сестра. Company Logo Посттромботическая болезнь
Посттромботическая болезнь Опорно-двигательная система
Опорно-двигательная система Выбор В мире психозов. Побочные эффекты
Выбор В мире психозов. Побочные эффекты