Слайд 2Определение
ГП (синонимы: ЭАА, ингаляционные пневмопатии) – патологический процесс в легких, возникающий в

ответ на известный причинный фактор (органическую или неорганическую пыль, грибы, бактерии и др.).
ТП – воспалительное заболевание легких, вызванное вдыханием раздражающих веществ.
Слайд 3Гиперэргическая (либо воспалительная) реакция в легочной паренхиме зависит как от антигенных особенностей

перечисленных выше факторов, так и от особенностей ответной реакции макроорганизма
Слайд 4Этиологические факторы ГП
1) бактерии
2) грибы
3) белковые антигены животного происхождения;
4) белковые антигены

растительного происхождения;
5) низкомолекулярные вещества.
Слайд 5Этиологические факторы (продолжение)
1. Бактерии
термофильные актиномицеты,
Bacillus subtilis,
Micropolispora faeni и др.

Слайд 6Этиологические факторы (продолжение)
2. Грибы
Aspergillus fumigatus,
Alternaria,
Penicillium casei,
Penicillium glaucum,
Cravinum aureobasidium

pullans,
Cryptostroma corticale,
различные плесневые грибы
Слайд 7Этиологические факторы (продолжение)
3. Антигены животных
сывороточные белки и экскременты кур, голубей, попугаев и

других птиц, крупного рогатого скота, свиней,
антигены пшеничного долгоносика,
пыль рыбной мухи,
пыль пшеничной мухи,
пыль гипофиза крупного рогатого скота (лекарственный препарат адиурекрин),
клещи: Sitophilus granarius, Dermatophagoides pteronissimus, Euroglyphys maynei, Europhagus putrescentiae
Слайд 8Этиологические факторы (продолжение)
4. Антигены растений
опилки дуба, кедра, коры клена, красного дерева,
заплесневелая

солома,
экстракты кофейных зерен,
пыль хлопка, льна, конопли и др.)
Слайд 9Этиологические факторы (продолжение)
5. Низкомолекулярные вещества
Лекарственные препараты (противомикробные, ферментные препараты, контрастные вещества)
Сварочный аэрозоль,

литейные газы и другие промышленные аэрозоли, содержащие металлы (алюминий, бериллий, кадмий, кобальт, медь, железо, ртуть, никель)
Дым пожаров, пары кислот, окислов азота, фосгена, изоцианатов и др.
Слайд 10Отрасли промышленности:
сельское хозяйство;
пищевая, текстильная и швейная промышленность;
химическая и фармацевтическая промышленность;
деревообрабатывающая промышленность;
металлургия и

металлообработка.
Слайд 11Профессии:
сельское хозяйство: работники птицеводческих хозяйств, животноводческих комплексов, зерновых хозяйств, лица, работающие в

силосных ямах и др.;
пищевая промышленность: производство молочных продуктов, сыров, пива, дрожжей и др.;
текстильная и швейная промышленность: обработка меха, хлопка, конопли, льна;
химическая и фармацевтическая промышленность: производство моющих средств, пластмасс, красителей; производство лекарственных препаратов;
деревообрабатывающая промышленность (обработка древесины, производство бумаги, контакт с пентахлор-фенолами).
Металлургия и металлообработка (литье цветных и редких металлов, шлифовка, полировка, сварочные работы)
Слайд 12Клиника
1. Острая форма ГП
Начало: Через 4-8 ч. после попадания антигена в организм

(ингаляционно, внутрь, парентерально).
Жалобы: Лихорадка, озноб, одышка, кашель сухой или со скудной слизистой мокротой, слабость, боли в груди, мышцах, суставах, головные У части больных + приступы затрудненного дыхания, явления вазомоторного ринита.
Объективно: При аускультации мелко- и среднепузырчатые хрипы, нередко над всей поверхностью легких. При наличии явлений бронхоспазма - сухие свистящие хрипы. В случаях прекращения контакта с антигеном симптомы могут исчезать без лечения в течение короткого времени (12-48 ч).
Слайд 13Клиника
2. Подострая форма ГП
Начало: Постепенное. Такое развитие затрудняет (как для врача, так

и для больного) выявление связи между симптомами и воздействием фактора.
Жалобы: Кашель с небольшим количеством слизистой мокроты, одышка при умеренной физической нагрузке, субфебрильная температурой тела, повышенная утомляемость, снижение аппетита, похудание.
NB! Повторные контакты с фактором вызывают обострение симптомов
Слайд 14Клиника
3. Хроническая форма ГП
Условия развития: длительные повторные воздействия небольших доз антигена
Жалобы: прогрессирующая

одышка, цианоз, похудание.
Фиброзирующий процесс в легких сопровождается субъективными и объективными признаками, не отличающимися от таковых при ИФА.
Слайд 15Ro-логические изменения
1. Острая форма ГП
Негомогенные затенения, преимущественно в нижних долях. В случаях

отека межальвеолярных перегородок затенение может становиться гомогенным.
Усиление легочного рисунка за счет интерстициального компонента. Сетчатая структура при суммации изменений может создавать картину милиарных очагов.
Прекращение воздействия антигена ведет к обратной динамике указанных изменений в течение нескольких недель.
Слайд 16Ro-логические изменения
1. Подстрая форма ГП
Мелкоочаговые тени, которые могут сочетаться как с признаками

отека, так и с признаками интерстициального фиброза.
Слайд 17Ro-логические изменения
1. Хроническая форма ГП
Прогрессирование фиброзирующего процесса, что на заключительных этапах болезни

может привести к формированию так называемого «сотового легкого».
Слайд 18Функциональная диагностика
Обструктивные нарушения в острой фазе
Присоединение рестриктивного синдрома на поздних стадиях

болезни.
Легочный газообмен в острой стадии ЭАА обычно остается без существенных изменений
В стадии фиброзирования интерстиция – снижение РаО2 артериальной крови.
Слайд 19Пример из практики
Больной М., 69 лет, мужского пола, впервые поступил в Республиканский

центр профессиональной патологии МЗ РТ (РЦПП) в декабре 2008 г. При поступлении предъявил жалобы на одышку при физической нагрузке (подъеме на 2-й этаж и быстрой ходьбе), кашель со слизистой трудноотделяемой мокротой, редкие боли в кардиальной области, эпизоды подъема АД до 180 мм рт. ст.
Профессиональный маршрут: образование среднее. Профессиональный стаж в контакте со сварочным аэрозолем в профессии электросварщика в различных организациях – 41 год. С 2006г. не работает, на пенсии.
В период работы М. выполнял сварочные работы по монтажу газо- и трубопроводов на открытых площадках без постоянного рабочего места, в траншеях на глубине 1,5 м. СГХ недостаточно информативна: класс условий труда определен как допустимый (класс 2) по данным разового замера загрязняющих веществ в воздухе рабочей зоны.
Слайд 20стал отмечать одышку при физической нагрузке и кашель с мокротой, обратился к

врачу и был установлен первичный диагноз: хронический бронхит, пневмосклероз. В 2005 году врач-пульмонолог рекомендовал смену работы, ввиду наличия контакта с раздражающими токсичными веществами, однако больной рекомендации не последовал. В 2007 году после обследования в РКБ и городском пульмонологическом центре направлен в центр профпатологии для уточнения связи заболевания с профессией с предварительным диагнозом: «Пневмокониоз? ХОБЛ? Фиброзирующий альвеолит?». Перенесенные заболевания: редкие ОРВИ, острый инфаркт миокарда (2002 г.). Состоит на диспансерном учете у терапевта по поводу гипертонической болезни и ИБС. Наследственность без особенностей. Экскурильщик: не курит последние 29 лет, стаж курения 17 лет, индекс курильщика 15,3 пачек-лет.
Слайд 21При объективном исследовании состояние больного удовлетворительное. Аускультативно: дыхание ослаблено, над нижними отделами

лёгких с обеих сторон выслушивался феномен «треска целлофана». Результаты клинических и инструментальных обследований показывали практическое отсутствие патологических изменений в крови и нарушений вентиляционной функции легких. Установлен клинический диагноз «Пневмосклероз неуточненной этиологии»: Принято решение запросить СГХ по предыдущему месту работы больного в другом субъекте Российской Федерации и пригласить его для повторной госпитализации в РЦПП.
Слайд 22После получения ответа об условиях труда на предыдущем месте работы больной приглашен

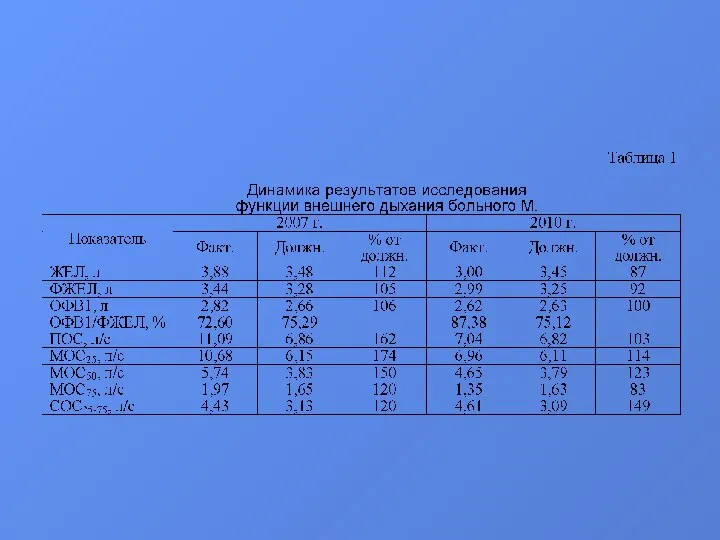
на повторную госпитализацию. Жалобы были аналогичны таковым при предыдущей госпитализации. Состояние больного при объективном исследовании удовлетворительное, без динамики в течение года. Результаты лабораторно-инструментальных исследований также не показали существенных отличий по сравнению с 2008г.: в клиническом анализе крови сохраняется нормальный уровень лейкоцитов при нейтропении (2008г. – 48%, 2010г. – 52%) и относительном лимфоцитозе (2008г. – 34%, 2010г. – 33%), ускорилась СОЭ с 10 до 22 мм/час. Уровень общего и С-реактивного белка нормальный, в анализе мокроты отмечаются умеренные лейкоцитоз и увеличение количества клеток плоского эпителия. При оценке динамики параметров спирограммы форсированного выдоха в течение года было отмечено снижение абсолютных значений всех показателей, однако ФЖЕЛ и ОФВ1 оставались в пределах нормальных значений (табл. 1).
Слайд 24Результаты обзорной рентгенографии органов грудной клетки 2007 и 2010 гг. практически идентичны

и показывают на обеих рентгенограммах наличие диффузного обогащения легочного рисунка преимущественно в средних и нижних отделах с интерстициальным компонентом и мелкоячеистой деформацией (рис.1 и рис.2). Данные РКТ показали усиление легочного рисунка за счет интерстициального компонента по типу зон «матового стекла» и «сотового легкого» с отсутствием отрицательной динамики в течение года (рис.3).
Исследование газов крови подтвердило наличие респираторного ацидоза со снижением парциального давления кислорода до 32 мм рт. ст. и повышением парциального давления углекислого газа до 45,2 мм рт. ст. Результаты пульсоксиметрии показали снижение сатурации крови кислородом до 94,3% в покое с последующим снижением до 87,9% при физической нагрузке (приседания). Пульмонологом при консультации высказано мнение о профессиональном характере заболевания в связи с благоприятным течением заболевания, нехарактерным для ИФА, отсутствием нарушений вентиляции и выраженного прогрессирования заболевания. Заключительный клинический диагноз: «Гиперчувствительный пневмонит от воздействия сварочного аэрозоля, ДН 1 степени (клинически+гипоксемия)».
Слайд 25Приведенный клинический случай свидетельствует об отсутствии профпатологической настороженности у врачей, участвующих в

проведении ПМО. Во время дебюта заболевания М. продолжал работать электросварщиком, однако ни разу во время ПМО не высказывалось подозрение о профессиональном заболевании. Поэтому больной был направлен в профцентр не по итогам ПМО, как это должно быть при качественном их проведении, а поликлиникой по месту жительства через год после выхода на пенсию и прекращения контакта со сварочным аэрозолем. Связь заболевания с профессией, кроме того, была крайне затруднена в связи с недостатком информации в СГХ. Следует отметить, что вызывает сомнение отсутствие превышений концентраций сварочного аэрозоля и его отдельных компонентов при работе вне сварочного поста, в неприспособленных условиях, в траншеях глубиной до 1,5 м.
Слайд 26Клинико-рентгенологические проявления заболевания указывали на необходимость проведения дифференциальной диагностики между интерстициальными заболеваниями

легких (ИЗЛ) и профессиональной патологией органов дыхания от воздействия сварочного аэрозоля. Диагноз хронической обструктивной болезни легких (ХОБЛ) от курения и/или воздействия сварочного аэрозоля мог быть исключен в связи с отсутствием диагностических признаков ХОБЛ в виде типичных нарушений вентиляционной функции. Аллергический компонент заболевания также отсутствовал. Постепенное начало болезни и медленное ее развитие с 2004г. по 2008г. позволило исключить уже при первой госпитализации тяжелые формы ИЗЛ и рекомендовать повторную госпитализацию спустя год. Отсутствие на РКТ поражения внутригрудных лимфатических узлов, изменений корней, интерстициальный характер фиброза, отсутствие кистозных изменений и формирования характерных булл позволили исключить диагноз саркоидоза.
Слайд 27В пользу хронической формы гиперчувствительного пневмонита свидетельствовали следующие данные на фоне медленной

динамики заболевания: а) наличие типичных клинических признаков; б) анамнестическое подтверждение экспозиции к этиологическому фактору; в) характерная картина РКТ: зоны «матового стекла» и участки «сотового легкого» в сочетании с усилением легочного рисунка; г) типичная физикальная картина с крепитирующими хрипами в виде «звука треска целлофана»; д) снижение диффузионной способности в сочетании с отсутствием нарушений легочной вентиляции, свидетельствующие о нарушении перфузии по типу альвеолярно-капиллярного блока при нормальном уровне гемоглобина и количестве эритроцитов, что свидетельствует об отсутствии гемического компонента в снижении сатурации кислорода; е) артериальная гипоксемия в покое, усиливающаяся при нагрузке.
Слайд 28Таким образом, у больного были найдены 3 из 6 обязательных и 3

из 3 дополнительных диагностических критериев гиперчувствительного пневмонита. Учитывая возраст больного и наличие сопутствующей сердечно-сосудистой патологии, было принято решение не проводить фибробронхоскопию и биопсию легких. Больной направлен на освидетельствование в профильное профпатологическое бюро медико-социальной экспертизы для установления степени утраты трудоспособности и определения группы инвалидности по профессиональному заболеванию.
Представляется, что диагностика случая ГП профессиональной этиологии в регионе должна послужить сигналом к поиску других подобных состояний среди лиц, работающих в тех же условиях труда, поскольку каждый случай ГП диктует необходимость проведения комплекса технологических, санитарно-технических и санитарно-гигиенических мероприятий по элиминации или снижению влияния этиологических факторов на организм работающих.


























 Что такое COVID-19?
Что такое COVID-19? Сестринское обследование пациентов терапевтического профиля
Сестринское обследование пациентов терапевтического профиля Этическое и правовое регулирование научных исследований
Этическое и правовое регулирование научных исследований Общая эпидемиология
Общая эпидемиология Перелом предплечья
Перелом предплечья Варикозная болезнь
Варикозная болезнь Холера. Что такое холера?
Холера. Что такое холера? Қант диабетінің қауіп факторлары
Қант диабетінің қауіп факторлары Сосудистый шов
Сосудистый шов Первая медицинская помощь при переломах
Первая медицинская помощь при переломах Эпилепсия: причины, диагностика, лечение
Эпилепсия: причины, диагностика, лечение Матрица оценки эпидемиологической ситуации в регионах Казахстана
Матрица оценки эпидемиологической ситуации в регионах Казахстана Bacillus Major Reference Works
Bacillus Major Reference Works Фармацевтический рынок Украины. Что год грядущий нам готовит?.. Добранчук О.Л. Руководитель аналитической службы компании МОРИОН
Фармацевтический рынок Украины. Что год грядущий нам готовит?.. Добранчук О.Л. Руководитель аналитической службы компании МОРИОН  Физиологическое и психологическое развитие подростка
Физиологическое и психологическое развитие подростка Патологические переломы. Этиопатогенетическое лечение
Патологические переломы. Этиопатогенетическое лечение Игра. Средства, влияющие на функцию мочевыделительной системы
Игра. Средства, влияющие на функцию мочевыделительной системы Тыныс алу ағзалар ауруларының диагностикасындағы ЭКГ
Тыныс алу ағзалар ауруларының диагностикасындағы ЭКГ Количественные нарушения со стороны лейкоцитов
Количественные нарушения со стороны лейкоцитов Юкстагломерулярный аппарат почки
Юкстагломерулярный аппарат почки Трансаминирование. Тема 13
Трансаминирование. Тема 13 Бронхиальная астма
Бронхиальная астма СРС. Алгоритмы диагностики анемий и изменения гемостаза
СРС. Алгоритмы диагностики анемий и изменения гемостаза Раны, способы остановки кровотечений
Раны, способы остановки кровотечений lektsia_NMILS_FDPO_1_marta_2017
lektsia_NMILS_FDPO_1_marta_2017 Диспансеризация населения
Диспансеризация населения ВИЧ в Удмуртии: развитие эпидемии и современное состояние
ВИЧ в Удмуртии: развитие эпидемии и современное состояние Обследование больных с травмами и заболеваниями опорно-двигательного аппарата
Обследование больных с травмами и заболеваниями опорно-двигательного аппарата