Содержание
- 2. Актуальность ВПС составляют 30 % среди всех врождённых пороков развития у детей, занимая третье место после
- 3. «Бледные» пороки Незаращение артериального протока Дефект межпредсердной перегородки Дефект межжелудочковой перегородки Аномальный дренаж легочных вен Открытый
- 4. Основная цель при диагностике ВПС у новорожденного: стабилизация состояния для проведения детального обследования и транспортировки в
- 5. ВПС с полным внутрисердечным смешиванием крови 1). Общий артериальный ствол (ОАС) 2). Тотальный аномальный дренаж легочных
- 6. ОАП ДМЖП АV-канал большое аорто-пульмональное окно Клиника 1. СН с развитием в последующем ЛГ 2. Цианоз
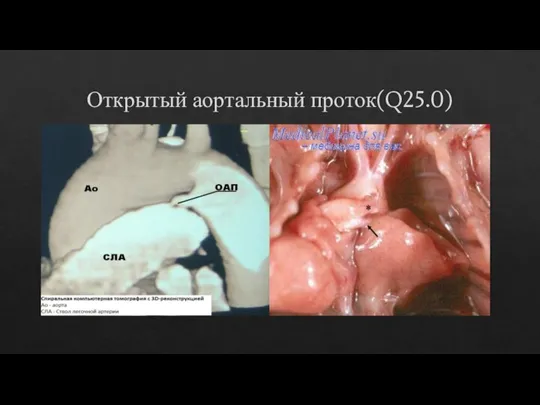
- 7. Открытый аортальный проток(Q25.0)
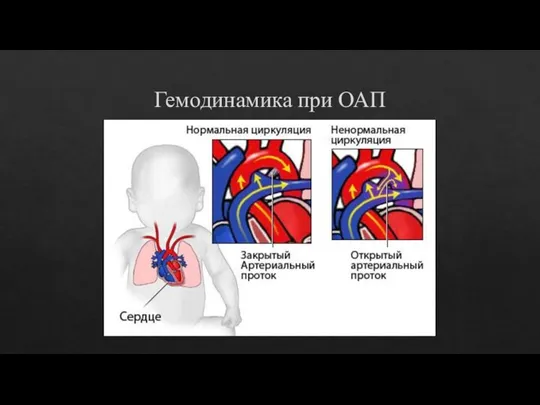
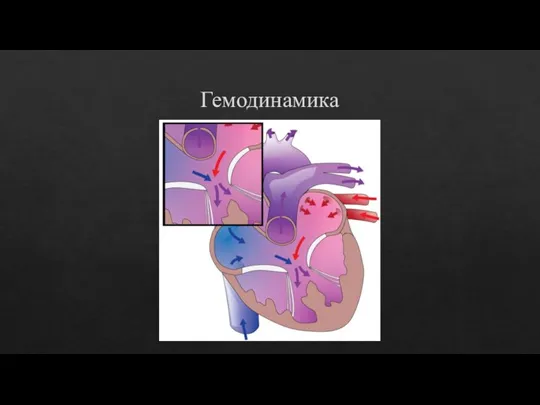
- 8. Гемодинамика при ОАП
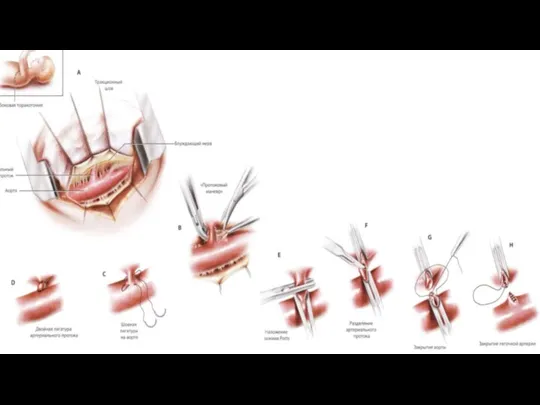
- 9. Оперативное лечение Паллиативное хир. лечение не производится (если присутствует выраженная легочная гипертензия, пациент автоматически становится кандидатом
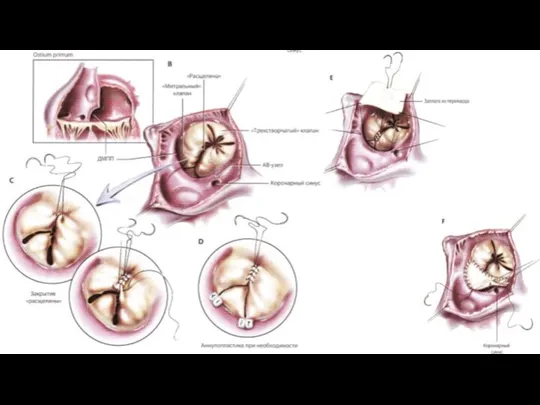
- 11. Рентгенэндоваскулярная эмболизация ОАП
- 13. Результаты Послеоперационная летальность: 0.2 – 3% Основное осложнение при перевязке : повреждение возвратного нерва, кровотечение Реканализация
- 14. ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ(Q21.0)
- 15. Классификация перимембранозные дефекты межжелудочковой перегородки - 75% (расположены в верхней части перегородки под аортальным клапаном, могут
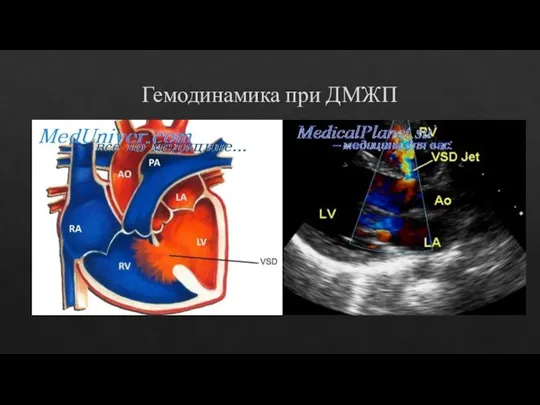
- 16. Гемодинамика при ДМЖП
- 17. Оперативное лечение Асимптомное течение при его небольших размерах позволяет воздержаться от хирургического вмешательства Паллиативная операция: создание
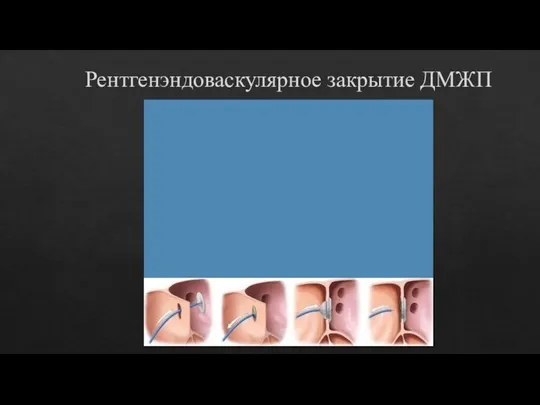
- 18. Рентгенэндоваскулярное закрытие ДМЖП
- 19. Результаты Летальность при радикальной коррекции: менее 3% Осложнения: полная поперечная блокада, остаточное шунтирование, недостаточность трикуспидального клапана:
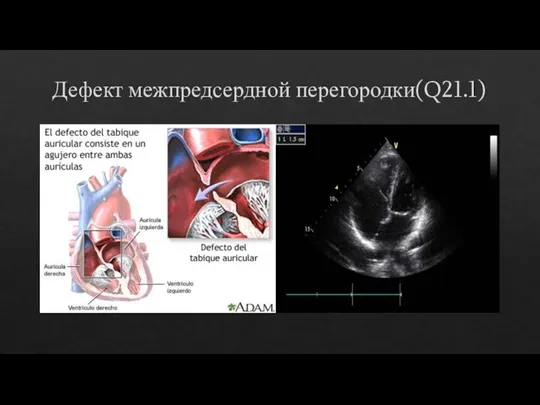
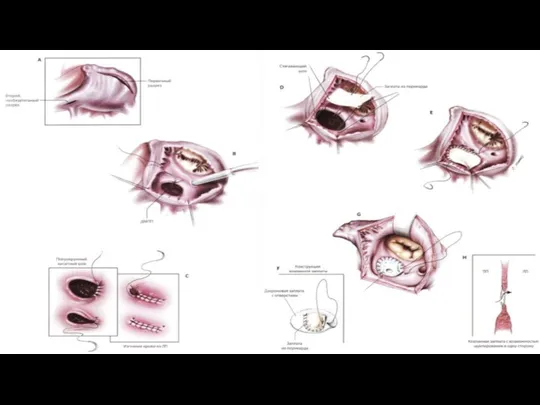
- 20. Дефект межпредсердной перегородки(Q21.1)
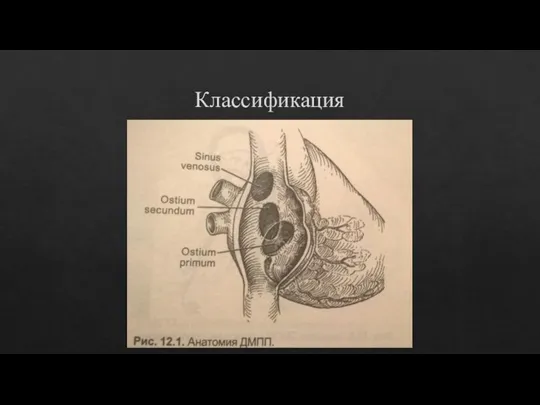
- 21. Классификация
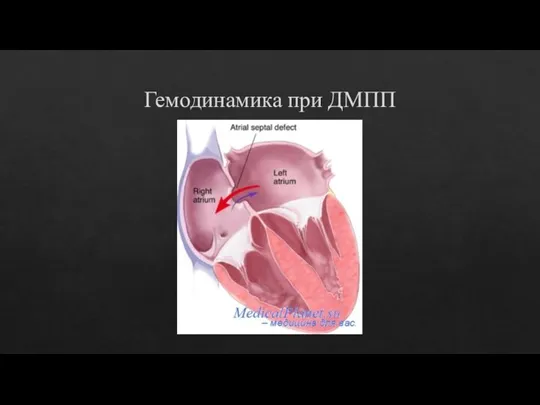
- 22. Гемодинамика при ДМПП
- 23. Оперативное лечение Ушивание дефекта ДМПП Пластика дефекта ДМПП заплатой Рентгенэндоваскулярное закрытие дефекта оклюзером
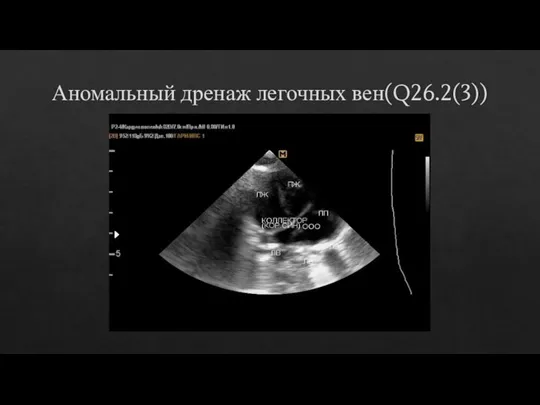
- 25. Аномальный дренаж легочных вен(Q26.2(3))
- 26. Классификация Полный/частичный дренаж I вариант – супракардиальный II вариант – интракардиальный III вариант – субкардиальный, инфракардиальный
- 27. Гемодинамика
- 28. Оперативное лечение Детям в возрасте до 3 месяцев, находящимся в критическом состоянии, проводится паллиативная операция закрытой
- 30. Результаты Естественное течение тотального аномального дренажа легочных вен неблагоприятно: 80% детей погибает в первый год жизни.
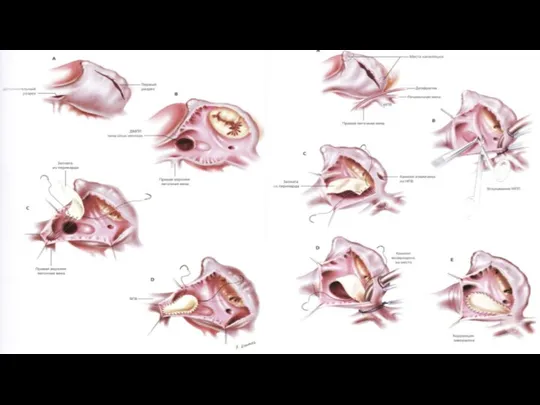
- 31. Открытый атриовентрикулярный канал(Q21.2)
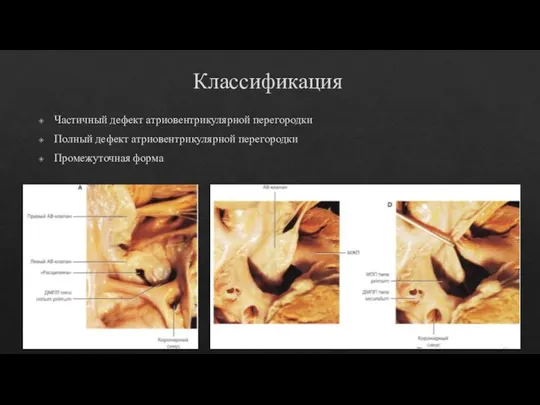
- 32. Классификация Частичный дефект атриовентрикулярной перегородки Полный дефект атриовентрикулярной перегородки Промежуточная форма
- 33. Гемодинамика
- 34. Оперативное лечение Коррекция неполной формы: восстановление передней створки митрального клапана, закрытие дефекта межпредсердной перегородки, при необходимости
- 36. Результаты Течение полной формы открытого атриовентрикулярного канала неблагоприятно: без своевременной коррекции порока 95% пациентов погибают в
- 37. Дефект аорто-легочной перегородки(Q21.4)
- 38. Классификация
- 39. Оперативное лечение Ушивание или пластика дефекта с помощью заплаты доступами через просвет аорты или легочной артерии,
- 41. Литература Бюллетень НЦССХ им. А. Н. Бакулева РАМН. Рецензируемый научно-практический журнал. Том 11 № 6 ноябрь–декабрь
- 43. Скачать презентацию


























 Сердечно-мышечная система
Сердечно-мышечная система Инфекции путешественников
Инфекции путешественников Коронавирус - чума 21 века
Коронавирус - чума 21 века Показатели инвалидизации у пациентов с циррозом печени, сочетанного с сахарным диабетом
Показатели инвалидизации у пациентов с циррозом печени, сочетанного с сахарным диабетом Возбудители протозойных кишечных инфекций. (Лекция 15)
Возбудители протозойных кишечных инфекций. (Лекция 15) Алалия. методы и приёмы коррекции
Алалия. методы и приёмы коррекции Доказательная медицина в дерматовенерологии
Доказательная медицина в дерматовенерологии Вирус бешенства
Вирус бешенства Вирусы – возбудители клещевого энцефалита, бешенства, краснухи
Вирусы – возбудители клещевого энцефалита, бешенства, краснухи Этапы и стадии общей анестезии
Этапы и стадии общей анестезии Alimentos transgénicos. Transgénicos
Alimentos transgénicos. Transgénicos Отчет о прохождении производственной практики в учебно-научно-исследовательском центре ВетАсс г. Иваново
Отчет о прохождении производственной практики в учебно-научно-исследовательском центре ВетАсс г. Иваново Ускладнення ЗПСШ
Ускладнення ЗПСШ Разъединение и соединение тканей
Разъединение и соединение тканей Клиника и диагностика хронической обструктивной болезни легких (ХОБЛ)
Клиника и диагностика хронической обструктивной болезни легких (ХОБЛ) Синдром Дресслера
Синдром Дресслера Острый дакриоцистит (флегмона слезного мешка)
Острый дакриоцистит (флегмона слезного мешка) Первая степень атрио-вентрикулярной блокады
Первая степень атрио-вентрикулярной блокады Профилактика глазных заболеваний или как сохранить зрение
Профилактика глазных заболеваний или как сохранить зрение Этические принципы проведения научных исследований. ҚР Заңы
Этические принципы проведения научных исследований. ҚР Заңы Презентация к выступлению Плюснина
Презентация к выступлению Плюснина Анализ диспансерного наблюдения пациентов с сердечно-сосудистой патологией
Анализ диспансерного наблюдения пациентов с сердечно-сосудистой патологией 13 приказ
13 приказ Действие антихолинэстеразных лекарственных средств
Действие антихолинэстеразных лекарственных средств Заболеваемость антропонозными бактериальными инфекциями в РФ. Вопросы по ОКИ
Заболеваемость антропонозными бактериальными инфекциями в РФ. Вопросы по ОКИ Методы лучевой диагностики
Методы лучевой диагностики Возрастные особенности периода первого детства
Возрастные особенности периода первого детства Инструменты реализации решений Правительства РФ по противодействию ВИЧ/СПИД
Инструменты реализации решений Правительства РФ по противодействию ВИЧ/СПИД