Содержание
- 2. Инфаркт миокарда Инфаркт миокарда – одна из клинических форм ИБС, протекающая с развитием ишемического некроза участка
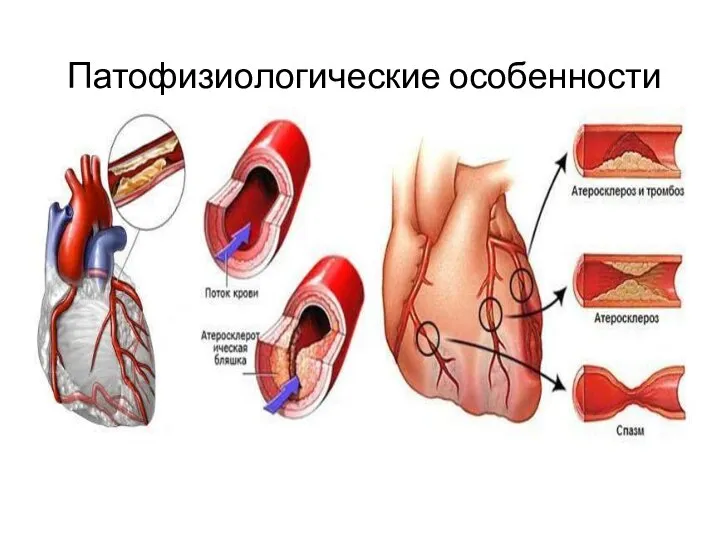
- 3. Патофизиологические особенности
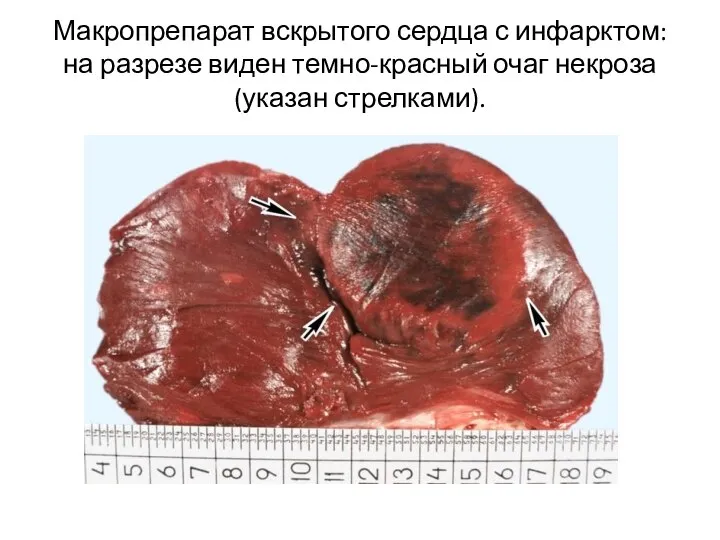
- 4. Макропрепарат вскрытого сердца с инфарктом: на разрезе виден темно-красный очаг некроза (указан стрелками).
- 5. По распространенности некроза: - трансмуральный (проникающий) ИМ; - интрамуральный ИМ; - крупноочаговый ИМ; - мелкоочаговый ИМ.
- 6. ЭКГ-диагностика при ИМ
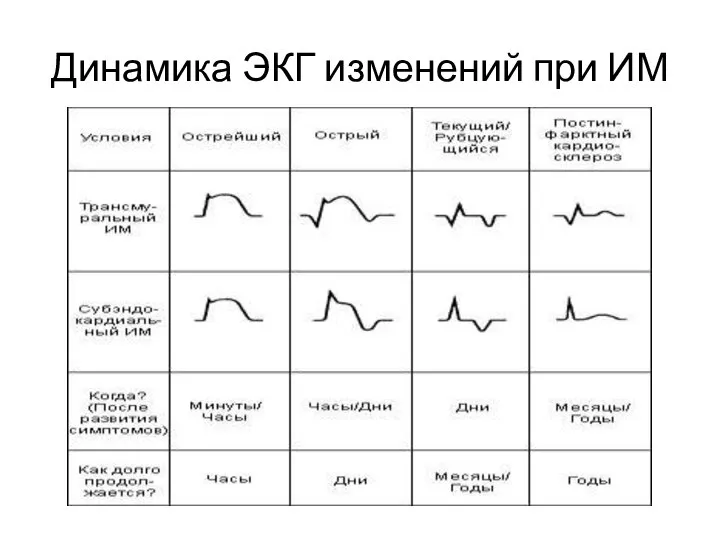
- 7. Динамика ЭКГ изменений при ИМ
- 8. По изменениям на ЭКГ: - ИМ с подъемом сегмента SТ; - ИМ без подъема сегмента SТ
- 9. Ферментная диагностика Активность креатинфосфокиназы (КФК) обычно повышается через 8—10 ч от начала инфаркта миокарда и возвращается
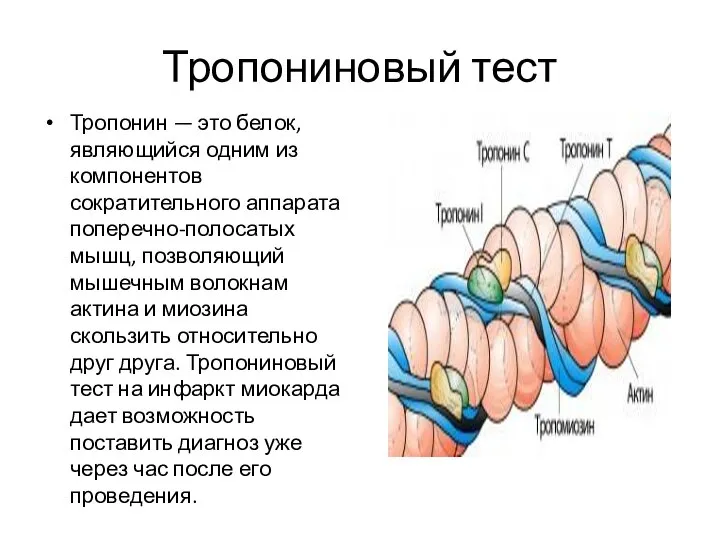
- 10. Тропониновый тест Тропонин — это белок, являющийся одним из компонентов сократительного аппарата поперечно-полосатых мышц, позволяющий мышечным
- 11. Тропониновый тест Появление тропонина в кровяном русле происходит не сразу с момента начала заболевания, а спустя
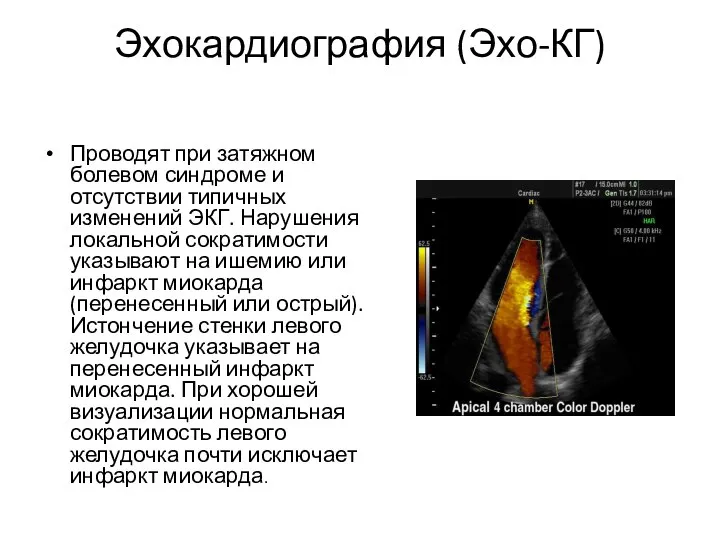
- 12. Эхокардиография (Эхо-КГ) Проводят при затяжном болевом синдроме и отсутствии типичных изменений ЭКГ. Нарушения локальной сократимости указывают
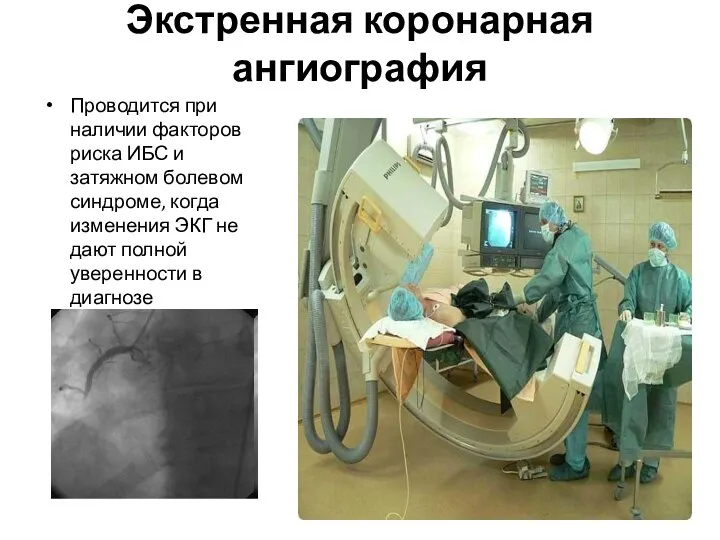
- 13. Экстренная коронарная ангиография Проводится при наличии факторов риска ИБС и затяжном болевом синдроме, когда изменения ЭКГ
- 14. ФОРМЫ ТЕЧЕНИЯ ИНФАРКТА МИОКАРДА Типичная болевая (ангинозная форма) Атипичные формы: Абдоминальная форма. Астматическая форма. Мозговая форма
- 15. Неотложная помощь при ОИМ Неосложненный ИМ с подъемом сегмента SТ ЭКГ (ЭКП) Ацетилсалициловая кислота 250-350 мг
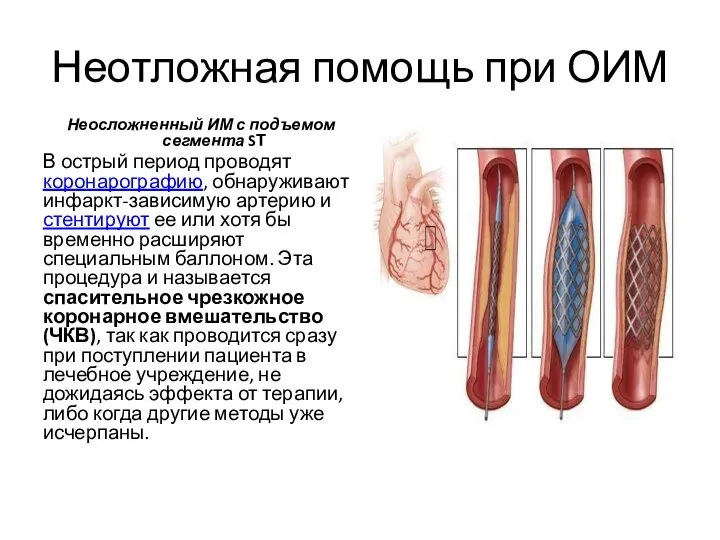
- 16. Неотложная помощь при ОИМ Неосложненный ИМ с подъемом сегмента SТ В острый период проводят коронарографию, обнаруживают
- 17. Осложнения инфаркта миокарда I период 1. Нарушения ритма сердца, особенно опасны все желудочковые (желудочковая форма пароксизмальной
- 18. Осложнения инфаркта миокарда II период Возможны все 5 предыдущих осложнений + собственно осложнения II периода. 1.
- 19. Осложнения инфаркта миокарда Постинфарктный период Хроническая аневризма Аутоиммунный синдром Дресслера Постинфарктный кардиосклероз Хроническая сердечная недостаточность
- 20. Кардиогенный шок
- 21. клинический синдром, характеризующийся гипоперфузией тканей из-за резкого снижения сердечного выброса (СВ). артериальная гипотония (САД нарушение периферической
- 22. Этиология кардиогенного шока обширный ИМ на фоне многососудистого поражения коронарных артерий при вовлечении более 40% массы
- 23. Патогенез Нарушение сократительной функции миокарда с дополнительным присоединением факторов, усугубляющих ишемию миокарда. • Активация симпатической нервной
- 24. Факторы риска Пожилой возраст Снижение фракции выброса левого желудочка ниже нормы (по данным ЭхоКГ) Обширный ИМ
- 25. Клинические проявления • Артериальная гипотензия — систолическое АД менее 90 мм рт.ст. или на 30 мм
- 26. Стандартное клиническое обследование Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. Исследование пульса (правильный,
- 27. Основная цель терапии повышение АД САД до 90 мм рт ст и выше
- 28. лечение кардиогенного шока Оксигенотерапия При отсутствии признаков отека легких: Натрия хлорид 0,9% - 400 мл в/в
- 29. Оксигенотерапия убедиться в отсутствии внешних респираторных нарушений и начать ингаляцию увлажненного кислорода
- 30. Медикаментозная терапия. • Добутамин (селективный b1-адреномиметик с положительным инотропным эффектом и минимальным положительным хронотропным эффектом, т.е.
- 31. Методы высокотехнологичной помощи Внутриаортальная баллонная контрпульсация (механическое нагнетание крови в аорту с помощью насоса во время
- 32. Внутриаортальная баллонная контрпульсация БРИТ БЛОК РЕАНИМАЦИИ и ИНТЕНСИВНОЙ ТЕРАПИИ
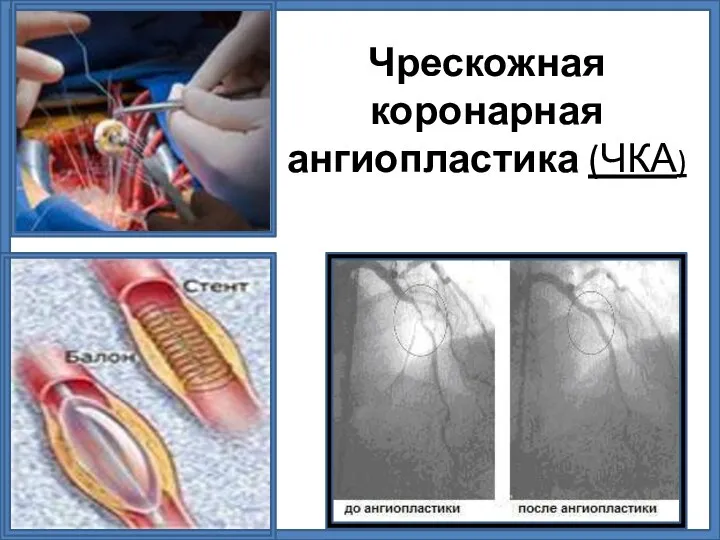
- 33. Чрескожная коронарная ангиопластика (ЧКА)
- 34. ЧКВ Экстренное проведение чрескожного или хирургического коронарного вмешательства позволяет спасти жизнь пациенту, в связи с чем
- 35. Прогноз Смертность при кардиогенном шоке составляет 50–90%.
- 36. Острая сердечная недостаточность - клинический синдром, характеризующийся быстрым возникновением симптомов, характерных для нарушенной систолической и/или диастолической
- 37. Острая сердечная недостаточность При острой сердечной недостаточности сердечная мышца теряет свою сократительную способность, поэтому сердце не
- 38. Острая сердечная недостаточность Сердечная астма: удушье с кашлем, свистящим дыханием. Форсированное учащенное дыхание, ортопноэ (вынужденное положение
- 39. Острая сердечная недостаточность Отек легких возникает более или менее внезапно либо при нарастании тяжести сердечной астмы.
- 40. Острая сердечная недостаточность Положение с высокоподнятым изголовьем Оксигенотерапия При САД более 90 мм.рт.ст. – Фуросемид 40
- 41. Нарушения сердечного ритма Тахиаритмии Лечение на ДГЭ оказывается только при нарушении гемодинамики ЭИТ Премедикация: Мидазолам 5
- 43. Скачать презентацию




























 Острая кишечная непроходимость у беременных
Острая кишечная непроходимость у беременных Курение — пиролитическая ингаляция
Курение — пиролитическая ингаляция Выявление информативных параметров сигналов электронной аускультации для определения характера шумов дыхания
Выявление информативных параметров сигналов электронной аускультации для определения характера шумов дыхания Арқау жіптерін пневморапирлі әдіспен салу
Арқау жіптерін пневморапирлі әдіспен салу Спондилогенная кардиомиопатия
Спондилогенная кардиомиопатия Расстройства восприятия
Расстройства восприятия Клинический случай по конкурсу абдоминальной хирургии
Клинический случай по конкурсу абдоминальной хирургии Генетика и онкология
Генетика и онкология Понятие о травмах и травматизме. Повреждения. Разновидности ран. Иммобилизационные шины. Правила иммобилизации. Виды шин
Понятие о травмах и травматизме. Повреждения. Разновидности ран. Иммобилизационные шины. Правила иммобилизации. Виды шин Симптомсыз бактериурия
Симптомсыз бактериурия 1_Ostryi_774_appenditsit
1_Ostryi_774_appenditsit Угрозы здоровью населения планеты в 2019 году
Угрозы здоровью населения планеты в 2019 году Ультразвуковое исследование при патологии вен нижних конечностей
Ультразвуковое исследование при патологии вен нижних конечностей COVID-19. Кишеньковий довідник
COVID-19. Кишеньковий довідник Переломы костей таза
Переломы костей таза Динамическая гимнастика
Динамическая гимнастика Правила здорового питания
Правила здорового питания Регрессиялық талдаудың негізгі әдістерін қолданып биологиялық және медициналық мазмұны
Регрессиялық талдаудың негізгі әдістерін қолданып биологиялық және медициналық мазмұны Пневмония у лиц пожилого и старческого возраста
Пневмония у лиц пожилого и старческого возраста Вода и здоровье
Вода и здоровье Global Handwashing Day
Global Handwashing Day История развития сестринского дела
История развития сестринского дела Выделение. Мочевыделительная система. Урок биологии в 8 классе
Выделение. Мочевыделительная система. Урок биологии в 8 классе Оториноларингологияда қарқынды ем қолдану. Мұрын ауруларын емдеу
Оториноларингологияда қарқынды ем қолдану. Мұрын ауруларын емдеу Профилактика сердечно-сосудистых заболеваний
Профилактика сердечно-сосудистых заболеваний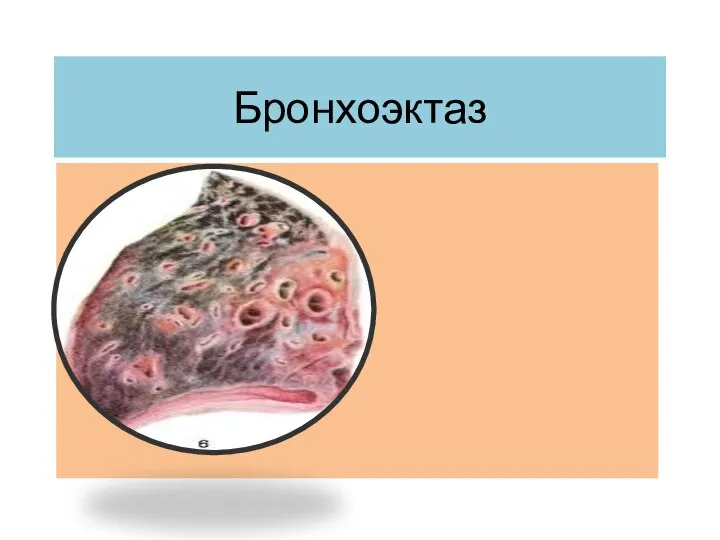 Бронхоэктаз. Основные симптомы
Бронхоэктаз. Основные симптомы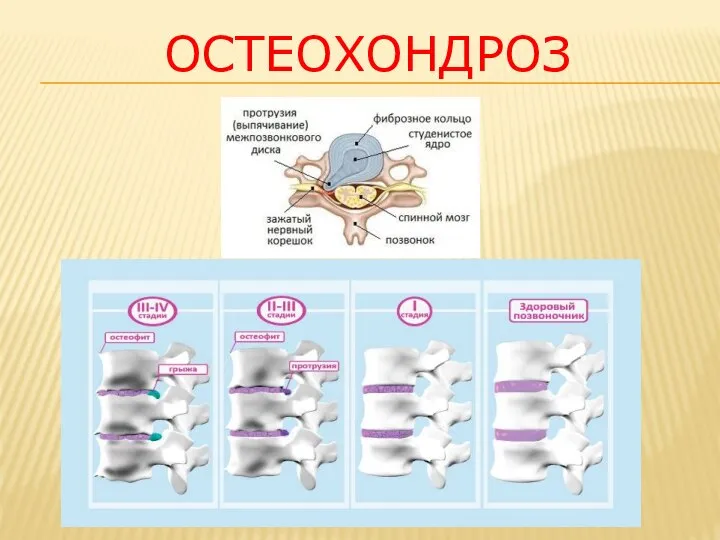 Остеохондроз. Сколиоз
Остеохондроз. Сколиоз Основы педиатрии
Основы педиатрии