Содержание
- 2. План Алгоритм диагностики ИБС Тактика ведения пациентов с ИБС Алгоритм диагностики ОКС Тактика ведения пациентов с
- 3. Стабильная коронарная болезнь сердца характеризуется эпизодами обратимого несоответствия между потребностью миокарда в кислороде и его доставкой,
- 4. Диагностика
- 6. Диагностика Перечень основных и дополнительных диагностических исследований, проводимый на амбулаторном уровне Основные диагностические обследования, проводимые на
- 7. Неинвазивное тестирование у пациентов с подозрением на ИБС
- 8. Лечение Цели лечения: - уменьшение симптомов стенокардии и улучшение прогноза; - коррекция образа жизни; - контроль
- 9. Немедикаментозное лечение Курение является сильным независимым фактором риска ИБС, поэтому необходимо избегать курения, в том числе
- 10. Стратегия медикаментозного лечения пациентов со стабильной стенокардией
- 14. ОКС Острый коронарный синдром (ОКС) – клиническое состояние, отражающее период обострения ишемической болезни сердца (ИБС), ведущим
- 15. ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ Основной целью амбулаторного этапа при обращении пациента с ОКСбпST является диагностика и
- 19. ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ Тактика лечения. Тактика лечения на догоспитальном этапе направлена на своевременную диагностику ОКС,
- 20. 3. Нитраты при ОКСбпSTприменяются только при наличии болевого синдрома и САД >90 мм.рт.ст. Внутривенное введение нитратов
- 21. 7. Ингибиторы Р2Y12-рецепторов тромбоцитов. Назначение второго антиагрегантав дополнение к АСК при высокой вероятности ОКС: Тикагрелор в
- 22. Перечень основных лекарственных средств: 1. Кислород для ингаляций (медицинский газ) 2. Метопролол тартрат (ампулы 1% 5,0мл;
- 24. Индикаторы эффективности лечения: 1. Соблюдение временных интервалов при диагностике ОКС (регистрация и интерпретация ЭКГ в течение
- 25. Медицинская реабилитация Программа сердечной реабилитации/вторичной профилактики после ОКСбпST включает. Обеспечение приверженности пациента к медикаментозной терапии: 1.
- 26. 5. Рекомендовано начинать высокоинтенсивную терапию статинами как можно раньше при отсутствии противопоказаний и продолжать ее долго
- 28. Скачать презентацию
Слайд 2План
Алгоритм диагностики ИБС
Тактика ведения пациентов с ИБС
Алгоритм диагностики ОКС
Тактика ведения пациентов с
План
Алгоритм диагностики ИБС
Тактика ведения пациентов с ИБС
Алгоритм диагностики ОКС
Тактика ведения пациентов с

Тактика ведения пациентов с ИБС
Лечение и кардиореабилитация в соответсвии с международными рекомендациями и клиническими протоколами МЗ РК
Слайд 3Стабильная коронарная болезнь сердца характеризуется эпизодами обратимого несоответствия между потребностью миокарда в кислороде
Стабильная коронарная болезнь сердца характеризуется эпизодами обратимого несоответствия между потребностью миокарда в кислороде

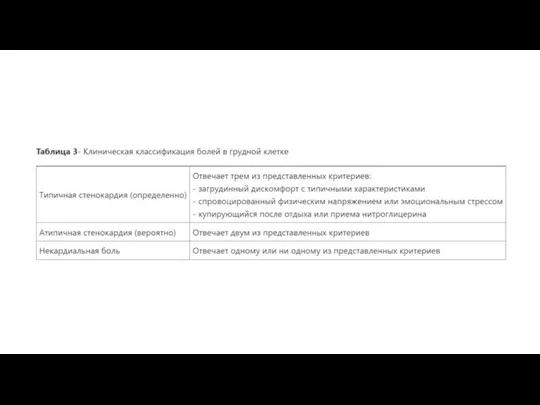
Стабильной считается стенокардия в том случае, если ее симптомы имеют неизменный характер на протяжении, как минимум 2 месяцев.
Стабильная стенокардия также включает в себя следующее после острого коронарного синдрома (ОКС) стабильное состояние, часто бессимптомное. А также продолжительное до начала появления симптомов состояние атеросклеротического поражения сосудов.
Слайд 4Диагностика
Диагностика

Слайд 6Диагностика
Перечень основных и дополнительных диагностических исследований, проводимый на амбулаторном уровне
Основные диагностические обследования,
Диагностика
Перечень основных и дополнительных диагностических исследований, проводимый на амбулаторном уровне Основные диагностические обследования,

ОАК, ОАМ, Б/Х (определение креатинина и клиренса креатинина, АЛТ, глюкозы, липидного спектра (определение общего холестерина, ЛПНП, ЛПВП, триглицеридов);
ЭКГ и ЭхоКГ в покое;
Рентгенография органов грудной клетки у отдельных пациентов
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
Гликированный гемоглобин
ИФА гормонов щитовидной железы
Определение кратининкиназы
Определение NT-proBNP/BNP сердечная недостаточность
Определение высокочувствительный тропонин количественный метод (дестабилизация)
Суточное мониторирование ЭКГ по Холтеру при аритмии
Стресс ЭКГ (велоэргометрия/тредмил)
Стресс-ЭхоКГ с физической нагрузкой/добутамином
УЗДГ сонных артерий
Сцинтиграфия миокарда (однофотонная эмиссионная компьютерная томография)
Магнитно-резонансная томография (МРТ)
Позитронно-эмиссионная томография (ПЭТ)
Компьютерная томография коронарных артерий
Коронарная ангиография (КАГ)
УЗИ щитовидной железы.
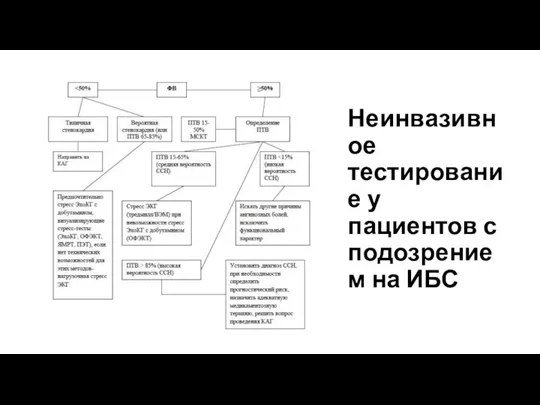
Слайд 7Неинвазивное тестирование у пациентов с подозрением на ИБС
Неинвазивное тестирование у пациентов с подозрением на ИБС
Слайд 8Лечение
Цели лечения:
- уменьшение симптомов стенокардии и улучшение прогноза;
- коррекция образа жизни;
- контроль
Лечение
Цели лечения:
- уменьшение симптомов стенокардии и улучшение прогноза;
- коррекция образа жизни;
- контроль

- назначение медикаментозной терапии;
- обучение пациентов.
Слайд 9Немедикаментозное лечение
Курение является сильным независимым фактором риска ИБС, поэтому необходимо избегать курения, в
Немедикаментозное лечение
Курение является сильным независимым фактором риска ИБС, поэтому необходимо избегать курения, в

Физическая активность Регулярные физические нагрузки связаны со снижением заболеваемости и кардиоваскулярной смертности среди пациентов с установленной ИБС. Физические нагрузки должны включаться в ежедневную активность. Аэробные нагрузки должны быть предложены пациентам с установленной КБС, как часть структурированной программы по сердечной реабилитации, с оценкой функциональной способности пациента и потенциального риска физических нагрузок.
Сексуальная активность Сексуальная активность сравнима с физической активностью более 6 МЕТ (1 МЕТ= 3,5 мл потребления кислорода/кг/мин) в зависимости от вида деятельности. Сексуальная активность может вызывать приступы стенокардия и прием нитроглицерина перед сексуальными отношениями может быть эффективен так же, как и при другой физической нагрузке.
Коррекция веса Избыточная масса тела и ожирение связаны с повышением риска смерти при ИБС. Снижение веса при избыточной массе тела и ожирении рекомендовано с целью коррекции артериального давления, дислипидемии и метаболизма глюкозы. Симптомы возможного ночного апноэ должны быть тщательно оценены у пациентов, особенно с ожирением. Наличие симптомов ночного апноэ связано с увеличением кардиоваскулярной заболеваемости и смертности .
Артериальная гипертония Особого внимания заслуживает мониторинг уровня артериального давления. Повышенный уровень артериального давления, наряду с сердечной, почечной недостаточностью и цереброваскулярными заболеваниями, относиться к основным факторам риска ИБС. Рекомендовано поддержание уровня АД в пределах 130-139/80-85 мм рт ст. Рекомендованный уровень АД при сахарном диабете <140/85 мм рт ст.
Также нужно контролировать такие факторы как: Диабет, Психологические факторы, дальнейшая Сердечная реабилитация
Слайд 10Стратегия медикаментозного лечения пациентов со стабильной стенокардией
Стратегия медикаментозного лечения пациентов со стабильной стенокардией

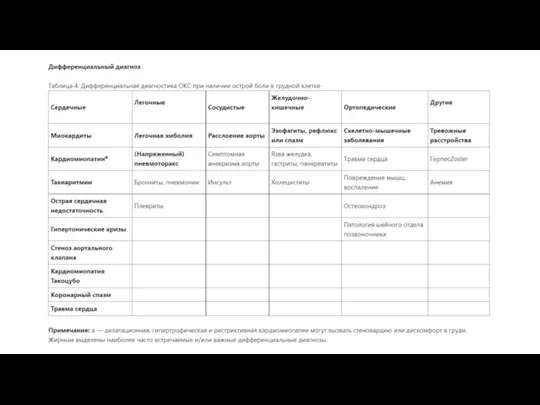
Слайд 14ОКС
Острый коронарный синдром (ОКС) – клиническое состояние, отражающее период обострения ишемической болезни сердца
ОКС
Острый коронарный синдром (ОКС) – клиническое состояние, отражающее период обострения ишемической болезни сердца

Формы ОКСбпST: Основным в ведении пациентов с ОКСбпST на всех этапах оказания помощи является наряду с диагностикой постоянная стратификация риска развития кардиальных осложнений. В итоге в исходе ОКСбпST дифференцируются две клинические формы: 1. Нестабильная стенокардия - острая ишемия миокарда, тяжесть и продолжительность которой недостаточны для развития некроза миокарда (нет диагностически значимых повышений уровней тропонина). 2. Инфаркт миокарда без подъема сегмента ST – острая ишемия миокарда, тяжесть и продолжительность которой приводит к некрозу миокарда.
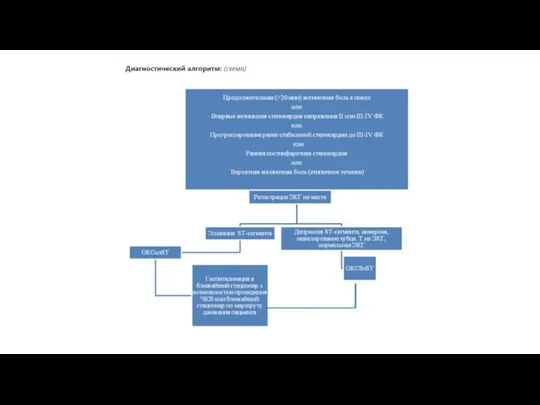
Слайд 15ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Основной целью амбулаторного этапа при обращении пациента с ОКСбпST
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Основной целью амбулаторного этапа при обращении пациента с ОКСбпST

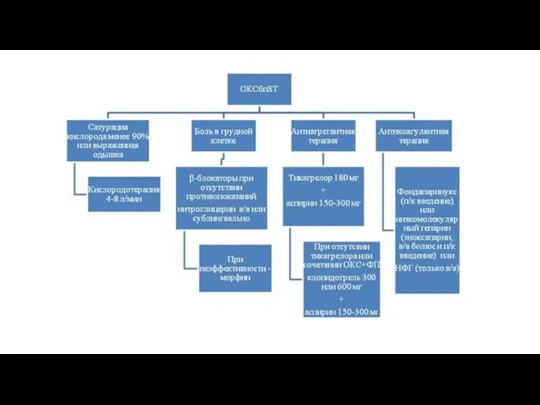
Слайд 19ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения. Тактика лечения на догоспитальном этапе направлена на
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения. Тактика лечения на догоспитальном этапе направлена на

Слайд 203. Нитраты при ОКСбпSTприменяются только при наличии болевого синдрома и САД >90 мм.рт.ст. Внутривенное
3. Нитраты при ОКСбпSTприменяются только при наличии болевого синдрома и САД >90 мм.рт.ст. Внутривенное

Слайд 217. Ингибиторы Р2Y12-рецепторов тромбоцитов. Назначение второго антиагрегантав дополнение к АСК при высокой
7. Ингибиторы Р2Y12-рецепторов тромбоцитов. Назначение второго антиагрегантав дополнение к АСК при высокой

Слайд 22Перечень основных лекарственных средств:
1. Кислород для ингаляций (медицинский газ)
2. Метопролол тартрат (ампулы
Перечень основных лекарственных средств: 1. Кислород для ингаляций (медицинский газ) 2. Метопролол тартрат (ампулы

Слайд 24Индикаторы эффективности лечения:
1. Соблюдение временных интервалов при диагностике ОКС (регистрация и интерпретация
Индикаторы эффективности лечения: 1. Соблюдение временных интервалов при диагностике ОКС (регистрация и интерпретация

Слайд 25Медицинская реабилитация
Программа сердечной реабилитации/вторичной профилактики после ОКСбпST включает.
Обеспечение приверженности пациента к медикаментозной
Медицинская реабилитация
Программа сердечной реабилитации/вторичной профилактики после ОКСбпST включает. Обеспечение приверженности пациента к медикаментозной

Слайд 265. Рекомендовано начинать высокоинтенсивную терапию статинами как можно раньше при отсутствии противопоказаний
5. Рекомендовано начинать высокоинтенсивную терапию статинами как можно раньше при отсутствии противопоказаний

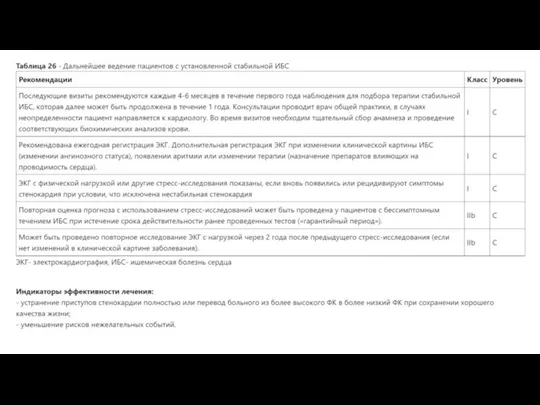

 Железоненасыщенные и железонасыщенные анемии
Железоненасыщенные и железонасыщенные анемии Первая помощь при отравлениях
Первая помощь при отравлениях Гиперчувствительные и токсические пневмониты
Гиперчувствительные и токсические пневмониты Клебсиеллалардың және протейлердің биологиялық ерекшеліктері
Клебсиеллалардың және протейлердің биологиялық ерекшеліктері ЛФК при лечении заболеваний и травм челюстнолицевой области
ЛФК при лечении заболеваний и травм челюстнолицевой области Диастолическая сердечная недостаточность
Диастолическая сердечная недостаточность Общая рецептура
Общая рецептура Синупрет: лекарство или плацебо?
Синупрет: лекарство или плацебо? Абсолютная и относительная стабильность. Винты
Абсолютная и относительная стабильность. Винты Отличие лихорадки от перегревания
Отличие лихорадки от перегревания Физиологические особенности репродуктивной системы женщины
Физиологические особенности репродуктивной системы женщины Клинически узкий таз
Клинически узкий таз Правила наложения повязок
Правила наложения повязок Обезболивание. Наркоз
Обезболивание. Наркоз Хроматография. История. Развитие. Классификация
Хроматография. История. Развитие. Классификация Отчетный материал. Исследование и лечение заболеваний методом имидж медицины, медицины и сьян и сюэ
Отчетный материал. Исследование и лечение заболеваний методом имидж медицины, медицины и сьян и сюэ Гипертоническая болезнь
Гипертоническая болезнь Наследственные энзимопатии
Наследственные энзимопатии Вирусные заболевания, их лечение и профилактика
Вирусные заболевания, их лечение и профилактика Синдром Барттера
Синдром Барттера Мочевыделительная (мочевая) система у детей
Мочевыделительная (мочевая) система у детей Кеден одағының елдерінде балық, шаян өнімдерін әкелуіне қойылатын ветеринарлық санитарлық талаптар
Кеден одағының елдерінде балық, шаян өнімдерін әкелуіне қойылатын ветеринарлық санитарлық талаптар Как выбрать дату для кесаревого сечения
Как выбрать дату для кесаревого сечения ВМ%20Собирова
ВМ%20Собирова Принципы анестезиологии и интенсивной терапии в условиях ограниченных ресурсов
Принципы анестезиологии и интенсивной терапии в условиях ограниченных ресурсов Адреналин – гормон активных действий
Адреналин – гормон активных действий Вторичная профилактика ИБС
Вторичная профилактика ИБС Коррегирующая гимнастика во время беременности с целью исправления неправильного положения плода
Коррегирующая гимнастика во время беременности с целью исправления неправильного положения плода