Содержание
- 2. Mенингококковая инфекция (МИ) — антропонозная бактериальная острая инфекционная болезнь с аспирационным механизмом передачи возбудителя. Характеризуется лихорадкой,
- 3. Описание менингита встречается у врачей античного периода и средневековья. в качестве серьезной проблемы для человечества был
- 4. важное место МИ в инфекционной патологии обусловлено: тяжестью течения и высокой летальностью, достигающей 5-10% при генерализованных
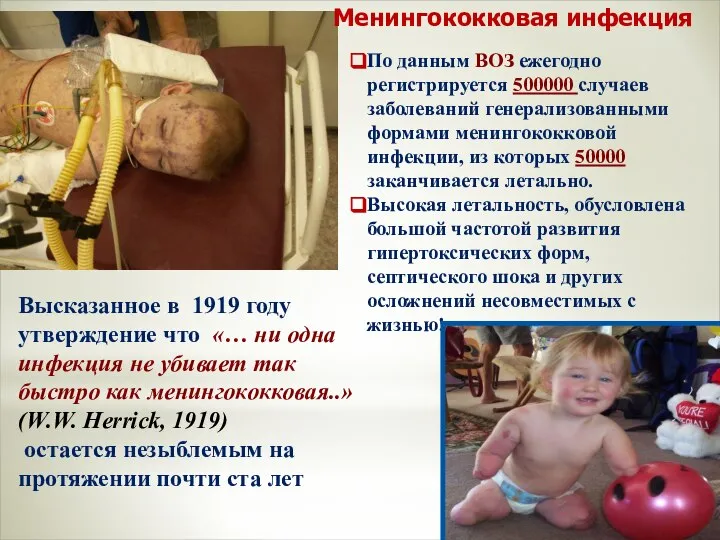
- 5. Менингококковая инфекция Высказанное в 1919 году утверждение что «… ни одна инфекция не убивает так быстро
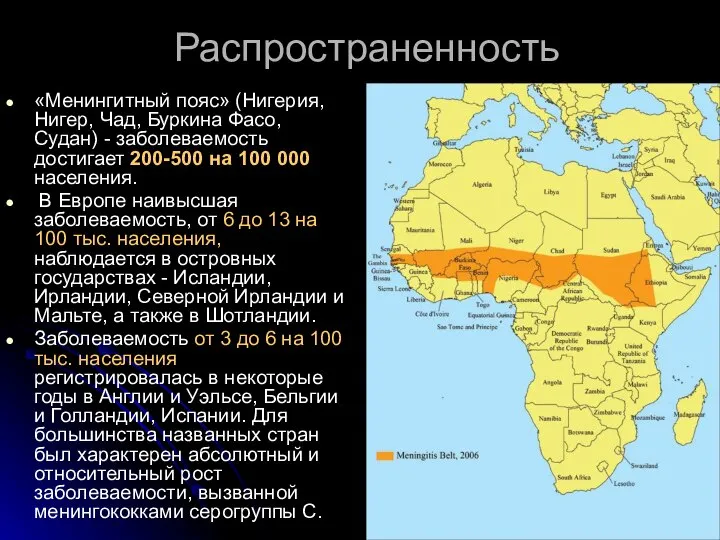
- 6. Распространенность «Менингитный пояс» (Нигерия, Нигер, Чад, Буркина Фасо, Судан) - заболеваемость достигает 200-500 на 100 000
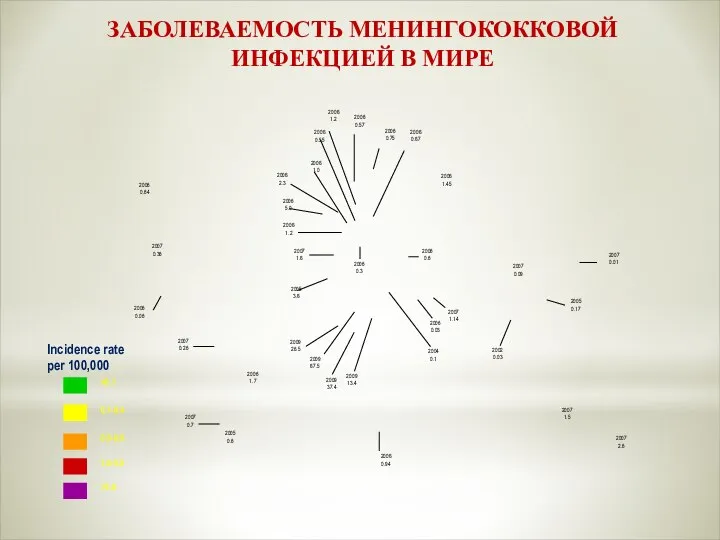
- 7. ЗАБОЛЕВАЕМОСТЬ МЕНИНГОКОККОВОЙ ИНФЕКЦИЕЙ В МИРЕ
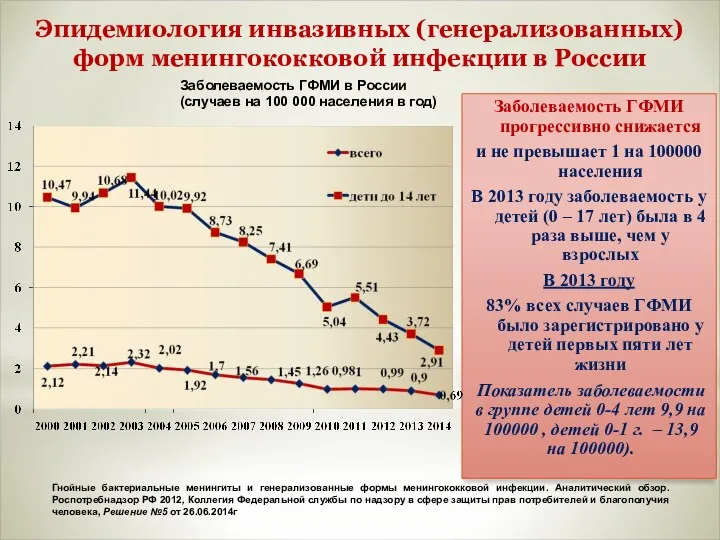
- 8. Заболеваемость ГФМИ прогрессивно снижается и не превышает 1 на 100000 населения В 2013 году заболеваемость у
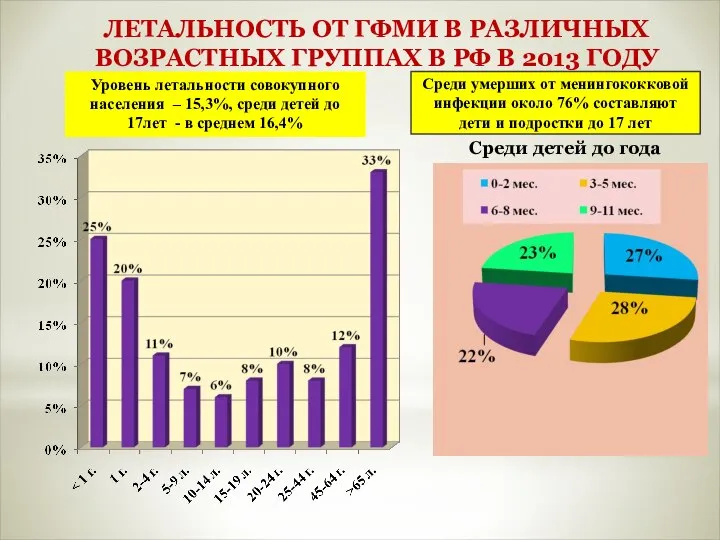
- 10. ЛЕТАЛЬНОСТЬ ОТ ГФМИ В РАЗЛИЧНЫХ ВОЗРАСТНЫХ ГРУППАХ В РФ В 2013 ГОДУ Среди детей до года
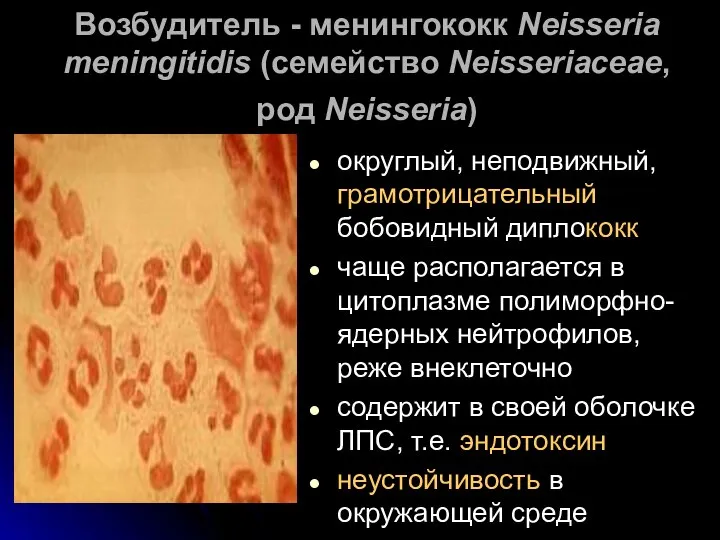
- 11. Возбудитель - менингококк Neisseria meningitidis (семейство Neisseriaceae, род Neisseria) округлый, неподвижный, грамотрицательный бобовидный диплококк чаще располагается
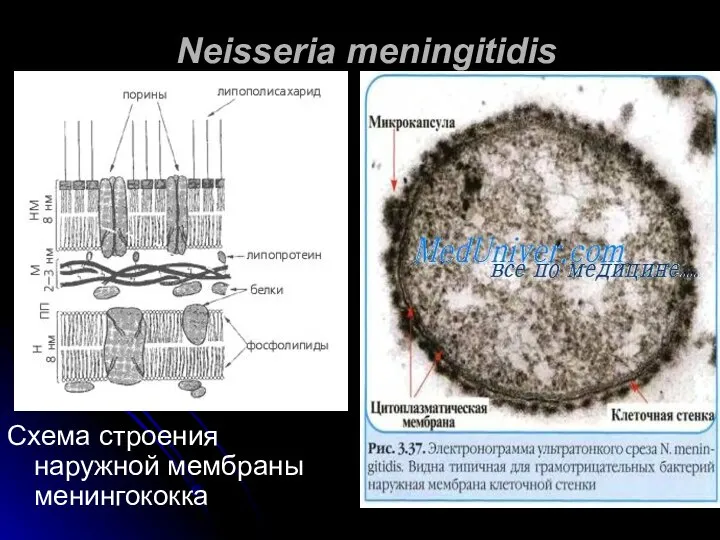
- 12. Neisseria meningitidis Схема строения наружной мембраны менингококка
- 13. Антигенная структура менингококков Neisseria meningitidis Серогруппы (по капсульному полисахариду) - 12 А, В, С, D, Y,
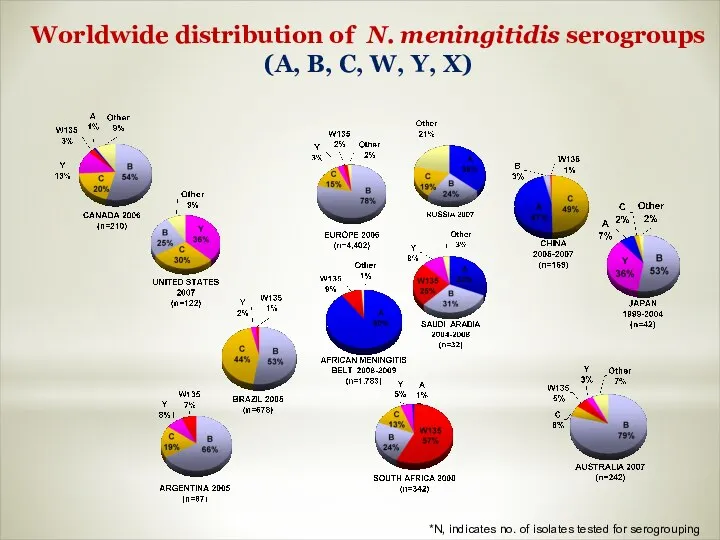
- 14. *N, indicates no. of isolates tested for serogrouping Worldwide distribution of N. meningitidis serogroups (А, В,
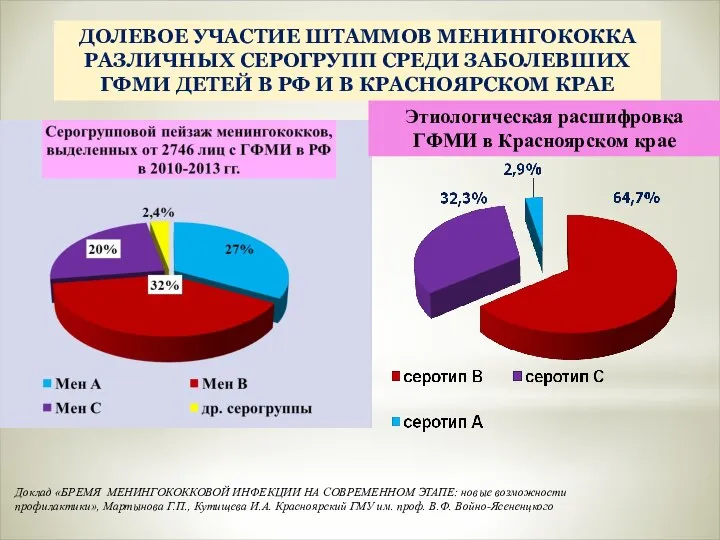
- 15. ДОЛЕВОЕ УЧАСТИЕ ШТАММОВ МЕНИНГОКОККА РАЗЛИЧНЫХ СЕРОГРУПП СРЕДИ ЗАБОЛЕВШИХ ГФМИ ДЕТЕЙ В РФ И В КРАСНОЯРСКОМ КРАЕ
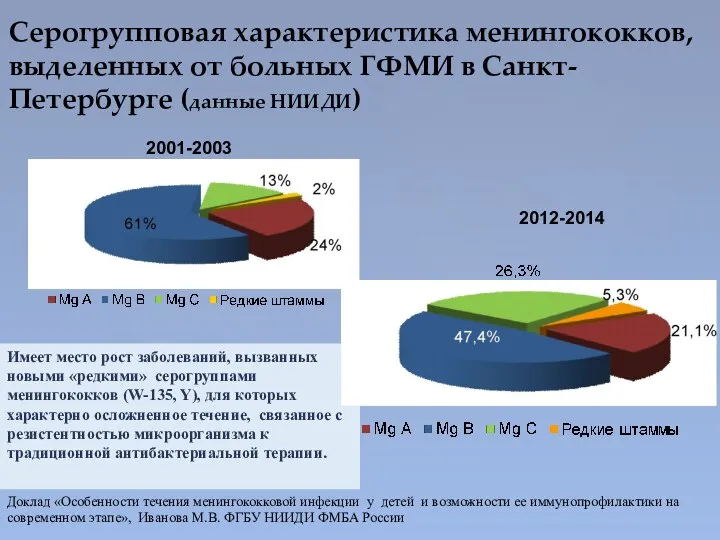
- 16. Имеет место рост заболеваний, вызванных новыми «редкими» серогруппами менингококков (W-135, Y), для которых характерно осложненное течение,
- 17. Эпидемиология Антропоноз. Выделяют 3 группы источников возбудителя инфекции: больные генерализованной формой МИ, больные менингококковым назофарингитом, носители
- 18. Патогенез слизистая оболочка носоглотки размножение отсутствие видимого нарушения здоровья («здоровое» носительство) при осмотре носоглотки, исследовании биоптатов
- 19. Патогенез 2. слизистая оболочка носоглотки размножение легкие катаральные явления, незначительная интоксикация, воспалительная реакция крови менингококковый назофарингит
- 20. Патогенез 3. слизистая оболочка носоглотки размножение прорыв возбудителя через местные защитные барьеры бактериемия выраженная интоксикация формирование
- 21. Факторы, способствующие генерализации МИ большая скученность и длительный контакт в коллективе; нарушение естественной резистентности организма (предшествующий
- 22. Классификация менингококковой инфекции Первично-локализованные формы: Менингококковыделительство Острый назофарингит Пневмония Гематогенно-генерализованные: менингококцемия (типичная, молниеносная, хроническая), менингит (менингоэнцефалит)
- 23. менингококковый назофарингит (МНФ) Инкубационный период - от 1 до 10 сут, чаще 2-4 сут. Жалобы: часто
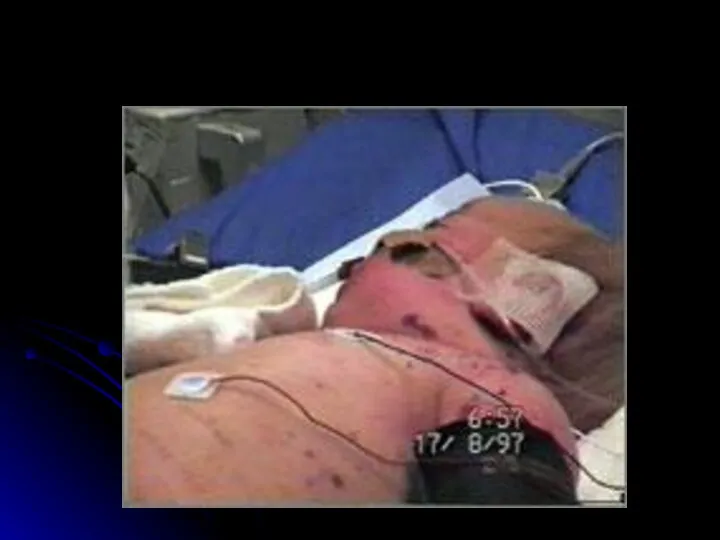
- 24. Менингококцемия (5-10% от общего числа ГФМИ) Острое начало (среди полного здоровья или на фоне МНФ) Первые
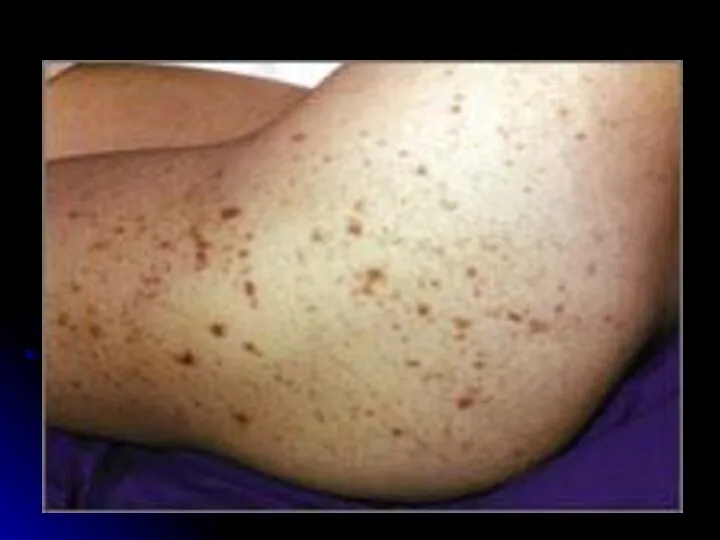
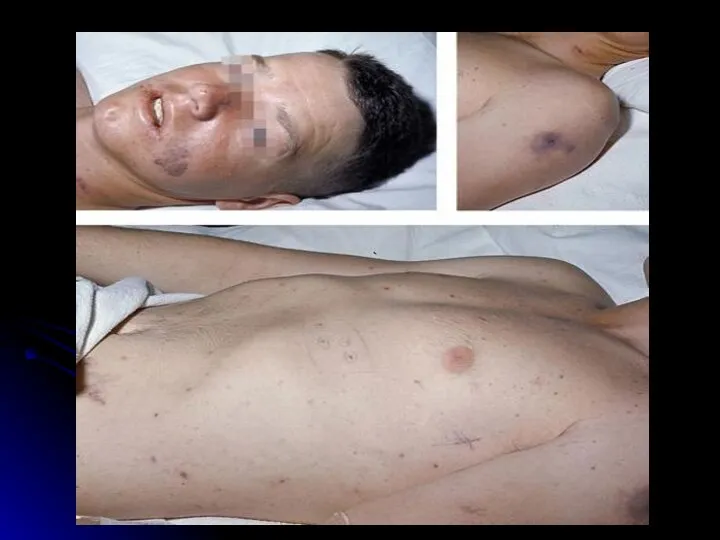
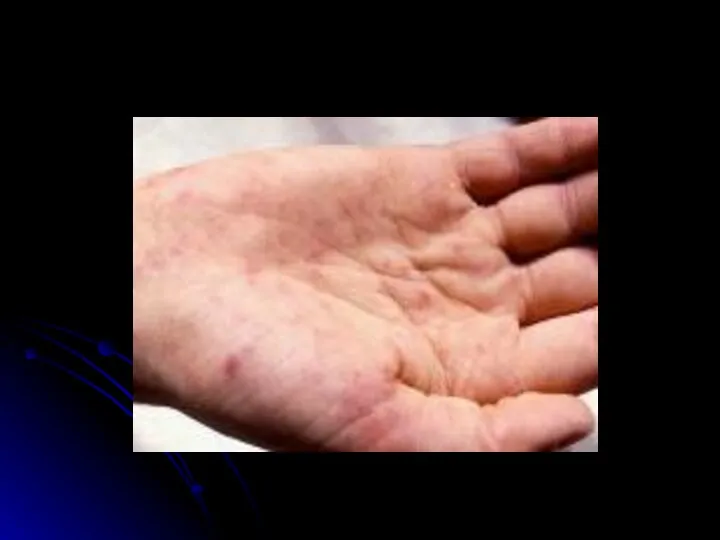
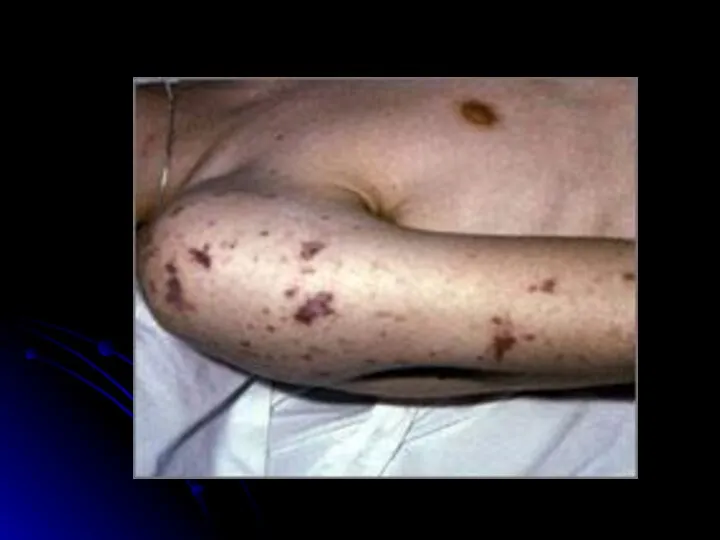
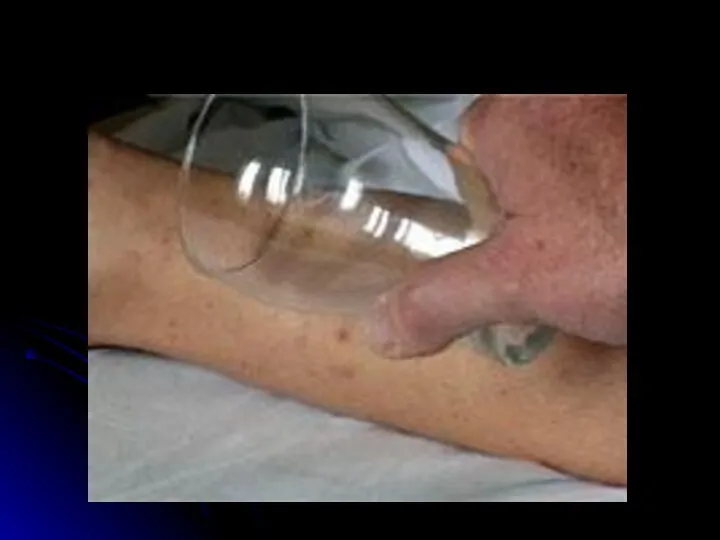
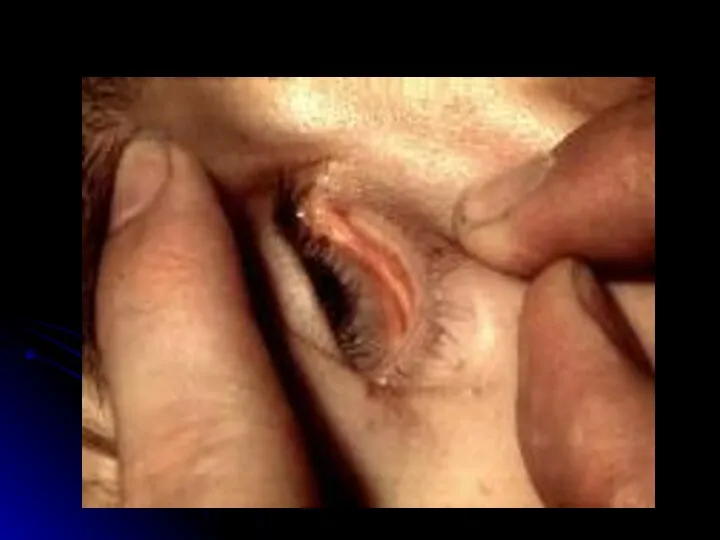
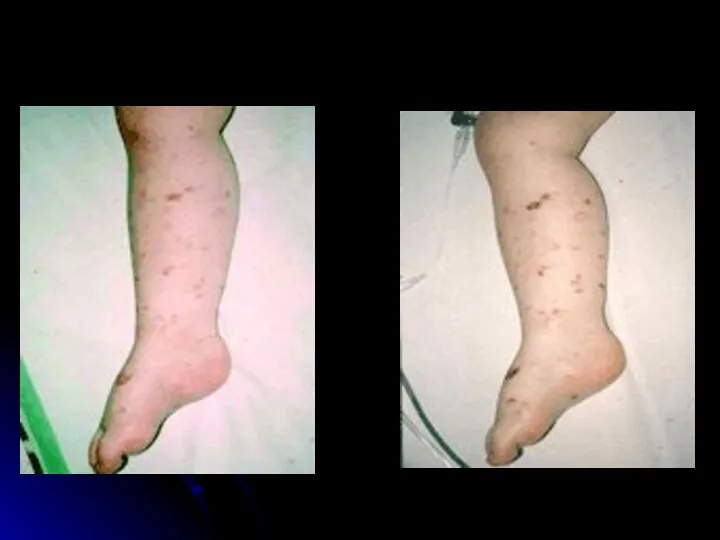
- 25. Отличительные особенности сыпи при ГФМИ Геморрагический характер Локализация преимущественно в дистальных отделах конечностей, на боковых поверхностях
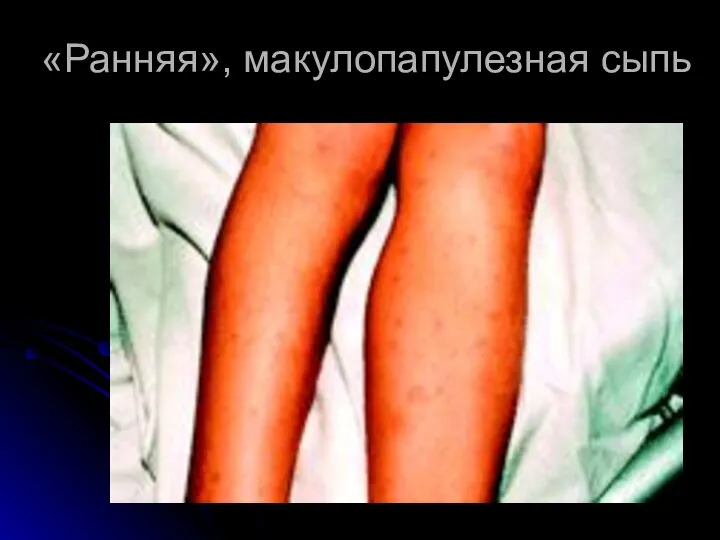
- 26. «Ранняя», макулопапулезная сыпь
- 38. TOM, 20 лет Том был студентом университета и страстным гитаристом, когда он заболел менингококковой септицемией на
- 39. Charlotte Lucy Cleverley-Bisman Родилась 24 ноября 2003, Уаихеке, Окленд, Новая Зеландия Новозеландская девочка, перенесшая ГФМИ в
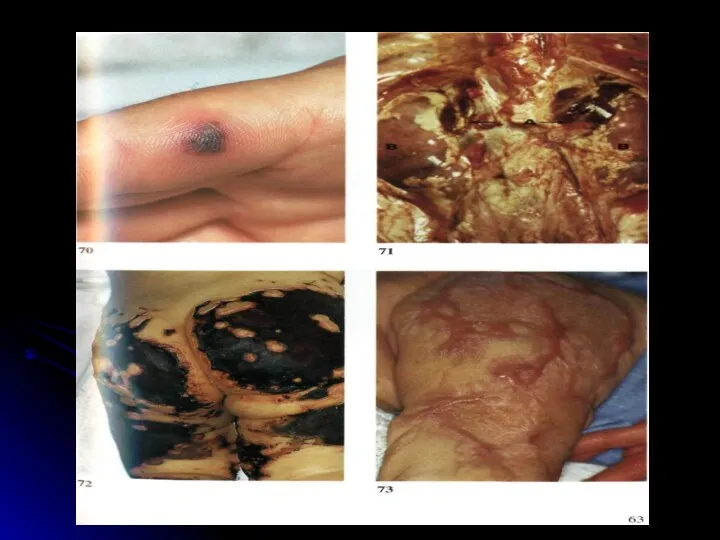
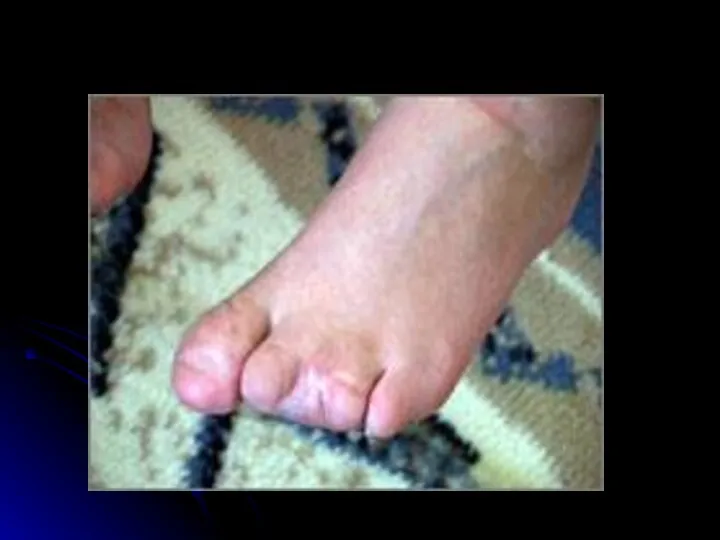
- 40. Органопатология при менингококкемии Поражение суставов Токсическое поражение сердечно-сосудистой системы Пневмония Отсутствие гепатолиенального синдрома Поражение почек токсического
- 41. Молниеносная форма менингококкемии Развиваются бурно. Подъем температуры, как правило, сопровождается выраженным ознобом. Температура тела в течение
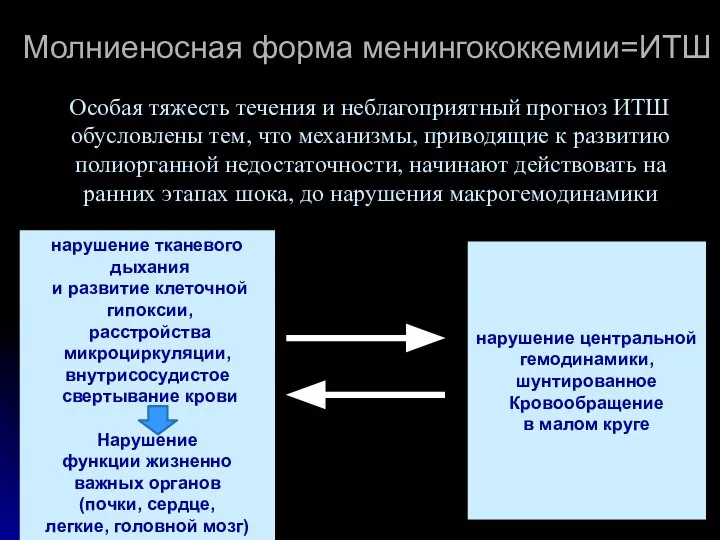
- 42. Молниеносная форма менингококкемии=ИТШ Особая тяжесть течения и неблагоприятный прогноз ИТШ обусловлены тем, что механизмы, приводящие к
- 43. Первые клинические признаки шока - бледность кожи, похолодание конечностей, цианоз губ и ногтевых пластинок, одышка, тахикардия,
- 44. Молниеносная форма менингококкемии Картина крови характеризуется лейкопенией, тромбоцитопенией в пределах 20-120*10, резким нейтрофильным сдвигом, нередко вплоть
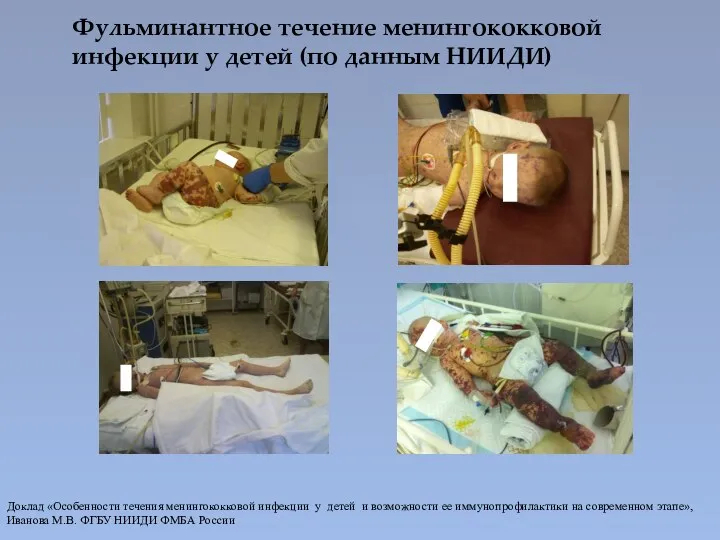
- 45. Фульминантное течение менингококковой инфекции у детей (по данным НИИДИ) Доклад «Особенности течения менингококковой инфекции у детей
- 46. Высокая частота инвалидизации у детей при менингококковой инфекции (по данным НИИДИ) Доклад «Особенности течения менингококковой инфекции
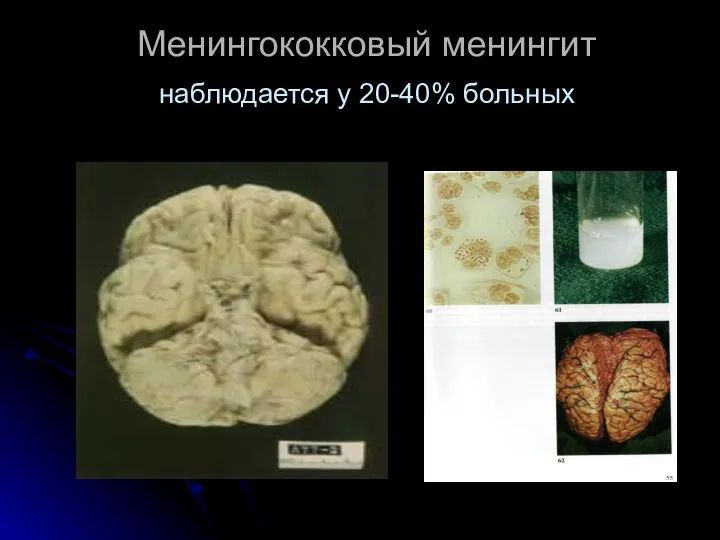
- 47. Менингококковый менингит наблюдается у 20-40% больных
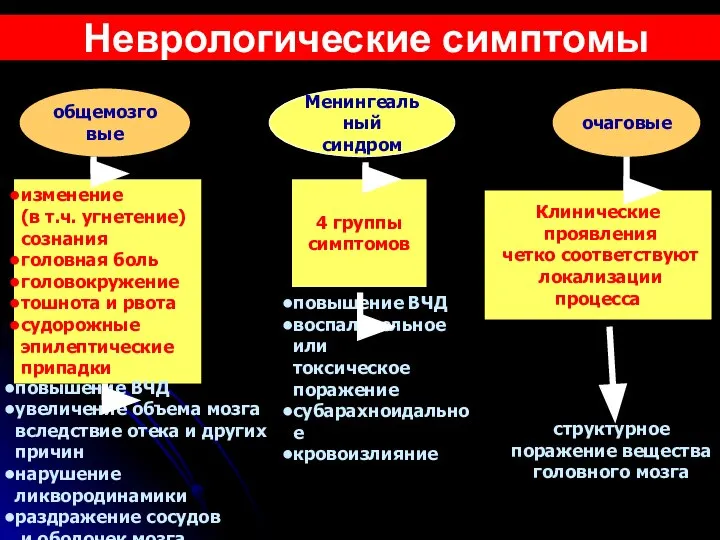
- 48. Неврологические симптомы общемозговые Менингеальный синдром очаговые изменение (в т.ч. угнетение) сознания головная боль головокружение тошнота и
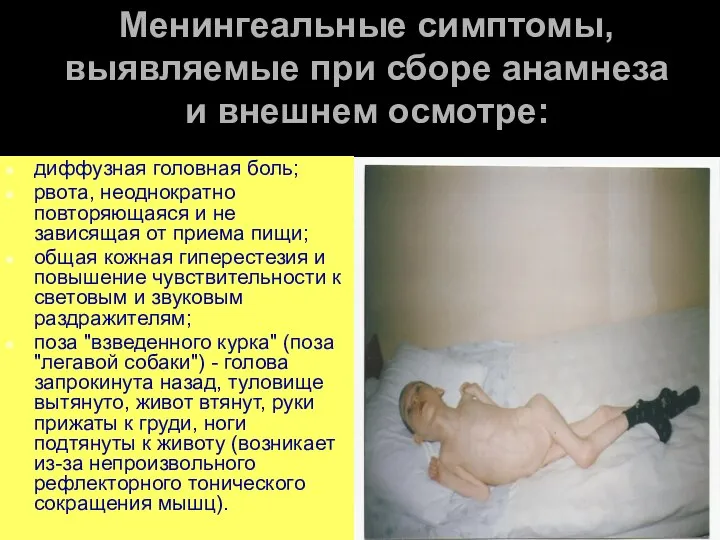
- 49. Менингеальные симптомы, выявляемые при сборе анамнеза и внешнем осмотре: диффузная головная боль; рвота, неоднократно повторяющаяся и
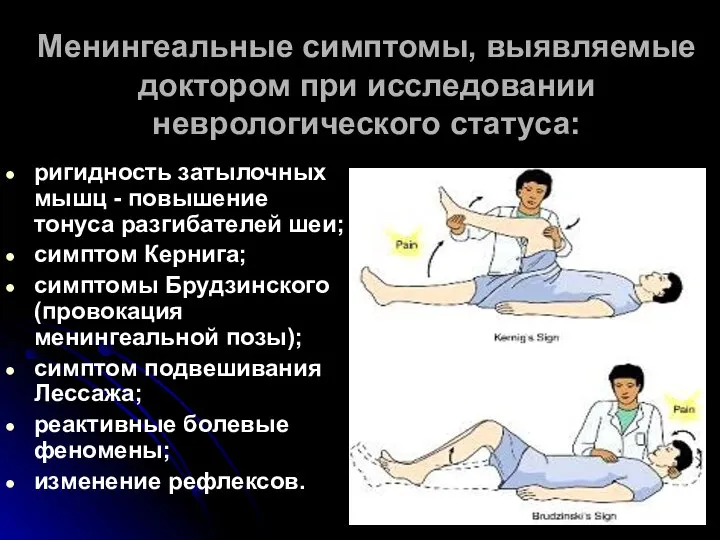
- 50. Менингеальные симптомы, выявляемые доктором при исследовании неврологического статуса: ригидность затылочных мышц - повышение тонуса разгибателей шеи;
- 51. Менингит (менингоэнцефалит) плеоцитоз, повышение уровня белка и другие изменения признаки инфекционного заболевания; симптомы интоксикации; общемозговые симптомы;
- 52. Менингококковый менингит Развитие заболевания у детей и лиц молодого возраста при отсутствии данных о специфической вакцинации;
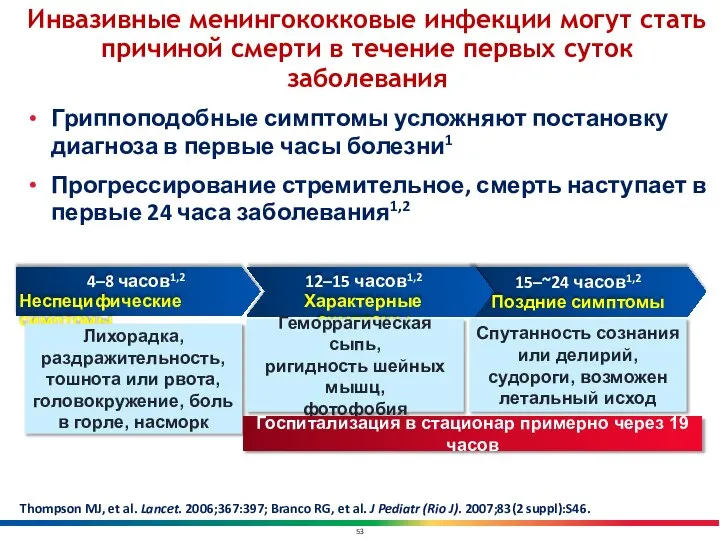
- 53. Инвазивные менингококковые инфекции могут стать причиной смерти в течение первых суток заболевания Гриппоподобные симптомы усложняют постановку
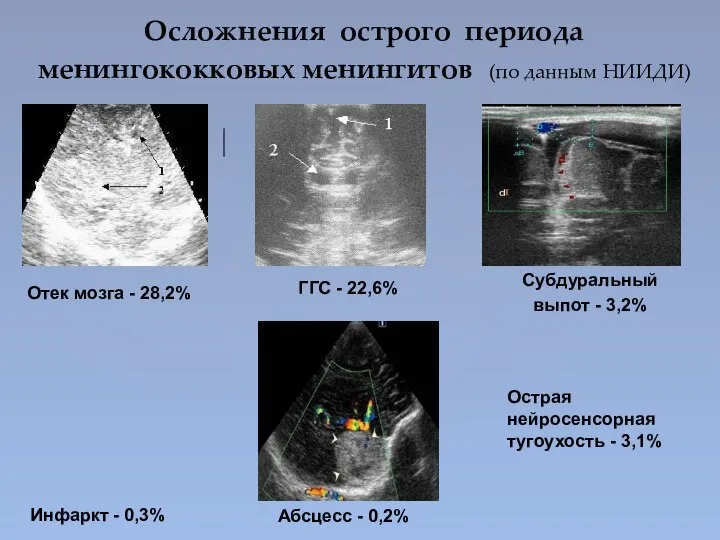
- 54. Осложнения острого периода менингококковых менингитов (по данным НИИДИ) Отек мозга - 28,2% ГГС - 22,6% Субдуральный
- 55. У большинства больных (45-70%) встречается смешанная форма болезни, при которой отмечаются сочетание интоксикации, поражения кожного покрова
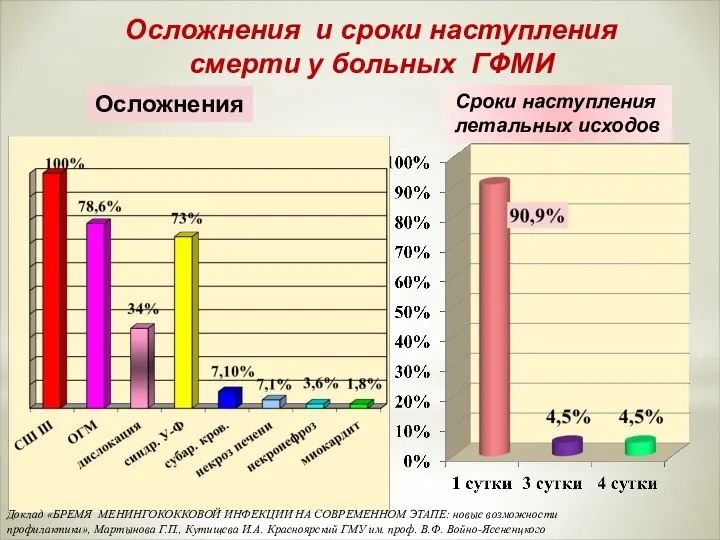
- 56. Осложнения и сроки наступления смерти у больных ГФМИ Сроки наступления летальных исходов Осложнения Доклад «БРЕМЯ МЕНИНГОКОККОВОЙ
- 57. Хроническая менингококкемия вследствие широкого применения антибактериальных препаратов в настоящее время встречается казуистически редко. Она характеризуется неправильной
- 58. Дифференциальный диагноз проводят в зависимости от клинической формы болезни с широким кругом заболеваний При МНФ дифференциальный
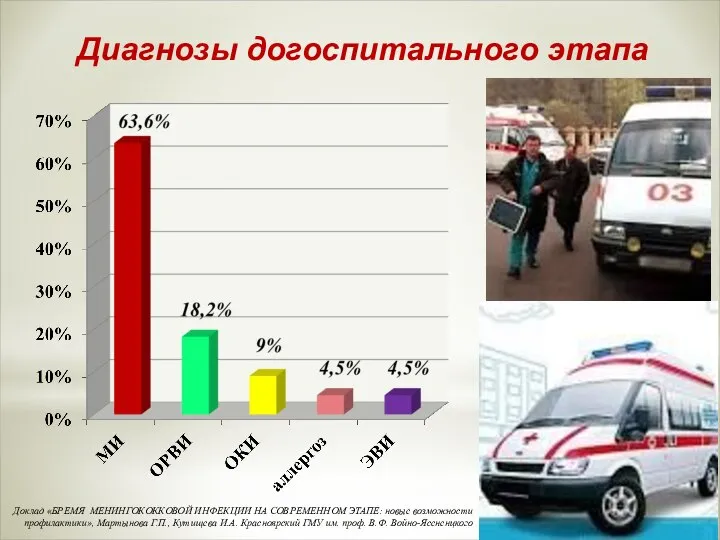
- 59. Диагнозы догоспитального этапа Доклад «БРЕМЯ МЕНИНГОКОККОВОЙ ИНФЕКЦИИ НА СОВРЕМЕННОМ ЭТАПЕ: новые возможности профилактики», Мартынова Г.П., Кутищева
- 60. Лабораторная диагностика Бактериологическое исследование (решающее значение). Посев СМЖ, крови (при менингококкемии), слизи с задней стенки глотки
- 61. Лечение Больные МНФ требуют этиотропного лечения только в случаях бактериологически подтвержденного диагноза. Им назначают левомицетин или
- 62. Лечение При первом подозрении на ГФМИ необходима экстренная госпитализация в специализированный стационар, в котором имеется отделение
- 63. Принципы лечения менингита Антибактериальная терапия Дезинтоксикация Дегидратация Десенсибилизация
- 64. Антибактериальная терапия препаратом выбора при ГФМИ является бензилпенициллин (в/м в суточной дозе 200000-400 000 ЕД /кг
- 65. Антибактериальная терапия Помимо бензилпенициллина, могут быть использованы ампициллин, ампиокс в дозе 200-400 мк/кг, цефалоспорины третьего-четвертого поколения
- 66. Антибактериальная терапия Критерием отмены является санация цереброспинальной жидкости. При снижении цитоза до 100 в 1 мкл
- 67. Патогенетическая терапия при неосложненных формах болезни проводится по общим принципам до улучшения общего состояния больного (2-4
- 68. Патогенетическая терапия При осложнении болезни ИТШ госпитализация в отделение реанимации катетеризация центральной или периферической вены (лучше
- 69. Патогенетическая терапия При OHM антибактериальная терапия проводится по общим правилам. форсированный диурез в режиме нормоволемии, однако
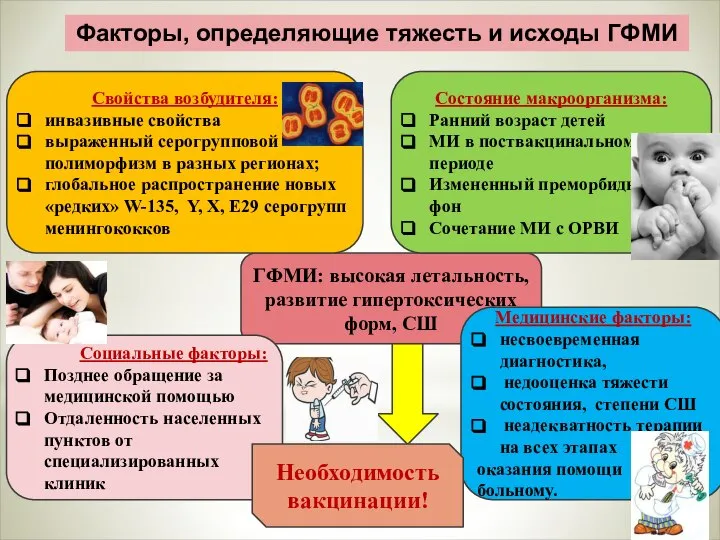
- 70. Факторы, определяющие тяжесть и исходы ГФМИ ГФМИ: высокая летальность, развитие гипертоксических форм, СШ Свойства возбудителя: инвазивные
- 71. Высокие эпидемические уровни ИМИ (>10 случаев на 100 тыс. населения в год) Средние эндемические уровни (2–10
- 72. ВАКЦИНАЦИЯ ДЕТЕЙ В РФ ГФМИ – вакцинация проводится с 1-го года жизни в рамках календаря прививок
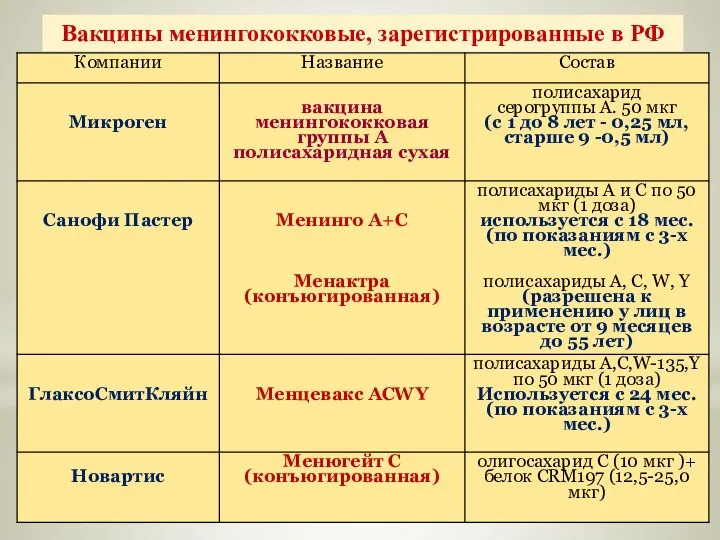
- 73. Вакцины менингококковые, зарегистрированные в РФ
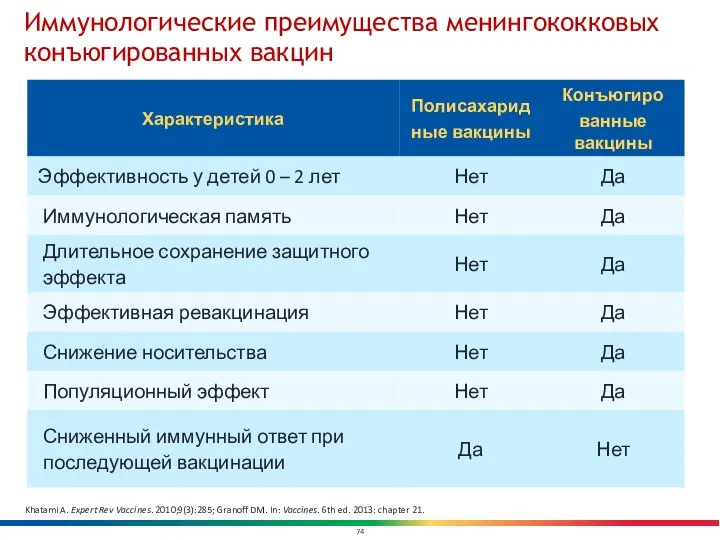
- 74. Иммунологические преимущества менингококковых конъюгированных вакцин Khatami A. Expert Rev Vaccines. 2010;9(3):285; Granoff DM. In: Vaccines. 6th
- 75. Зарегистрирована в России 22.09.2014 года Первая зарегистрированная конъюгированная вакцина Вакцинация проводится однократно в дозе 0,5 мл
- 77. Скачать презентацию








































 Анатомо-физиологические изменения лиц пожилого возраста. Лекция 2
Анатомо-физиологические изменения лиц пожилого возраста. Лекция 2 Судебно-медицинская гистология
Судебно-медицинская гистология Всероссийский научно-исследовательский институт лекарственных и ароматических растений
Всероссийский научно-исследовательский институт лекарственных и ароматических растений Профилактические и противоэпидемические мероприятия: выбор, основанный на принципах доказательной медицины
Профилактические и противоэпидемические мероприятия: выбор, основанный на принципах доказательной медицины Механизм работы добровольцев в учреждениях здравоохранения
Механизм работы добровольцев в учреждениях здравоохранения Психическое и физическое здоровье человека
Психическое и физическое здоровье человека Имплант синовиальной жидкости нового поколения
Имплант синовиальной жидкости нового поколения Врожденные пороки сердца (ВПС) у детей
Врожденные пороки сердца (ВПС) у детей Первая помощь при ранениях
Первая помощь при ранениях Медико-социальные аспекты инвалидности вследствие болезней костно-мышечной системы и соединительной ткани взрослого населения
Медико-социальные аспекты инвалидности вследствие болезней костно-мышечной системы и соединительной ткани взрослого населения Острый коронарный синдром и острые заболевания пищевода и желудка
Острый коронарный синдром и острые заболевания пищевода и желудка Профілактика запальних захворювань в гінекології
Профілактика запальних захворювань в гінекології Иммунопрофилактика населения
Иммунопрофилактика населения Репродуктивное здоровье подростков
Репродуктивное здоровье подростков Свежее дыхание. Причины неприятного запаха изо рта
Свежее дыхание. Причины неприятного запаха изо рта Септический шок в акушерско - гинекологической практике
Септический шок в акушерско - гинекологической практике Сферическая теория артикуляции Монсона
Сферическая теория артикуляции Монсона Асфиксия новорожденных
Асфиксия новорожденных Краткая форма оценки здоровья MOS SF-36. Описание методики
Краткая форма оценки здоровья MOS SF-36. Описание методики Роды при аномалиях женского таза
Роды при аномалиях женского таза Анестизиология. Анафилактикалық шок
Анестизиология. Анафилактикалық шок Висцеральный лейшманиоз
Висцеральный лейшманиоз NK-клетки (natural killer cells) и их эффекторные функции
NK-клетки (natural killer cells) и их эффекторные функции Схема физической реабилитации при травмах и заболеваниях кисти и стопы
Схема физической реабилитации при травмах и заболеваниях кисти и стопы Принципы рациональной антибактериальной терапии в педиатрии. Пенициллины
Принципы рациональной антибактериальной терапии в педиатрии. Пенициллины Товариство Червоного хреста в Україні
Товариство Червоного хреста в Україні ГБУСО ВО Тюрмеровский психоневрологический интернат Учебный центр сопровождаемого проживания
ГБУСО ВО Тюрмеровский психоневрологический интернат Учебный центр сопровождаемого проживания Верхние дыхательные пути. Анатомия
Верхние дыхательные пути. Анатомия