Содержание
- 2. До середины XIX столетия для обезболивания во время хирургических операций использовали опий, коноплю, скополамин, а иногда
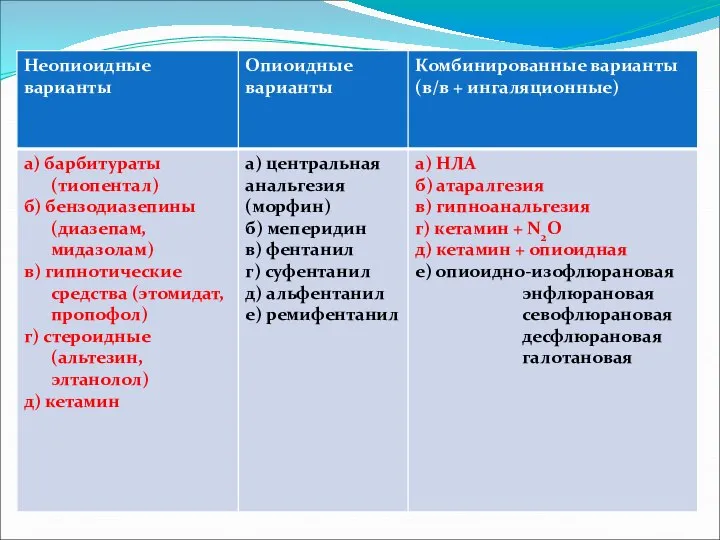
- 3. Средства, применяемые для общей анестезии, делятся на препараты для ингаляционного и неингаляционного наркоза. Каждая из названных
- 4. Основные этапы развития внутривенной анестезии.
- 5. Основные этапы развития внутривенной анестезии.
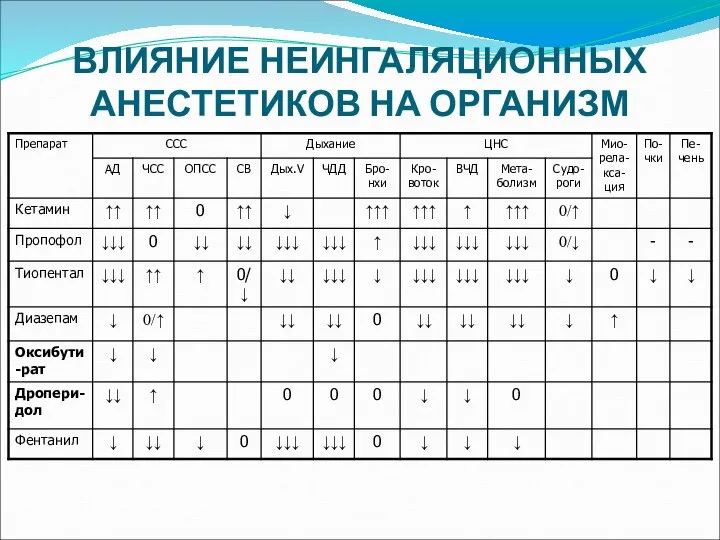
- 8. ВЛИЯНИЕ НЕИНГАЛЯЦИОННЫХ АНЕСТЕТИКОВ НА ОРГАНИЗМ
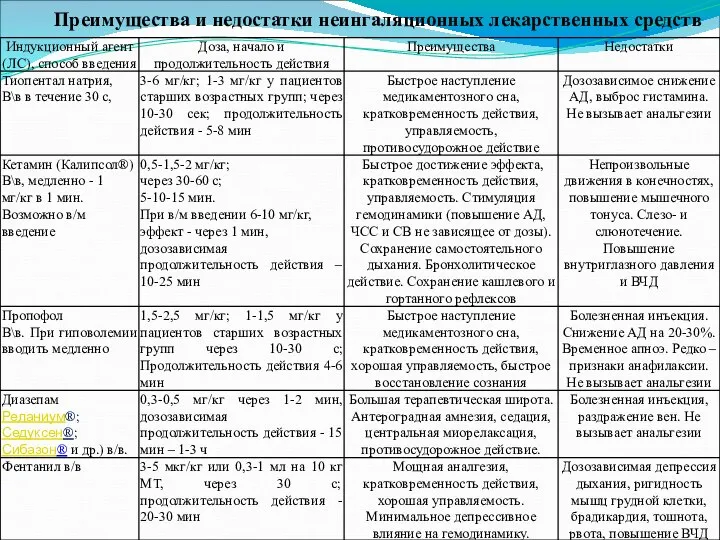
- 9. Преимущества и недостатки неингаляционных лекарственных средств
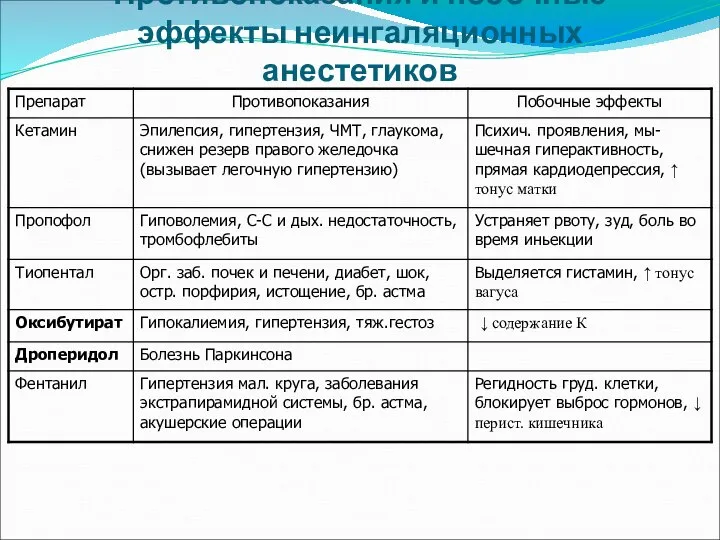
- 10. Противопоказания и побочные эффекты неингаляционных анестетиков
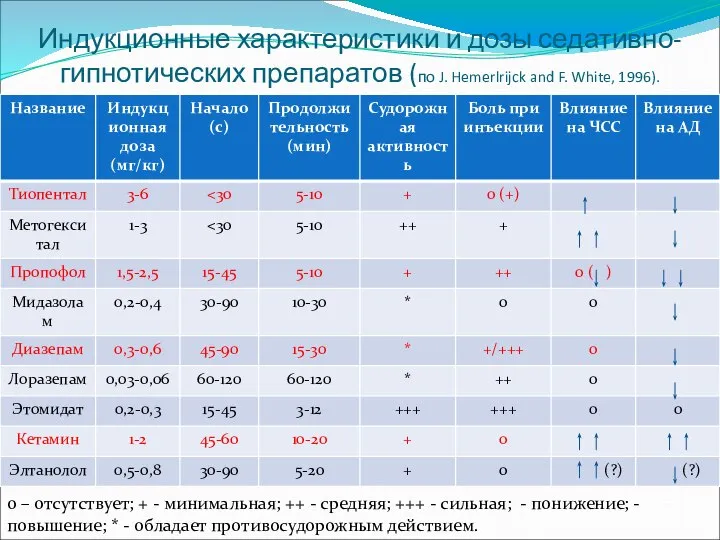
- 11. Индукционные характеристики и дозы седативно-гипнотических препаратов (по J. Hemerlrijck and F. White, 1996). 0 – отсутствует;
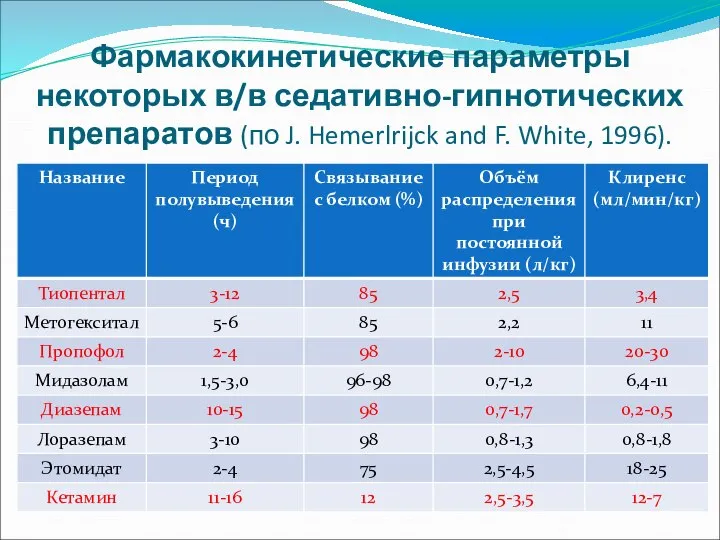
- 12. Фармакокинетические параметры некоторых в/в седативно-гипнотических препаратов (по J. Hemerlrijck and F. White, 1996).
- 13. Барбитураты Механизм действия Барбитураты угнетают ретикулярную активирующую систему. Барбитураты подавляют эффекты возбуждающих нейротрансмиттеров (например, ацетилхолина) и
- 14. Фармакокинетика А. Абсорбция. В клинической анестезиологии барбитураты чаще всего вводят через катетер в вену для индукции
- 15. Модели камер Модели камер представляют собой упрощенную схему, позволяющую охарактеризовать распределение и элиминацию лекарственных средств в
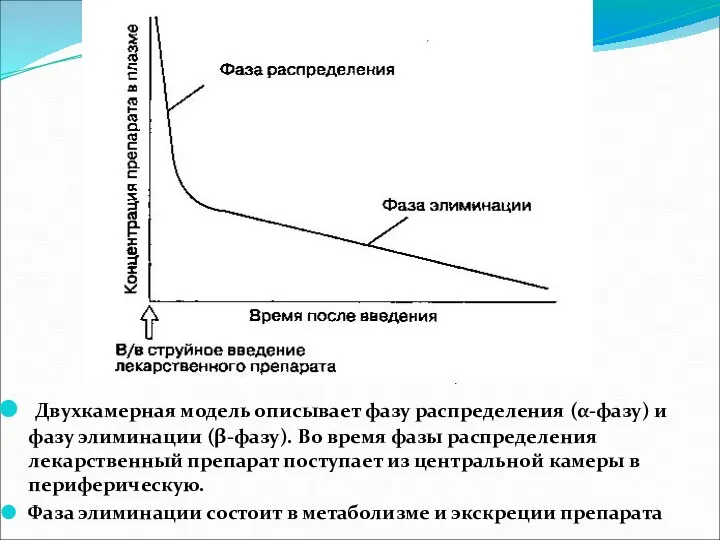
- 16. Двухкамерная модель хорошо коррелирует с распределением и элиминацией многих лекарственных средств. После в/в струйного введения концентрация
- 17. Двухкамерная модель описывает фазу распределения (α-фазу) и фазу элиминации (β-фазу). Во время фазы распределения лекарственный препарат
- 18. Если распределение, а не элиминация играет основную роль в снижении концентрации препарата, то даже при длительных
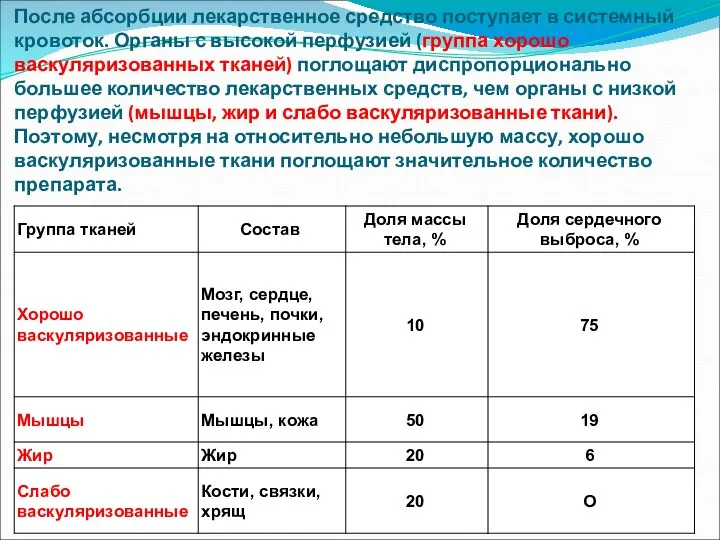
- 19. После абсорбции лекарственное средство поступает в системный кровоток. Органы с высокой перфузией (группа хорошо васкуляризованных тканей)
- 20. Пока лекарственное средство связано с белком плазмы, оно недоступно для поглощения органом вне зависимости от интенсивности
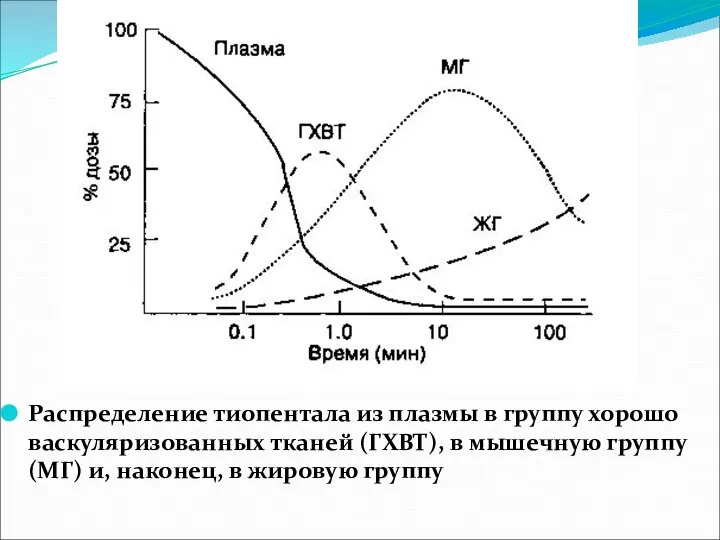
- 21. Распределение тиопентала из плазмы в группу хорошо васкуляризованных тканей (ГХВТ), в мышечную группу (МГ) и, наконец,
- 22. Перераспределение препарата в периферическую камеру (главным образом в мышечную группу) приводит к уменьшению концентрации препарата, которая
- 23. Некоторые аспекты применения бензодиазепинов в анестезиологической практике. Угнетающее действие на кору больших полушарий; Снижение возбудимости таламуса,
- 24. Некоторые аспекты применения бензодиазепинов в анестезиологической практике. Бензодиазепины повышают устойчивость к боли за счёт угнетения её
- 25. Фармакологические свойства БД, используемые в анестезиологии. Анксиолитический и транквилизирующий эффекты; Гипнотический эффект; Амнестический эффект; Противосудорожный эффект;
- 26. Амнестический эффект бензодиазепинов. Это абсолютно уникальный эффект бензодиазепинов, которого нет ни у каких других препаратов. Доказано,
- 27. Анксиолитический эффект Снятие страха и психо-эмоционального напряжения Транквилизирующий эффект Успокаивающий эффект бензодиазепинов Бензодиазепины – идеальные препараты
- 28. 25% (!!!) пациентов, перенёсших операции под общим обезболиванием, по той или иной причине неудовлетворены качеством проведённого
- 29. Фармакокинетика бензодиазепинов. Период полувыведения Диазепама – 35 часов, Бензодиазепины связываются с альбумином плазмы. Фармакологически активна только
- 30. Фармакокинетика бензодиазепинов При биодеградации диазепама образуется три фармакологически активных метаболита, основной из которых – N-десметил диазепам
- 31. Зависимость эффекта от дозы. Легко титруется до получения любой степени седации; Может применяться по целому ряду
- 32. Режим дозирования. Седация с сохранением сознания: Начальная доза – 2,5 мг; Суммарная доза – 5 мг.
- 33. Фармакокинетика. Новорождённые Т ½ = 6-12 ч; Дети 3-10 лет Т ½ короче, чем у взрослых;
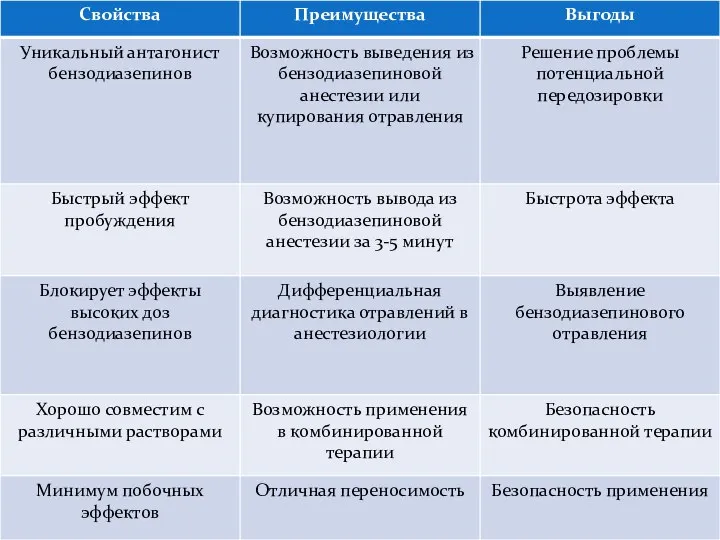
- 34. Анексат: Показания к применению. Анестезиология: Выведение больных из общей анестезии, начатой и поддерживаемой бензодиазепинами; Устранение седативного
- 35. Анексат – основные характеристики. Анексат – специфический антагонист бензодиазепинов. Анексат конкурентно замещает агонистов на бензодиазепиновых рецепторах.
- 37. Стандартный режим дозирования. Анексат вводится в/в, медленно. В небольших дозах и тщательно титруют для постепенного и
- 38. Дормикум: Показания к применению. Анестезиология: Седация с сохранением сознания перед диагностическими или лечебными процедурами под местным
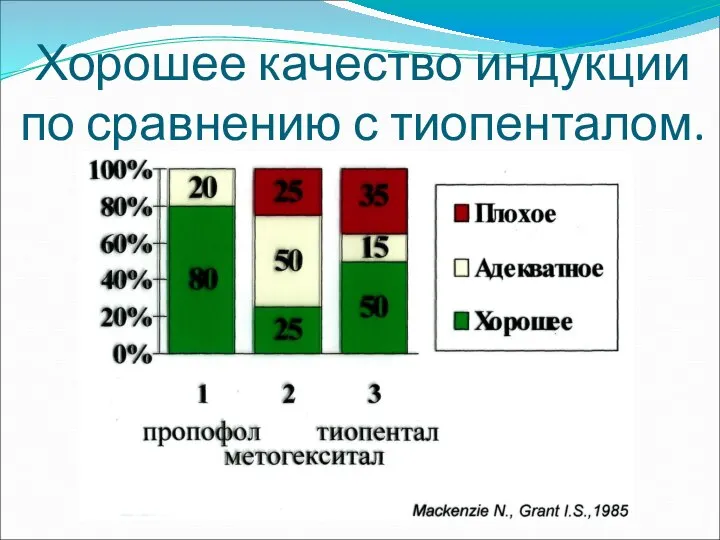
- 39. Хорошее качество индукции по сравнению с тиопенталом.
- 40. Индукция анестезии. Диприван 1%. Даёт быстрое и плавное начало анестезии; Хорошо сочетается с наиболее часто используемыми
- 41. Индукция анестезии у взрослых. Диприван 1%. Пациенты в возрасте до 55 лет: 2,0-2,5 мг/кг (примерно 4
- 42. Поддержание анестезии. Диприван1%. Быстрый и предсказуемый ответ на изменение скорости инфузии; Лёгкое и плавное управление глубиной
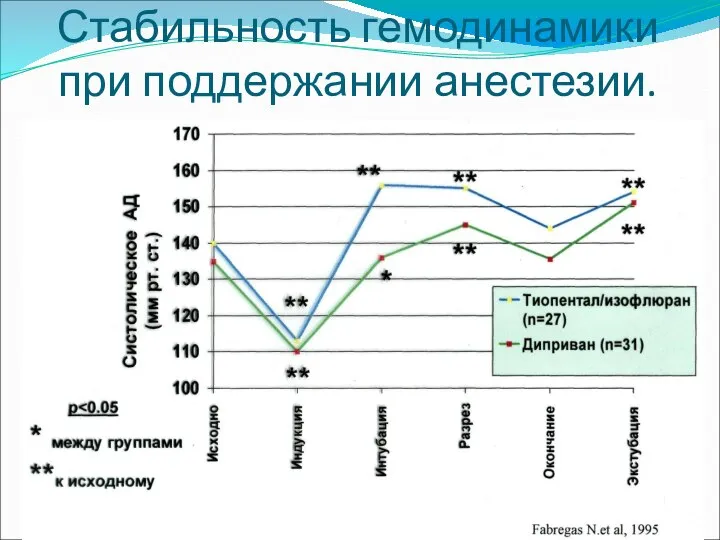
- 43. Стабильность гемодинамики при поддержании анестезии.
- 44. Рекомендуемые режимы введения Дипривана при поддержании анестезии. Повторные болюсные инъекции: Взрослые: от 25 мг (2,5 мл)
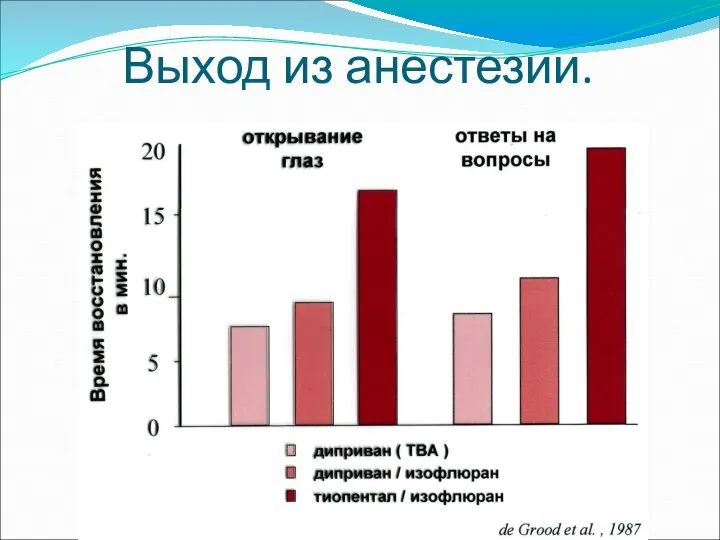
- 45. Выход из анестезии. Диприван 1%. Быстрый и с ясным сознанием выход из анестезии; Раннее восстановление психомоторной
- 46. Выход из анестезии.
- 47. Нейрохирургия: особенности анестезии. Диприван 1%. Индукция анестезии: Диприван уменьшает подъёмы ВЧД (этот эффект более выражен при
- 48. Сердечно-сосудистая хирургия: особенности анестезии. Диприван 1%. Стабильность гемодинамики: Диприван ослабляет гипертензивную реакцию на интубацию и стернотомию.
- 49. Показания к применению кетамина в анестезиологии. Индукция и поддержание анестезии у больных из группы высокого риска:
- 50. Показания к применению кетамина в анестезиологии Амбулаторная анестезия: Непродолжительные диагностические и лечебные вмешательства; Дополнение к инфильтрационной
- 52. Скачать презентацию




































 Общая информация об инсультах
Общая информация об инсультах Искусственное прерывания беременности. Лекция 15
Искусственное прерывания беременности. Лекция 15 Взятие материала для бактериоскопического исследования в гинекологии
Взятие материала для бактериоскопического исследования в гинекологии Флоатинг. Что такое флоатинг?
Флоатинг. Что такое флоатинг? Макроаденома гипофиза. Задача
Макроаденома гипофиза. Задача Цитомегаловирусный ретинит
Цитомегаловирусный ретинит Поливитаминные комплексы для людей пожилого возраста
Поливитаминные комплексы для людей пожилого возраста Правовое положение суррогатных матерей
Правовое положение суррогатных матерей Спиральная компьютерная томография: лучевая нагрузка, показания и противопоказания
Спиральная компьютерная томография: лучевая нагрузка, показания и противопоказания Репродуктивное здоровье подростка
Репродуктивное здоровье подростка Острые пневмонии у детей в Липецкой области
Острые пневмонии у детей в Липецкой области Профилактика коронавирусной инфекции в случае изоляции больного на дому. Памятка
Профилактика коронавирусной инфекции в случае изоляции больного на дому. Памятка Ботулизм. Профилактика ботулизма
Ботулизм. Профилактика ботулизма Рентгендиагностика при кариесе
Рентгендиагностика при кариесе Балалардағы эндокрин жүйесінің сәулелік диагностикасы
Балалардағы эндокрин жүйесінің сәулелік диагностикасы ВИЧ-инфекция
ВИЧ-инфекция Препарат ШМ- 47
Препарат ШМ- 47 Инфекционные заболевания и их профилактика
Инфекционные заболевания и их профилактика Дерматоздардағы көздің зақымдалуы
Дерматоздардағы көздің зақымдалуы Заболевания щитовидной железы
Заболевания щитовидной железы Поздравление с Днём работника скорой помощи
Поздравление с Днём работника скорой помощи Основные типы лечебно-профилактических учреждений
Основные типы лечебно-профилактических учреждений Рахит
Рахит ПМП при бронхиальной астме
ПМП при бронхиальной астме Деятельность медицинской сестры при выполнении различных видов физиотерапевтических процедур
Деятельность медицинской сестры при выполнении различных видов физиотерапевтических процедур Утомление при физической и умственной работе. Восстановление
Утомление при физической и умственной работе. Восстановление Концепция нейропсихологического синдрома и симптома
Концепция нейропсихологического синдрома и симптома Пищевые отравления
Пищевые отравления