Содержание
- 2. ПМСП Адаптация службы первичной медико-санитарной помощи в условиях пандемии Covid-19 (подготовка к различным сценариям развития пандемии)
- 3. 3-я редакция - 18.03.2020г. 4-я редакция - 20.03.2020г. 5-я редакция - 01.04.2020г. 6–я редакция - 15.04.2020г.
- 4. Примечание: * инфекционный процесс может оборваться на любой стадии ** продолжительность периодов может варьировать *** ведущий
- 5. ПОДОЗРИТЕЛЬНЫЙ А. Пациент с любым ОРЗ с наличием в эпидемиологическом анамнезе контакта с подтвержденным или вероятным
- 6. ПМСП Лица могут получать медицинскую помощь на дому при условии соблюдения двух нижеследующих требований: 1) соблюдение
- 7. ВЕДЕНИЕ ЛИЦ С БЕССИМПТОМНОЙ ФОРМОЙ COVID-19: Медицинское наблюдение сотрудниками ПМСП лиц без клинических симптомов на момент
- 8. При легкой степени тяжести -температура тела нормальная/ субфебрильная/фебрильная; -одышки нет, ЧДД 95 %; -на рентгене/ КТ
- 9. При средней степени тяжести у пациентов отмечается - повышение температура тела до субфебрильных/ фебрильных цифр; одышка
- 10. Примечание: при сумме баллов 4 риск венозных тромбоэмболических осложнений считается высоким и показана их профилактика антикоагулянтами
- 11. Примечание: 0-1–низкий риск = нет необходимости в профилактике 2 и больше= высокий риск требуется профилактика МОДЕЛЬ
- 12. Примечание: 0-1–низкий риск = нет необходимости в профилактике 2 и больше= высокий риск требуется профилактика МОДЕЛЬ
- 13. У пациентов, которые принимали ПОАК до госпитализации и профилактическую дозу НМГ в стационаре отмечается низкая частота
- 14. Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК ВЕДЕНИЕ ПАЦИЕНТОВ СО СРЕДНЕЙ СТЕПЕНЬЮ ТЯЖЕСТИ
- 15. Клинический протокол диагностики и лечения COVID-19 , 30.12.2020, РЦРЗ, МЗ РК Лица со среднетяжелой степенью тяжести
- 16. Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК ВЕДЕНИЕ ПАЦИЕНТОВ ПОСЛЕ ВЫПИСКИ ИЗ СТАЦИОНАРА
- 17. Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК Вторичное инфицирование это повторное заболевание лиц,
- 18. Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК Показания для экстренной госпитализации среднетяжелая степень
- 19. СОРТИРОВКА. ПОКАЗАНИЯ ДЛЯ ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ:
- 20. Бессимптомная, легкая - 80 % Средне-тяжелая - 15% Тяжелая и очень тяжелая - 5 % Сопутствующие
- 21. Оказалось неэффективным, вред превысил пользу – NB! - не рекомендовано в КПДЛ!!! Доказана эффективность в лечении
- 23. Скачать презентацию
Слайд 2ПМСП
Адаптация службы первичной медико-санитарной помощи в условиях пандемии Covid-19 (подготовка к
ПМСП
Адаптация службы первичной медико-санитарной помощи в условиях пандемии Covid-19 (подготовка к

Повышение потенциала сотрудников ПМСП через постоянное обучение
Обеспечение доступности и качества оказания помощи пациентам с Covid-19 на уровне ПМСП
Обеспечение безопасности сотрудников (оснащение СИЗами, соблюдение санитарно-эпидемиологического режима)
острое инфекционное заболевание, вызываемое новым штаммом коронавируса SARS CoV-2 с аэрозольно-капельным и контактно-бытовым механизмом передачи. Патогенетически COVID-19 характеризуется виремией, локальным и системным иммуновоспалительным процессом, эндотелиопатией, гиперактивностью коагуляционного каскада, что приводит к развитию микро-макротромбозов и гипоксии. Клинически протекает от бессимптомных до манифестных форм с интоксикацией, лихорадкой, преимущественным поражением легких и внелегочными поражениями разных органов и систем (эндотелий сосудов, сердца, почек, печени, поджелудочной железы, кишечника, предстательной железы, центральной и периферической нервной систем) с высоким риском развития осложнений (ОРДС, ОДН, ТЭЛА, сепсис, шок, СПОН).
КОРОНАВИРУСНАЯ ИНФЕКЦИЯ (COVID-19)
НОВЫЕ ВЫЗОВЫ В ПЕРИОД ПАНДЕМИИ: АДАПТАЦИЯ ПМСП
Слайд 33-я редакция - 18.03.2020г.
4-я редакция - 20.03.2020г.
5-я редакция - 01.04.2020г.
6–я
3-я редакция - 18.03.2020г.
4-я редакция - 20.03.2020г.
5-я редакция - 01.04.2020г.
6–я

7-я редакция – 06.05.2020г.
8-я редакция – 28.05.2020г.
9-я редакция – 15.06.2020г.
10-я редакция – 29.06.2020г.
изменения - 09.07. 2020 г.
изменения - 15.07.2020 г.
11-12 2020 г.
Первые 2 случая заражения казахстанцев коронавирусом
13.03.2020
Госпитализация пациентов независимо от степени тяжести в инфекционный стационар
Временное приостановление плановой работы на ПМСП: прививки, медицинские и профилактические осмотры, скрининги, реабилитация, диспансеризация.
Создание Мобильных бригад
Наблюдение, ведение реконвалесцентов на ПМСП (опыт китайских коллег)
Восстановление работы ПМСП
Передача на ПМСП - наблюдение, ведение бессимптомных форм , пациентов с легкой степенью тяжести COVID-19
Наблюдение и оказание медицинской помощи пациентам со средней степенью тяжести COVID-19. Обеспечение ЛС (5) пациентов – НПВС, ПОАК через АЛО.
Респираторная и психологическая реабилитация
Приказ вице-министра здравоохранения РКот 13 августа 2020 года № 505 «Об организации медицинской помощи за больными с подозрением и c заболеванием COVID-19»
КПДЛ COVID-19 - у детей
КПДЛ COVID-19 - у взрослых
КПДЛ COVID-19 - у беременных
ХРОНОЛОГИЯ СОБЫТИЙ ПО COVID- 19 В РЕСПУБЛИКЕ КАЗАХСТАН
Слайд 4Примечание:
* инфекционный процесс может оборваться на любой стадии
** продолжительность периодов
Примечание:
* инфекционный процесс может оборваться на любой стадии
** продолжительность периодов
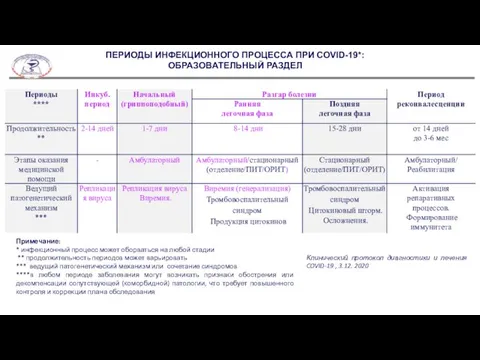
*** ведущий патогенетический механизм или сочетание синдромов
****в любом периоде заболевания могут возникать признаки обострения или декомпенсации сопутствующей (коморбидной) патологии, что требует повышенного контроля и коррекции плана обследования
Клинический протокол диагностики и лечения COVID-19 , 3.12. 2020
ПЕРИОДЫ ИНФЕКЦИОННОГО ПРОЦЕССА ПРИ COVID-19*:
ОБРАЗОВАТЕЛЬНЫЙ РАЗДЕЛ
Слайд 5ПОДОЗРИТЕЛЬНЫЙ
А. Пациент с любым ОРЗ с наличием в эпидемиологическом анамнезе контакта
ПОДОЗРИТЕЛЬНЫЙ
А. Пациент с любым ОРЗ с наличием в эпидемиологическом анамнезе контакта

B. Пациент с любой ТОРИ и пневмонией неустановленной этиологии, имеющий один из любых трех или
более следующих признаков или симптомов: лихорадка, кашель, общая слабость/утомляемость, головная боль, миалгия, боль в горле, насморк, одышка, анорексия/тошнота/ рвота, диарея, изменение психического статуса;
С. Пациент с любым заболеванием, получавший лечение в медицинской организации в течение последних 14 дней, где было зарегистрирован COVID-19;
D. Работа в медицинских организациях, в том числе в стационарных и амбулаторных условиях в течение 14 дней до появления симптомов.
ВЕРОЯТНЫЙ
Пациент, который соответствует клиническим критериям подозрительного случая и
А) Типичные результаты визуализирующих методов исследования органов грудной клетки, указывающие на COVID-19, включают следующее (Manna 2020):
•рентгенография ОГК: туманные затемнения, часто округлой морфологии, с периферическим и нижним распределением по легким;
•КТ ОГК: множественные двусторонние затемнения по типу «матового стекла», часто округлой морфологии, с периферическим и нижним распределением по легким;
•УЗИ легких: утолщенные плевральные линии, В-линии (многоочаговые, изолированные или сливающиеся), консолидированные паттерны с симптомом воздушной бронхографии или без него.
В) летальный исход от пневмонии/ОРДС неуточненной этиологии (не имеющая другого объяснения);
С) человек с недавним появлением аносмии или агевзии при отсутствии какой-либо другой выявленной причины.
D) положительный результат ИФА с обнаружением антител JgM, JgG, JgM+JgG (суммарные)
ПОДТВЕРЖДЕННЫЙ
Лабораторное подтверждение коронавирусной инфекции COVID-19 методом ОТ-ПЦР, независимо от клинических признаков и симптомов.
U07.1 Коронавирусная инфекция CОVID-19 (Вирус идентифицирован) подтвержденный случай
U07.2 Коронавирусная инфекция CОVID-19 (Вирус не идентифицирован) - вероятный случай
Public health surveillance for COVID-19. WHO/ Interim guidance 7 August 2020
ОПРЕДЕЛЕНИЕ СЛУЧАЯ ЗАБОЛЕВАНИЯ COVID-19
(на основе определения ВОЗ, обновленного 7 августа 2020 года)
Слайд 6ПМСП
Лица могут получать медицинскую помощь на дому при условии соблюдения двух
ПМСП
Лица могут получать медицинскую помощь на дому при условии соблюдения двух

1) соблюдение противоэпидемического режима в соответствие с ПГГСВ, выполнение соответствующих мер профилактики инфекций и инфекционного контроля (ПИИК), изложенных в Приложении 10.
2) наличие возможности тщательного наблюдения квалифицированным работником ПМСП за любыми признаками/ симптомами, свидетельствующими об ухудшении клинического состояния пациента.
1.Лица с бессимптомной формой COVID-19.
2.Пациенты с легкой степенью тяжести COVID-19.
3.Пациенты со среднетяжелой степенью тяжести COVID-19 (до госпитализации в стационар по показаниям).
4.Пациенты c COVID-19 после выписки из стационара.
На амбулаторном уровне ведется наблюдение и лечение следующих категорий пациентов:
Слайд 7ВЕДЕНИЕ ЛИЦ С БЕССИМПТОМНОЙ ФОРМОЙ COVID-19:
Медицинское наблюдение сотрудниками ПМСП лиц без клинических
ВЕДЕНИЕ ЛИЦ С БЕССИМПТОМНОЙ ФОРМОЙ COVID-19:
Медицинское наблюдение сотрудниками ПМСП лиц без клинических
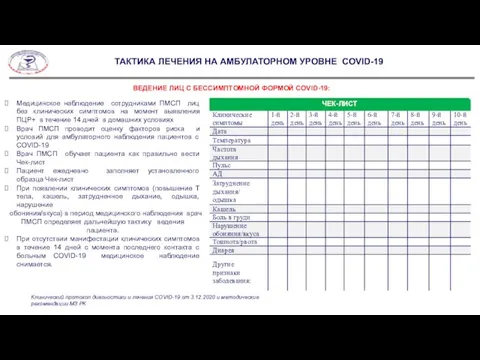
Врач ПМСП проводит оценку факторов риска и условий для амбулаторного наблюдения пациентов с COVID-19
Врач ПМСП обучает пациента как правильно вести Чек-лист
Пациент ежедневно заполняет установленного образца Чек-лист
При появлении клинических симптомов (повышение Т тела, кашель, затрудненное дыхание, одышка, нарушение
обоняния/вкуса) в период медицинского наблюдения врач ПМСП определяет дальнейшую тактику ведения пациента.
При отсутствии манифестации клинических симптомов в течение 14 дней с момента последнего контакта с больным COVID-19 медицинское наблюдение снимается.
Клинический протокол диагностики и лечения COVID-19 от 3.12.2020 и методические рекомендации МЗ РК
ЧЕК-ЛИСТ
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ COVID-19
Слайд 8При легкой степени тяжести
-температура тела нормальная/ субфебрильная/фебрильная;
-одышки нет, ЧДД <20 в мин,
При легкой степени тяжести
-температура тела нормальная/ субфебрильная/фебрильная;
-одышки нет, ЧДД <20 в мин,

-на рентгене/ КТ легких изменения отсутствуют (при наличии - картина не совпадает с клиникой);
-фоновые заболевания (СД, АГ, ИБС, ХБП и др.) отсутствуют или компенсированы;
-ЧСС 60-80 уд. в мин. (необходимо соотносить с температурой тела);
-в гемограмме содержание лейкоцитов, нейтрофилов, лимфоцитов, тромбоцитов в пределах референсных значений.
Чек-лист амбулаторного наблюдения
за больными с легкой формой COVID-19, и пневмонией
(вероятный случай COVID-19)
Клинический протокол диагностики и лечения COVID-19 03.12.2020г.Методические рекомендации, МЗ РК
ВЕДЕНИЕ ПАЦИЕНТОВ С ЛЕГКОЙ СТЕПЕНЬЮ ТЯЖЕСТИ COVID-19:
НА АМБУЛАТОРНОМ УРОВНЕ COVID-19
1) При температуре тела выше 38С купирование лихорадки проводится физическими методами охлаждения или НПВС:
- Парацетамол 500 мг (не более 2 г в сутки) или
Ибупрофен 200 - 400 мг (не более 1 200 мг) [20, 21].
2) Больным с COVID-19 с установленным при помощи инвазивных и неинвазивных методов диагноза сердечно-сосудистых заболеваний назначается ацетилсалициловая кислота (АСК) в дозе до 100 мг в сутки (либо продолжается прием, если пациентам было назначено ранее) для профилактики повторных ишемических событий:
- перенесенный ОКС (инфаркт миокарда или нестабильная стенокардия);
- стабильная стенокардия;
- коронарная реваскуляризация (ЧКВ, КШ и др. с артериальной реваскуляризацией);
- перенесенный инсульт и транзиторная ишемическая атака;
- аневризма аорты и атеросклерозом периферических артерий;
- при наличии стенозов периферических артерий ≥ 50% по данным методов визуализации, включая ультразвуковое исследование артерий;
- СД с поражением органов-мишеней (микроальбуминурия) или с наличием больших факторов риска: курение, гиперлипидемия;
- АГ 3 стадии;
- СД 1 типа (>20 лет);
- тяжелая почечная недостаточность с рСКФ <30 мл/мин/1,73 м²;
семейная гипрелипидемия с ССЗ атеросклеротической природы и с другими большими факторами риска.
Кроме того, АСК может быть рекомендована для первичной профилактики пациентам при риске по шкале SCORE ≥ 10% и пациентам с колоректальным раком. При наличии противопоказаний к назначению АСК можно назначить клопидогрель 75 мг в сутки) [22].
Профилактика венозных тромбозов при легкой форме не показана.
1) Пациентам, принимающим ПОАК по показаниям (постоянная форма фибрилляции предсердий, тромбоз глубоких вен, тромбозы венозного синуса и др.) рекомендуется продолжить их прием под наблюдением врача. При этом следует регулярно оценивать переносимость, приверженность, состояние функции печени, почек и риск кровотечения по шкале IMPROVE.
2) Рутинная комбинация АСК или клопидогрела с антикоагулянтами не рекомендуется при COVID-19 за исключением пациентов с ОКС и фибриляцией предсердий, которым проводили ЧКВ со стентированием.
3) Лица с хроническими заболеваниями, в том числе лица старше 60 лет в период неблагополучной эпидемиологической обстановки по COVID-19 находятся под динамическим наблюдением специалистов ПМСП (Приложение 7).
Лица с легкой степенью тяжести заболевания снимаются с медицинского наблюдения и изоляции спустя 10 дней с момента развития симптомов плюс не менее 3 дней без симптомов (напр. повышенной температуры тела, респираторных симптомов) (проведение ПЦР исследования и КТ/ренген-диагностики не требуется).
Например – пациент был симптоматичен в течение первых двух дней, в таком случае изоляцию и прекращение контактных и капельных мер профилактики инфекции можно отменить через 10 дней + 3 дня без сипмтомов = 13 дней [42].
При нарастании клинических симптомов заболевания, любом ухудшении самочувствия и показателей измерения температуры тела, частоты пульса, дыхания, АД, сатурации необходимо поставить в известность участкового врача, который после оценки тяжести состояния определяет дальнейшее ведение, по показаниям направляет в инфекционный стационар.
Слайд 9При средней степени тяжести у пациентов отмечается
- повышение температура тела до
При средней степени тяжести у пациентов отмечается
- повышение температура тела до

одышка при нагрузках, ЧДД - 20-22 в мин, SpO2 в покое 94- 95 %;
на Rg/КТ легких (при наличии) -признаки вирусного поражения легких c заключением КТ 1-2 – объем поражения легких до 50%;
- имеются фоновые заболевания (СД, АГ, ИБС, ХБП и др.), но без признаков декомпенсации или обострения;
- ЧСС 80-100 уд.в мин. (необходимо соотносить с температурой тела);
- в гемограмме незначительная лимфопения (более 15%).
Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
ВЕДЕНИЕ ПАЦИЕНТОВ СО СРЕДНЕЙ СТЕПЕНЬЮ ТЯЖЕСТИ COVID-19:
НА АМБУЛАТОРНОМ УРОВНЕ COVID-19
При установлении у пациента средней степени тяжести COVID-19 рекомендовано придерживаться следующих положений:
1) При температуре тела выше 38С0 купирование лихорадки проводится физическими методами охлаждения или НПВС:
- Парацетамол 500 мг (не более 2 г в сутки) или
- Ибупрофен 200 - 400 мг (не более 1 200 мг)
Рутинная профилактика венозных тромбоэмболий при отсутствии риска венозных тромбозов не проводится.
При наличии сопутствующих заболеваний (онкологические заболевания в активной стадии, перенесенные тромбозы глубоких вен и ТЭЛА, тромбофилия, недавно перенесенные инфаркт миокарда, ишемический инсульт и большие оперативные вмешательства, пожилой возраст ≥ 70 лет, ХСН) следует определить риск венозных тромбоэмболий по шкале PADUА или по модели оценки риска IMPROVE, затем оценить риск кровотечений согласно шкале IMPROVE.
Слайд 10Примечание: при сумме баллов 4 риск венозных тромбоэмболических осложнений считается высоким и
Примечание: при сумме баллов 4 риск венозных тромбоэмболических осложнений считается высоким и

ШКАЛА ОЦЕНКИ РИСКА ВЕНОЗНЫХ ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙ У ГОСПИТАЛИЗИРОВАННЫХ НЕХИРУРГИЧЕСКИХ БОЛЬНЫХ PADUA
Слайд 11Примечание: 0-1–низкий риск = нет необходимости в профилактике
2 и больше= высокий риск
Примечание: 0-1–низкий риск = нет необходимости в профилактике
2 и больше= высокий риск
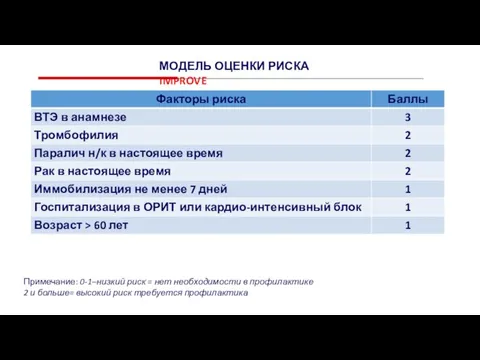
МОДЕЛЬ ОЦЕНКИ РИСКА IMPROVE
Слайд 12Примечание: 0-1–низкий риск = нет необходимости в профилактике
2 и больше= высокий риск
Примечание: 0-1–низкий риск = нет необходимости в профилактике
2 и больше= высокий риск

МОДЕЛЬ ОЦЕНКИ РИСКА КРОВОТЕЧЕНИЯ IMPROVE
Слайд 13У пациентов, которые принимали ПОАК до госпитализации и профилактическую дозу НМГ в
У пациентов, которые принимали ПОАК до госпитализации и профилактическую дозу НМГ в

ПОАК являются более удобными для применения в амбулаторной практике у больных с COVID-19 по сравнению с применением антагонистов витамина К (АВК) [24].
ПОАК следует назначать после оценки риска развития тромбозов согласно шкале PADUA, общего анализа крови (показатели гемоглобина, тромбоцитов) и по показаниям - Д-димер, креатинин, оценки расчетной скорости креатинина (рСКФ) или клиренса креатинина (КК), уровня билирубина, ферментов печени и оценки риска кровотечения (шкала IMPROVE).
В случае наличия результата рСКФ, следует разделить данный показатель рСКФ на 10, полученная цифра будет показывать через сколько месяцев (3-6 мес) следует повторять обследование.
Если пациент укладывается в эти промежутки времени возможно проведение биохимических анализов несколько позже и допустить применение ПОАК. В таких случаях врач ПМСП может ограничиться результатами ОАК, Д-димера и по показаниям проводится анализ печеночных проб (АЛТ, АСТ, билирубин).
Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
ВЕДЕНИЕ ПАЦИЕНТОВ СО СРЕДНЕЙ СТЕПЕНЬЮ ТЯЖЕСТИ COVID-19:
НА АМБУЛАТОРНОМ УРОВНЕ COVID-19
Рекомендуемые схемы лечения ПОАК в минимальной дозе для лиц без сопутствующих (коморбидных) заболеваний:
- Апиксабан* 2,5 мг 2 раза в сутки в течение 10 дней,
или
- Дабигатрана этексилат * 110 мг х 2 раза в сутки 10 дней
или
Ривароксабан* 10 мг 1 раз в сутки в течение 10 дней.
Через 10 дней следует провести контроль общеклинического состояния, уровня Д-димера, тромбоцитов, креатинина, АЛТ, АСТ, билирубина
- АСК в дозе 75 -100 мг следует назначать
- пациентам для вторичной профилактики ССЗ при отсутствии риска тромбозов согласно шкале PADUA и референсном уровне Д-димера; а также для первичной профилактики у больных с колоректальным раком и при уровне SCORE ≥ 10% (при наличии противопоказаний к применению АСК назначается клопидогрель 75 мг) под наблюдением врача [22].
-При наличии высокого риска тромбоза и низком уровне кровотечений пациентам рекомендуется проведение лекарственной профилактики венозных тромбозов с тщательным мониторированием состояния пациента с повторной оценкой риска тромбозов.
- При ухудшении состояния пациента, дальнейший маршрут определяет врач ПМСП.
- Пациенты с сопутствующими (коморбидными) заболеваниями, которые принимают ПОАК по показаниям (постоянная форма фибрилляции предсердий, тромбоз глубоких вен в анамнезе и др.) продолжают их прием в той дозе, которая рекомендована по основному заболеванию [25-28].
-Лица с хроническими заболеваниями, в том числе лица старше 60 лет в период неблагополучной эпидемиологической обстановки по COVID – 19 находятся под динамическим наблюдением специалистов ПМСП (Приложение 7).
Слайд 14Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
ВЕДЕНИЕ ПАЦИЕНТОВ СО
Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
ВЕДЕНИЕ ПАЦИЕНТОВ СО

НА АМБУЛАТОРНОМ УРОВНЕ COVID-19
Примечание: * Перед применением необходимо подробно прочитать инструкцию каждого препарата, особенно, раздел лекарственного взаимодействия. Указанные дозы ПОАК для профилактики ВТЭ у больных с COVID-19 составлены на основании согласованного мнения экспертов, которые ответственны за составление настоящего протокола после тщательного анализа результатов РКИ. В настоящее время отсутствуют результаты РКИ по применению ПОАК у больных с COVID-19. По мере появления новых данных возможны изменения в дозировках и длительности АКТ у больных с COVID-19.
- у больных со снижением рСКФ до 15 мл/мин коррекция дозы Апиксабана не требуется;
у пациентов, имеющих рСКФ <15 мл/мин, применение Апиксабана не рекомендуется;
Совместное использование Апиксабана и рифампицина, зверобоя, карбамазепина фенобарбитала, кетоконазола, кларитромицина и эритромицина не рекомендуется
- с осторожностью применять дабигатрана этексилат при состояниях, повышающих риск кровотечения: возраст 75 лет и старше; рСКФ <30 мл/мин, у больных с высоким риском ИМ.
Совместное применение Дабигатрана и зверобоя, верапамила, амиодарона, карбамазепина, фенобарбитала и кетоконазола значительно повышает уровень Дабигатрана в крови, следовательно, не рекомендовано.
- следует избегать применения Ривароксабана у пациентов с тяжелым нарушением функции почек (рСКФ <30 мл/мин).
-Совместное использование Ривароксабана и ритоновира, рифампицина, зверобоя, карбамазепина, фенобарбитала, кларитромицина и эритромицина не желательно.
-Применение пероральных ингибиторов Ха-фактора предпочтительнее по сравнению с использованием перорального ингибитора IIа фактора [29].
Слайд 15Клинический протокол диагностики и лечения COVID-19 , 30.12.2020, РЦРЗ, МЗ РК
Лица со
Клинический протокол диагностики и лечения COVID-19 , 30.12.2020, РЦРЗ, МЗ РК
Лица со

Например – пациент был симптоматичен в течение первых двух дней, в таком случае изоляцию и прекращение контактных и капельных мер профилактики инфекции можно отменить через 10 дней + 3 дня без сипмтомов = 13 дней [42].
ВЕДЕНИЕ ПАЦИЕНТОВ СО СРЕДНЕЙ СТЕПЕНЬЮ ТЯЖЕСТИ COVID-19:
НА АМБУЛАТОРНОМ УРОВНЕ COVID-19
Слайд 16Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
ВЕДЕНИЕ ПАЦИЕНТОВ ПОСЛЕ
Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
ВЕДЕНИЕ ПАЦИЕНТОВ ПОСЛЕ

НА АМБУЛАТОРНОМ УРОВНЕ COVID-19
Дальнейшее ведение:
После выписки из стационара медицинское наблюдение реконвалесцентов, перенесших заболевание в среднетяжелой, тяжелой степени продолжается в домашних условиях под наблюдением врача ПМСП. Сроки наблюдения определяются индивидуально в зависимости от общего состояния реконвалесцента.
При ранней выписке из стационара:
Пример 1. В случае если у пациента были симптомы на протяжении 14 дней, тогда изоляция прекращается – 14 дней (были симптомы) + 3 дня (без симптомов) = 17 дней.
Пример 2: у пациента симптомы наблюдались 30 дней (лихорадка и обильный кашель с мокротой) – 30 дней (симптомы) + 3 дня (без симптомов) = 33 дней [42].
По показаниям проводится психологическая и респираторная реабилитация в амбулаторных условиях или лечение/реабилитация в профильном стационаре [30-32]. (Приложение 6,8,9).
По показаниям проводится профилактика тромбоэмболических осложнений:
- пациентам, перенесшим заболевание тяжелой или критической степени COVID-19, а так же с факторами риска по развитию ВТЭ (гиподинамичные, на постельном режиме, с ИМТ> 30, при наличии ВТЭ в анамнезе, активом раке, беременным и женщинам после родов) рекомендуется тромбопрофилактика парентеральными антикоагулянтами НМГ (надропарином и эноксапарином), фондапаринуксом (при уровне тромбоцитов <100 000, при непереносимости НМГ), НФГ (при отсутствии НМГ или противопоказаниях к НМГ) после выписки в течение 10-14 дней [33,34].
По истечении 10 дней от начала приема НМГ или НФГ у пациентов, перенесших заболевание тяжелой или критической степени тяжести COVID-19, но при сохраняющемся высоком уровне Д-димера (выше 2ВГН) целесообразно перейти на ПОАК (апиксабан, ривароксабан) в профилактических дозах на срок до 30 дней (доказательной базы применения ПОАК при COVID-19 нет, поэтому необходимо решение консилиума и информированное согласие пациента, учитывая большую площадь поражения легких и высокие риски ВТЭ у данной категории пациентов)[33,35];
При обострении сопутствующих хронических неинфекционных заболеваний, при развитии постковидных состояний врач ПМСП направляет реконвлесцента на консультацию к профильному специалисту. Ведение и лечение осуществляется в соответсивии с клиническим протоколом диагностики и лечения по сопутствующему заболеванию.
Слайд 17Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
Вторичное инфицирование
это
Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
Вторичное инфицирование
это

Вторичное инфицирование (повторное заражение) верифицируется при: положительной ПЦР диагностике не менее, чем через 12 недель после перенесенной COVID-19, нормализации клинико-лабораторных и рентгенологических/КТ показателей, при наличии иммуноглобулинов Jg G, после проведенного тщательного эпидемиологического расследования и решением консилиума.
Изоляция и тактика ведения в соответствии с ПГСВ и настоящим клиническим протоколом.
Слайд 18Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
Показания для экстренной
Клинический протокол диагностики и лечения COVID-19 , 3.12.2020, МЗ РК
Показания для экстренной

среднетяжелая степень заболевания у пациента с наличием факторов риска тяжелого течения;
тяжелая степень заболевания;
крайне тяжелая/критическая степень тяжести (ОРДС, сепсис, септический шок);
И
лихорадка 38С и выше в течение 5 дней, устойчивая к жаропонижающим препаратам;
ЧДД>24 в 1 минуту;
одышка нарастающего характера, при обычных бытовых нагрузках, разговоре;
снижение SpO2 <93%;
лица с факторами риска (возраст старше 60 лет, СД, АГ и др.) при средней степени тяжести (ЧДД 20-24 в 1 мин, SpO2 93-95%, КТ1-2 при наличии);
КТ3-КТ4.
На уровне скорой помощи и приемного покоя стационара рекомендуется проводить сортировку согласно Алгоритма межведомственного комплексного инструмента сортировки (Приложение 3).
Слайд 19СОРТИРОВКА. ПОКАЗАНИЯ ДЛЯ ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ:
СОРТИРОВКА. ПОКАЗАНИЯ ДЛЯ ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ:

Слайд 20Бессимптомная, легкая - 80 %
Средне-тяжелая - 15%
Тяжелая и очень тяжелая
Бессимптомная, легкая - 80 %
Средне-тяжелая - 15%
Тяжелая и очень тяжелая

Сопутствующие заболевания
10,5 % - сердечно-сосудистые заболевания
7,3 % - сахарный диабет
6,3 % - хронические заболевания лёгких
6 % - АГ
5,6 % - онкозаболевания
Избыточная масса тела (важно указывать ИМТ)
The Novel Coronavirus Pneumonia Emergency Response Epidemiology Team. The Epidemiological Characteristics of an Outbreak of 2019 Novel Coronavirus Diseases COVID-19—China CCDC Weekly 2020;2:1-10 http://weekly.chinacdc.cn/en/article/id/e53946e2-c6c4-41e9-9a9b-fea8db1a8f51 (Дата доступа 22.02.2020)
Факторы риска тяжелого и осложненного течения у взрослых:
Возраст старше 60 лет
Сопутствующие БСК (артериальная гипертония, ИБС, ХСН)
Цереброваскулярные заболевания
Сопутствующие хронические заболевания дыхательной системы (ХОБЛ, БА, фиброзные изменения в легких)
Эндокринопатии (сахарный диабет, метаболический синдром, ожирение)
Иммунодефицитные состояния (онкологические, гематологические заболевания)
Другие тяжелые хронические заболевания (хронические заболевания почек)
Курение
Мероприятия на ПМСП для риска:
1. Информационно-разъяснительная работа по COVID-19
2. Лекарственное обеспечение – мобильными группами
3. Мониторинг прикрепленного населения из группы риска
4.Раннее выявление контактных
5. Ранняя изоляция и наблюдение контактных
6. Своевременная госпитализация пациентов независимо от степени тяжести в стационары 1 и 2 уровня
7. Ведение реконвалесцентов – индивидуальная респираторная и психологическая поддержка
ЧАСТОТА ЛЕТАЛЬНОСТИ В ЗАВИСИМОСТИ ОТ ВОЗРАСТА И СОПУТСТВУЮЩИХ ЗАБОЛЕВАНИЙ. ПЛАНОВАЯ РАБОТА НА ПМСП
Слайд 21Оказалось неэффективным, вред превысил пользу – NB! - не рекомендовано в КПДЛ!!!
Доказана
Оказалось неэффективным, вред превысил пользу – NB! - не рекомендовано в КПДЛ!!!
Доказана

Назначение антибиотиков с начала заболевания на уровне ПМСП (побочные эффекты, резистентность)
Назначение ГКС в раннем периоде без признаков поражения легких и ДН на ПМСП и в стационаре (иммуносупрессия)
Назначение иммуномодуляторов (интерфероны, стимуляторы интерферонов) – усиление цитокиновой активности.
УРОКИ И ОШИБКИ 9 МЕСЯЦЕВ БОРЬБЫ С COVID-19
 Узловатая эритема
Узловатая эритема Особенности фармакотерапии во время беременности
Особенности фармакотерапии во время беременности Рецензия на сайт управления здравоохранения Тамбовской области
Рецензия на сайт управления здравоохранения Тамбовской области Лекарственные растения
Лекарственные растения Shoshilinch yordam usullari
Shoshilinch yordam usullari Араматты көмірсутектердің амино- және нитро қосылыстарымен улану. Алдын алу принциптері
Араматты көмірсутектердің амино- және нитро қосылыстарымен улану. Алдын алу принциптері Этиологиясы және эпидемиялық процестің спаттамасы. Алдын алу және эпидемияға қарсы шараларды ұйымдастыру
Этиологиясы және эпидемиялық процестің спаттамасы. Алдын алу және эпидемияға қарсы шараларды ұйымдастыру Снижение двигательной активности - гиподинамия
Снижение двигательной активности - гиподинамия Биполярное расстройство личности
Биполярное расстройство личности Обморожения. Первая помощь
Обморожения. Первая помощь Акушерский травматизм. Травмы матери
Акушерский травматизм. Травмы матери Брюшной тиф
Брюшной тиф Контрастное вещество – количества и осложнение
Контрастное вещество – количества и осложнение Ревматикалық емес кардитпен ауыратын балаларды реабилитациялау және диспансеризациялау
Ревматикалық емес кардитпен ауыратын балаларды реабилитациялау және диспансеризациялау Гнойный тендовагинит
Гнойный тендовагинит Первая помощь при воздействии низких температур
Первая помощь при воздействии низких температур Выбор В мире психозов. Побочные эффекты
Выбор В мире психозов. Побочные эффекты В-лактамные антибиотки. Их применение в акушерской и гинекологической практике. Влияние на плод
В-лактамные антибиотки. Их применение в акушерской и гинекологической практике. Влияние на плод Вирус иммунодефицита человека (ВИЧ)
Вирус иммунодефицита человека (ВИЧ) Наследственные заболевания с расстройствами движения
Наследственные заболевания с расстройствами движения Острый тромбоз и эмболия легочной артерии. Клиническая картина. Течения
Острый тромбоз и эмболия легочной артерии. Клиническая картина. Течения 1 периоды детского возраста (2)
1 периоды детского возраста (2) Туберкулезный сиалоаденит
Туберкулезный сиалоаденит Меры безопасности при сильном морозе
Меры безопасности при сильном морозе Артериальная гипертензия
Артериальная гипертензия Продукты и блюда не разрешённые к использованию в возрасте 1-3 года, в дошкольном учреждении
Продукты и блюда не разрешённые к использованию в возрасте 1-3 года, в дошкольном учреждении 80139 (2)
80139 (2) Мерездің емі
Мерездің емі