Содержание
- 2. На 1-м этапе диспансеризации (скрининг) проводится: 1. Анкетирование – для определения факторов риска развития заболеваний; 2.
- 3. На 2-м этапе диспансеризации проводится: 1. Дуплексное сканирование брахицефальных артерий и консультация врача-невролога, если у пациента
- 4. Организация проведения диспансеризации, ее порядок, консультативные рекомендации, включая режим питания, указаны в Методических рекомендациях "Организация проведения
- 5. Опухоли губы - Рак губы составляет около 3 % всех злокачественных опухолей (8-9 место). Рак верхней
- 6. Опухоли ротовой полости и глотки Симптомы: наличие длительно незаживающей язвы во рту, Непроходящая боль в полости
- 7. Меланома кожи Клинические признаки активации невуса: Быстрый рост невуса, появление уплотнения или ассиметрии любого участка невуса.
- 8. По оценкам экспертов ВОЗ, в мире ежегодно регистрируют от 800 тыс. до 1 млн новых случаев
- 9. Опухоли щитовидной железы Симптоматика: уплотнение (опухолевое образование) на шее, причем иногда быстро растущее; боль в области
- 10. Каждый год в мире выявляется более 600 тысяч новых случаев колоректального рака. В России заболеваемость составляет
- 11. В настоящее время выявлены факторы, которые повышают риск заболевания раком шейки матки. К ним относятся[1][6]: Раннее
- 13. Скачать презентацию
Слайд 2На 1-м этапе диспансеризации (скрининг) проводится:
1. Анкетирование – для определения факторов
На 1-м этапе диспансеризации (скрининг) проводится: 1. Анкетирование – для определения факторов

Слайд 3На 2-м этапе диспансеризации проводится:
1. Дуплексное сканирование брахицефальных артерий и консультация
На 2-м этапе диспансеризации проводится: 1. Дуплексное сканирование брахицефальных артерий и консультация

Слайд 4Организация проведения диспансеризации, ее порядок, консультативные рекомендации, включая режим питания, указаны в
Организация проведения диспансеризации, ее порядок, консультативные рекомендации, включая режим питания, указаны в

При осмотре подлежат обследованию:
кожные покровы,
ротовая полость,
периферические лимфатические узлы
щитовидная железа
молочные железы
половые органы.
прямая кишка.
Слайд 5Опухоли губы - Рак губы составляет около 3 % всех злокачественных опухолей (8-9
Опухоли губы - Рак губы составляет около 3 % всех злокачественных опухолей (8-9
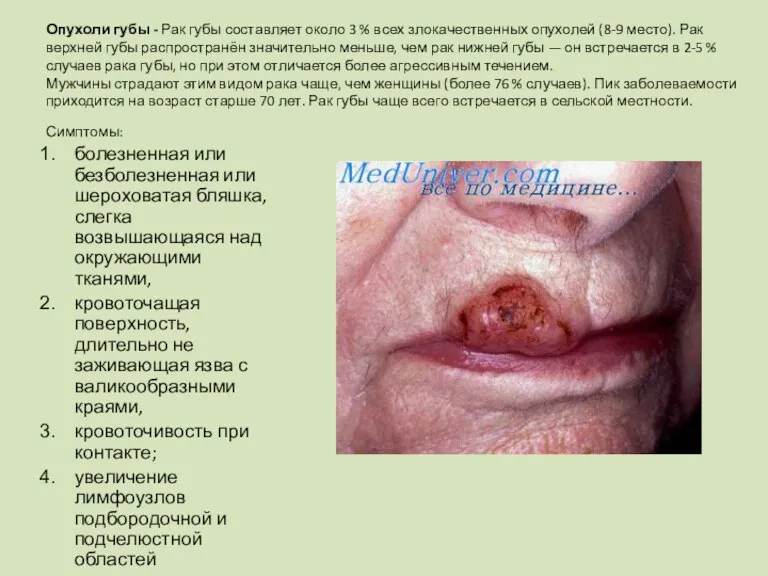
Симптомы:
болезненная или безболезненная или шероховатая бляшка, слегка возвышающаяся над окружающими тканями,
кровоточащая поверхность, длительно не заживающая язва с валикообразными краями,
кровоточивость при контакте;
увеличение лимфоузлов подбородочной и подчелюстной областей
Слайд 6Опухоли ротовой полости и глотки
Симптомы:
наличие длительно незаживающей язвы во рту,
Непроходящая
Опухоли ротовой полости и глотки
Симптомы:
наличие длительно незаживающей язвы во рту,
Непроходящая
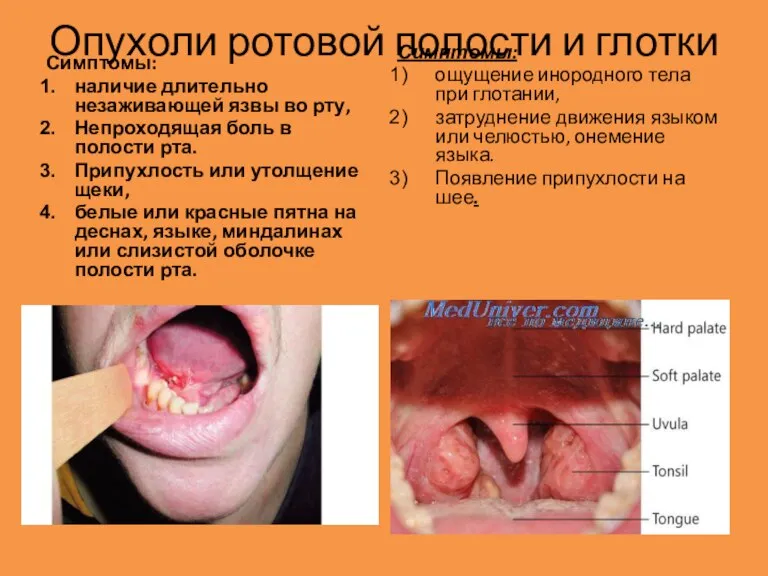
Припухлость или утолщение щеки,
белые или красные пятна на деснах, языке, миндалинах или слизистой оболочке полости рта.
Симптомы:
ощущение инородного тела при глотании,
затруднение движения языком или челюстью, онемение языка.
Появление припухлости на шее.
Слайд 7Меланома кожи
Клинические признаки активации невуса:
Быстрый рост невуса, появление уплотнения или
Меланома кожи
Клинические признаки активации невуса:
Быстрый рост невуса, появление уплотнения или
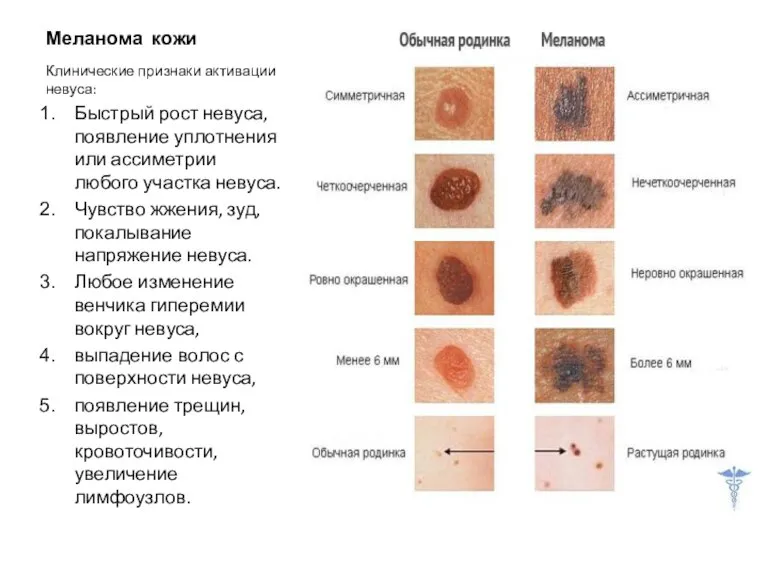
Чувство жжения, зуд, покалывание напряжение невуса.
Любое изменение венчика гиперемии вокруг невуса,
выпадение волос с поверхности невуса,
появление трещин, выростов, кровоточивости, увеличение лимфоузлов.
Слайд 8По оценкам экспертов ВОЗ, в мире ежегодно регистрируют от 800 тыс. до 1
По оценкам экспертов ВОЗ, в мире ежегодно регистрируют от 800 тыс. до 1
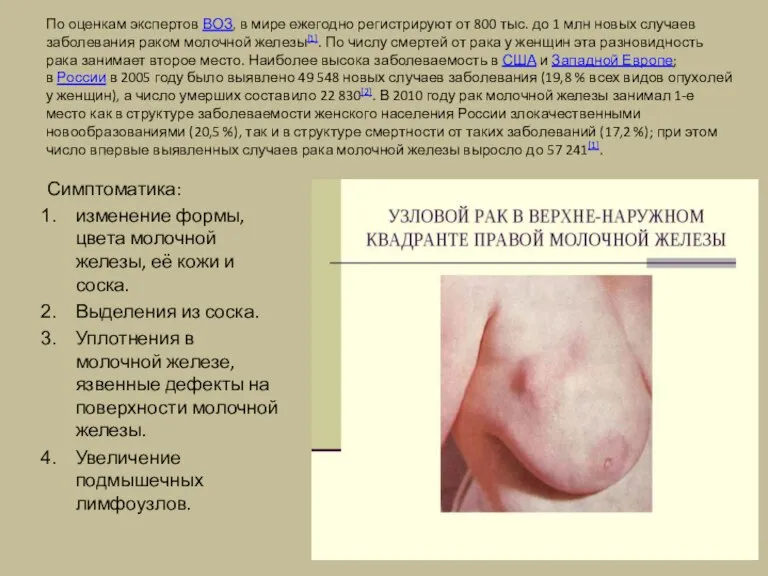
Симптоматика:
изменение формы, цвета молочной железы, её кожи и соска.
Выделения из соска.
Уплотнения в молочной железе, язвенные дефекты на поверхности молочной железы.
Увеличение подмышечных лимфоузлов.
Слайд 9Опухоли щитовидной железы
Симптоматика:
уплотнение (опухолевое образование) на шее, причем иногда быстро растущее;
боль
Опухоли щитовидной железы
Симптоматика:
уплотнение (опухолевое образование) на шее, причем иногда быстро растущее;
боль
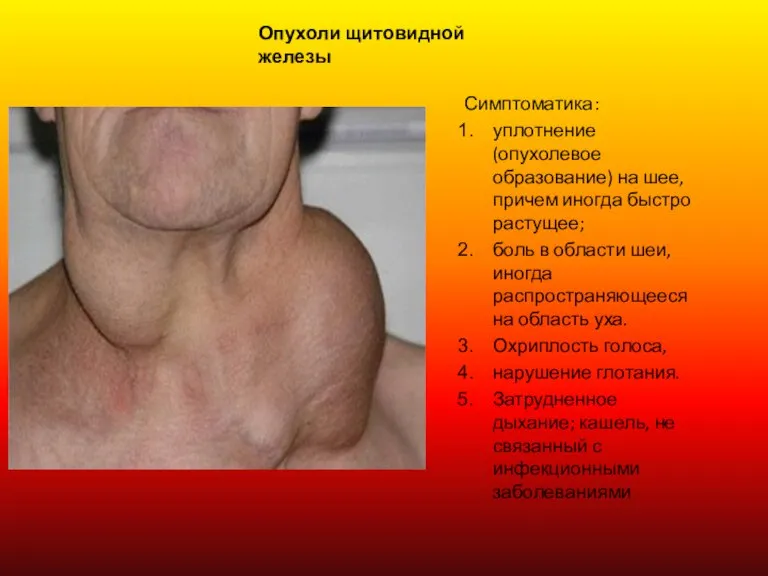
Охриплость голоса,
нарушение глотания.
Затрудненное дыхание; кашель, не связанный с инфекционными заболеваниями
Слайд 10Каждый год в мире выявляется более 600 тысяч новых случаев колоректального рака.
Каждый год в мире выявляется более 600 тысяч новых случаев колоректального рака.
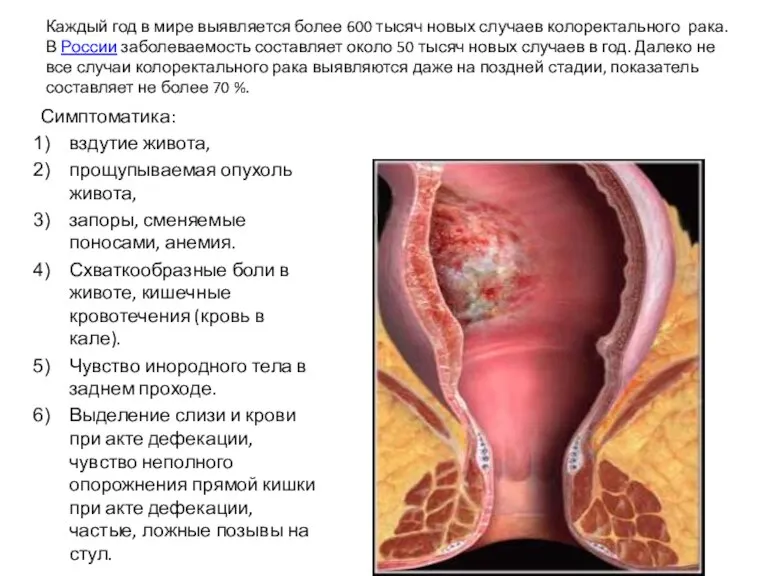
Симптоматика:
вздутие живота,
прощупываемая опухоль живота,
запоры, сменяемые поносами, анемия.
Схваткообразные боли в животе, кишечные кровотечения (кровь в кале).
Чувство инородного тела в заднем проходе.
Выделение слизи и крови при акте дефекации, чувство неполного опорожнения прямой кишки при акте дефекации, частые, ложные позывы на стул.
Слайд 11В настоящее время выявлены факторы, которые повышают риск заболевания раком шейки матки.
В настоящее время выявлены факторы, которые повышают риск заболевания раком шейки матки.
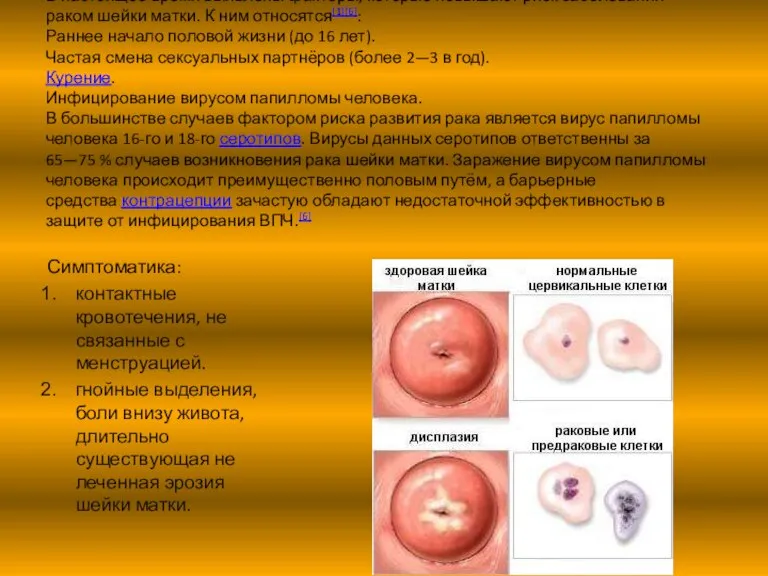
Симптоматика:
контактные кровотечения, не связанные с менструацией.
гнойные выделения, боли внизу живота, длительно существующая не леченная эрозия шейки матки.
 Мята. Химический состав
Мята. Химический состав Дезагреганты. Показания к проведению антиагрегантной терапии
Дезагреганты. Показания к проведению антиагрегантной терапии Кости Ниж.кон
Кости Ниж.кон Движение. Скелет и мышцы
Движение. Скелет и мышцы 4 лекция АТУ
4 лекция АТУ Патологии щитовидной железы у детей
Патологии щитовидной железы у детей Эмоциональные расстройства
Эмоциональные расстройства Функциональная диспепсия
Функциональная диспепсия Кровь - жидкая соединительная ткань
Кровь - жидкая соединительная ткань Воспалительные заболевания. Классификация
Воспалительные заболевания. Классификация Аллергические заболевания органа зрения
Аллергические заболевания органа зрения Как сохранить зрение ребёнка
Как сохранить зрение ребёнка Острый коронарный синдром
Острый коронарный синдром Пульс терапия глюкокортикостероидами в офтальмологии
Пульс терапия глюкокортикостероидами в офтальмологии Gesundheitsversorgung in Deutschland
Gesundheitsversorgung in Deutschland Основы ветеринарии
Основы ветеринарии УМП Опухоли-2
УМП Опухоли-2 Онихомикоздар. Жіктелуі
Онихомикоздар. Жіктелуі metody_prostei_774_shei_774_fizioterapii
metody_prostei_774_shei_774_fizioterapii Нефротический синдром
Нефротический синдром Asperger syndrome
Asperger syndrome Алгоритм дифференциальной диагностики инфаркта миокарда и расслаивающейся аневризмы
Алгоритм дифференциальной диагностики инфаркта миокарда и расслаивающейся аневризмы Методы фиксации и стабилизации съемных протезов при полном отсутствии зубов
Методы фиксации и стабилизации съемных протезов при полном отсутствии зубов Гастроэзофагальная рефлюксная болезнь. Критерии диагноза
Гастроэзофагальная рефлюксная болезнь. Критерии диагноза Тахилалия, брадилалия и заикание
Тахилалия, брадилалия и заикание Группы крови
Группы крови Мигрень: современное представление о заболевании
Мигрень: современное представление о заболевании Острая почечная недостаточность
Острая почечная недостаточность