Содержание
- 2. Уход - это один из важных элементов в лечении больного, организуется на основа-нии профессионального знания возможных
- 3. ПОДГОТОВКА ПАЦИЕНТА К ОПЕРАЦИИ Задачи предоперационного периода: уточнение диагноза (дополнительные исследования для выявления подробностей, которые позволят
- 4. 1 этап вечером накануне операции: очистительная клизма; гигиенический душ или ванна; смена нательного или постельного белья;
- 5. Подготовка больного к экстренным операциям проводят в сжатые сроки, но и в условии полного дефицита времени
- 7. Послеоперационный период - это отрезок времени после перенесенной операции, который связан с завершением раневого процесса -
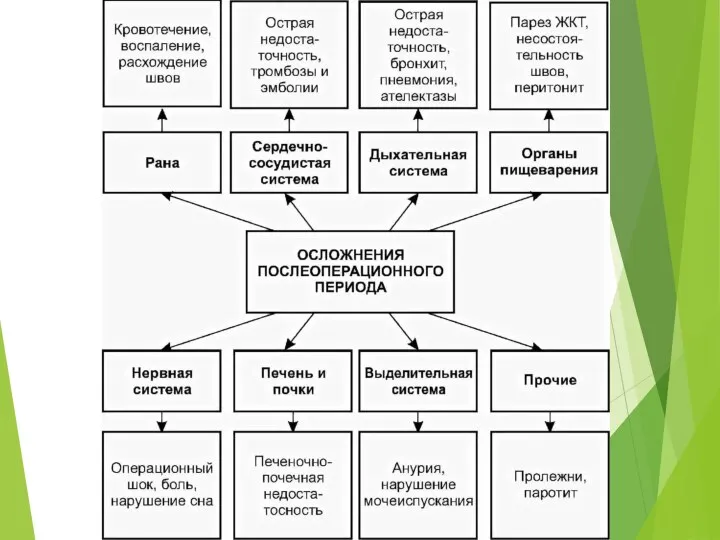
- 8. Основными задачами послеоперационного периода являются: коррекция изменений и организме, контроль функционального состояния органов и систем, проведение
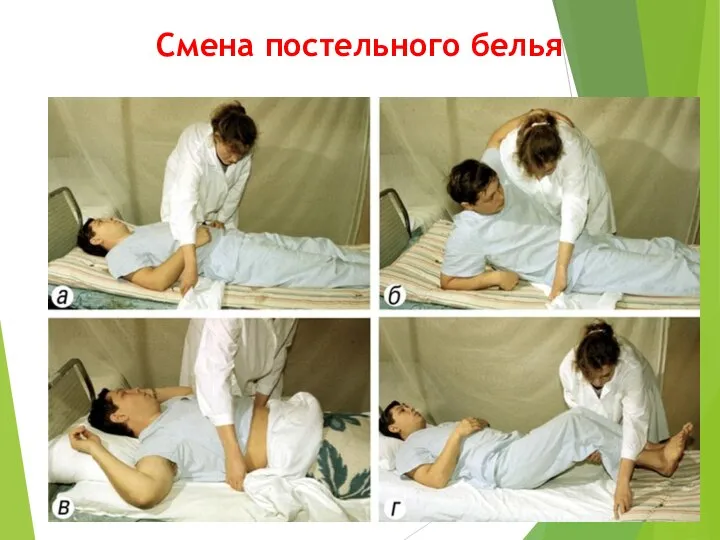
- 10. Смена постельного белья
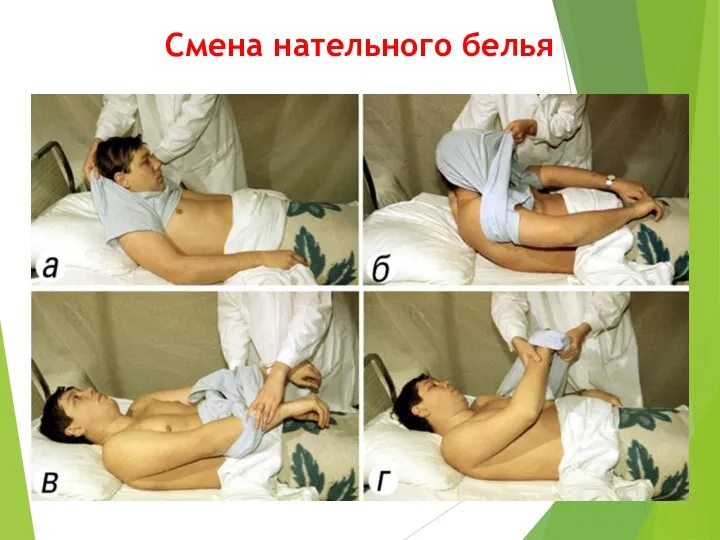
- 11. Смена нательного белья
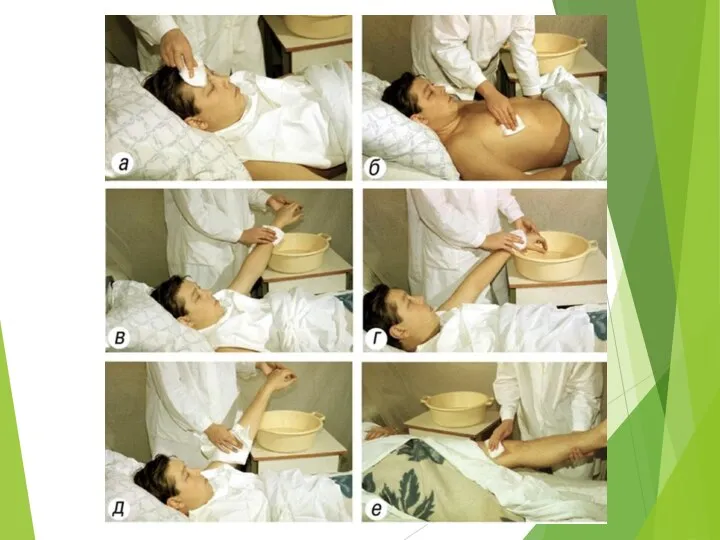
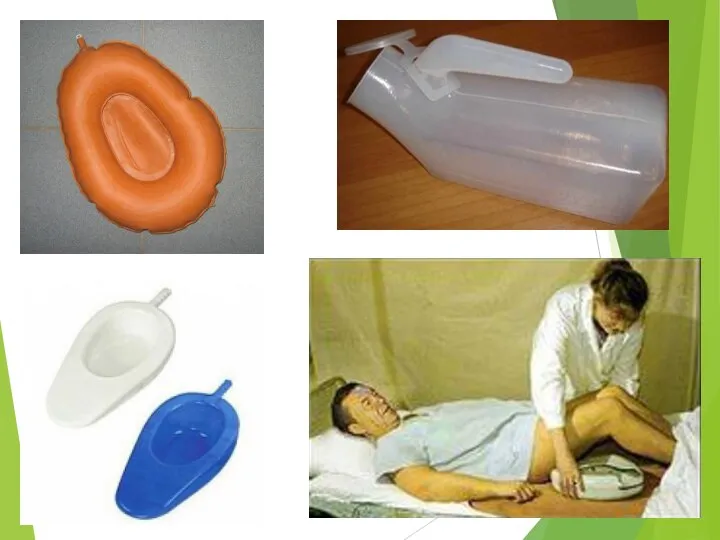
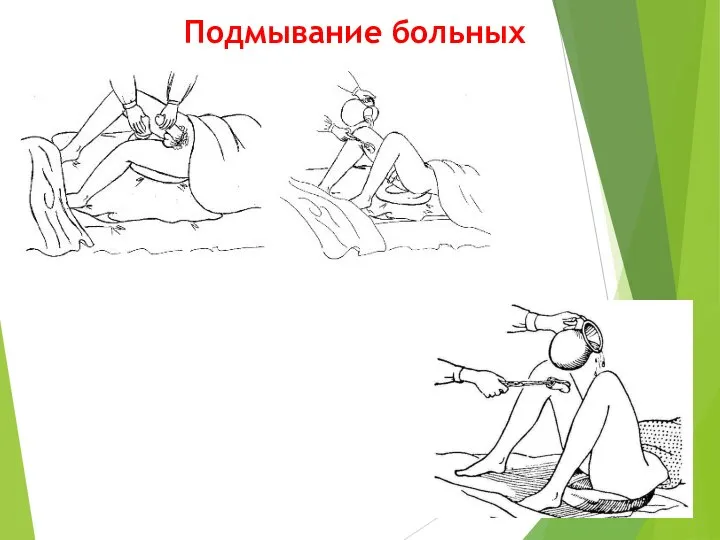
- 14. Подмывание больных
- 15. Перевязка больного
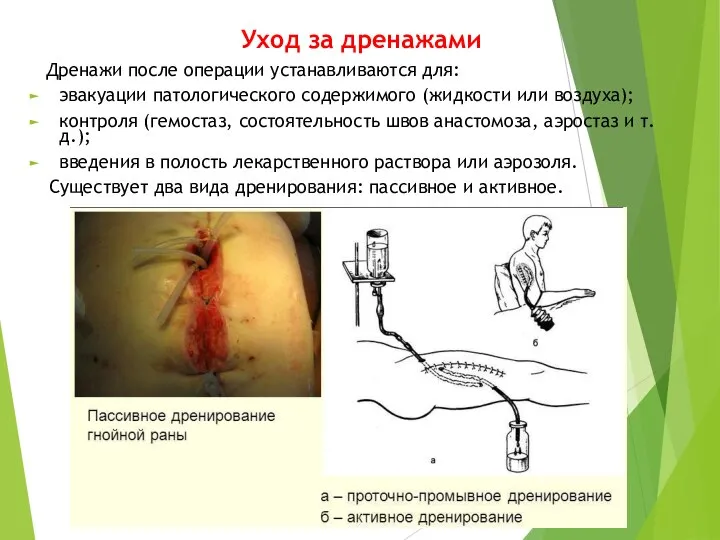
- 16. Важное значение в послеоперационном периоде придается уходу за дренажами, зондами и катетерами. Основные мероприятия включают следующее:
- 17. Уход за дренажами Дренажи после операции устанавливаются для: эвакуации патологического содержимого (жидкости или воздуха); контроля (гемостаз,
- 18. Питание до и после операции Правильная диетотерапия до и после операций значительно снижает воз-можность возникновения осложнений
- 19. Питание в послеоперационный период должно: 1) обеспечить щажение пораженных органов, особенно при операциях на органах пищеварения;
- 20. Особенности проведения общего ухода за больными после экстренных операций Неотложными вмешательствами являются: остановка кровотечения из крупных
- 21. При наблюдении за больным следует ориентироваться на критические показатели деятельности органов и систем, которые должны служить
- 22. Общий уход за больными в раннем послеоперационном периоде включает: - контроль состояния больного; - введение лекарственных
- 24. Послеоперационные осложнения: Осложнения со стороны нервной системы и психические расстройства: боль, шок, нарушение сна и психики,
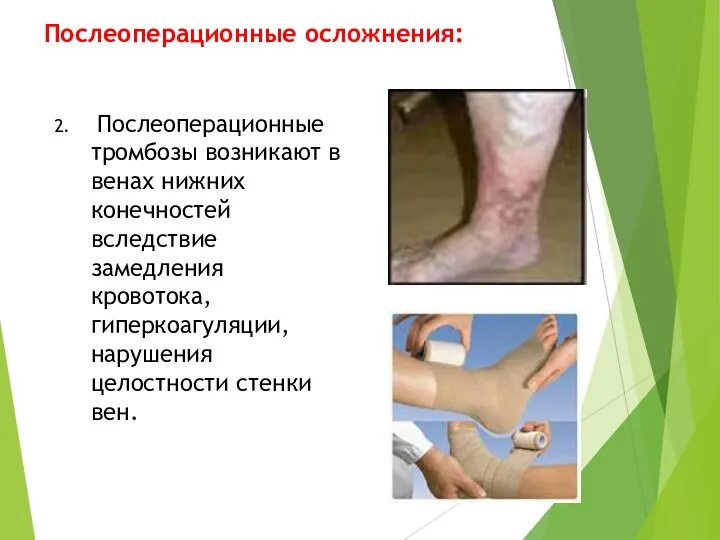
- 25. Послеоперационные осложнения: 2. Послеоперационные тромбозы возникают в венах нижних конечностей вследствие замедления кровотока, гиперкоагуляции, нарушения целостности
- 26. Послеоперационные осложнения: 3. Острая сердечно-сосудистая недостаточность. Осложнения со стороны органов брюшной полости - перитонит, парез кишечника
- 27. Послеоперационные осложнения: 8. Послеоперационные легочные осложнения - бронхиты, аспирационные, гипостатические, тромбоэмболические, септические пневмонии и др. Чаще
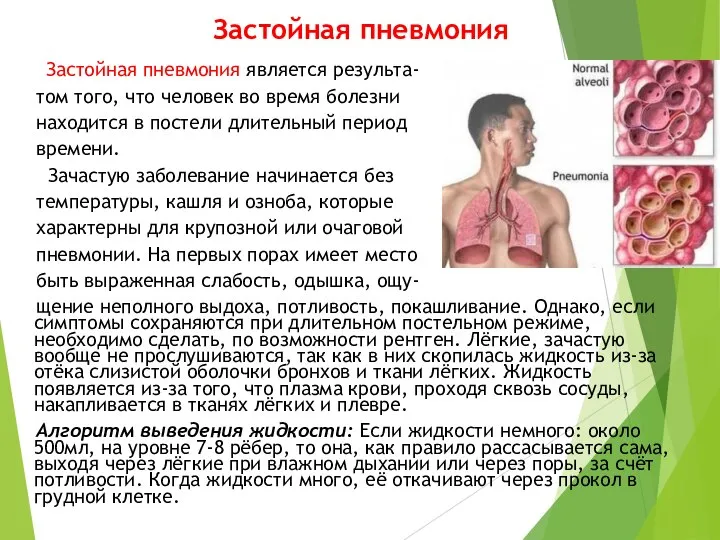
- 28. Застойная пневмония Застойная пневмония является результа- том того, что человек во время болезни находится в постели
- 29. Для лечения застойной пневмонии очень важно выполнение дыхательной гимнастики. Хорошо помогают комплексы, разработанные Стрельниковой или Бутейко.
- 30. Меры профилактики пневмонии у лежачих больных Для улучшения притока крови к легким больного и уменьшению одышки
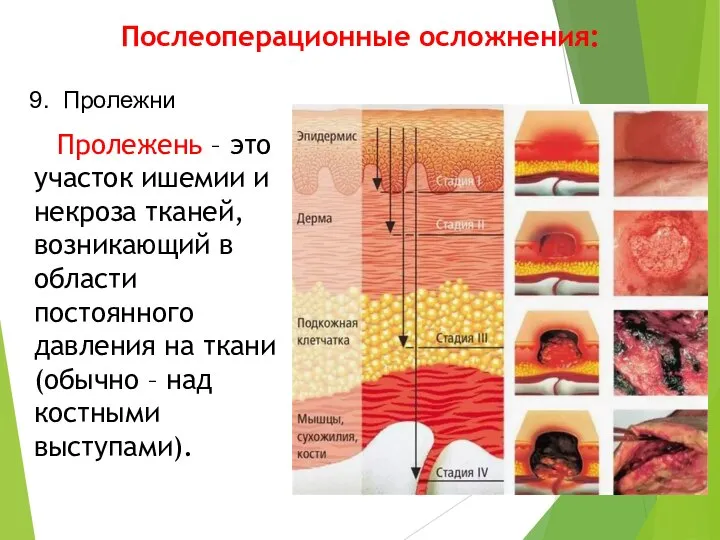
- 31. Послеоперационные осложнения: Пролежень – это участок ишемии и некроза тканей, возникающий в области постоянного давления на
- 32. Неадекватные противопролежневые мероприятия приводят к значительному возрастанию прямых медицинских затрат, связанных с последующим лечением образовавшихся пролежней
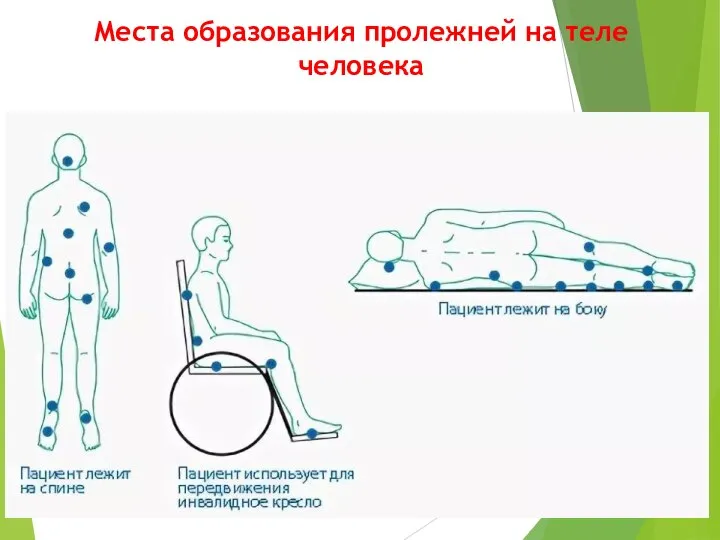
- 33. Места образования пролежней на теле человека
- 34. Основные причины локализации пролежней это давление и время. К другим причинам возникновения пролежней можно отнести: -
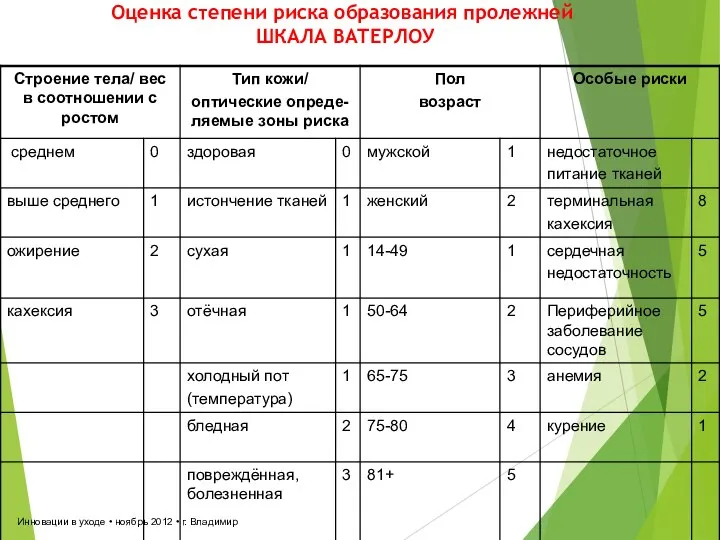
- 35. Инновации в уходе • ноябрь 2012 • г. Владимир Оценка степени риска образования пролежней ШКАЛА ВАТЕРЛОУ
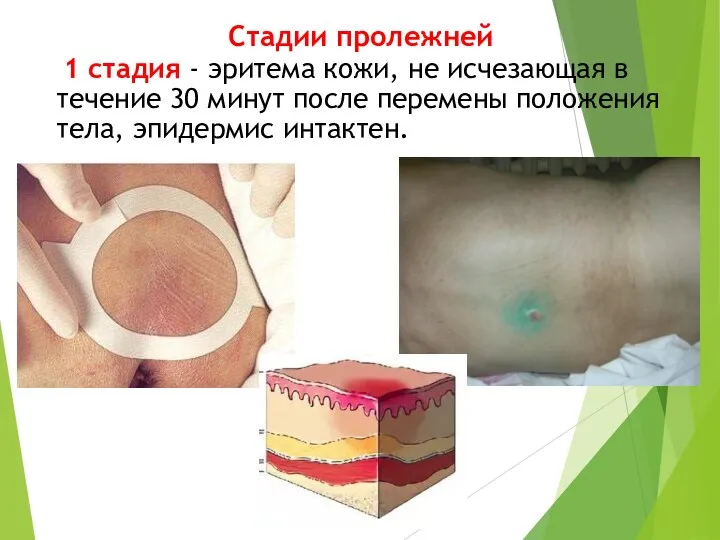
- 37. Стадии пролежней 1 стадия - эритема кожи, не исчезающая в течение 30 минут после перемены положения
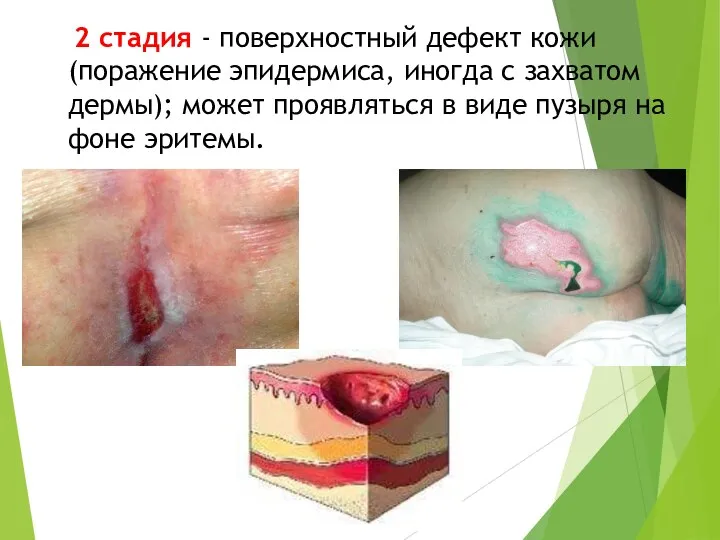
- 38. 2 стадия - поверхностный дефект кожи (поражение эпидермиса, иногда с захватом дермы); может проявляться в виде
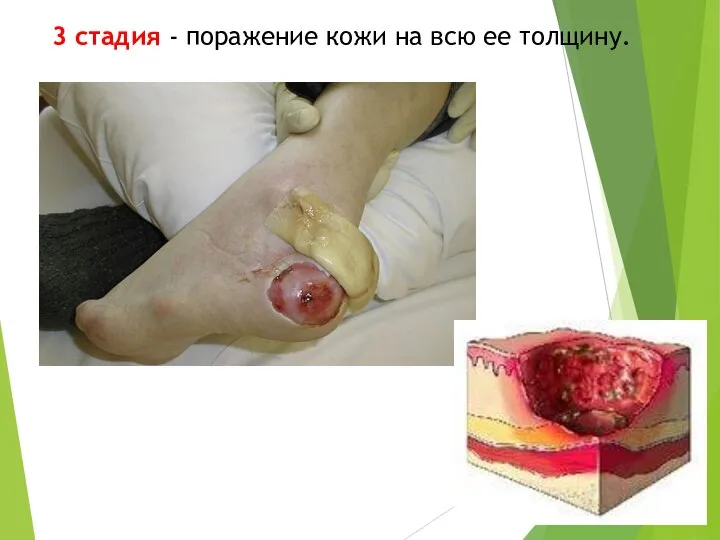
- 39. 3 стадия - поражение кожи на всю ее толщину.
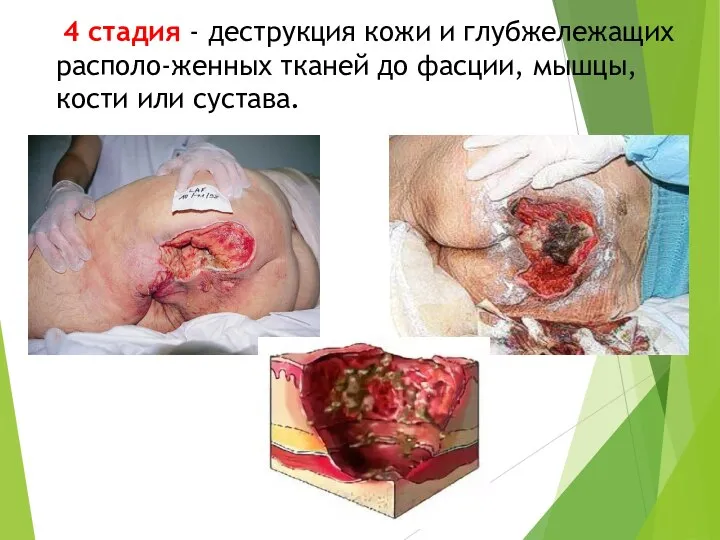
- 40. 4 стадия - деструкция кожи и глубжележащих располо-женных тканей до фасции, мышцы, кости или сустава.
- 41. Группу риска развития пролежней составляют: пожилые люди; пациенты, страдающие хронически- ми заболеваниями (сахарный диабет, ишемическая болезнь
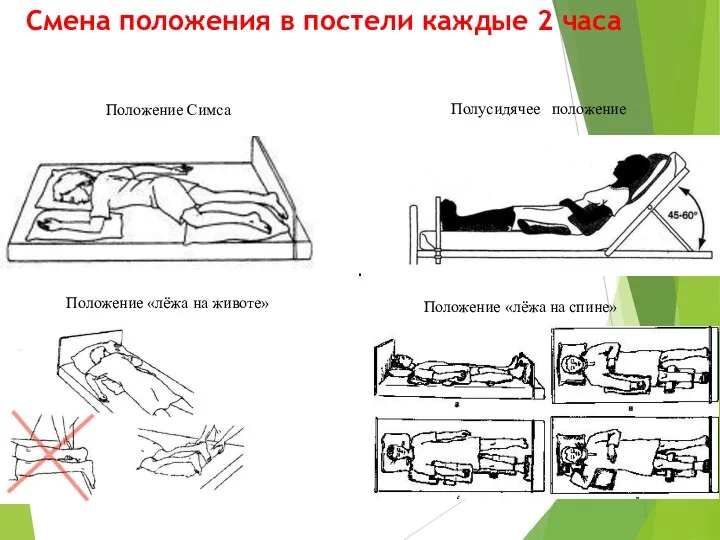
- 42. Смена положения в постели каждые 2 часа Положение Симса Положение «лёжа на животе» Положение «лёжа на
- 43. Используемые приспособления для профилактики пролежней
- 44. Профилактика пролежней - каждые 2 часа менять положение пациента, осматривая места возможного образования пролежней; - перестилая
- 45. Лечение пролежней Целью лечения является восстановление кожных покровов в области пролежня. В зависимости от стадии процесса
- 47. Скачать презентацию


























 История развития психопатологии в зарубежных странах
История развития психопатологии в зарубежных странах Серозные менингиты
Серозные менингиты Игровой массаж и самомассаж в работе с детьми ОВЗ
Игровой массаж и самомассаж в работе с детьми ОВЗ Микробиологические основы химиотерапии и химиопрофилактики
Микробиологические основы химиотерапии и химиопрофилактики Патофизиология эндокринной системы
Патофизиология эндокринной системы Натуральное жаропонижающее Флю стоп+
Натуральное жаропонижающее Флю стоп+ Беседа о профилактике своего здоровья в осенне-зимний период
Беседа о профилактике своего здоровья в осенне-зимний период Определение содержания железа в яблоках из разных стран методом бумажной хроматографии
Определение содержания железа в яблоках из разных стран методом бумажной хроматографии Функциональные расстройства желудка
Функциональные расстройства желудка Урогенитальный хламидиоз
Урогенитальный хламидиоз БА мен ӨСОА бір ауруда кездесуі
БА мен ӨСОА бір ауруда кездесуі Психоактивные вещества и здоровье
Психоактивные вещества и здоровье Нанохімія та нанотехнології в медицині. Токсичність нанооб'єктів
Нанохімія та нанотехнології в медицині. Токсичність нанооб'єктів Риккетсия диагностикасы
Риккетсия диагностикасы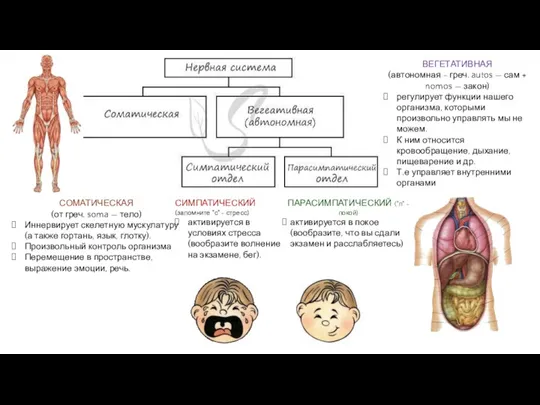 Отделы НС
Отделы НС Изменения слизистой оболочки полости рта при заболеваниях сердечно-сосудистой системы
Изменения слизистой оболочки полости рта при заболеваниях сердечно-сосудистой системы Тіс қандай бөлімдерден тұрады?
Тіс қандай бөлімдерден тұрады? Пища, из которой мы создаем свое здоровье
Пища, из которой мы создаем свое здоровье Памятка проживающему в местах временной изоляции (обсерваторе) во время пандемии
Памятка проживающему в местах временной изоляции (обсерваторе) во время пандемии Неделя поддержки и поощрения грудного вскармливания
Неделя поддержки и поощрения грудного вскармливания Основы вирусологии
Основы вирусологии Навыки глотания и жевания у детей раннего возраста
Навыки глотания и жевания у детей раннего возраста Викторина на тему “Артериальная гипертензия”
Викторина на тему “Артериальная гипертензия” ВИЧ-инфекция
ВИЧ-инфекция Імунітет. Його форми
Імунітет. Його форми Закаливание младшего школьника: ходьба босиком
Закаливание младшего школьника: ходьба босиком Понятие здоровья и его поддержание
Понятие здоровья и его поддержание Баротерапия - физиотерапия әдісі
Баротерапия - физиотерапия әдісі