Слайд 2Эпидемиология
По данным ВОЗ около 30% женщин детородного возраста страдают ожирением и еще

около 25% женщин данной группы имеют избыточную массу тела.
Согласно данным ВОЗ (2015 г.), с 1980 по 2013 г. отмечено увеличение доли женщин, имеющих ИМТ выше 25 кг/м2, с 29,8 до 38%. Согласно данным статистических исследований, женщины более склонны к чрезмерному набору веса по сравнению с мужчинами, в связи с чем к 2025 г. ожидается увеличение частоты ожирения среди женского населения до 50%.
Нарушение функции половых желез
наблюдается у 46– 96% женщин с ожирением.
Слайд 3НМЦ и ожирение
у 64,3% пациенток с ожирением отмечался регулярный менструальный цикл
у 21,4%

встречалась олигоменорея
у 14,3% – аномальные маточные кровотечения.
Это обусловлено изменением экстрагландулярного образования эстрона из андрогенов и ингибирования циклической секреции ЛГ.
Слайд 4Ожирение и бесплодие
Частота бесплодия у женщин с ожирением составляет 33,6 %, тогда как

у женщин с нормальным весом — 18,6 %.
Ожирение ассоциировано с низкой концентрацией антимюллерова гормона (АМГ), который секретируется клетками гранулезы преантральных и малых антральных фолликулов яичника. Установлено, что средний уровень АМГ у пациенток с ожирением на 65% ниже, чем у женщин с нормальной массой тела.
Наличие ожирения может оказывать прямое влияние на качество ооцитов: у таких больных наблюдается увеличение концентрации С-реактивного белка в фолликулярной жидкости, которое статистически значимо связано с ухудшением качества ооцитов - развитие аномалий эмбрионального развития.
Секретируемые жировой тканью провоспалительные цитокины, уровень которых повышается при ожирении, дают не только прямой эмбриотоксический эффект, но также ограничивают инвазию трофобласта, нарушая его нормальное формирование. Избыточное количество провоспалительных цитокинов приводит к локальной активации протромбиназы и как результат – к тромбозу, инфаркту трофобласта, его отслойке и, в конечном итоге, раннему выкидышу.
Слайд 5Роль лептина в бесплодии
Ожирение характеризуется гиперлептинемией и лептинорезистентностью, ведущей, в свою очередь,

к риску деактивации системы гипоталамус-гипофиз-яичники, нарушению менструального цикла и ановуляции.
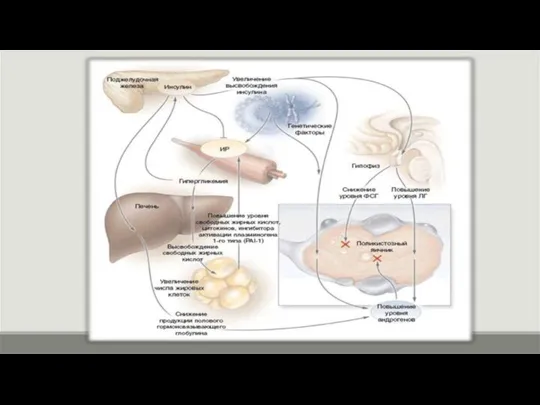
Лептин обладает ингибирующим действием на секрецию инсулина и является антагонистом инсулина в жировой ткани и печени, тем самым способствуя развитию инсулинорезистентности.
Лептин усиливает импульсную секрецию ГРГ гипоталамусом и ЛГ гипофизом.
Наличие рецепторов лептина в ооцитах и предимплантационных эмбрионах позволяет предположить, что лептин прямо влияет на созревание, рост фолликулов и начальное дробление эмбриональных клеток. Избыток лептина у женщин с ожирением может способствовать нарушению созревания доминантного фолликула и сам процесс овуляции.
Существование лептиновых рецепторов в эндометрии подтверждает участие этого гормона в осуществлении подготовки и обеспечении имплантации оплодотворенной яйцеклетки. Лептин входит в группу гормонов, обеспечивающих пролиферативные процессы эпителия и стромы эндометрия.
Слайд 6Ожирение и СПКЯ
Синдром поликистозных яичников – полигенное эндокринное расстройство, обусловленное как наследственными

факторами, так и факторами внешней среды. Ведущими признаками СПКЯ являются: гиперандрогения, менструальная и/или овуляторная дисфункция и поликистозная морфология яичников.
Слайд 7Эпидемиология
Распространенность синдрома составляет от 6-9% до 19.9%.
Среди женщин, имеющих НМЦ, частота выявления

СПКЯ от 17,4% до 46,4%.
У пациенток с клиническими проявлениями гиперандрогении СПКЯ 72,1%-82%.
У женщин с ановуляторным бесплодием СПКЯ выявляется в 55%-91% случаев.
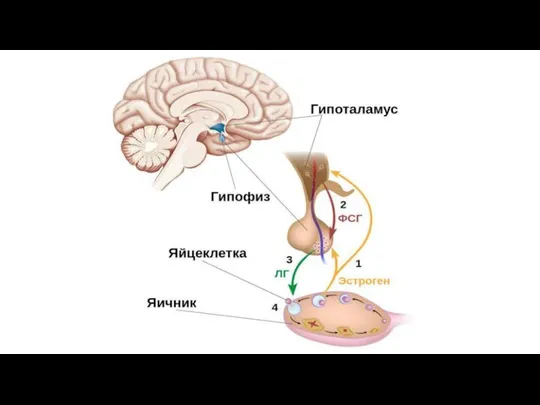
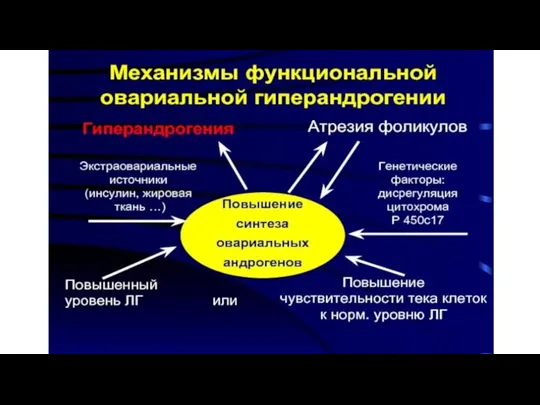
Слайд 8Механизмы развития СПКЯ
1. Полагают, что первичные или вторичные нарушения происходят в регулирующих

структурах мозга – гипоталамусе и гипофизе.
В гипофизе вырабатывается ФСГ и ЛГ, которые отвечают за рост фолликулов и овуляцию. При поликистозе яичников уровень ЛГ повышен, что ведет к усиленной продукции андрогенов в яичниках; характерно увеличение отношения концентрация ЛГ к ФСГ.
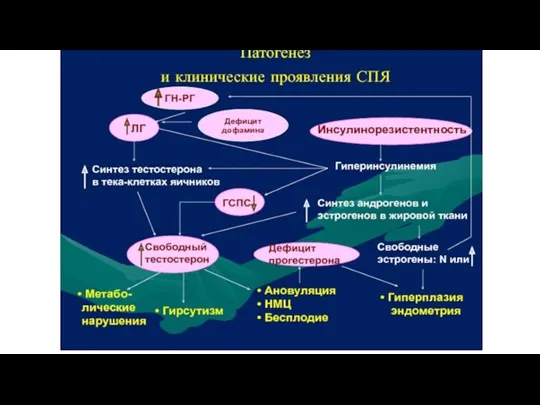
Слайд 102. Инсулинорезистентность и компенсаторная гиперинсулинемия. Гиперсекреция инсулина стимулирует выработку андрогенов тека-клетками яичников,

андрогены нарушают нормальное развитие фолликулов, приводя к множественной атрезии. Кроме того, инсулин подавляет апоптоз, в результате чего атрезирующиеся фолликулы, которые в иных условиях погибли бы, получают возможность длительно функционировать. Избыток инсулина усиливает выброс ЛГ в ответ на стимуляцию гипофиза гонадолиберином и увеличивает биологическую активность андрогенов посредством снижения синтеза в печени ГСПГ (глобулина, связывающего половые гормон).
Слайд 15Клинические проявления СПКЯ
1. нерегулярный менструальный цикл;
2. аномальные маточные кровотечения;
3. бесплодие;
4. симптомы гиперандрогении

— избытка мужских половых гормонов;
5. лишний вес или ожирение (индекс массы тела от 25,0 и выше);
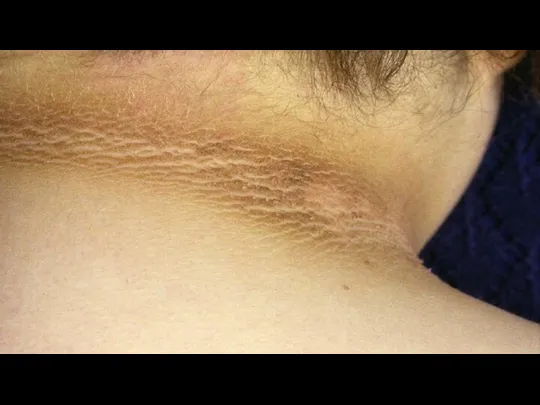
6. чёрный акантоз — участки тёмно-коричневой цвета в области кожных складок шеи, подмышечных впадин, паха (необязательный признак инсулинорезистентности);
7. психологический и психосексуальные нарушения;
8. расстройства пищевого поведения (переедание)
Слайд 17К симптомам избытка мужских половых гормонов относятся:
себорея — усиленное образование кожного сала на волосистой
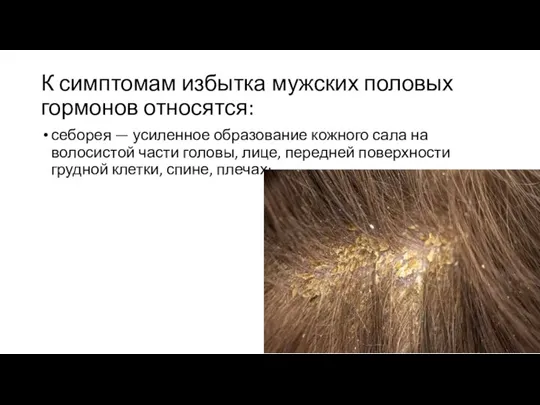
части головы, лице, передней поверхности грудной клетки, спине, плечах;
Слайд 18гирсутизм — избыточный рост тёмных жёстких волос в области верхней губы, подбородка, грудной
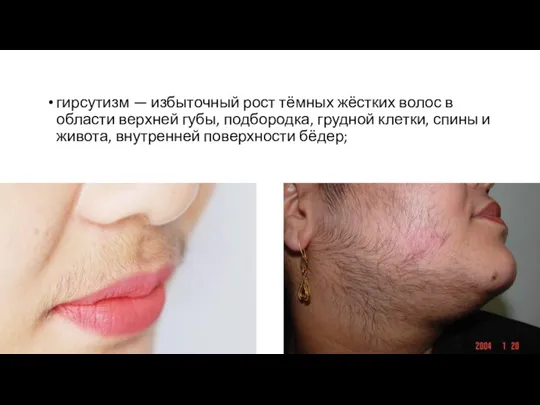
клетки, спины и живота, внутренней поверхности бёдер;
Слайд 19акне (угревая болезнь) — заболевание сальных желёз кожи, связанное с закупоркой их
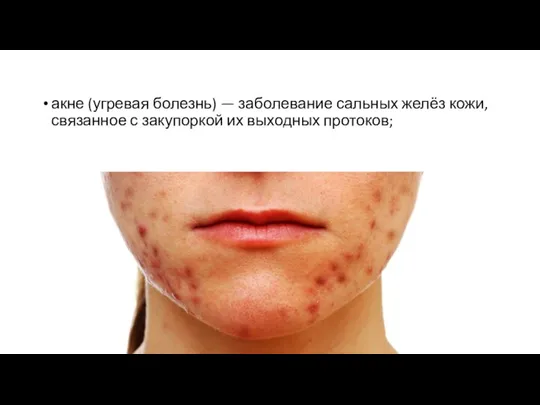
выходных протоков;













 Синдром Крювелье-баумгартена. Болезнь бадда-киари
Синдром Крювелье-баумгартена. Болезнь бадда-киари Комплекс дыхательных упражнений по методике А.Н. Стрельниковой
Комплекс дыхательных упражнений по методике А.Н. Стрельниковой Сосудистый шов
Сосудистый шов Коронавирус
Коронавирус Рентгенодиагностика острых заболеваний и повреждений органов брюшной полости
Рентгенодиагностика острых заболеваний и повреждений органов брюшной полости Техника сверления имплантов ARDS. Введение
Техника сверления имплантов ARDS. Введение Переломы. Линии перелома
Переломы. Линии перелома Поиск объективных физиологических индикаторов чувства тошноты
Поиск объективных физиологических индикаторов чувства тошноты Губчаста нирка
Губчаста нирка Инфекционные заболевания и их профилактика
Инфекционные заболевания и их профилактика Острый коронарный синдром
Острый коронарный синдром Острая почечная недостаточность при инфекционных заболеваниях
Острая почечная недостаточность при инфекционных заболеваниях Полисомнография. Сущность метода. Показания к проведению исследования
Полисомнография. Сущность метода. Показания к проведению исследования История крупнейших эпидемий
История крупнейших эпидемий Молекулярные механизмы нефросклероза
Молекулярные механизмы нефросклероза Сальмонеллез. Характеристика сальмонелл
Сальмонеллез. Характеристика сальмонелл Ранняя реабилитация пострадавших на производстве в Саратовской области
Ранняя реабилитация пострадавших на производстве в Саратовской области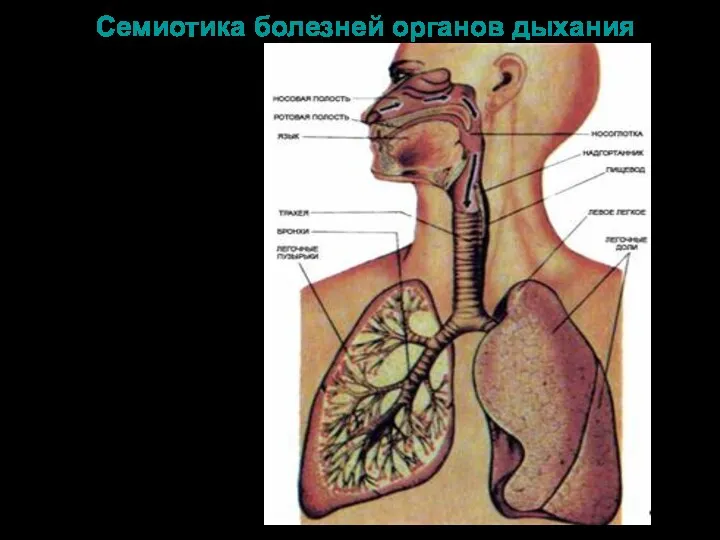 Семиотика болезней системы дыхания
Семиотика болезней системы дыхания Пассивная артикуляционная гимнастика
Пассивная артикуляционная гимнастика Жүректің дамуы
Жүректің дамуы Роль медицинской сестры в профилактике осложнений сахарного диабета
Роль медицинской сестры в профилактике осложнений сахарного диабета Ерошевский Тихон Иванович
Ерошевский Тихон Иванович Заболевания сердечно-сосудистой системы и их предупреждение
Заболевания сердечно-сосудистой системы и их предупреждение Варикоцеле. Эпидемиология, этиология, патогенез
Варикоцеле. Эпидемиология, этиология, патогенез Crown lengthening 11 - 8mm
Crown lengthening 11 - 8mm Адаптивный иммунитет
Адаптивный иммунитет Афферентные пути. Чувствительность
Афферентные пути. Чувствительность Мой новый мир. Медицинский центр Надежные руки
Мой новый мир. Медицинский центр Надежные руки