Слайд 2Определение
Портальная гипертензия – это стойкое повышение давления крови в портальной системе, вызванное

механическими препятствиями кровотоку, которые могут локализоваться на предпеченочном ее отрезке (подпеченочная блокада портального притока), на уровне внутрипеченочных разветвлений (внутрипеченочная блокада), на уровне внепеченочных стволов печеночных вен или надпеченочного сегмента нижней полой вены (постпеченочная блокада венозного оттока). В норме давление в системе портальных вен составляет 5-10 мм рт.ст.; повышение давления выше 12 мм рт.ст. свидетельствует о развитии портальной гипертензии.
Слайд 3Этиология
Причины возникновения портальной гипертензии
1. Надпеченочной:
- тромбоз селезеночной вены;
- тромбоз воротной вены;
- врожденная аномалия воротной

вены;
- сдавление воротной вены опухолью, паразитарными (альвеококкоз) и воспалительными (панкреатит) образованиями.
2. Панкреатобилиарной области: висцеральные артериовенозные фистулы.
3. Внутрипеченочной, преимущественно пресинусоидальной:
- ранние стадии первичного билиарного цирроза, идиопатической портальной гипертензии, шистосомоза, узловой регенеративной гиперплазии;
- миелопролиферативные заболевания;
- поликистоз печени;
- метастазы, гранулематозные заболевания печени.
4. Внутрипеченочной преимущественно синусоидальной:
- цирроз печени (70-80% всех причин);
- поздние стадии первичного билиарного цирроза, идиопатической портальной гипертензии, шистосомоза;
- острые и фульминантные гепатиты;
- токсическое поражение печени витамином А;
- врожденный фиброз печени;
- миелопролиферативные заболевания
- пелиоз;
- веноокклюзионная болезнь и др.
5. Подпеченочной:
- правожелудочковая сердечная недостаточность;
- обструкция нижней полой вены;
- констриктивный перикардит;
- синдром Бадда-Киари;
- трикуспидальная регургитация.
Слайд 4Патогенез
Развитие портальной гипертензии определяют два основных патогенетических механизма:
-увеличение сопротивления портальному току крови
-увеличение

объема портальной крови
В печень кровь поступает через систему портальной вены и печеночной артерии. В портальную вену поступает кровь из верхней брыжеечной и селезеночной вен, которые собирают ее от органов ЖКТ, селезенки и поджелудочной железы.
Оба потока (венозный и артериальный) соединяются в печени на уровне синусоидов.
В синусоидах смешанная портальная и артериальная кровь контактируют с микроворсинками гепатоцитов в пространствах Диссе, что обеспечивает выполнение печенью метаболических функций.
Повышение давления в системе портальных вен свидетельствует о развитии портальной гипертензии. Портальная гипертензия является следствием нарастающего давления в воротной вене или в одной из ее ветвей, которое вызывается как повышением венозного сопротивления в предпеченочной, печеночной и постпеченочной части портальной системы, так и усилением абдоминального кровотока. Это происходит на фоне уменьшения артериального сосудистого сопротивления.
Слайд 5Классификация
По уровню повышения давления в портальной системе подразделяют:
1. Портальная гипертензия I

степени - давление 250-400 мм. вод. ст.
2. Портальная гипертензия II степени - давление 400-600 мм. вод. ст.
3. Портальная гипертензия - III степени - давление более 600 мм. вод. ст.
Варикозное расширение вен пищевода вследствие портальной гипертензии классифицируется по степеням (А.Г. Шерцингер):
I степени - расширение до 2-3 мм.
II степени - расширение до 3-4 мм.
III степени - расширение более 5 мм.
По клиническим проявлениям и состоянию портопеченочного кровообращения различают 3 стадии течения ПГ:
1. Компенсированная – умеренное повышение портального давления, компенсированное внутрипеченочное кровообращение, спленомегалия с гиперспленизмом или без него;
2. Субкомпенсированная - высокое портальное давление, спленомегалия, варикозно расширенные вены пищевода и желудка с кровотечением или без него, выраженные нарушения портопеченочного кровообращения;
3. Декомпенсированная – спленомегалия, варикозно расширенные вены пищевода и желудка с кровотечением или без него, асцит, выраженные нарушения портопеченочного и центрального кровообращения.
Слайд 6Классификация
По этиологии
1) Врождённая (первичная, связанная с аномалией развития вен):
-атрезия или

гипоплазия воротной вены,
-кавернозная дисплазия воротной вены,
-мембранозное заращение конечного отдела нижней полой вены.
2) Приобретённая (вторичная):
-цирроз печени,
-тромбоз воротной вены,
-тромбоз селезёночной вены,
-окклюзия печёночных вен,
-сдавление проксимального отдела нижней полой вены,
-тромбоз печёночного сегмента нижней полой вены,
-артериовенозные свищи.
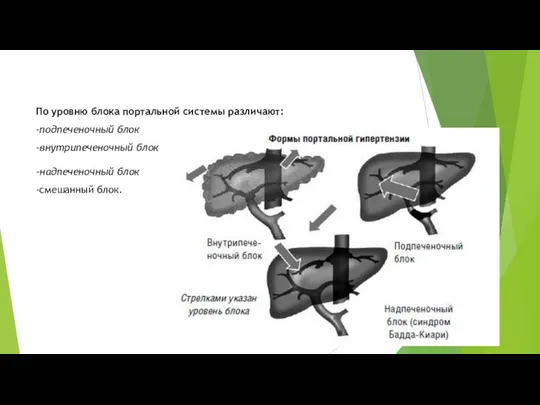
Слайд 7По уровню блока портальной системы различают:
-подпеченочный блок
-внутрипеченочный блок
-надпеченочный блок
-смешанный блок.
Слайд 8Клинические проявления
Жалобы и клинические находки патологии печени:
1. Слабость, усталость и недомогание.
2. Анорексия.
3.

Внезапные и массивные кровотечения из желудочно-кишечного тракта, с или без шока.
4. Тошнота и рвота.
5. Потеря веса. Общий симптом для пациентов с острыми и хроническими заболеваниями печени. Наблюдается, в основном, из-за анорексии и сопровождает терминальные стадии заболевания печени, когда потеря мышечной массы и жировой ткани часто являются характерным признаком.
6. Дискомфорт в животе и боли, которые обычно ощущаются в правом подреберье или в проекции печени (спереди, сбоку или сзади), или в эпигастральной области, или левом подреберье.
7. Желтуха или темная моча.
Слайд 98. Периферические отеки и увеличение живота.
9. Зуд, который обычно ассоциируется с холестазом (при обструкции

внепеченочных желчных протоков, первичном билиарном циррозе печени, склерозирующем холангите, при беременности, а также доброкачественный, рецидивирующий холестаз).
10. Спонтанные кровотечения и гематомы.
11. Симптомы энцефалопатии:
- нарушения цикла сон-бодрствование;
- ухудшение интеллектуальных функций;
- потеря памяти;
- неспособность эффективно общаться на любом уровне;
- изменения личности, и, возможно, проявления неуместного или странного поведения.
11. Импотенция и сексуальные дисфункции. Гинекомастия у мужчин с недостаточностью функции печени приводит к дисбалансу половых гормонов, потере волос на лобке и в подмышечных впадинах, атрофии яичек (особенно при алкогольной болезни печени и гемохроматозе).
12. Мышечные судороги, которые также встречаются у пациентов с циррозом печени, и атрофия мышц.
13. Эритема ладоней и лейконихия у пациентов с циррозом.
14. Контрактура Дюпюитрена.
Слайд 11Признаки формирования портосистемного шунтирования
расширенные вены передней брюшной стенки (голова медузы);
геморрой;
асцит;
параумбиликальные грыжи.
В зависимости

от этиологии также могут отмечаться следующие проявления:
- общие признаки недостаточности кровообращения;
- бледность - можно предположить активное внутреннее кровотечение;
- увеличение околоушной железы, может быть связано с злоупотреблением алкоголем и / или недоеданием;
- цианоз языка, губ, пальцев (в связи с низкой насыщенностью кислородом крови);
- одышка и тахипноэ;
- fetor hepaticus (зловонное дыхание, печеночный запах изо рта);
- уменьшение размеров печени;
- непрерывный венозный шум при аускультации живота.
Слайд 12Осложнения портальной гипертензии
Кровотечение из варикознорасширенных вен пищевода, желудка, прямой кишки.
У 90%

больных циррозом печени возникает варикозное расширение вен пищевода, желудка и кишечника. В 30% случаев оно осложняется кровотечениями. Смертность после первого эпизода кровотечения составляет 30-50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, при отсутствии терапии в течение года кровотечения возникают повторно.
Среди всех причин, вызывающих кровотечения ЖКТ, варикозное расширение вен пищевода и желудка составляют 5-10%. Наиболее высок риск этого осложнения у больных с портальной гипертензией, вызванной тромбозом селезеночных вен. В большинстве случаев кровотечения возникают из вен пищевода. Они могут быть массивными. У больных наблюдаются мелена и гематомезис.
Цирроз печени и риск развития кровотечений.
Варикозные вены пищевода появляются примерно у 30% больных компенсированным циррозом печени и у 60% пациентов с декомпенсированным циррозом.
Слайд 13Осложнения портальной гипертензии
Печеночная недостаточность
Печеночная энцефалопатия - это комплекс часто обратимых в начальной

и необратимых в конечной стадии психических и нервно-мышечных нарушений, обусловленных тяжелой печеночной недостаточностью. Печеночная энцефалопатия является результатом токсического влияния на ЦНС продуктов метаболизма азотистых соединений, у здоровых людей инактивируемых печенью.
Стадии печеночной энцефалопатии:
Стадия 1: Нарушения сна, концентрации внимания; депрессия, тревожность или раздражительность.
Стадия 2: Сонливость, дезориентация, нарушения кратковременной памяти, расстройства поведения.
Стадия 3: Сонливость, спутанность сознания, амнезия, гнев, паранояльные идеи, расстройства поведения.
Стадия 4: Кома
Слайд 14Диагностика
Анамнез: наличие в прошлом острых или хронических заболеваний печени, желтухи, зуда, гематологических заболеваний, наследственных заболеваний

печени, паразитарных инфекций, гнойных заболеваний брюшной полости; употребление алкоголя, наркотиков.
Физикальные данные:
- расширение вен на передней и боковых отделах брюшной стенки;
- извитые коллатерали вокруг пупка, создающие картину "головы Медузы";
- асцит;
- при ректальном осмотре - геморроидальные узлы;
- параумбиликальная грыжа;
- признаки гипердинамического кровообращения.
Слайд 15Диагностика
Инструментальные методы
1. УЗИ - безопасный, экономичный и эффективный метод скрининга.
На УЗИ определяются следующие
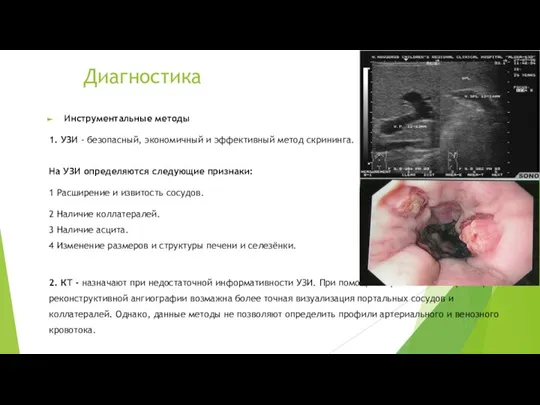
признаки:
1 Расширение и извитость сосудов.
2 Наличие коллатералей.
3 Наличие асцита.
4 Изменение размеров и структуры печени и селезёнки.
2. КТ - назначают при недостаточной информативности УЗИ. При помощи спиральной КТ и трехмерной реконструктивной ангиографии возмажна более точная визуализация портальных сосудов и коллатералей. Однако, данные методы не позволяют определить профили артериального и венозного кровотока.
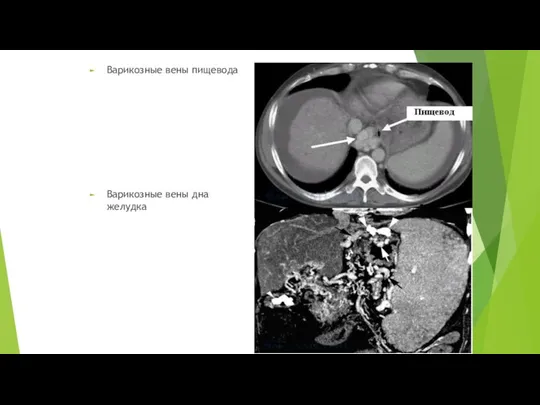
Слайд 16Варикозные вены пищевода
Варикозные вены дна желудка
Слайд 17 Объемная КТ ангиограмма
Визуализируются: левая желудочная вена (LGV); задние короткие желудочные вены
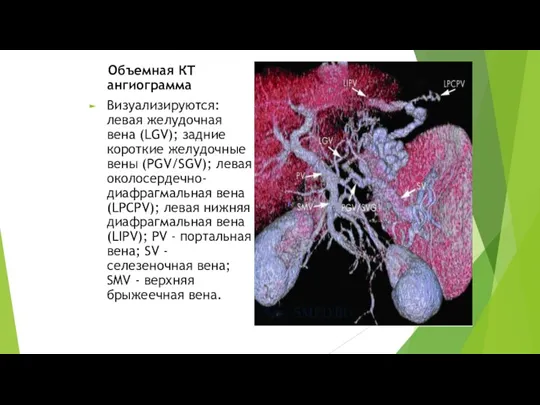
(PGV/SGV); левая околосердечно-диафрагмальная вена (LPCPV); левая нижняя диафрагмальная вена (LIPV); PV - портальная вена; SV - селезеночная вена; SMV - верхняя брыжеечная вена.
Слайд 18
Портография (все фазы кровотока в печени - артериальную, паренхиматозную и венозную.

Чрезартериальный доступ с последующей селективной целиако- или мезентерикографией в венозной фазе исследования позволяет четко визуализировать воротную вену и ее притоки.
Слайд 191. Клинический анализ крови.
У больных с циррозом печени отмечается уменьшение количества тромбоцитов. На

поздних стадиях заболевания: развитие анемии или других цитопений.
При гиперспленизме развивается панцитопения (анемия, лейкопения, тромбоцитопения).
Для пациентов с гемохроматозом характерно сочетание высокого содержания гемоглобина с низкими показателями концентрации гемоглобина в эритроцитах.
2. Биохимический анализ крови. Биохимические пробы печени могут не отличаться от нормальных величин даже при резко выраженной портальной гипертензии.
В биохимическом анализе крови пациентов с циррозом печени необходимо определять следующие показатели:
- аланинаминотрансфераза (АлАТ);
- трансферазы (АСТ и АЛТ);
- щелочная фосфатаза (ЩФ);
- гамма-глутамилтранспептидаза (ГГТП);
- билирубин;
- альбумин;
- калий;
- натрий;
- креатинин.
Слайд 203. Коагулограмма. У пациентов с циррозом печени наблюдается снижение протромбинового индекса. Более стандартным тестом в

настоящее время является МНО.
4. Анализы мочи.
При циррозе печени важно определение параметров, которые характеризуют почечную функцию (белок, лейкоциты, эритроциты, креатинин, мочевая кислота). При отечно-асцитическом синдроме необходимо определять суточный диурез.
5. Специфические лабораторные тесты для установления этиологии портальной гипертензии:
- аутоантитела;
- серологическая диагностика гепатотропных вирусов;
- ферритин;
- церулоплазмин.
6. КЩС и газы крови.
Слайд 21Лечение (направлено на лечение заболеваний, вызвавших ПГ, профилактику и лечение осложнений)
Консервативное лечение
1. Вазопрессин (или

аналоги).
2. Соматостатин (или аналоги) - эффективен для прекращения кровотечения, по меньшей мере, временно (80%).
3. Некардиоселективные бета-блокаторы: пропранолол.
4. Нитраты (не рекомендуется монотерапия нитратами). Изосорбид-5-мононитрат применяется для снижения портального давления. Применение изосорбид-5-мононитрата у пациентов с циррозом печени ограничивается его системными вазодилататорными эффектами, которые часто приводят к дальнейшему снижению кровяного давления и потенциально к (преренальному) повреждению почечной функции.
5. Вазоконстрикторы + вазодилататоры. Не рекомендуется стандартное применение комбинированной терапии.
6.Мочегонная терапия. Назначается спиронолактон ( Верошпирон ) на фоне бессолевой диеты.
7.Лактулоза. До появления послабляющего эффекта. Препарат создает в толстой кишке кислую среду, связывает и уменьшает образование в кишечнике аммиака и ароматических аминокислот с церебротоксическим действием.
8.Антибактериальная терапия. Необходимо помнить, что у всех пациентов с циррозом печени и кровотечением из варикозных вен пищевода и желудка существует высокая вероятность развития бактериальных инфекций.
Слайд 22Лечение
Хирургическое лечение портальной гипертензии
1. Портосистемное шунтирование
При портосистемном шунтировании проводятся портокавальное (общая декомпрессия) или

дистальное спленоренальное шунтирование (ДСРШ). Внепеченочные шунтирующие операции выполняются пациентам с классом тяжести А. Больным с классом тяжести В показано трансъюгулярное интрапеченочное портосистемное шунтирование.
Дистальное спленоренальное шунтирование базируется на создании двух изолированных зон давления в брюшной полости:
- зона низкого давления - в левой половине брюшной полости (за счет оттока крови из гастроэзофагеальной области через короткие вены желудка и левую желудочно-сальниковую вену в селезенку, а откуда в систему нижней полой вены через анастомоз «конец в бок» с левой печеночной веной);
- зона высокого давления - в правой половине (за счет сохраненного мезентериального венозного притока в воротную вену), что препятствует дальнейшему снижению портальной перфузии и значительно уменьшает вероятность развития послеоперационной энцефалопатии. В дальнейшем были предложены анастомозы между левой желудочной и левой почечными венами, анастомоз «бок в бок» между нижней брыжеечной и нижней полой венами, анастомозы с использованием аутовенозной и синтетических вставок.
2. Рентгеноэндоваскулярная эмболизация селезеночной артерии
3. Спленэктомия - снижает портальное давление, в том числе и венах пищевода, но как самостоятельная операция она не имеет решающего значения.
4. Трансплантация печени позволяет облегчить течение портальной гипертензии, предупредить возникновение повторных кровотечений, уменьшить проявления асцита и энцефалопатии. Эта операция выполняется пациентам с классом тяжести С по шкале по шкале печеночной недостаточности Чайлда-Пью.




















 Физиология сосудов. Морфофункциональная характеристика сосудов
Физиология сосудов. Морфофункциональная характеристика сосудов Грибковые инфекции
Грибковые инфекции Злокачественная гипертермия
Злокачественная гипертермия Даун синдромы
Даун синдромы Респираторная система
Респираторная система Аутоимунные заболевания
Аутоимунные заболевания Аутизм, РАС – биокоррекция с помощью диеты и продуктов Тенториум
Аутизм, РАС – биокоррекция с помощью диеты и продуктов Тенториум Периостальный массаж
Периостальный массаж CREST-синдром
CREST-синдром Зачем нужна международная классификация функционирования (МКФ) и как с ней работать?
Зачем нужна международная классификация функционирования (МКФ) и как с ней работать? Технические средства защиты. Медицинские средства защиты. Специальная и санитарная обработка
Технические средства защиты. Медицинские средства защиты. Специальная и санитарная обработка Балалардағы тері.Терінің морфологиялық жетілмеуі және оның орнын толтыру факторлары
Балалардағы тері.Терінің морфологиялық жетілмеуі және оның орнын толтыру факторлары Атеросклероз сосудов нижних конечностей
Атеросклероз сосудов нижних конечностей Ультразвуковые диагностические приборы
Ультразвуковые диагностические приборы Фармацевтикалық қамқорлық
Фармацевтикалық қамқорлық Правильное питание в жаркую погоду
Правильное питание в жаркую погоду Леонид Васильевич Соболев (1876-1919). 100 лет со дня открытия инсулина
Леонид Васильевич Соболев (1876-1919). 100 лет со дня открытия инсулина Заболевания билиарной системы
Заболевания билиарной системы Михаил Лермонтов – И скучно и грустно
Михаил Лермонтов – И скучно и грустно Центр гигиены и эпидемиологии в Республике Карелия
Центр гигиены и эпидемиологии в Республике Карелия Гипертонический синдром
Гипертонический синдром Виды ожогов. ПМП при ожогах
Виды ожогов. ПМП при ожогах Физиологияның пәні. Функция реттелуінің ортақ принциптер
Физиологияның пәні. Функция реттелуінің ортақ принциптер Профилактика хронической обструктивной болезни легких
Профилактика хронической обструктивной болезни легких Мочевыделительная система
Мочевыделительная система Семинар 2_Десмургия
Семинар 2_Десмургия Природа - найкращий лiкар
Природа - найкращий лiкар Клинический протокол диагностики и лечения болезни печени, связанные с беременностью
Клинический протокол диагностики и лечения болезни печени, связанные с беременностью