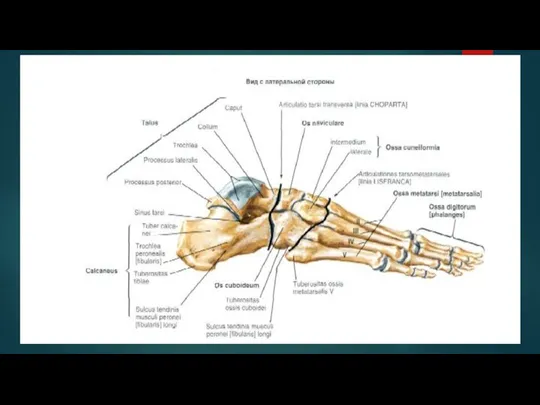
Слайд 4Переломы таранной кости
Особенности таранной кости:
Испытывает большую нагрузку (100% веса тела). Это может
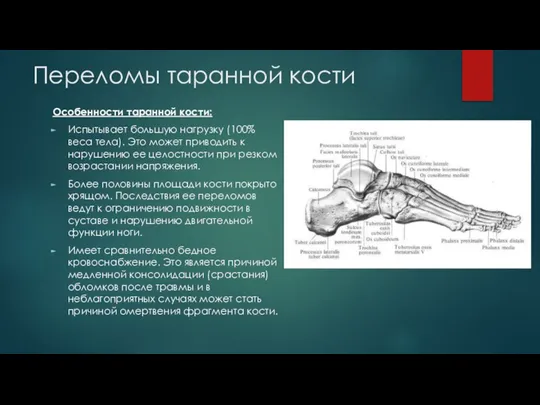
приводить к нарушению ее целостности при резком возрастании напряжения.
Более половины площади кости покрыто хрящом. Последствия ее переломов ведут к ограничению подвижности в суставе и нарушению двигательной функции ноги.
Имеет сравнительно бедное кровоснабжение. Это является причиной медленной консолидации (срастания) обломков после травмы и в неблагоприятных случаях может стать причиной омертвения фрагмента кости.
Слайд 5механизмы перелома
Падение или прыжок с высоты с опорой на пятки. Происходит так
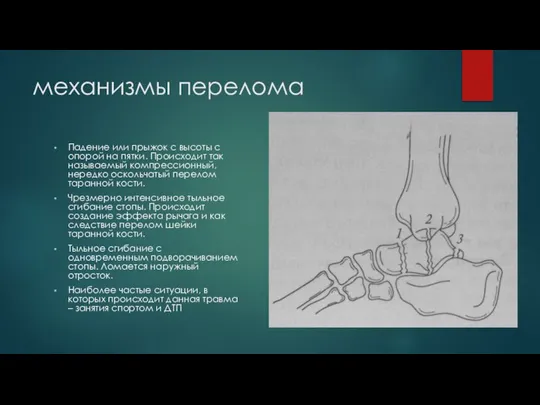
называемый компрессионный, нередко оскольчатый перелом таранной кости.
Чрезмерно интенсивное тыльное сгибание стопы. Происходит создание эффекта рычага и как следствие перелом шейки таранной кости.
Тыльное сгибание с одновременным подворачиванием стопы. Ломается наружный отросток.
Наиболее частые ситуации, в которых происходит данная травма – занятия спортом и ДТП
Слайд 6Симптомы
Боль. Локализуется в области голеностопного сустава.
Отек мягких тканей. В основном локализуется

на тыльной поверхности стопы
Нарушение функции.
Деформация. Происходит за счет отека или при переломе таранной кости со смещением.
Слайд 8Консервативное лечение
При отсутствии смещения после местной анестезии производится иммобилизацией гипсовой повязкой-сапожком. Срок
фиксации составляет до двух месяцев.
Если произошел оскольчатый перелом или смещение отломков, предварительно производится ручная репозиция, а иммобилизация увеличивается до четырех месяцев.
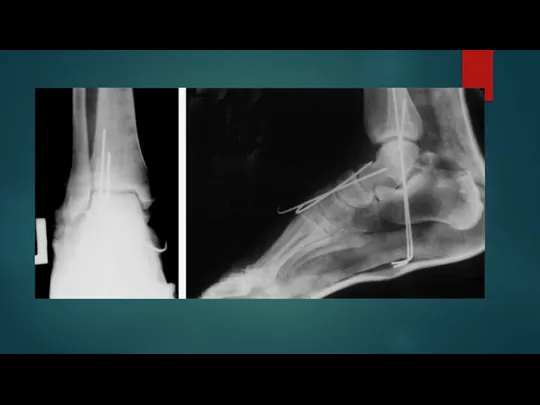
Слайд 9Оперативное лечение
Оперативное лечение показано в следующих случаях:
Невыполнимость ручного сопоставления отломков.
Вывихи, которые не

удается вправить.
Переломо-вывихи.
Открытые переломы таранной кости.
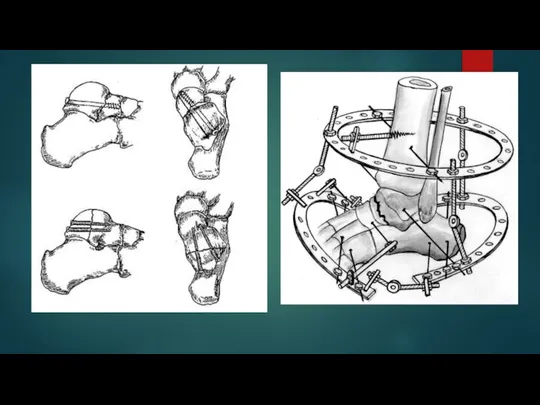
Слайд 10оперативного лечения
Компрессионно-дистракционный остеосинтез
Открытая репозиция. Производится рассечение мягких тканей, ручное сопоставление отломков и

фиксация их пластинами и винтами.
При полном разрушении кости или ее некрозе производится артродез. При этом скрепляются соседние кости, образующие сустав. Впоследствии сустав не функционирует, движения в нем полностью отсутствуют.
После любой операции накладывается иммобилизующая повязка. Исключение может составлять наложение стержневого аппарата, который сам фиксирует конечность.
Слайд 12Переломы пяточной кости
Краевые и изолированные переломы без смещения и со смещением отломков.
Компрессионные
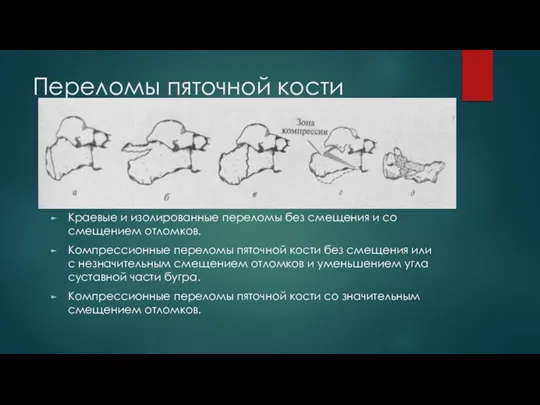
переломы пяточной кости без смещения или с незначительным смещением отломков и уменьшением угла суставной части бугра.
Компрессионные переломы пяточной кости со значительным смещением отломков.
Слайд 13Механизм и симптомы
Механизм – прямой, падение с высоты на выпрямленные ноги (83%),

в остальных случаях (17%) переломы возникают вследствие непосредственного удара или сдавления.
Симптомы:
боли в области повреждения и невозможность нагрузки стопы.
вальгусная и варусная деформация пятки,
отечность стопы,
наличие характерных кровоподтеков в пяточной области и на подошвенной поверхности стопы.
Своды стопы уплощены.
Активные движения в голеностопном суставе вследствие отека мягких тканей и натяжения пяточного сухожилия резко ограничены, а в подтаранном суставе невозможны.
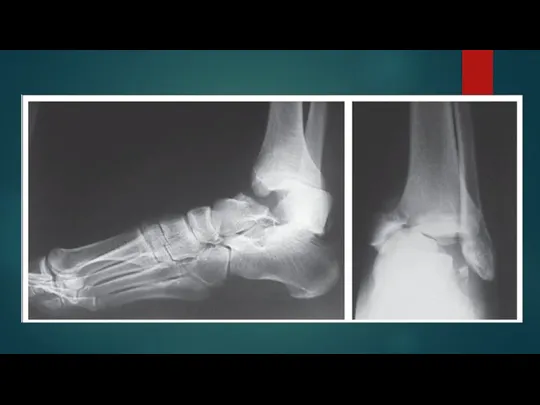
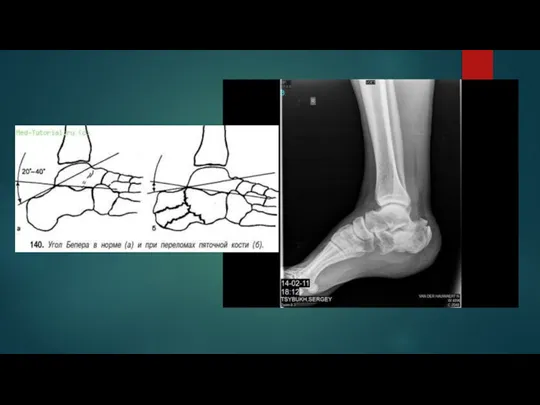
Слайд 14Диагностика Перелома пяточной кости:
Для распознавания типа перелома, определения длины, высоты и угла

наклона пяточной кости проводят рентгенологическое исследование обеих стоп в боковой и аксиальной проекциях.
При чтении рентгенограммы особое внимание обращают на угол суставной части бугра пяточной кости (суставно-бугорный угол) - угол Белера
Слайд 16Консервативное лечение
Функциональный метод: при переломах без смещении – придание конечности возвышенного положения

и ранние пассивные движения стопой, через 1,5-2 недели разрешают постепенную возрастающую дозированную нагрузку.
Закрытая репозиция: при проксимальном смещении костного отломка тягу осуществляют за спицу проведённую через этот фрагмент или непосредственно над ним и натянутую в скобе, с последующей иммобилизацией гипсовой повязкой с хорошо отмоделированном сводом стопы на 4-6 нед.
Слайд 17Скелетное вытяжение
метод А.В. Каплана
по методу Г.С. Юмашева

Слайд 18Оперативное лечение
Открытый метод – остеосинтез погружными фиксаторами
Аппарат внешней фиксации
При тяжелых травмах, когда
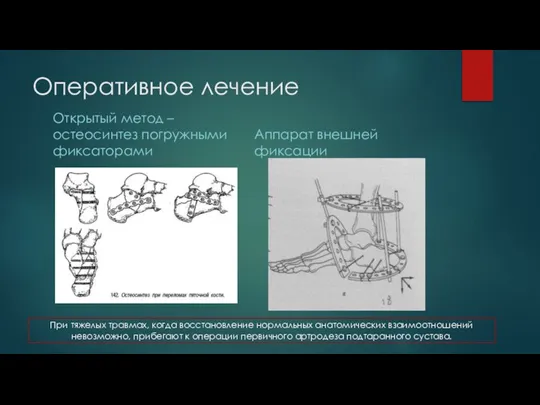
восстановление нормальных анатомических взаимоотношений невозможно, прибегают к операции первичного артродеза подтаранного сустава.
Слайд 19Повреждения сустава Шопара
Вывихи в суставе возникают в результате повреждения таранно-ладьевидного и пяточно-кубовидного
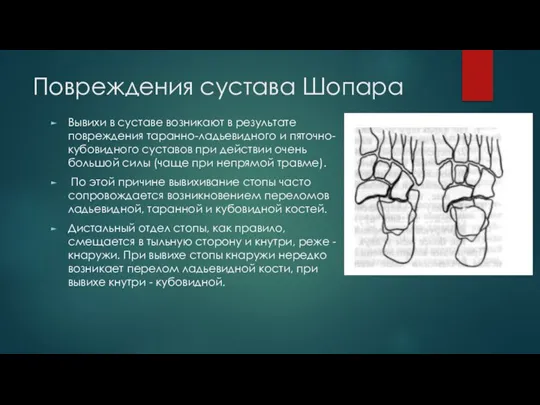
суставов при действии очень большой силы (чаще при непрямой травме).
По этой причине вывихивание стопы часто сопровождается возникновением переломов ладьевидной, таранной и кубовидной костей.
Дистальный отдел стопы, как правило, смещается в тыльную сторону и кнутри, реже - кнаружи. При вывихе стопы кнаружи нередко возникает перелом ладьевидной кости, при вывихе кнутри - кубовидной.
Слайд 20Диагностика Вывиха стопы в суставе Шопара
Во время осмотра определяется характерная деформация стопы,
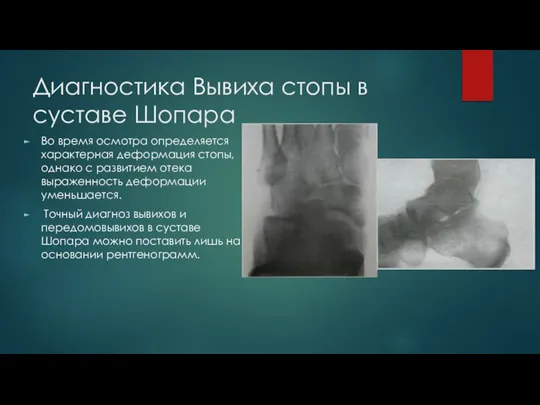
однако с развитием отека выраженность деформации уменьшается.
Точный диагноз вывихов и передомовывихов в суставе Шопара можно поставить лишь на основании рентгенограмм.
Слайд 21Лечение Вывиха стопы в суставе Шопара:
Вправление стопы производят под общим обезболиванием.
Закрытая

репозиция должна быть однократной; если она оказывается неудачной, то следует предпринять оперативное вмешательство.
К открытой репозиции прибегают при переломах костей, образующих сустав Шопара, поскольку из-за сложности и тяжести повреждения восстановить с помощью закрытой репозиции нормальные анатомические соотношения в поврежденном суставе и сопоставить отломки костей практически невозможно
Слайд 23Повреждение сустава Лисфранка
По характеру и локализации сопутствующих повреждений:
чистые вывихи плюсневых костей (полные,
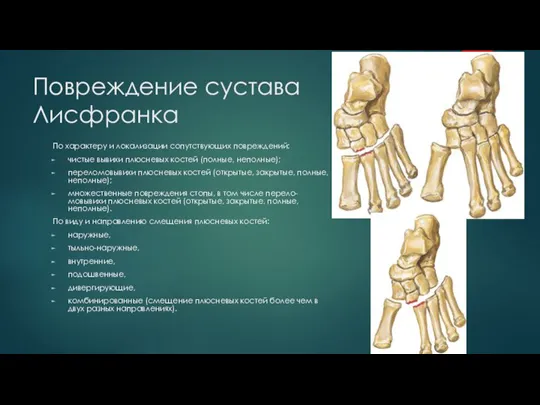
неполные);
переломовывихи плюсневых костей (открытые, закрытые, полные, неполные);
множественные повреждения стопы, в том числе перело-мовывихи плюсневых костей (открытые, закрытые, полные, неполные).
По виду и направлению смещения плюсневых костей:
наружные,
тыльно-наружные,
внутренние,
подошвенные,
дивергирующие,
комбинированные (смещение плюсневых костей более чем в двух разных направлениях).
Слайд 24Механизм
Механизмы переломовывихов могут быть самыми разнообразными в деталях, но обычно наблюдается

прямое воздействие большой силы (падение тяжестина стопу, переезд колесами, падение с лошади с одновременным прижатием стопы навалившейся лошадью).
Реже переломовывихи возникают в результате непрямой травмы при падении с высоты на передний отдел подвернувшейся стопы.
Слайд 25симптомы
Клиническая картина переломовывихов характеризуется сильными локальными болями.
Пальпация, пассивные ротационные движения, незначительное

сдавление переднего отдела стопы вызывают резкую болезненность на уровне сустава Лисфранка.
При осмотре определяется характерная для разных типов переломовывихов деформация стопы.
Слайд 26лечение
Вправление переломовывихов в суставе Лисфранка производят под внутрикостной анестезией или общим обезболиванием.

Закрытая репозиция удается в основном при простых формах переломовыви-хов, при которых отсутствует значительное смещение плюсневых костей.
Основным моментом вправления тыльно-наружного вывиха является постепенное вытяжение переднего отдела стопы вдоль ее оси с одновременным отведением и подошвенным сгибанием стопы и последующим приведением и разгибанием.
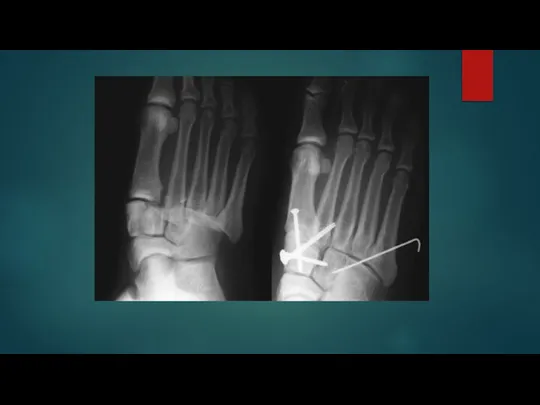
Слайд 28перелом плюсневой кости
В отдельный раздел стоит отнести так называемые «маршевые переломы» (болезнь
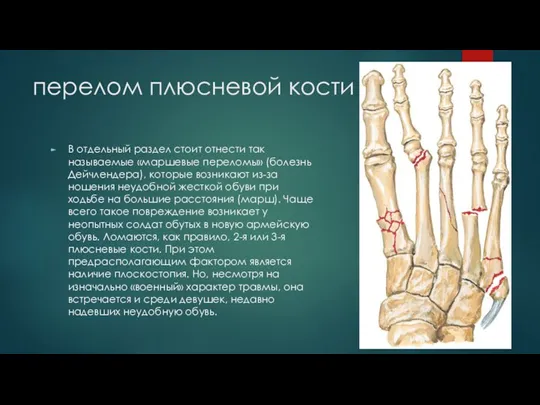
Дейчлендера), которые возникают из-за ношения неудобной жесткой обуви при ходьбе на большие расстояния (марш). Чаще всего такое повреждение возникает у неопытных солдат обутых в новую армейскую обувь. Ломаются, как правило, 2-я или 3-я плюсневые кости. При этом предрасполагающим фактором является наличие плоскостопия. Но, несмотря на изначально «военный» характер травмы, она встречается и среди девушек, недавно надевших неудобную обувь.
Слайд 29классификация
Для определения переломов с 1-й по 4-ю плюсневых костей подходит универсальная классификация

АО/ASIF, где тип «А» – это простые переломы, тип «В» – оскольчатые или клиновидные переломы и тип «С» - сложные или внутрисуставные переломы.
Слайд 30диагностика
Основным симптомом является боль в месте перелома, а также при осевой нагрузке

на стопу в целом или на плюсневые кости по отдельности.
На второй план отходят такие симптомы как деформация стопы, кровоизлияние под кожу и отек стопы.
Рентгенограмма стопы должна выполняться в двух проекциях, - это позволяет полноценно оценить не только степень повреждения, но и дальнейшую тактику лечения. Для уточнения характера повреждения можно использовать компьютерную томографию и 3D-моделирование.
Слайд 32лечение
При переломах плюсневых костей без существенного смещения возможен консервативный метод лечения. Могут

применяться короткие гипсовые повязки или эластичное бинтование с использованием дозированных нагрузок (пациент ходит с опорой на пятку). Сроки иммобилизации варьируют в пределах от 1 месяца до 3 в зависимости от тяжести травмы.
Оперативное лечение применяется при переломах плюсневых костей со значительным смещением, а также при открытых повреждениях, когда дополнительно требуется хирургическая обработка раны и поврежденной кости. В качестве фиксаторов могут выступать пластины, винты или аппараты внешней фиксации. Выбор фиксатора зависит не только от характера перелома, но и от возможностей клиники и умений врача.
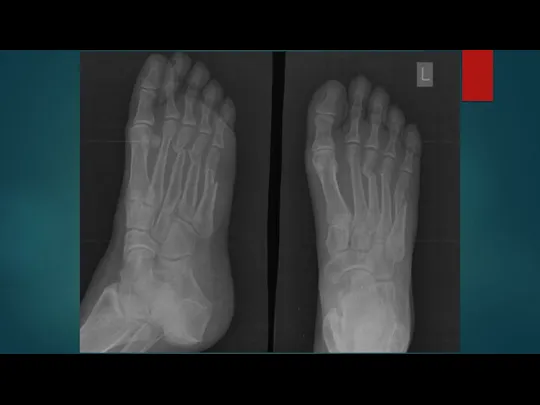
Слайд 35Переломы фаланг пальцев стопы
Наиболее часто переломам подвергаются дистальные фаланги I и II

пальцев. Эти пальцы по сравнению с остальными значительно выступают вперед. Полные переломы фаланги могут быть поперечными, косыми, Т-образными или оскольчатыми. Реже наблюдаются отрывы эпифиза дистальной фаланги большого пальца. Оскольчатый перелом проксимальной фаланги встречается относительно часто.
переломы обусловлены прямой травмой и относительно редко - непрямой.
Слайд 36Симптомы Переломов фаланг пальцев стопы:
При переломах фаланг пальцев стопы в первые часы
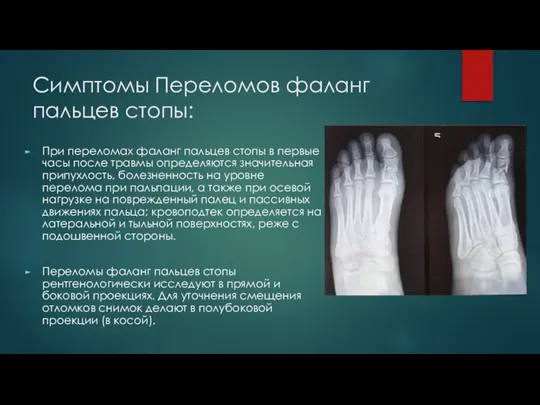
после травмы определяются значительная припухлость, болезненность на уровне перелома при пальпации, а также при осевой нагрузке на поврежденный палец и пассивных движениях пальца; кровоподтек определяется на латеральной и тыльной поверхностях, реже с подошвенной стороны.
Переломы фаланг пальцев стопы рентгенологически исследуют в прямой и боковой проекциях. Для уточнения смещения отломков снимок делают в полубоковой проекции (в косой).
Слайд 37лечение
При переломе фаланг пальцев без смещения на соответствующий палец накладывают липкий пластырь
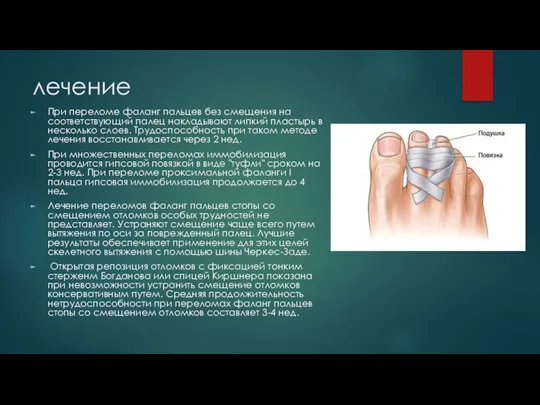
в несколько слоев. Трудоспособность при таком методе лечения восстанавливается через 2 нед.
При множественных переломах иммобилизация проводится гипсовой повязкой в виде "туфли" сроком на 2-3 нед. При переломе проксимальной фаланги I пальца гипсовая иммобилизация продолжается до 4 нед.
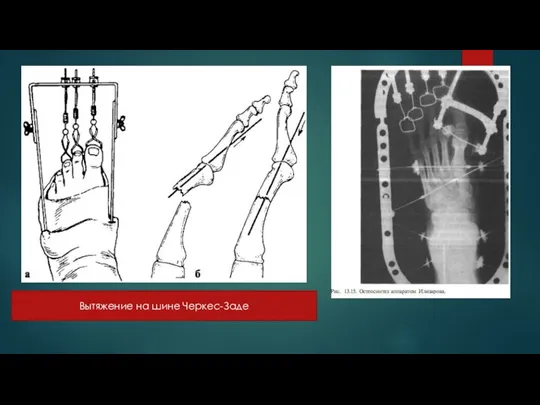
Лечение переломов фаланг пальцев стопы со смещением отломков особых трудностей не представляет. Устраняют смещение чаще всего путем вытяжения по оси за поврежденный палец. Лучшие результаты обеспечивает применение для этих целей скелетного вытяжения с помощью шины Черкес-Заде.
Открытая репозиция отломков с фиксацией тонким стерженм Богданова или спицей Киршнера показана при невозможности устранить смещение отломков консервативным путем. Средняя продолжительность нетрудоспособности при переломах фаланг пальцев стопы со смещением отломков составляет 3-4 нед.


























 Планирование семьи. Контрацепция
Планирование семьи. Контрацепция Разработка пакета биометрических стандартов ГОСТ, обеспечивающего обезличивание персональных данных в медицинских учреждениях
Разработка пакета биометрических стандартов ГОСТ, обеспечивающего обезличивание персональных данных в медицинских учреждениях Генно-инженерные диагностикумы
Генно-инженерные диагностикумы Роль медсестры в проведении профилактических мероприятий при недостаточности
Роль медсестры в проведении профилактических мероприятий при недостаточности Болезнь Альцгеймера
Болезнь Альцгеймера Ішкі секреция бездерінің аурулары бар науқастарды күту және бақылау
Ішкі секреция бездерінің аурулары бар науқастарды күту және бақылау Прямые антикоагулянты. Определение. Гепарин. Фармакокинетика. Механизм противосвертывающего действия
Прямые антикоагулянты. Определение. Гепарин. Фармакокинетика. Механизм противосвертывающего действия Лекарственные растения. Викторина
Лекарственные растения. Викторина Лечение болезни Паркинсона с помощью стволовых клеток
Лечение болезни Паркинсона с помощью стволовых клеток Комаларнинг келиб чиқиш сабабини инобатга олиниб
Комаларнинг келиб чиқиш сабабини инобатга олиниб IgA-нефропатия
IgA-нефропатия Oral hygiene lesson
Oral hygiene lesson Мочекаменная болезнь
Мочекаменная болезнь Выделительная система
Выделительная система Вирусы - неклеточный инфекционный агент, который может воспроизводиться только внутри живых клеток
Вирусы - неклеточный инфекционный агент, который может воспроизводиться только внутри живых клеток Қыз баланы жыныстық тәрбиелеу
Қыз баланы жыныстық тәрбиелеу Бородавки, папилломы
Бородавки, папилломы Эндовидерхирургия
Эндовидерхирургия Аневризмы. Классификация
Аневризмы. Классификация Предмет, задачи и методы исследования ВАФГ
Предмет, задачи и методы исследования ВАФГ Основи зоогігієни і ветеринарії
Основи зоогігієни і ветеринарії Анализ ассортимента препаратов для лечения дисбактериоза
Анализ ассортимента препаратов для лечения дисбактериоза Терапия СД 1 типа. Инсулинотерапия
Терапия СД 1 типа. Инсулинотерапия Особенности кровоснабжения и иннервации ЧЛО в детском возрасте
Особенности кровоснабжения и иннервации ЧЛО в детском возрасте Коммерческое предложение. Компания Продео Дентал Технолоджи
Коммерческое предложение. Компания Продео Дентал Технолоджи Одноразовые маски и перчатки
Одноразовые маски и перчатки Синдром Папийона-Лефевра
Синдром Папийона-Лефевра стратегия ЛО до 2025
стратегия ЛО до 2025