Слайд 2Оценка по шкале Апгар проводится на 1 и 5 минуте жизни
При проведении

реанимации оценка по шкале Апгар проводится каждые 30 секунд всего времени реанимации
Слайд 3Новорожденный с оценкой 8-10 баллов требует только общего ухода.
4-7 баллов - легкая

асфиксия, требуют базовых шагов реанимации (санация, тактильная стимуляция, согревание, кислород)
1-3 баллов – реанимационное пособие начинается сразу после рождения
Для констатации мертворождения (оценка 0 по шкале Апгар) требуется оценка признаков живорожденности
Слайд 4Признаки живорожденности
Самостоятельное дыхание
Сердцебиение (ЧСС)
Пульсация пуповины
Произвольные движения мышц
При отсутствии всех 4-х признаков живорожденности

- ребенок считается мертворожденным и реанимации не подлежит.
Слайд 5Дыхание новорожденного в норме
Объем первого вдоха = 20-75 мл, в дальнейшем при

ритмичном дыхании = 15-20 мл
Нормальная частота дыхания = 30-40 в минуту
Слайд 6Сердечная деятельность новорожденного
ЧСС определяют за 6 сек и результат х 10:
-

аускультация сердечных тонов
- пальпация пульса на крупных сосудах
(сонной, бедренной артериях, у основания пуповины)
Нормальная частота сердечных сокращений (ЧСС) = более 100 в минуту (120-140)
Слайд 7Этапы реанимационного пособия
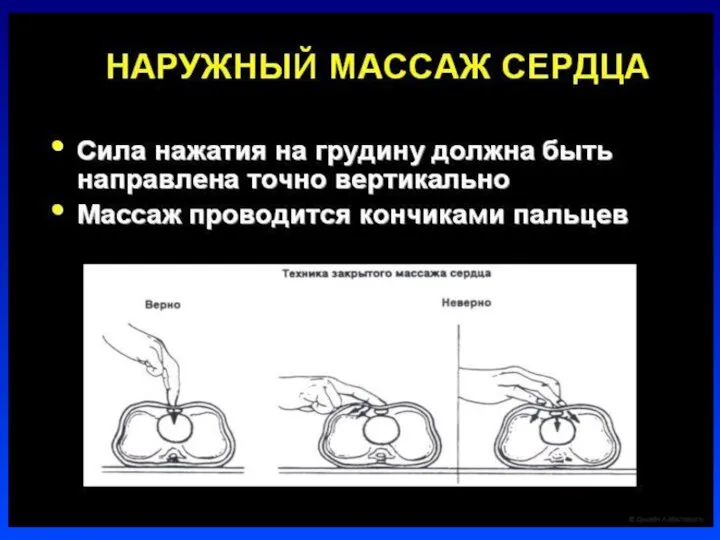
А- Базовые шаги реанимации: восстановление проходимости дыхательных путей, согревание, тактильная

стимуляция и т. д.
В- ИВЛ
С- непрямой массаж сердца
Д- введение медикаментов
.
Слайд 8Базовые (начальные) шаги реанимации
при рождении ребенка зафиксировать время
поместить новорожденного под источник

лучистого тепла (сразу после отсечения пуповины), на теплую пеленку
насухо вытереть теплой сухой пеленкой и убрать немедленно влажную пеленку со стола
можно поместить ребенка на живот матери (использовать как грелку в экстремальной ситуации)
Слайд 9
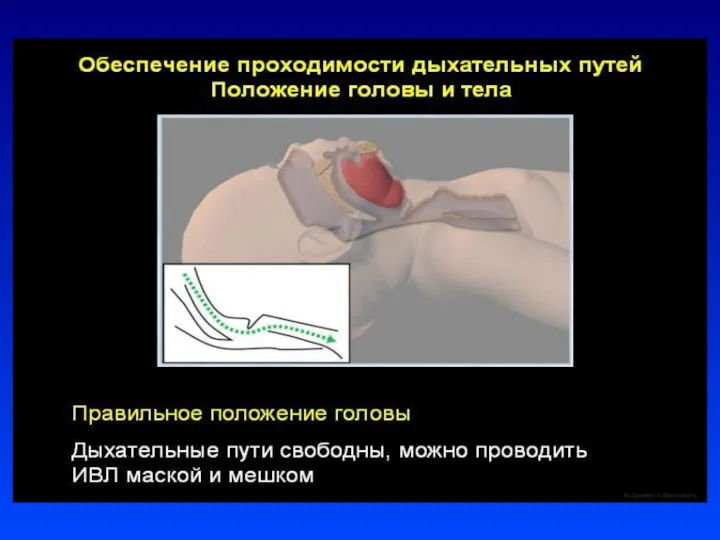
придать положение ребенку на спине с валиком под плечами со слегка запрокинутой

головой или на правом боку
при выделении слизи из ВДП отсосать содержимое с помощью баллончика, специального катетера (только тем, у которых нет самостоятельного дыхания или выделяется большое количество слизи), сначала изо рта, затем из носа.
Катетер вводить не глубже 5 см и не более 5 секунд санировать.
Слайд 10Если после санации ВДП ребенок не дышит - провести легкую тактильную стимуляцию

дыхания путем 1-2 кратного похлопывания по стопам ребенка (слегка потереть спинку).
NB ! весь процесс проведения базовых начальных мероприятий не должен занимать более 20 сек
Слайд 11После начальных шагов проводится Оценка дыхания :
Дыхание отсутствует → начать ИВЛ
Дыхание

самостоятельное, но не адекватное (судорожное, типа «gasping», нерегулярное, поверхностное) → начать ИВЛ
Дыхание самостоятельное и адекватное → провести оценку ЧСС
Слайд 12Оценка ЧСС :
ЧСС определяют за 6 сек путем ( результат х

10)
- аускультация сердечных тонов
- пальпация сердечного толчка
- пальпация пульса на крупных сосудах (сонной, бедренной артериях)
Возможные варианты оценки и дальнейшие действия:
ЧСС менее 100 в мин → провести масочную ИВЛ атмосферным воздухом до нормализации ЧСС
- ЧСС более 100 в мин → оценить цвет кожных покровов
Слайд 13Оценка цвета кожных покровов и дальнейшие действия:
кожа розовая полностью или с цианозом

кистей и стоп → приложить к груди матери
цианоз кожи и слизистых тотальный → провести ИВЛ атмосферным воздухом через лицевую маску до исчезновения цианоза
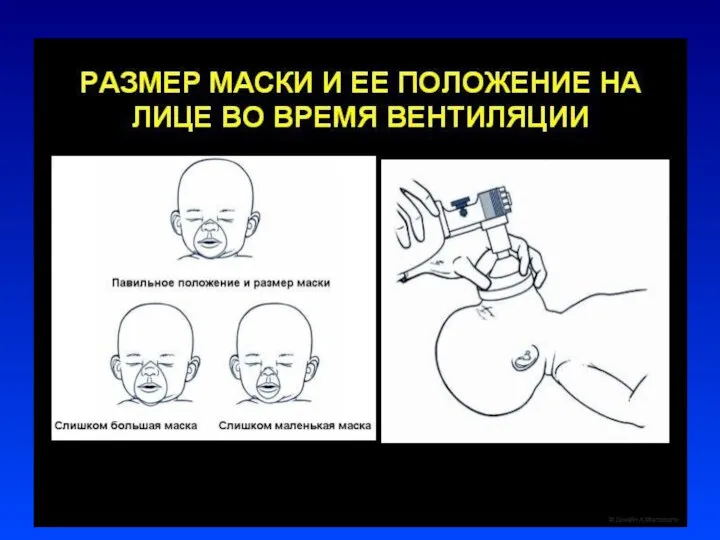
Слайд 14Техника ИВЛ у новорожденных
ИВЛ проводится мешком типа АМБУ, через лицевую маску или

через интубационную трубку
уложить ребенка на спину с валиком под плечами со слегка запрокинутой головой
наложить маску на лицо ребенка
провести начальный этап ИВЛ атмосферным воздухом длительностью 15-30 сек
частота дыхания 40 в мин ( 10 вдохов за 15 сек)
При сроке беременности до 28 недель ИВЛ проводится кислородо-воздушной смесью, концентрация О2 во вдыхаемой смеси от 20 до 40%.
При проведении НМС концентрация кислорода 90-100%
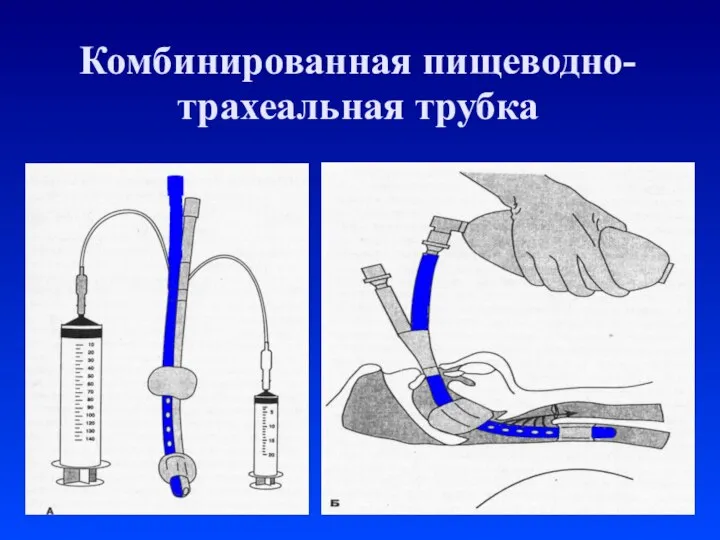
Слайд 18Комбинированная пищеводно-трахеальная трубка
Слайд 21 Оценка эффекта начального этапа ИВЛ
и дальнейшие действия:
произвести оценку ЧСС
при

ЧСС выше 60 в мин →продолжить ИВЛ до появления адекватного спонтанного дыхания
при ЧСС менее 60 в мин → продолжить ИВЛ и начать закрытый массаж сердца.
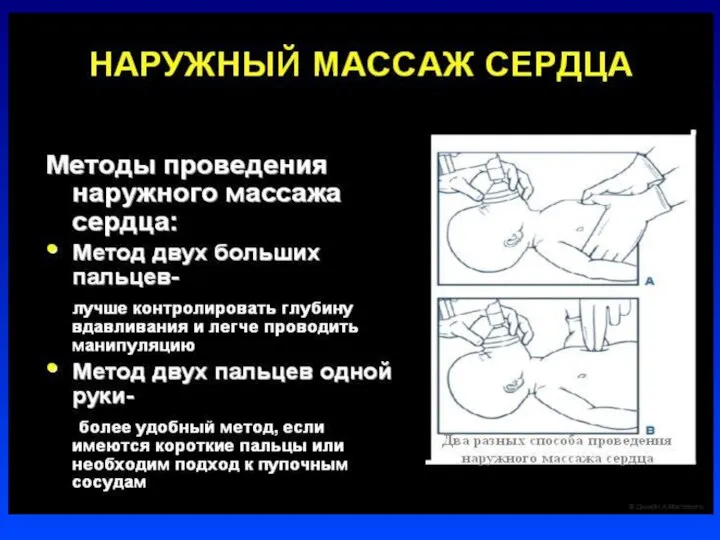
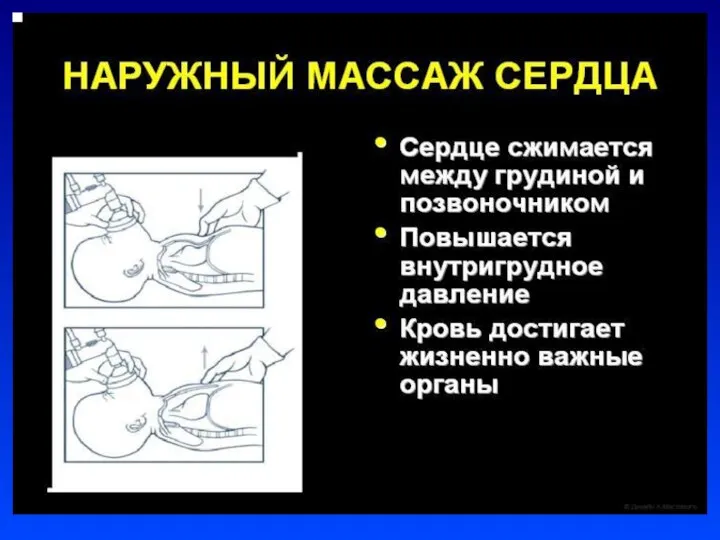
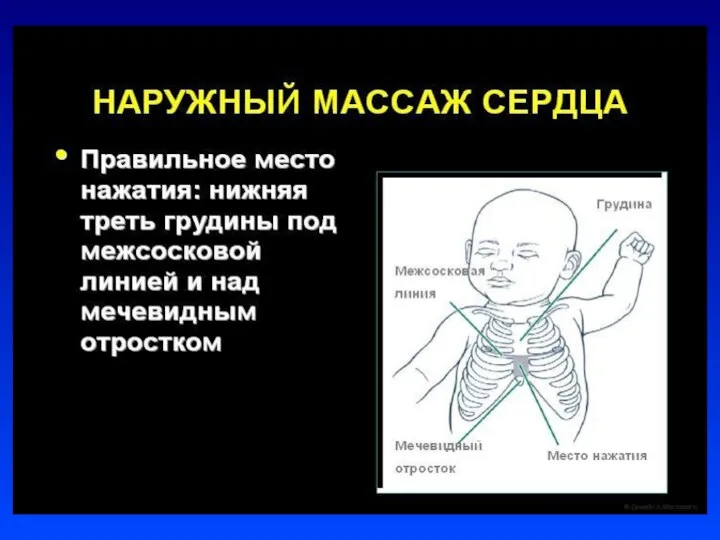
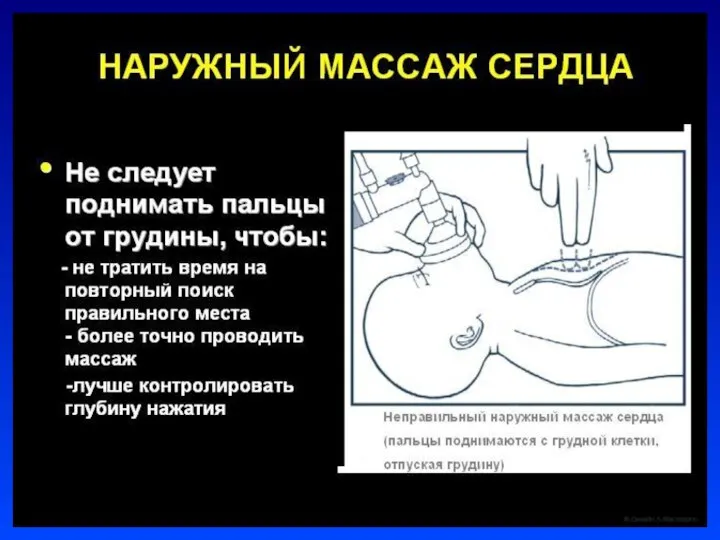
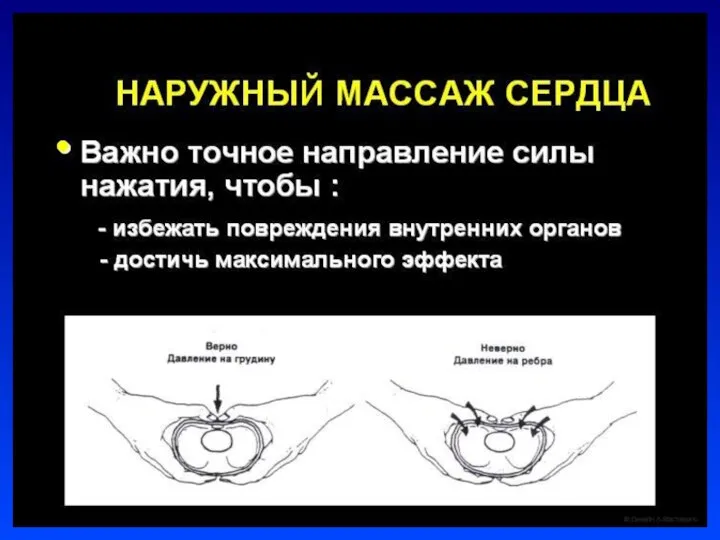
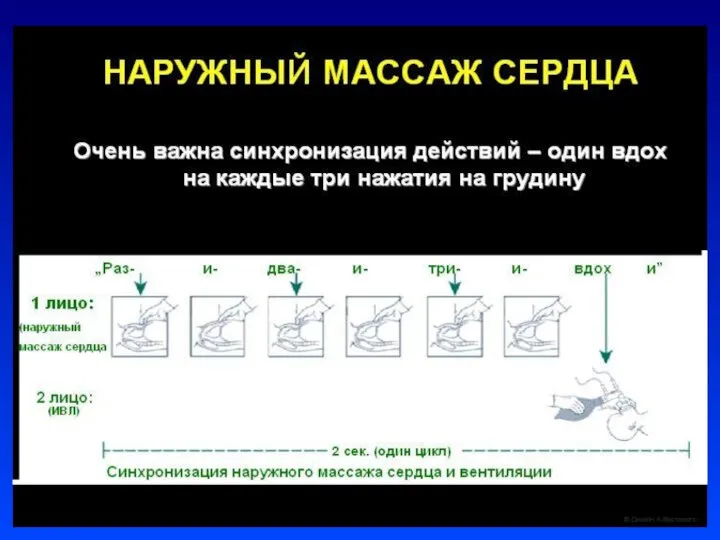
Слайд 22Непрямой массаж сердца
Проводится только на фоне адекватной ИВЛ
Соотношение ЧСС к ИВЛ =

3:1.
В минуту выполнять 90 компрессий и 30 вдохов
Непрямой массаж сердца проводить 30 сек
Слайд 31Оценка эффекта непрямого массажа сердца и дальнейшие действия
при ЧСС более 60 в

мин → прекращение массажа и продолжить ИВЛ до восстановления спонтанного адекватного дыхания;
при ЧСС ниже 60 в мин → продолжить массаж, ИВЛ и начать лекарственную терапию.
Слайд 32Лекарственная терапия при реанимации новорожденных
Препараты, используемые при реанимации у новорожденных :
используют

р-р АДРЕНАЛИНА – 1:10 000
Для его приготовления 1 мл адреналина из ампулы разводится до 10 мл изотоническим раствором хлорида натрия (“ рабочий р-р” адреналина )
доза “рабочего раствора» адреналина 0,1 – 0,3 мл / кг МТ ребенка
Слайд 33Способы введения лекарственных препаратов
через пупочный катетер
- катетер вводится в пупочную вену

на глубину
1,5 – 2 см ниже уровня кожи
эндотрахеально
- доза адреналина в 3 раза больше (0,3-1 мл) . Нужное количество довести до объема 1 мл физ. раствором.
Через каждые 5 минут введение можно повторять
Слайд 34Окончание реанимационных мероприятий у новорожденных
Реанимационные мероприятия ( ИВЛ и закрытый массаж

сердца ) у новорожденных прекращают , если через 10 минут от начала проведения реанимационных мероприятий в полном объеме у ребенка отсутствует сердцебиение























 Частотно-временной анализ нейрофизиологических данных. Методы анализа сигналов головного мозга. (Лекция 4)
Частотно-временной анализ нейрофизиологических данных. Методы анализа сигналов головного мозга. (Лекция 4) Методы исследования органов дыхания
Методы исследования органов дыхания Синдром Повреждения
Синдром Повреждения Препарирование твердых тканей зуба
Препарирование твердых тканей зуба Зачетная работа. МРТ органов средостения
Зачетная работа. МРТ органов средостения Нервная система
Нервная система АГ
АГ Медицинская гельминтология. Тип Плоские черви (Plathelmintes)
Медицинская гельминтология. Тип Плоские черви (Plathelmintes) Хирургическая система SmithNephew Werewolf
Хирургическая система SmithNephew Werewolf Профилактика онкологических заболеваний
Профилактика онкологических заболеваний Климактерический синдром
Климактерический синдром Болезнь Кавасаки
Болезнь Кавасаки Реконструктивные операции на желчных путях
Реконструктивные операции на желчных путях Cерия инъекционных препаратов Mezoarm
Cерия инъекционных препаратов Mezoarm Оборудование для слабослышащих
Оборудование для слабослышащих Компьютерные технологии в косметологии
Компьютерные технологии в косметологии Физиология сердечно-сосудистой системы
Физиология сердечно-сосудистой системы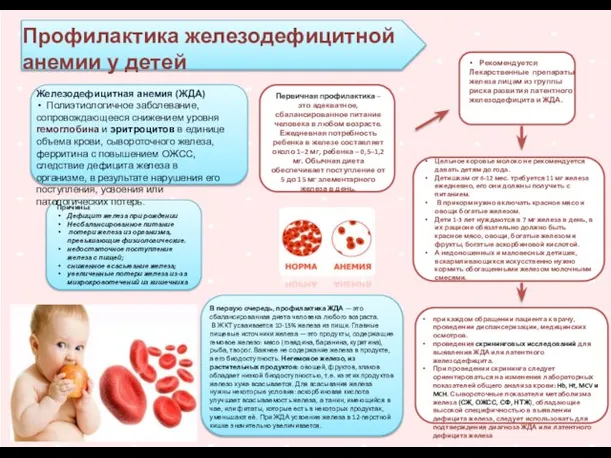 Профилактика железодефицитной анемии у детей
Профилактика железодефицитной анемии у детей Гипотермия. Способы потери тепла
Гипотермия. Способы потери тепла История развития машин скорой помощи в г. Тула
История развития машин скорой помощи в г. Тула Малярийный плазмодий
Малярийный плазмодий Шайнау бұлшықеттері
Шайнау бұлшықеттері Zan_9_Sindrom_o_zhivota_Priznaki_o_zhivota_Zabolevania_vyzyvayuschie_razvitie_etogo_sindroma_Travmy_zhivota_priznaki_meditsinska
Zan_9_Sindrom_o_zhivota_Priznaki_o_zhivota_Zabolevania_vyzyvayuschie_razvitie_etogo_sindroma_Travmy_zhivota_priznaki_meditsinska Острые пневмонии у детей в Липецкой области
Острые пневмонии у детей в Липецкой области СД Дезинфекция. Виды и методы
СД Дезинфекция. Виды и методы План работы подразделения практической подготовки СНК кафедры кариесологии и эндодонтии
План работы подразделения практической подготовки СНК кафедры кариесологии и эндодонтии Генетические аспекты кариеса
Генетические аспекты кариеса Туберкулёз верхней челюсти
Туберкулёз верхней челюсти