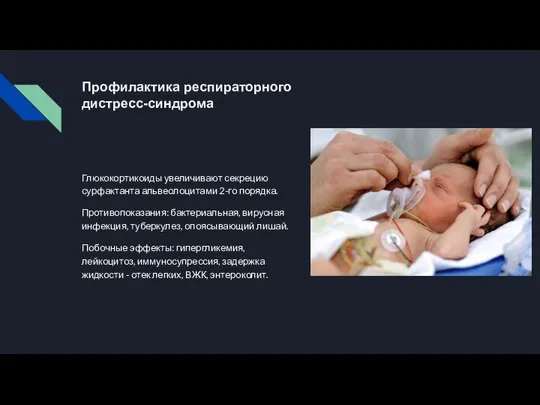
плода заполнены жидкостью, секретируемой эпителием потенциальных воздушных пространств. В первые минуты после рождения происходит абсорбция этой жидкости, вероятно, стимулируемая повышением концентрации катехоламинов в циркулирующей крови плода, и легкие обычно быстро очищаются от жидкости. Легочный сурфактант образует нерастворимую пленку на поверхности раздела воздух-жидкость в альвеолах, замещая молекулы воды в поверхностном слое и снижая поверхностное натяжение. Основным компонентом сурфактанта является фосфолипиддипалмитоил-фосфатидилхолин.
Синтез фосфатидилхолина усиливают тиреоидные гормоны, эстрогены, пролактин, эпидермальный фактор роста, а секрецию фосфолипидов сурфактанта из альвеолоцитов 2-го типа в значительной степени стимулируют кортикостероиды. Вообще адренергические агонисты увеличивают секрецию сурфактанта в потенциальные воздушные пространства и лечение матери β-адренергическими средствами может уменьшить тяжесть респираторного дистресс-синдрома у новорожденного. Однако возможно также, что назначение высоких доз или длительных курсов адренергических агонистов может привести к истощению внутриклеточных запасов сурфактанта, если скорость его синтеза невелика.














 Поражения слизистой оболочки полости рта
Поражения слизистой оболочки полости рта Лістеріоз. Визначення хвороби
Лістеріоз. Визначення хвороби Нові можливості етіотропної терапіїї в лікуванні Covid 19 в Україні
Нові можливості етіотропної терапіїї в лікуванні Covid 19 в Україні Искусственное очищение крови и других жидкостей человеческого тела. Принцип действия диализа. Методы диализа
Искусственное очищение крови и других жидкостей человеческого тела. Принцип действия диализа. Методы диализа торак1
торак1 Ісік ауруларының алдын алу кезіндегі рациондарды гигиеналық бағалау әдістемесі
Ісік ауруларының алдын алу кезіндегі рациондарды гигиеналық бағалау әдістемесі Тема 2.2: Двигательная активность и закаливание организма
Тема 2.2: Двигательная активность и закаливание организма Профилактика инфекционных заболеваний
Профилактика инфекционных заболеваний Инновационные технологии в медицинской оптике
Инновационные технологии в медицинской оптике Презентация OMNiCHROMA
Презентация OMNiCHROMA Нарушение биоценоза толстого кишечника
Нарушение биоценоза толстого кишечника сальмонеллез
сальмонеллез Жарақаттан кейінгі ірінді перикардит емі
Жарақаттан кейінгі ірінді перикардит емі Пневмония. Классификация пневмоний
Пневмония. Классификация пневмоний In vivo Comparison of the Duration of Action of Different Cholinomimetics on the Blood Pressure of Anaesthetized Cats
In vivo Comparison of the Duration of Action of Different Cholinomimetics on the Blood Pressure of Anaesthetized Cats Переломы голени
Переломы голени Периоды детского возраста
Периоды детского возраста Қант сусамыры
Қант сусамыры PATH.ANATOMY PPT
PATH.ANATOMY PPT Профилактика нарушений зрения
Профилактика нарушений зрения Я и моя будущая профессия
Я и моя будущая профессия Помощь пациенту в осуществлении личной гигиены
Помощь пациенту в осуществлении личной гигиены Биохимия хрящевой и костной тканей
Биохимия хрящевой и костной тканей Классификация острых перикардитов по этиологии
Классификация острых перикардитов по этиологии Болезни 21-ого века
Болезни 21-ого века Привлечение медицинских работников. Мурманская область
Привлечение медицинских работников. Мурманская область Көз алмасын қозғалтатын бұлшық еттер анатомиясы. IV жұп нервтер
Көз алмасын қозғалтатын бұлшық еттер анатомиясы. IV жұп нервтер Нормативно-правовые документы по ультразвуковой диагностике
Нормативно-правовые документы по ультразвуковой диагностике