Содержание
- 2. Радиочувствительность — восприимчивость клеток, тканей, органов или организмов к воздействию ионизирующего излучения. Мерой радиочувствительности служит доза
- 4. Радиомодификация – это целенаправленное изменение чувствительности тканей к облучению. Радиомодифицирующие агенты – это физические и химические
- 5. Первая группа способов, повышающих радиочувствительность опухолей: Чувствительность опухоли ионизирующего излучения можно повысить, сочетая лучевую терапию с
- 6. Вторая группа – способы, понижающие радиочувствительность нормальных тканей: Гипоксирадиотерапия. Снижение радиочувствительности нормальных тканей добиваются, обеспечивая вдыхание
- 8. Скачать презентацию
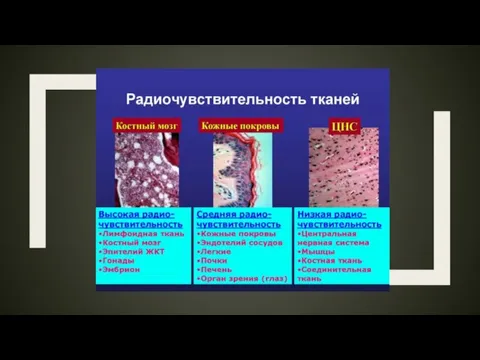
Слайд 2Радиочувствительность — восприимчивость клеток, тканей, органов или организмов к воздействию ионизирующего излучения. Мерой радиочувствительности служит доза
Радиочувствительность — восприимчивость клеток, тканей, органов или организмов к воздействию ионизирующего излучения. Мерой радиочувствительности служит доза

излучения, вызывающая определённый уровень гибели облучаемых объектов.
Слайд 4Радиомодификация – это целенаправленное изменение чувствительности тканей к облучению. Радиомодифицирующие агенты –
Радиомодификация – это целенаправленное изменение чувствительности тканей к облучению. Радиомодифицирующие агенты –

это физические и химические факторы, с помощью которых эффективность лучевых воздействий может быть повышена путем усиления радиопоражаемости опухоли и ослабления лучевых реакций нормальных тканей. Радиосенсибилизация лучевого воздействия – это процесс, при котором различные способы приводят к увеличению поражения тканей под влиянием облучения. Радиопротекция - действия, направленные на снижение поражающего эффекта ионизирующего излучения. Соответственно радиопротекторы – это вещества, снижающие радиочувствительность.
На основании выше сказанного способы радиомодификации можно разделить на две большие группы. Первая группа это способы, повышающие радиочувствительность опухолей или, другими словами, повышающие радиопоражаемость, вторая группа – способы, понижающие радиочувствиетльность нормальных тканей.
На основании выше сказанного способы радиомодификации можно разделить на две большие группы. Первая группа это способы, повышающие радиочувствительность опухолей или, другими словами, повышающие радиопоражаемость, вторая группа – способы, понижающие радиочувствиетльность нормальных тканей.
Слайд 5Первая группа способов, повышающих радиочувствительность опухолей:
Чувствительность опухоли ионизирующего излучения можно повысить, сочетая
Первая группа способов, повышающих радиочувствительность опухолей:
Чувствительность опухоли ионизирующего излучения можно повысить, сочетая

лучевую терапию с приемом некоторых химиопрепаратов. Используя химиопрепараты в качестве синхронизаторов клеточного цикла (5-фторурацил, платидиам, винкристин и др.), можно на некоторое время задерживать опухолевые клетки в фазе S. Затем большинство клеток синхронно вступает в наиболее радиочувствительные фазы G2 и М, и именно в этот период желательно производить облучение опухоли.
В фазе митоза, наиболее чувствительной к излучению, клетку задерживают винкаалколоиды и таксаны. Гидроксимочевина тормозит цикл в фазе G1. Препараты платины при сочетании с лучевым воздействием тормозят процессы восстановления повреждений опухолевых клеток. Митомицин С – влияет на радиорезистентные клетки в состоянии гипоксии. Применение его в сочетании с лучевой терапией при злокачественных новообразованиях головы и шеи значительно повышает выживаемость больных.
Терморадиотерапия – сочетание ионизирующего излучения с гипертермией. Повышение местной температуры в опухоли до 42-44 °С вызывает гибель многих клеток злокачественного новообразования. Осуществляют с помощью генераторов электромагнитного излучения в СВЧ-, УВЧ-диапазонах. Используют при лечении больных меланомой, рака прямой кишки, молочной железы, опухоли головы и шеи, саркомы костей и мягких тканей.
Сочетание лучевой терапии с повышением содержания в опухоли кислорода. Содержание кислорода в опухоли удается повысить искусственным путем. Для этого применяют облучение больных с использованием для дыхания чистого кислорода при обычном давлении (оксигенорадиотерапия) либо в барокамере под давлением 3-4 атм. (оксигенобарорадиотерапия). Особенно эффективно при лучевой терапии недифференцированных опухолей головы и шеи.
Сочетание лучевой терапии с искусственной гипергликемией. В связи с активным поглощением и накоплением опухолевой тканью глюкозы крови, введение глюкозы больному приводит к временной гипергликемии. Что, в свою очередь, приводит к снижению рН в опухолевых клетках. Следовательно, будет повышаться радиочувствительность за счет нарушения процессов пострадиационного восстановления в кислой среде. Поэтому гипергликемию обуславливает значительное усиление противоопухолевого действия ионизирующего излучения.
В фазе митоза, наиболее чувствительной к излучению, клетку задерживают винкаалколоиды и таксаны. Гидроксимочевина тормозит цикл в фазе G1. Препараты платины при сочетании с лучевым воздействием тормозят процессы восстановления повреждений опухолевых клеток. Митомицин С – влияет на радиорезистентные клетки в состоянии гипоксии. Применение его в сочетании с лучевой терапией при злокачественных новообразованиях головы и шеи значительно повышает выживаемость больных.
Терморадиотерапия – сочетание ионизирующего излучения с гипертермией. Повышение местной температуры в опухоли до 42-44 °С вызывает гибель многих клеток злокачественного новообразования. Осуществляют с помощью генераторов электромагнитного излучения в СВЧ-, УВЧ-диапазонах. Используют при лечении больных меланомой, рака прямой кишки, молочной железы, опухоли головы и шеи, саркомы костей и мягких тканей.
Сочетание лучевой терапии с повышением содержания в опухоли кислорода. Содержание кислорода в опухоли удается повысить искусственным путем. Для этого применяют облучение больных с использованием для дыхания чистого кислорода при обычном давлении (оксигенорадиотерапия) либо в барокамере под давлением 3-4 атм. (оксигенобарорадиотерапия). Особенно эффективно при лучевой терапии недифференцированных опухолей головы и шеи.
Сочетание лучевой терапии с искусственной гипергликемией. В связи с активным поглощением и накоплением опухолевой тканью глюкозы крови, введение глюкозы больному приводит к временной гипергликемии. Что, в свою очередь, приводит к снижению рН в опухолевых клетках. Следовательно, будет повышаться радиочувствительность за счет нарушения процессов пострадиационного восстановления в кислой среде. Поэтому гипергликемию обуславливает значительное усиление противоопухолевого действия ионизирующего излучения.
Слайд 6Вторая группа – способы, понижающие радиочувствительность нормальных тканей:
Гипоксирадиотерапия. Снижение радиочувствительности нормальных тканей
Вторая группа – способы, понижающие радиочувствительность нормальных тканей:
Гипоксирадиотерапия. Снижение радиочувствительности нормальных тканей

добиваются, обеспечивая вдыхание пациентом во время облучения гипоксических смесей, содержащих около 10 % кислорода, через маску, соединенную с наркозным аппаратом.
В последние годы стало актуально применение модификаторов биологических реакции (МБР) с целью изменения иммунного статуса нормальных тканей. МБР (альфа- и гамма-интерфероны, интерлейкин, колониестимулирующие факторы, ФНО) могут оказаться эффективными в схемах полирадиомодификации при гипертермии, использовании химиопрепаратов, ЭАС и др.
В последние годы стало актуально применение модификаторов биологических реакции (МБР) с целью изменения иммунного статуса нормальных тканей. МБР (альфа- и гамма-интерфероны, интерлейкин, колониестимулирующие факторы, ФНО) могут оказаться эффективными в схемах полирадиомодификации при гипертермии, использовании химиопрепаратов, ЭАС и др.
 Травма и травматический шок. Классификация, клиника, лечение, профилактика
Травма и травматический шок. Классификация, клиника, лечение, профилактика Наука неопределённости и искусство вероятности: клинические рекомендации по диагностике тела
Наука неопределённости и искусство вероятности: клинические рекомендации по диагностике тела Травянистое растение цикорий
Травянистое растение цикорий Охрана и укрепление здоровья
Охрана и укрепление здоровья Нарушение развития
Нарушение развития Внутрибольничная инфекция 1
Внутрибольничная инфекция 1 Центральные парезы и параличи
Центральные парезы и параличи Обструктивті бронхит балаларда
Обструктивті бронхит балаларда Пресс-релиз учебного издания “Normal physiology”, 2021
Пресс-релиз учебного издания “Normal physiology”, 2021 Герпетический энцефалит
Герпетический энцефалит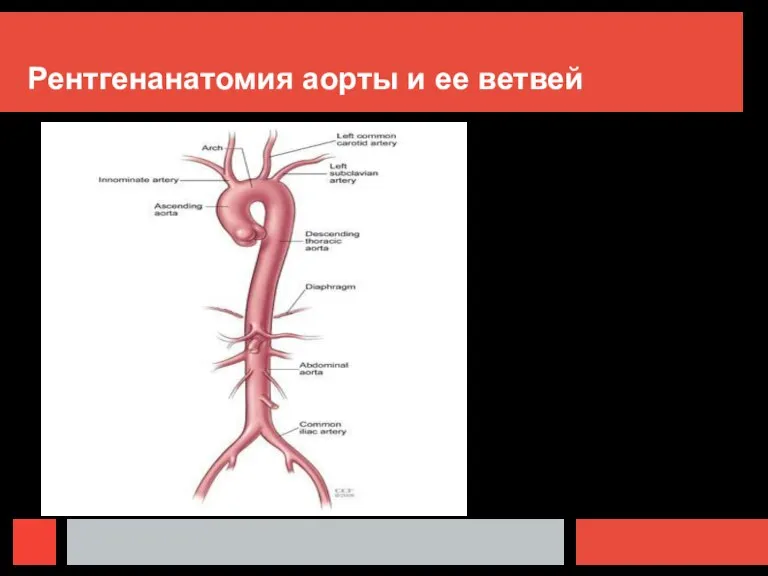 Рентгенанатомия аорты и ее ветвей
Рентгенанатомия аорты и ее ветвей Дизентерия — инфекционное заболевание
Дизентерия — инфекционное заболевание Эписклеральное секторальное пломбирование
Эписклеральное секторальное пломбирование Оспа обезьян. Этиология, клиника, диагностика
Оспа обезьян. Этиология, клиника, диагностика Медицинское страхование в России
Медицинское страхование в России OA as a Balance of Etiologic Factors and Tissue Processes
OA as a Balance of Etiologic Factors and Tissue Processes Сестринский процесс при гастритах, язвенной болезни желудка и ДПК
Сестринский процесс при гастритах, язвенной болезни желудка и ДПК Вегетативная нервная система. Мочевой пузырь, прямая кишка. Паталогии, возникающие при поражении нервной системы
Вегетативная нервная система. Мочевой пузырь, прямая кишка. Паталогии, возникающие при поражении нервной системы Болезнь Андресена
Болезнь Андресена Домашняя аптечка
Домашняя аптечка Лифтинг - сыворотка
Лифтинг - сыворотка Классы медицинских отходов
Классы медицинских отходов Метод визначення зміщень P, Q, R, S, T піків електрокардіограми на основі вейвлет-перетворення
Метод визначення зміщень P, Q, R, S, T піків електрокардіограми на основі вейвлет-перетворення Что такое ферменты?
Что такое ферменты? Нарушения речи, связанные с затруднениями в реализации моторной программы
Нарушения речи, связанные с затруднениями в реализации моторной программы Злокачественная мезотелиома
Злокачественная мезотелиома Правила личной гигиены
Правила личной гигиены Нарушения гемостаза у детей
Нарушения гемостаза у детей