Содержание
- 2. ЭПИДЕМИОЛОГИЯ ПРЕЭКЛАМПСИИ Преэклампсия занимает одно из ведущих мест в структуре материнской и перинатальной смертности (2 место).
- 3. ОПРЕДЕЛЕНИЕ ПРЕЭКЛАМПСИИ Преэклампсия — это артериальная гипертензия, установленная после 20 недель беременности, без значительной протеинурии. Преэклампсия
- 4. ФАКТОРЫ РИСКА Преэклампсия в анамнезе Раннее начало ПЭ и преждевременные роды в сроке менее 34 недель
- 5. ФАКТОРЫ РИСКА Хроническая гипертония Первая беременность Интервал между беременностями более 10 лет Новый партнер ВРТ Семейная
- 6. ФАКТОРЫ РИСКА Систолическое АД более 130 мм.рт.ст. или диастолическое АД более 80 мм.рт.ст. Увеличенный уровень триглицеридов
- 7. КЛАССИФИКАЦИЯ ПРЕЭКЛАМПСИИ Классификация преэклампсии: 1. Гестационная гипертензия без протеинурии с протеинурией 2. Преэклампсия умеренная (средней тяжести)
- 8. КЛАССИФИКАЦИЯ ПЭ ПО МКБ.10 О13 Вызванная беременностью гипертензия без значительной протеинурии О14 Вызванная беременностью гипертензия со
- 9. КЛАССИФИКАЦИЯ ПЭ ПО МКБ.10 О15 Эклампсия: О15.0 Э. во время беременности (после 20 недель Б.) О15.1
- 10. ЭТИОЛОГИЯ ПРЕЭКЛАМПСИИ Иммунологическая теория: торможение миграции трофобласта в спиральные артерии матки; нарушение взаимоотношений гуморального и клеточного
- 11. ЭТИОЛОГИЯ ПРЕЭКЛАМПСИИ 2. Эндотелиальная дисфункция: нарушение микроциркуляции локальная эндотелиальная дисфункция: плацента и матка; генерализованная эндотелиальная дисфункция:
- 12. СТАТИСТИКА Частота ПЭ – 2-8% При преэклампсии (ПЭ): уровень перинатальной заболеваемости и смертности – 64-78% преждевременные
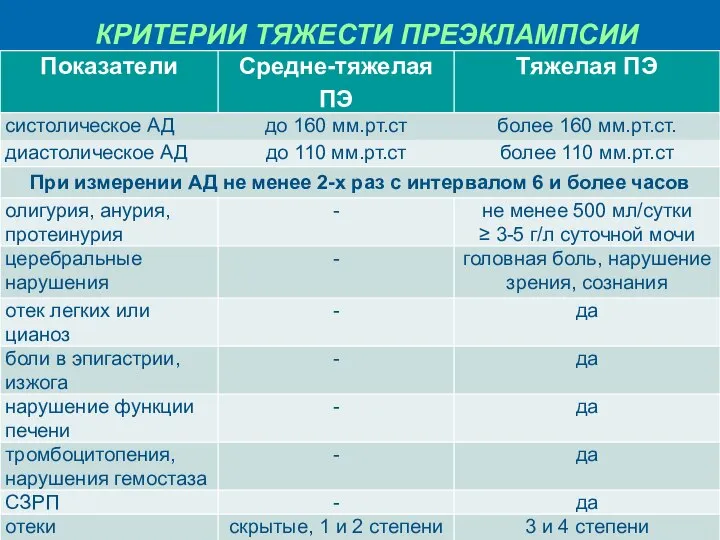
- 13. КРИТЕРИИ ТЯЖЕСТИ ПРЕЭКЛАМПСИИ
- 14. Средний гестационный срок начала ПЭ: патологической прибавки массы тела – 22 недели, развития гипертензии — 29
- 15. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ Диагностика ПЭ на доклинической стадии тест с переворачиванием (трехкратное измерение АД с интервалом в
- 16. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ прогрессирующее по мере развития беременности снижение числа тромбоцитов (менее 160x109/л); снижение уровня антикоагулянтов (эндогенного
- 17. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ А. Клинические исследования Тщательный сбор анамнеза (время появления патологической прибавки веса, нестабильности АД, эффект
- 18. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ Суточное мониторирование АД Определение пульсового давления. Обратить внимание на вариабильность АД: менее 25% -
- 19. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ 6. Клинически значимая протеинурия - количественное определение белка в суточной порции мочи. Граница нормы
- 20. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ Выявление явных и скрытых отеков (50-80%): проведение пробы Мак-Клюра-Олдрича выявление симптома кольца измерение окружности
- 21. При диагностике скрытых отеков необходимо учитывать: никтурию снижение диуреза менее 1000 мл при водной нагрузке в
- 22. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ Для более точного определения оптимальной прибавки массы тела для каждой женщины можно использовать шкалу
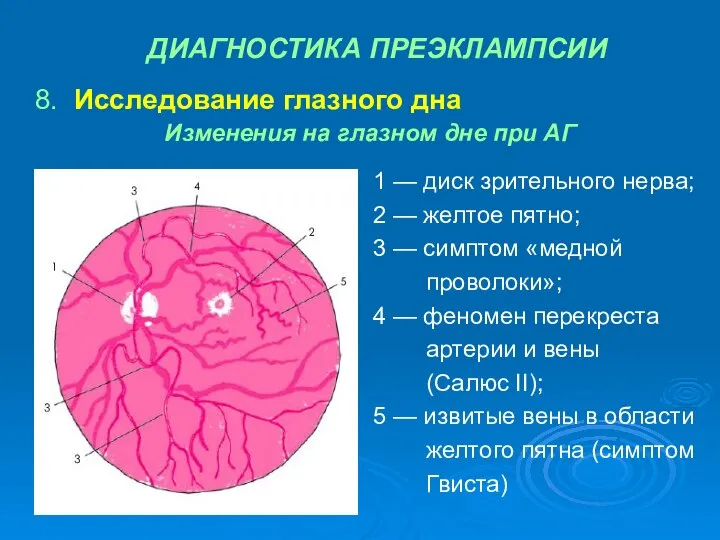
- 23. Изменения на глазном дне при АГ 1 — диск зрительного нерва; 2 — желтое пятно; 3
- 24. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ Б. Лабораторные исследования (параклинические): 1. Определение степени гиповолемии гематокрит (31-39%) гемоглобин (110 г/л) 2.
- 25. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ 3. Исследование гемопоэза и состояния иммунитета: гемоглобин, эритроциты, цветной показатель сывороточное железо, трансферрин лейкоцитарная
- 26. ДИАГНОСТИКА ПРЕЭКЛАМПСИИ В. Диагностика состояния фето-плацентарного комплекса (состояния плода): кардиотокография (КТГ) ультразвуковое исследование (УЗИ) допплерометрия артерий
- 27. КЛИНИЧЕСКИЕ СИМПТОМЫ ПЭ Преэклампсия умеренная: АГ: Систолическое АД ≥ 140 мм.рт.ст. или диастолическое АД ≥ 90
- 28. КЛИНИЧЕСКИЕ СИМПТОМЫ ПЭ Преэклампсия тяжелая: Боль в груди Одышка Отек легких
- 29. КЛИНИЧЕСКИЕ СИМПТОМЫ ПЭ Тошнота, рвота. Нарушение функции печени - повышение уровня АЛТ и АСТ. Нарушение функции
- 30. При тяжёлой степени преэклампсии отмечается появление «малой» неврологической симптоматики: сонливость или бессонница; моторное беспокойство; расстройство памяти;
- 31. СИМПТОМЫ-ПРЕДВЕСТНИКИ Э Растройства ЦНС - головная боль в височной области, затылке и по типу «каски»; нарушение
- 32. 015 ЭКЛАМПСИЯ (Э) Эклампсия — судорожный припадок с потерей сознания или отек головного мозга, сопровождающийся судорожным
- 33. 015 ЭКЛАМПСИЯ II период – тонических судорог, продолжительность 25–30 секунд. Характерны тонические судороги вплоть до опистотонуса
- 34. 015 ЭКЛАМПСИЯ IV период – разрешение припадка – начинается глубоким прерывистым вдохом, и постепенно дыхание восстанавливается,
- 35. НЕLLР - СИНДРОМ НЕLLР-синдром: Гемолиз - Н (Наemolysis), повышение ферментов печени - ЕL (Еlеvаtеd liver ensimes),
- 36. НЕLLР - СИНДРОМ Клиническая картина характеризуется: Первоначальными проявлениями головная боль утомление рвота боль в животе, чаще
- 37. НЕLLР - СИНДРОМ В послеродовом периоде наблюдаются профузные маточные кровотечения. НЕLLР-синдром проявляется клиникой тотальной преждевременной отслойки
- 38. НЕLLР - СИНДРОМ Лабораторными признаками НЕLLP-синдрома являются: повышение уровня трансаминаз (АСТ более 200 ЕД/л, АЛТ более
- 39. ОСТРЫЙ ЖИРОВОЙ ГЕПАТОЗ БЕРЕМЕННЫХ ОЖГБ развивается у первобеременных. В течении заболевания различают два периода. Первый -
- 40. ОСТРЫЙ ЖИРОВОЙ ГЕПАТОЗ БЕРЕМЕННЫХ Второй - желтушный - заключительный период болезни, характеризуется бурной клиникой печеночно-почечной недостаточности:
- 41. ОСТРЫЙ ЖИРОВОЙ ГЕПАТОЗ БЕРЕМЕННЫХ При биохимическом исследовании крови выявляются: гипербилирубинемия за счет прямой фракции; гипопротеинемия (менее
- 43. Скачать презентацию






































 Знаменитые люди с ОВЗ
Знаменитые люди с ОВЗ Коррекция функции кишечника у пациентов с рассеянным склерозом
Коррекция функции кишечника у пациентов с рассеянным склерозом Микробоносительство как одна из форм инфекции: его сущность, практическое значение
Микробоносительство как одна из форм инфекции: его сущность, практическое значение Heart blocks
Heart blocks Гнійничкові захворювання шкіри. Піодермії
Гнійничкові захворювання шкіри. Піодермії Наркотические анальгетики
Наркотические анальгетики Гастрит - запалення слизової (внутрішній) оболонки стінки шлунка
Гастрит - запалення слизової (внутрішній) оболонки стінки шлунка Өңеш жане асказан рагы
Өңеш жане асказан рагы Парабиоз
Парабиоз Реактивный артрит коленного сустава
Реактивный артрит коленного сустава Философия врачевания
Философия врачевания XI всероссийская научная конференция студентов и аспирантов Молодая фармация – потенциал будущего
XI всероссийская научная конференция студентов и аспирантов Молодая фармация – потенциал будущего Клинический анализ крови
Клинический анализ крови Инструменты в гинекологии. Руководство для студентов
Инструменты в гинекологии. Руководство для студентов Заболевания, передаваемые через воду
Заболевания, передаваемые через воду Как воспитать ребенка, больного аутизмом
Как воспитать ребенка, больного аутизмом Применения кломифен цитрата для стимуляции овуляции при ановуляторном бесплодии и синдроме поликистозных яичников
Применения кломифен цитрата для стимуляции овуляции при ановуляторном бесплодии и синдроме поликистозных яичников Возможности йогатерапии при хронической неврологической патологии
Возможности йогатерапии при хронической неврологической патологии Хронический панкреатит
Хронический панкреатит Онкологические заболевания. Профилактика
Онкологические заболевания. Профилактика Движение - это жизнь!
Движение - это жизнь! Методика эндоскопической ретроградной холангиопанкреатографии
Методика эндоскопической ретроградной холангиопанкреатографии Особенности ухода за больными хирургического профиля
Особенности ухода за больными хирургического профиля Этиология и патогенез пиодермитов
Этиология и патогенез пиодермитов през. пульс
през. пульс Войта терапия. Методики реабилитации
Войта терапия. Методики реабилитации Методы фиксации и стабилизации съемных протезов при полном отсутствии зубов
Методы фиксации и стабилизации съемных протезов при полном отсутствии зубов Мета-анализ диффузионно-взвешенной магнитно-резонансной томографии в выявлении колоректального рака
Мета-анализ диффузионно-взвешенной магнитно-резонансной томографии в выявлении колоректального рака