Содержание
- 2. Учебно-целевые вопросы Определение, эпидемиология, представление об этиологии и патогенезе, клиническая картина, результаты дополнительного обследования, принципы лечения
- 3. Определение Хронический панкреатит — длительное воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль
- 4. Эпидемиология
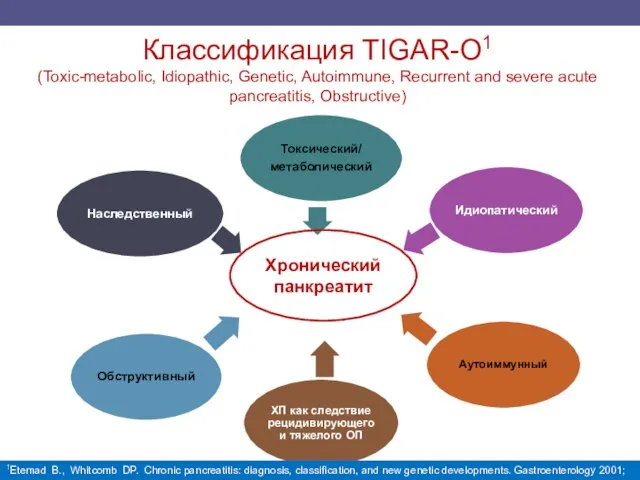
- 5. Классификация TIGAR-O1 (Toxic-metabolic, Idiopathic, Genetic, Autoimmune, Recurrent and severe acute pancreatitis, Obstructive) Хронический панкреатит 1Etemad B.,
- 6. Токсический/метаболический панкреатит
- 7. Алкоголь - фактор риска панкреатита Алкогольные панкреатиты регистрируются: в России - у 25–50% больных (в основном
- 8. Факторы, влияющие на вероятность развития алкогольного панкреатита генетическая предрасположенность, режим употребления алкоголя, тип алкогольного напитка, питание
- 9. Злоупотребление алкоголем – фактор более тяжелого течения хронического панкреатита Кальцификация поджелудочной железы развивается значительно раньше, чем
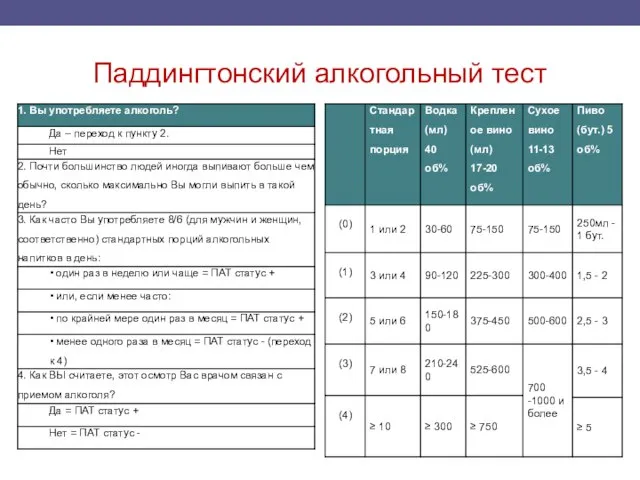
- 10. Паддингтонский алкогольный тест
- 11. Курение - независимый фактор риска развития хронического панкреатита Риск развития для курильщиков по сравнению с некурящими
- 12. Идиопатический панкреатит В 20 до 30% случаев основную причину установить не удается. Различают несколько вариантов идиопатического
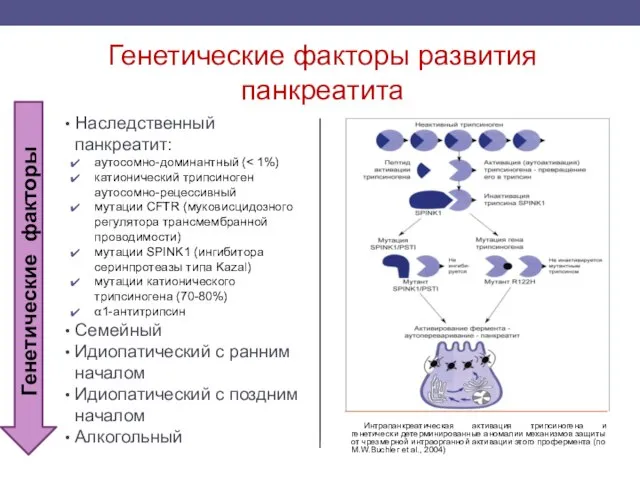
- 13. Генетические факторы развития панкреатита Наследственный панкреатит: аутосомно-доминантный ( катионический трипсиноген аутосомно-рецессивный мутации CFTR (муковисцидозного регулятора трансмембранной
- 14. Аутоиммунный панкреатит Особая форма панкреатита, которая может возникать изолированно или в сочетании с другими аутоиммунными заболеваниями.
- 15. Клинико-морфологическая классификация (В.Т. Ивашкин и соавт., 1990 г.) 1.По этиологии: • Билиарнозависимый • Алкогольный • Дисметаболический
- 16. Примеры формулировки диагноза Хронический алкогольный кальцифицирующий панкреатит, рецидивирующее течение, обострение. Хронический билиарнозависимый панкреатит, редко-рецидивирующее течение, обострение,
- 17. Клинические проявления хронического панкреатита болевой абдоминальный синдром, экзокринная панкреатическая недостаточность, эндокринная панкреатическая недостаточность, трофологические расстройства, синдром
- 18. Абдоминальный болевой синдром Боль в животе – основной симптом хронического панкреатита - локализуется в эпигастрии с
- 19. Причины и механизмы возникновения болевого синдрома повышение внутрипротокового давления, растяжение капсулы при отеке железы и увеличение
- 20. Синдром внешнесекреторной недостаточности В развернутую стадию хронического панкреатита регистрируется в 5–15%. По прошествии 10 лет более
- 21. Синдром внешнесекреторной недостаточности Клинические проявления: различные расстройства стула: запоры, поносы, увеличение массы кала (более 200 г)
- 22. Инкреторная недостаточность поджелудочной железы Нарушение инкреторной функции - нарушение толерантности к глюкозе – развивается со временем
- 23. Осложнения хронического панкреатита Формирование псевдокист (~ у 1/3 пациентов) вследствие разрывов протоков поджелудочной железы, на месте
- 24. Осложнения хронического панкреатита Возможные осложнения: эрозивный эзофагит, синдром Маллори-Вейсса, гастродуоденальные язвы, хроническая дуоденальная непроходимость, абдоминальный ишемический
- 25. Диагностика экзокринной недостаточности поджелудочной железы холецистокинин-секретиновый тест; тест на определение эластазы в кале; смешанный дыхательный тест
- 26. Копрологические исследования Определение эластазы -1 - абсолютно специфичного маркера для поджелудочной железы, не подвергающегося деградации в
- 27. Лабораторная диагностика При хроническом панкреатите редко наблюдается повышение уровня энзимов в крови или моче, если это
- 28. Внепанкреатические источники гиперамилаземии и гиперамилазурии • Почечная недостаточность • Болезни слюнных желез (эпидемический паротит, конкременты, радиационный
- 29. Нарушения трофологического статуса Рекомендуется определение следующих показателей: индекс массы тела, уровни аполипопротеинов, холестерина, жирорастворимых витаминов, ретинол-связывающего
- 30. Оценка внешнесекреторной активности поджелудочной железы По мере прогрессирования хронического панкреатита нарастают структурные изменения поджелудочной железы и
- 31. Инструментальные методы исследования поджелудочной железы УЗИ поджелудочной железы, эндоскопическая ультрасонография, КТ исследование, магнитно-резонансная томография, эндоскопическая ретроградная
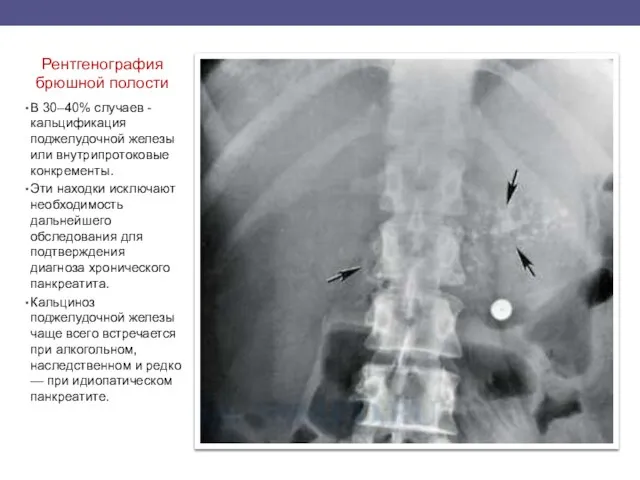
- 32. Рентгенография брюшной полости В 30–40% случаев - кальцификация поджелудочной железы или внутрипротоковые конкременты. Эти находки исключают
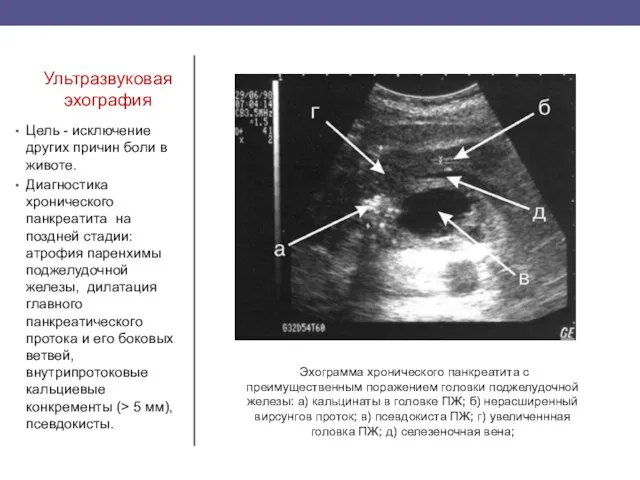
- 33. Ультразвуковая эхография Цель - исключение других причин боли в животе. Диагностика хронического панкреатита на поздней стадии:
- 34. Диагностические критерии хронического панкреатита в соответствии с модифицированной Кембриджской классификацией по данным трансабдоминального УЗИ
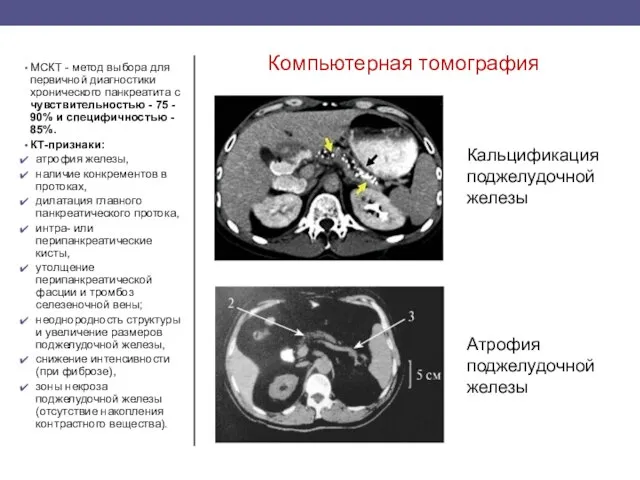
- 35. Компьютерная томография МСКТ - метод выбора для первичной диагностики хронического панкреатита с чувствительностью - 75 -
- 36. Диагностические критерии хронического панкреатита в соответствии с модифицированной Кембриджской классификацией по данным КТ/МР-ХПГ
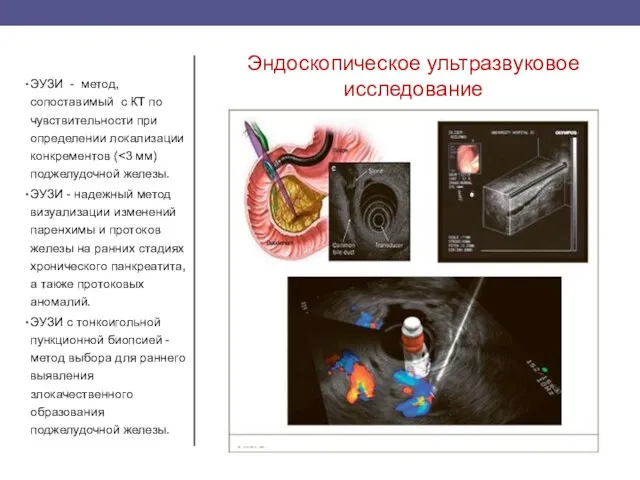
- 37. Эндоскопическое ультразвуковое исследование ЭУЗИ - метод, сопоставимый с КТ по чувствительности при определении локализации конкрементов (
- 38. Диагностические критерии хронического панкреатита в соответствии с модифицированной Кембриджской классификацией по данным эндосонографии
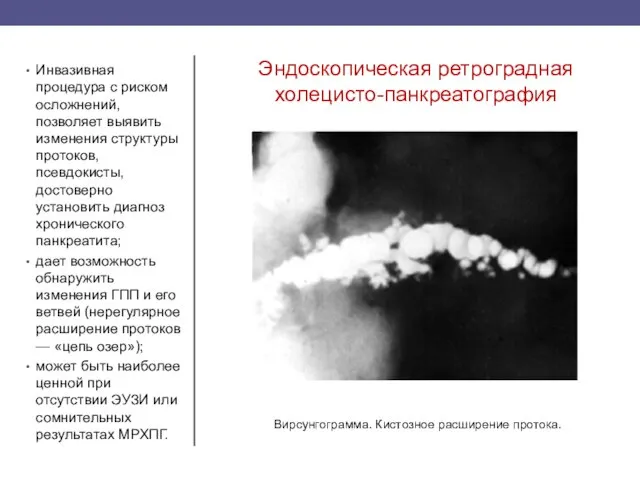
- 39. Эндоскопическая ретроградная холецисто-панкреатография Инвазивная процедура с риском осложнений, позволяет выявить изменения структуры протоков, псевдокисты, достоверно установить
- 40. Диагностические критерии хронического панкреатита в соответствии с модифицированной Кембриджской классификацией по данным ЭРХПГ
- 41. Изменения поджелудочной железы при хроническом панкреатите по данным визуализационнных методов диагностики
- 42. Диагностическая информативность различных методов визуализации при нейроэндокринных опухолях поджелудочной железы Данные Y. Liu с соавт., 2015
- 43. Диагностические критерии хронического панкреатита
- 44. Лечение хронического панкреатита Цель: купировать симптомы и предотвратить развитие осложнений. Задачи: 1) прекращение приема алкоголя и
- 45. Модификация образа жизни Полный отказ от употребления алкоголя для снижения частоты серьезных осложнений и смертности (2b/B).
- 46. Диетотерапия Больные ХП в силу комплекса причин подвержены высокому риску нутритивной недостаточности (3/C). Научно обоснованной «панкреатической»
- 47. Диетотерапия Степень ограничения жиров зависит от тяжести стеатореи, в большинстве случаев жиры не ограничиваются, особенно нерафинированные
- 48. Диетотерапия При тяжелой экзокринной недостаточности - диета с энергетической ценностью 2500–3000 калорий, потребление 1,0-1,5 г/кг/сутки белков,
- 49. Диетотерапия Больные с неконтролируемой внешнесекреторной недостаточностью и/или длительным анамнезом хронического панкреатита (более 5 лет) нуждаются в
- 50. Медикаментозная терапия болевого синдрома
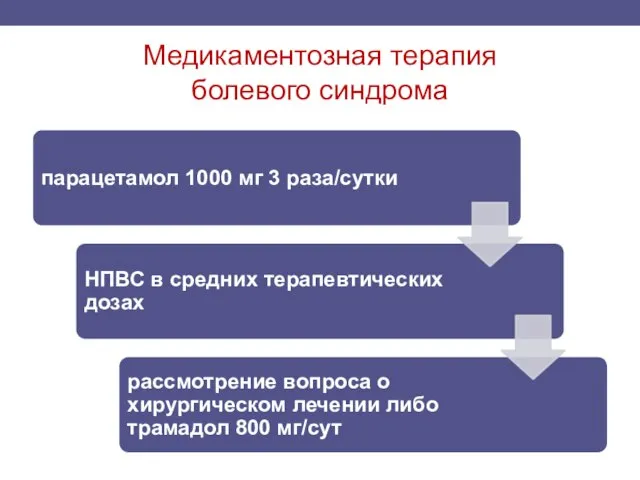
- 51. Медикаментозная терапия болевого синдрома Длительность постоянной терапии парацетамолом — не более 3 месяцев с контролем состояния
- 52. Медикаментозная терапия болевого синдрома Антидепрессанты уменьшают проявления сопутствующей депрессии, выраженность болей и потенцируют эффект анальгетиков, могут
- 53. Медикаментозная терапия болевого синдрома Для профилактики приступов боли при хроническом панкреатите может быть полезным назначение антиоксидантов
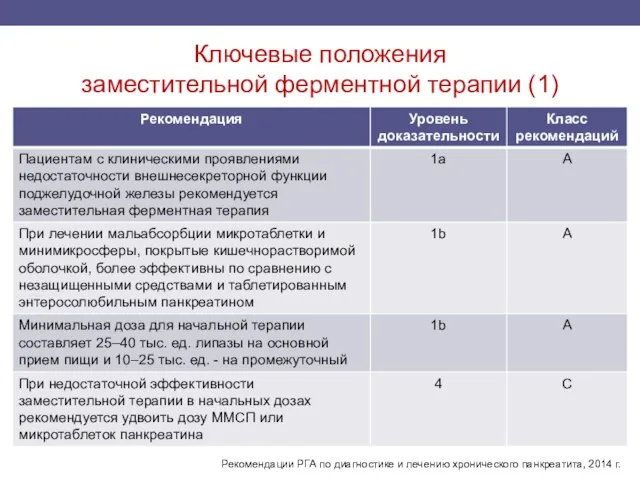
- 54. Заместительная ферментная терапия строго показана больным хроническим панкреатитом с внешнесекреторной недостаточностью поджелудочной железы (1a/A). улучшает переваривание
- 55. Показания для проведения заместительной ферментной терапии выраженная стеаторея (>15 г/день); при невозможности количественной оценки стеатореи показанием
- 56. Ключевые положения заместительной ферментной терапии (1) Рекомендации РГА по диагностике и лечению хронического панкреатита, 2014 г.
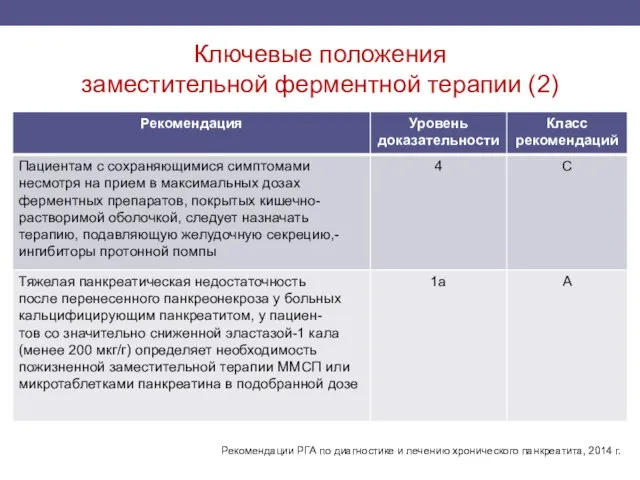
- 57. Ключевые положения заместительной ферментной терапии (2) Рекомендации РГА по диагностике и лечению хронического панкреатита, 2014 г.
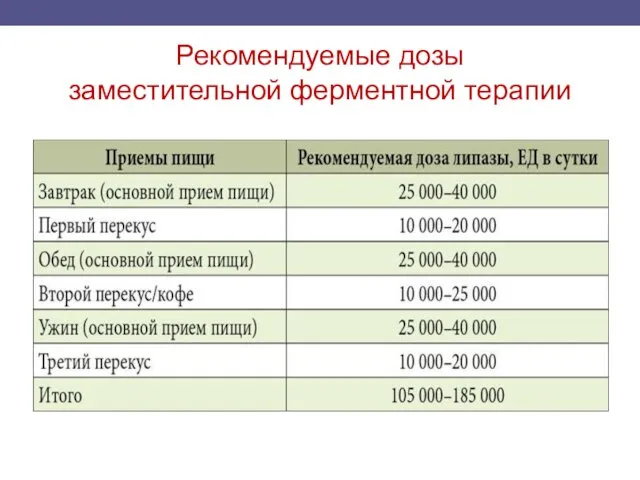
- 58. Рекомендуемые дозы заместительной ферментной терапии
- 59. Критерии оценки эффективности заместительной ферментной терапии
- 60. Причины неэффективности заместительной ферментной терапии неточная диагностика заболевания; наличие расстройств моторики кишечника. несоблюдение пациентами назначенной схемы
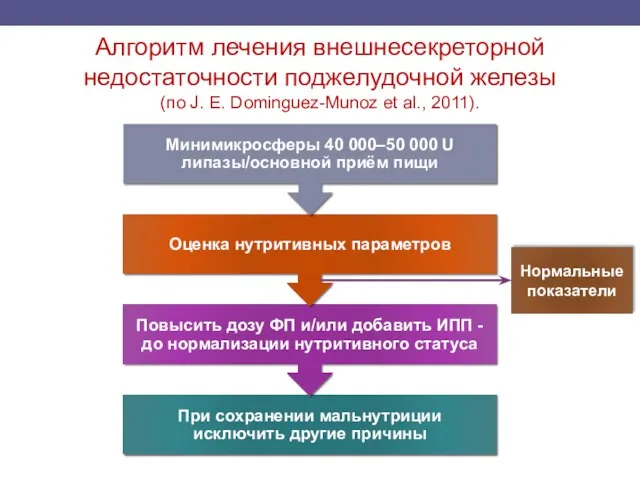
- 61. Алгоритм лечения внешнесекреторной недостаточности поджелудочной железы (по J. E. Dominguez-Munoz et al., 2011). Нормальные показатели
- 62. Лечение при эндокринной недостаточности поджелудочной железы При лечении СД на фоне хронического панкреатита необходимо стремиться улучшить
- 63. Профилактика хронического панкреатита Ограничение употребления алкоголя и табакокурения (категорический запрет при перенесенном остром панкреатите или установленном
- 64. Профилактика хронического панкреатита: мероприятия по модификации образа жизни (4/С) дробное питание (4–5 раз в день, равномерными
- 65. Прогноз определяется возможным развитием осложнений, при которых требуется хирургическая коррекция и которые сопровождаются соответственной интраоперационной летальностью.
- 66. Диспансеризация Пациенты с хроническим панкреатитом при наличии кальцинатов, кист, нарушении статуса питания относятся к группе диспансерного
- 67. Хронический холецистит - это полиэтиологическое воспалительное заболевание желчного пузыря продолжительностью свыше 6 месяцев, сопровождающееся моторно-тоническими нарушениями
- 68. Этиология и патогенез Бактериальная флора: кишечная палочка, стрептококки, стафилококки и др. реже - анаэробы. Глистная инвазия
- 69. Факторы, предрасполагающие к застою желчи желчные камни, сдавления и перегибы желчевыводящих протоков, дискинезии желчного пузыря и
- 70. Факторы риска • заболевания органов желудочно-кишечного тракта • наличие паразитов (лямблий, аскарид) • травмы желчного пузыря
- 71. Классификация хронического холецистита (С. Циммерман, 1992) I. По этиологии и патогенезу: бактериальный; вирусный; паразитарный; немикробный (асептический,
- 72. Классификация хронического холецистита (С. Циммерман, 1992) VI. Основные клинические синдромы: 1. Болевой 2. Диспепсический 3. Вегетативной
- 73. Степени тяжести хронического холецистита Легкая - обострения 1-2 раза в год, клинические проявления незначительно выражены, возможны
- 74. Степени тяжести хронического холецистита Тяжелая - обострения 5 раз в год и чаще, возможны ежемесячные приступы
- 75. Примеры формулировки диагноза Хронический бескаменный холецистит в фазе обострения, легкое течение. Гипомотроная дискинезия желчевыводящих путей. Хронический
- 76. Клиническая картина хронического некалькулезного холецистита Болевой синдром: тупая, ноющая боль в области правого подреберья постоянного характера
- 77. Клиническая картина хронического некалькулезного холецистита При пальпации живота, как правило, определяется чувствительность, а иногда и выраженная
- 78. Перечень основных диагностических мероприятий: 1. Общий анализ крови (6 параметров) 2. Определение глюкозы 3. Определение щелочной
- 79. Перечень дополнительных диагностических мероприятий: 1. Определение диастазы крови 2. Определение белковых фракций крови 3. Исследование дуоденального
- 80. Результаты дополнительных методов исследования Лабораторные исследования при обострении: нейтрофильный лейкоцитоз, ускоренное СОЭ до 15–20 мм/ч, появление
- 81. Результаты дополнительных методов исследования: холецистография Признаки гипотонической дискинезии: увеличенный, расширяющийся книзу и нередко опущенный желчный пузырь
- 82. Эхографические (ультразвуковые) признаки хронического холецистита диффузное утолщение стенок желчного пузыря более 3 мм и его деформации;
- 83. Диагностика хронических холециститов основывается на анализе анамнеза (характерные жалобы, очень часто в семье имеются другие больные
- 84. Течение хронического некалькулезного холецистита Течение длительное с чередованием периодов ремиссии и обострения. Прогноз благоприятный. Ухудшение общего
- 85. Лечение при обострениях Госпитализация в терапевтические стационары, в легких случаях возможно амбулаторное лечение. Режим зависит от
- 86. Устранение дискинезии желчных путей, спастических болей, улучшения оттока желчи Селективные миотропные пазмолитики: мебеверин (дюспаталин) по 200
- 87. Коррекция нарушения оттока желчи: холеретики Холеретики стимулируют образование и выделение желчи печенью: оксафенамид, циквалон, никодин -
- 88. Коррекция нарушения оттока желчи: холекинетики Холекинетики усиливают сокращение желчного пузыря и поступление желчи в двенадцатиперстную кишку:
- 89. Определение ЖКБ Желчнокаменная болезнь (холелитиаз) – хроническое заболевание с генетической предрасположенностью, при котором наблюдается образование камней
- 90. Эпидемиология ЖКБ Во всех этнических группах отмечается преобладание женщин репродуктивного возраста (в соотношении 4:1), различия сглаживаются
- 91. Основные факторы риска развития ЖКБ: Возраст: частота выявления ЖКБ в пожилом возрасте достигает 30-35%. Женский пол:
- 92. Основные факторы риска развития ЖКБ: Ожирение, гипертриглицеридемия, у лиц с метаболическим синдромом ЖКБ выявляется ≈ в
- 93. Классификация ЖКБ I стадия - предкаменная Густая неоднородная желчь Билиарный сладж (с наличием микролитов, с наличием
- 94. Билиарный сладж - любая неоднородность желчи, выявляемая у пациента при УЗИ желчного пузыря либо при микроскопии
- 95. Билиарный сладж может протекать бессимптомно, сопровождаться диспептическими расстройствами или болями, локализующимися в правом подреберье (синдром «правого
- 96. Тактика ведения больных на стадии билиарного сладжа Рациональное питание: режим - дробный - 5-6 раз вдень
- 97. Тактика ведения больных на стадии билиарного сладжа Медикаментозная терапия показана: при сохранении билиарного сладжа в течение
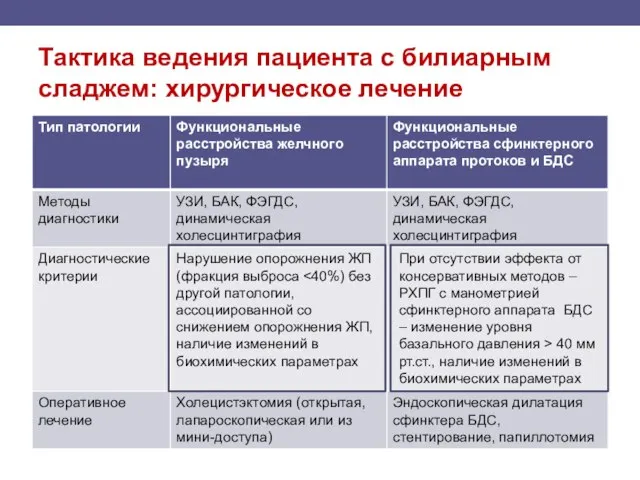
- 98. Тактика ведения пациента с билиарным сладжем: хирургическое лечение
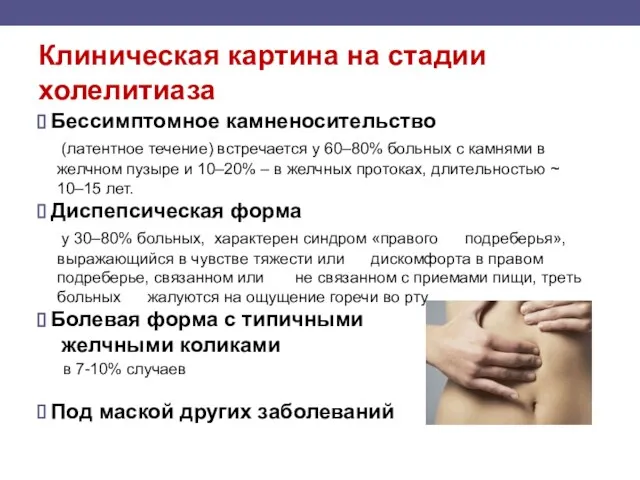
- 99. Клиническая картина на стадии холелитиаза Бессимптомное камненосительство (латентное течение) встречается у 60–80% больных с камнями в
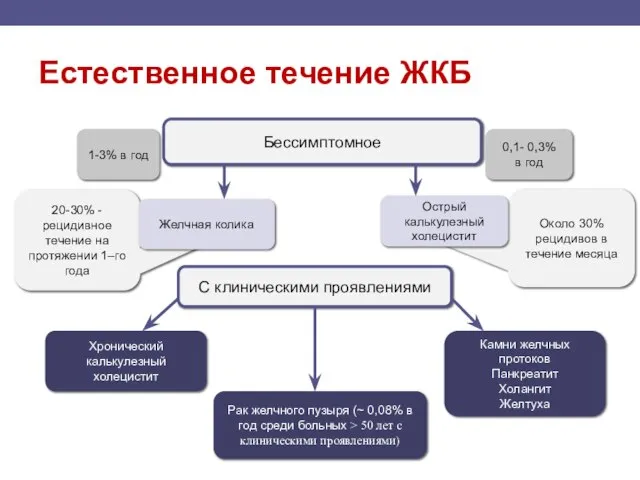
- 100. Естественное течение ЖКБ Около 30% рецидивов в течение месяца Бессимптомное 20-30% - рецидивное течение на протяжении
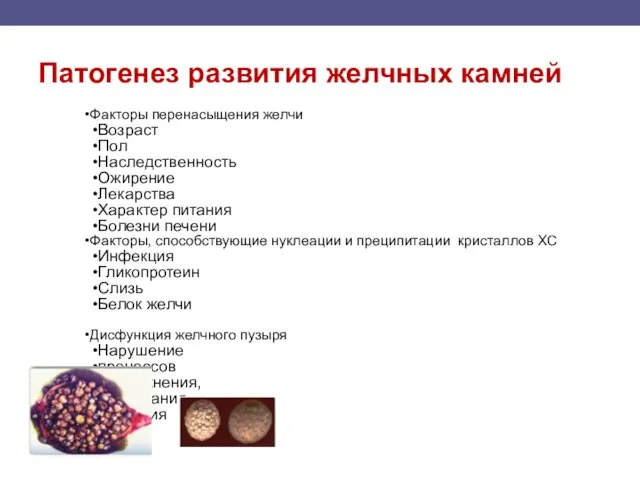
- 101. Желчные камни Холестериновые состоят из ХС (>50 - 90%), желчных пигментов, солей кальция, гликопротеинов слизи. «чисто
- 102. Патогенез развития желчных камней Факторы перенасыщения желчи Возраст Пол Наследственность Ожирение Лекарства Характер питания Болезни печени
- 103. Факторы, предрасполагающие к образованию холестериновых желчных камней
- 104. Факторы, предрасполагающие к образованию холестериновых желчных камней
- 105. Факторы, предрасполагающие к образованию пигментных желчных камней
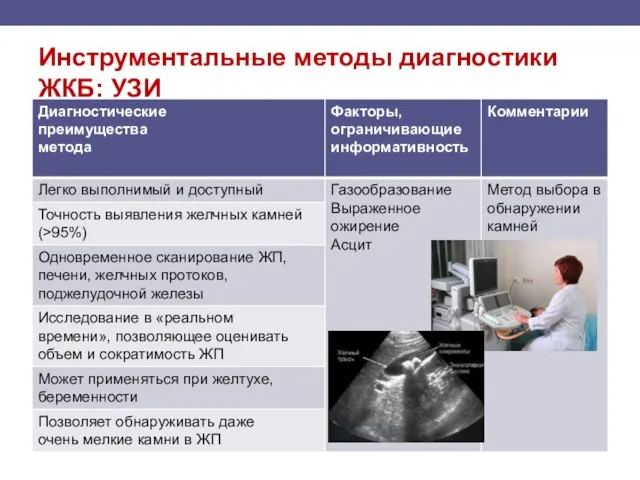
- 106. Инструментальные методы диагностики ЖКБ: УЗИ
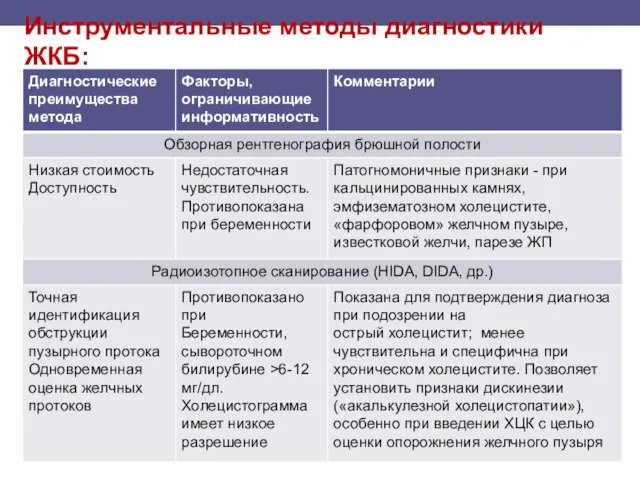
- 107. Инструментальные методы диагностики ЖКБ:
- 108. Инструментальные методы диагностики ЖКБ:
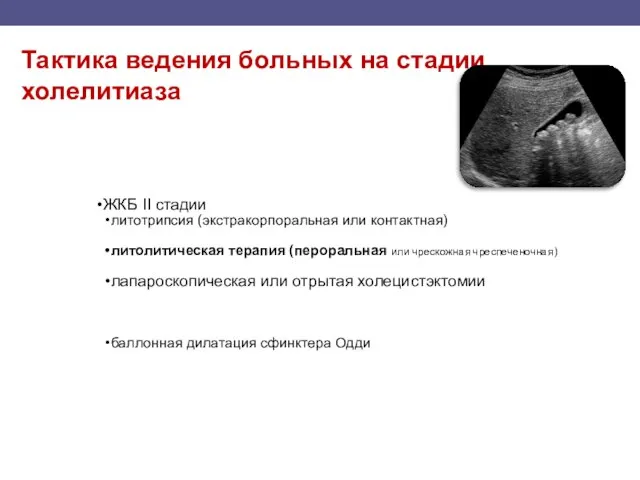
- 109. Тактика ведения больных на стадии холелитиаза ЖКБ II стадии литотрипсия (экстракорпоральная или контактная) литолитическая терапия (пероральная
- 110. Рекомендации АСG при желчных камнях Для здоровых пациентов, у которых нет никаких признаков ЖКБ, не требуются
- 111. Медикаментозная терапия ЖКБ: литолитическая терапия Пероральная литолитическая терапия – препараты урсодеоксихолевой кислоты (УДХК) - эффективны у
- 112. Медикаментозная терапия ЖКБ: литолитическая терапия Для достижения успеха литолитической терапии необходимо соблюдать ряд обязательных условий (1А):
- 113. Медикаментозная терапия ЖКБ: литолитическая терапия В течение 3 месяцев удается достичь уменьшения выраженности билиарной боли более
- 114. Медикаментозная терапия ЖКБ: литолитическая терапия Механизмы действия УДХК: антихолестатический, гипохолестеринемический, литолитический, гепатопротективный, иммуномодулирующий, антифибротический, антиоксидантный, антиапоптотический,
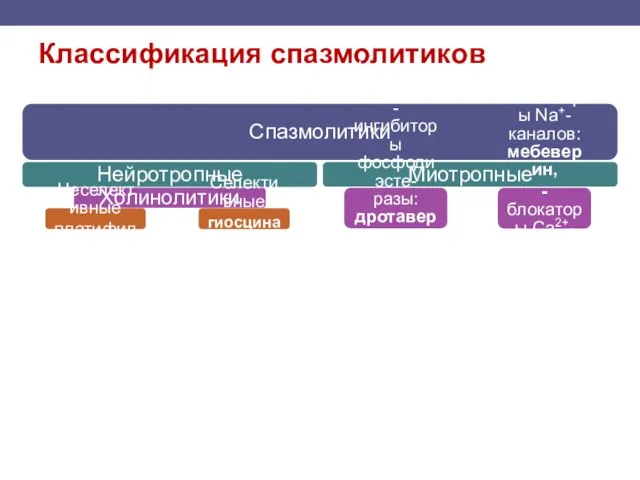
- 115. Классификация спазмолитиков Спазмолитики Нейротропные Холинолитики Неселективные платифиллин Селективные гиосцина бутилбромид Миотропные Неселективные - ингибиторы фосфодиэсте-разы: дротаверин,
- 116. Медикаментозная терапия ЖКБ: гиосцина бутилбромид Препарат двойным спазмолитическим действием путем селективного связывания с мускариновыми рецепторами, расположенными
- 117. Медикаментозная терапия ЖКБ: купирование диспепсических явлений гимекромон - высокоселективный спазмолитик сфинктера Одди, обладающий холецистокининоподобным действием; прием
- 118. Медикаментозная терапия ЖКБ: прокинетики Тримебутин - агонист периферических µ-, κ- и δ-опиатных рецепторов обладает прокинетическим и
- 119. Показания к оперативному лечению ЖКБ течение заболевания с частыми приступами желчных колик независимо от размеров конкрементов;
- 120. Показания к оперативному лечению ЖКБ течение заболевания с частыми приступами желчных колик независимо от размеров конкрементов;
- 122. Скачать презентацию


































































































 Отоларингология
Отоларингология Первая помощь при ранениях, переломах костей, ожогах, отморожениях (тема 2)
Первая помощь при ранениях, переломах костей, ожогах, отморожениях (тема 2) Особенности питания и физических нагрузок при половом созревании у мальчиков
Особенности питания и физических нагрузок при половом созревании у мальчиков Запретные упражнения
Запретные упражнения ОКС, патогенез, диагностика, тактика лечения
ОКС, патогенез, диагностика, тактика лечения Понятие перелома. Клиника. Диагностика на догоспитальном этапе
Понятие перелома. Клиника. Диагностика на догоспитальном этапе РАННИЙ ДЕТСКИЙ АУТИЗМ, его клинические симптомы и современная классификация
РАННИЙ ДЕТСКИЙ АУТИЗМ, его клинические симптомы и современная классификация Больничный оформлять будем
Больничный оформлять будем Современные методы гемостаза при кровотечениях из варикозно расширенных вен пищевода и желудка
Современные методы гемостаза при кровотечениях из варикозно расширенных вен пищевода и желудка Описательно-оценочные исследования (описательные исследования)
Описательно-оценочные исследования (описательные исследования) Профилактика гриппа и ОРВИ
Профилактика гриппа и ОРВИ Эпидемиологические исследования
Эпидемиологические исследования Подготовка к контрольной работе №2
Подготовка к контрольной работе №2 Стоматологическая практика Альгарди. План лечения пациента
Стоматологическая практика Альгарди. План лечения пациента Сахарный диабет у детей
Сахарный диабет у детей терапия
терапия Инфаркт миокарда
Инфаркт миокарда Аутоиммунные заболевания
Аутоиммунные заболевания Жіночий таз. Вагітність
Жіночий таз. Вагітність Мифы и реальности здорового питания
Мифы и реальности здорового питания Кожный шов
Кожный шов АИТВ кезіндегі буындардың
АИТВ кезіндегі буындардың ВИЧ (HIV-1,2)
ВИЧ (HIV-1,2) Лечение тропической и трехдневной малярии. Профилактика
Лечение тропической и трехдневной малярии. Профилактика Искусственное оплодотворение
Искусственное оплодотворение When Two Broad tumor Class Screening Markers are at Odds
When Two Broad tumor Class Screening Markers are at Odds Сравнительная характеристика препаратов и их применение при разных видах анестезии
Сравнительная характеристика препаратов и их применение при разных видах анестезии Ведение пациента с диагнозом Внебольничная двусторонняя полисегментарная пневмония неуточнённой этиологии
Ведение пациента с диагнозом Внебольничная двусторонняя полисегментарная пневмония неуточнённой этиологии