Содержание
- 2. Плацентарная недостаточность(ПН) -синдром, обусловленный морфо-функциональными изменениями в плаценте, приводящими к нарушению темпов роста плода и/или гипоксии.
- 3. Причины и факторы риска К факторам риска и причинам, ведущим к возникновению плацентарной недостаточности,и задержки развития
- 5. Недостаточная степень инвазии трофобласта может привести либо к элиминации эмбриона уже в первые недели беременности, либо,
- 6. Отражением нарушений защитной функции плаценты при ослаблении плацентарного барьера является внутриутробное инфицирование плода под действием проникающих
- 7. С учетом многофакторной этиологии и патогенеза ФПН ее диагностика должна быть основана на комплексном обследовании пациентки.
- 9. При плацентарной недостаточности и страдании плода важно исследовать биофизический профиль плода. БПП –это суммарный результат двух
- 11. Основными направлениями лечения ПН являются воздействия, направленные на улучшение МПК и микроциркуляции, нормализацию газообмена в системе
- 13. Скачать презентацию
Слайд 2Плацентарная недостаточность(ПН) -синдром, обусловленный морфо-функциональными изменениями в плаценте, приводящими к нарушению темпов
Плацентарная недостаточность(ПН) -синдром, обусловленный морфо-функциональными изменениями в плаценте, приводящими к нарушению темпов
роста плода и/или гипоксии.
Слайд 3Причины и факторы риска
К факторам риска и причинам, ведущим к возникновению плацентарной
Причины и факторы риска
К факторам риска и причинам, ведущим к возникновению плацентарной

недостаточности,и задержки развития плода относятся:
1.Эндокринные расстройства: сахарный диабет, дисфункция щитовидной железы, патология гипоталамусаи надпочечников.
2.Сердечно-сосудистые заболевания: артериальная гипертензия и гипотензия,варикозная болезнь.
3.Аутоиммунные заболевания:антифосфолипидный синдром, системная красная волчанка,склеродермия.
4.Осложненная беременность: преэклампсия, угроза преждевременного прерывания беременности, перенашивание беременности,многоплодная беременность.
5.Патология матки: миома матки,аденомиоз
6.Возрастные факторы: возраст младше 17 и старше 35 лет.
7.Патологические зависимост. и: курение, злоупотребление алкоголем,наркомания.
8.Воздействие неблагоприятных физико-химических факторов на ранних сроках беременности: плохая экологическая обстановка,вредные производства.
9.Прочие факторы: отягощенный акушерско-гинекологический анамнез, экстрагенитальная патология, железодефицитная анемия, хронические инфекционно-воспалительные заболевания.
1.Эндокринные расстройства: сахарный диабет, дисфункция щитовидной железы, патология гипоталамусаи надпочечников.
2.Сердечно-сосудистые заболевания: артериальная гипертензия и гипотензия,варикозная болезнь.
3.Аутоиммунные заболевания:антифосфолипидный синдром, системная красная волчанка,склеродермия.
4.Осложненная беременность: преэклампсия, угроза преждевременного прерывания беременности, перенашивание беременности,многоплодная беременность.
5.Патология матки: миома матки,аденомиоз
6.Возрастные факторы: возраст младше 17 и старше 35 лет.
7.Патологические зависимост. и: курение, злоупотребление алкоголем,наркомания.
8.Воздействие неблагоприятных физико-химических факторов на ранних сроках беременности: плохая экологическая обстановка,вредные производства.
9.Прочие факторы: отягощенный акушерско-гинекологический анамнез, экстрагенитальная патология, железодефицитная анемия, хронические инфекционно-воспалительные заболевания.
Слайд 5Недостаточная степень инвазии трофобласта может привести либо к элиминации эмбриона уже в
Недостаточная степень инвазии трофобласта может привести либо к элиминации эмбриона уже в
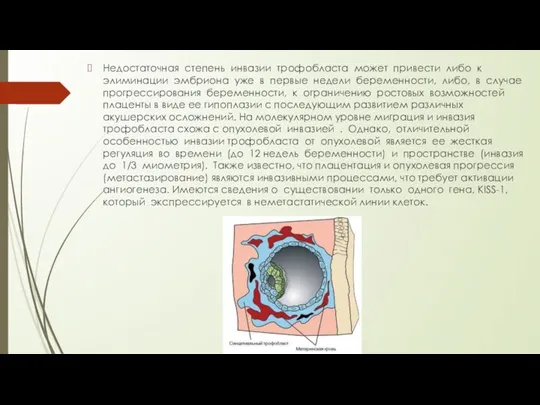
первые недели беременности, либо, в случае прогрессирования беременности, к ограничению ростовых возможностей плаценты в виде ее гипоплазии с последующим развитием различных акушерских осложнений. На молекулярном уровне миграция и инвазия трофобласта схожа с опухолевой инвазией . Однако, отличительной особенностью инвазии трофобласта от опухолевой является ее жесткая регуляция во времени (до 12 недель беременности) и пространстве (инвазия до 1/3 миометрия). Также известно, что плацентация и опухолевая прогрессия (метастазирование) являются инвазивными процессами, что требует активации ангиогенеза. Имеются сведения о существовании только одного гена, KISS-1, который экспрессируется в неметастатической линии клеток.
Слайд 6Отражением нарушений защитной функции плаценты при ослаблении плацентарного барьера является внутриутробное инфицирование
Отражением нарушений защитной функции плаценты при ослаблении плацентарного барьера является внутриутробное инфицирование
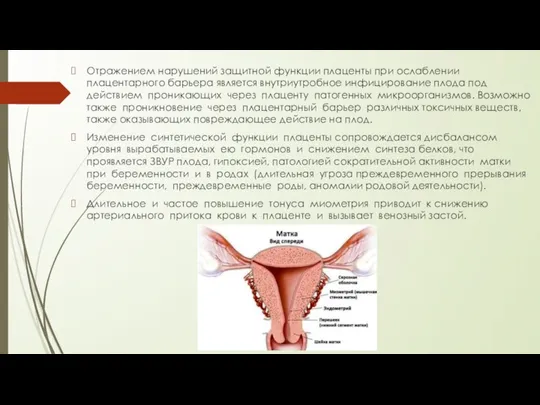
плода под действием проникающих через плаценту патогенных микроорганизмов. Возможно также проникновение через плацентарный барьер различных токсичных веществ, также оказывающих повреждающее действие на плод.
Изменение синтетической функции плаценты сопровождается дисбалансом уровня вырабатываемых ею гормонов и снижением синтеза белков, что проявляется ЗВУР плода, гипоксией, патологией сократительной активности матки при беременности и в родах (длительная угроза преждевременного прерывания беременности, преждевременные роды, аномалии родовой деятельности).
Длительное и частое повышение тонуса миометрия приводит к снижению артериального притока крови к плаценте и вызывает венозный застой.
Изменение синтетической функции плаценты сопровождается дисбалансом уровня вырабатываемых ею гормонов и снижением синтеза белков, что проявляется ЗВУР плода, гипоксией, патологией сократительной активности матки при беременности и в родах (длительная угроза преждевременного прерывания беременности, преждевременные роды, аномалии родовой деятельности).
Длительное и частое повышение тонуса миометрия приводит к снижению артериального притока крови к плаценте и вызывает венозный застой.
Слайд 7С учетом многофакторной этиологии и патогенеза ФПН ее диагностика должна быть основана
С учетом многофакторной этиологии и патогенеза ФПН ее диагностика должна быть основана

на комплексном обследовании пациентки.
Диагностика ФПН включает:
• данные анамнеза;
• обьективноеисследование;
• УЗД(фетометрия);
• допплерографию МПК и ФПК;
• оценка биофизического профиля плода;
• кардиотокографию;
• в качестве дополнительных исследований может быть проведено определение уровня гормонов и специфических белков беременности, исследование кислотно-основного состояния крови (КОС).
Диагностика ФПН включает:
• данные анамнеза;
• обьективноеисследование;
• УЗД(фетометрия);
• допплерографию МПК и ФПК;
• оценка биофизического профиля плода;
• кардиотокографию;
• в качестве дополнительных исследований может быть проведено определение уровня гормонов и специфических белков беременности, исследование кислотно-основного состояния крови (КОС).
Слайд 9При плацентарной недостаточности и страдании плода важно исследовать биофизический профиль плода.
БПП –это
При плацентарной недостаточности и страдании плода важно исследовать биофизический профиль плода.
БПП –это

суммарный результат двух способов мониторинга фетоплацентарной системы: ультразвукового и кардиотокографического.В оценку БПП плода входят6 параметров оцениваемых по двухбалльнойсистеме: 1.Нестрессовый тест(реактивность сердечно-сосудистой деятельности плода и его движений по данным КТГ);2.Дыхательные движения плода оценивают по их частоте, продолжительности эпизодов и по формеза 30 минут наблюдения;3.Двигательную активность плода характеризуют на основании определения количества ее эпизодов и характера движений туловищем и конечностями. Кроме регистрации этих показателей, необходимо учитывать такое явление, как беспорядочная повышенная двигательная активность плода, которая является одним из важных признаков нарушения его состояния;4.Тонус плода расценивают,как его способность при физиологическомсостоянии в процессе движения разгибать конечности и/или позвоночникс последующим полным возвращением в исходное положение сгибания.5.Количество околоплодных вод;6.Степень зрелости плаценты. Оценка 7 и более баллов считается удовлетворительной
Слайд 11Основными направлениями лечения ПН являются воздействия, направленные на улучшение МПК и микроциркуляции,
Основными направлениями лечения ПН являются воздействия, направленные на улучшение МПК и микроциркуляции,

нормализацию газообмена в системе «мать - плацента - плод», улучшение метаболической функции плаценты, восстановление нарушенной функции клеточных мембран. Лечение начинают с устранения или уменьшения отрицательного воздействия на структуру и функцию плаценты, осложнений беременности и экстрагенитальных заболеваний Применяемые медикаментозные средства можно условно разделить на следующие группы:
• спазмолитические средства: но-шпа, папаверин, теоникол, эуфиллин;
• антиагреганты (курантил, трентал) и антикоагулянты (гепарин и его низкомолекулярные фракции);
• препараты, влияющие на реологические свойства крови: реополигюкин и декстраны;
• препараты, нормализующие тонус миометрия и воздействующие на сосудистый компонент: Р-адреномиметики (партусистен, бриканил, гинипрал);
• средства, нормализующие метаболические процессы и участвующие в газообмене тканей: актовегин, эссенцеале, кокарбоксилаза, рибоксин, панангин, метионин, растворы аминокислот;
• витамины: Е, С, группы В, фолиевая кислота, рутин, Магне В6;
• препараты железа (по показаниям).
• спазмолитические средства: но-шпа, папаверин, теоникол, эуфиллин;
• антиагреганты (курантил, трентал) и антикоагулянты (гепарин и его низкомолекулярные фракции);
• препараты, влияющие на реологические свойства крови: реополигюкин и декстраны;
• препараты, нормализующие тонус миометрия и воздействующие на сосудистый компонент: Р-адреномиметики (партусистен, бриканил, гинипрал);
• средства, нормализующие метаболические процессы и участвующие в газообмене тканей: актовегин, эссенцеале, кокарбоксилаза, рибоксин, панангин, метионин, растворы аминокислот;
• витамины: Е, С, группы В, фолиевая кислота, рутин, Магне В6;
• препараты железа (по показаниям).
Следующая -
Популяция
 Шкала ухудшения координации торса
Шкала ухудшения координации торса Участь медсестри в лабораторних методах дослідження
Участь медсестри в лабораторних методах дослідження Наркотики
Наркотики Виды ожогов: классификация и первая помощь
Виды ожогов: классификация и первая помощь Предупреждения инфекционных заболеваний
Предупреждения инфекционных заболеваний Тотальная аутопсия как способ повышения качества лечебно-профилактических мероприятий и статистических данных о смерти
Тотальная аутопсия как способ повышения качества лечебно-профилактических мероприятий и статистических данных о смерти Новообразования ЛОР-органов
Новообразования ЛОР-органов Вирусная пневмония
Вирусная пневмония Эффективность вакцинапрофилактики вакциной против гепатита А
Эффективность вакцинапрофилактики вакциной против гепатита А Прием пациента в стационар
Прием пациента в стационар Ассортиментный анализ лекарственных препаратов для лечения гастрита и язвенной болезни
Ассортиментный анализ лекарственных препаратов для лечения гастрита и язвенной болезни Аналитическое качество: практические аспекты использования положений ISO15189:2012
Аналитическое качество: практические аспекты использования положений ISO15189:2012 Клещевой энцефалит
Клещевой энцефалит Оценка уровня и темпа развития ребенка
Оценка уровня и темпа развития ребенка Диспітуітаризм (гіпоталамічний синдром). Гіпоталамічне ожиріння
Диспітуітаризм (гіпоталамічний синдром). Гіпоталамічне ожиріння Гимнастика при плоскостопии
Гимнастика при плоскостопии Нарушение терморегуляции. Лихорадка
Нарушение терморегуляции. Лихорадка Синдром Барттера
Синдром Барттера Методы улучшения работы головного мозга
Методы улучшения работы головного мозга Поняття про артеріальний тиск
Поняття про артеріальний тиск Биохимические основы метаболического синдрома
Биохимические основы метаболического синдрома Кардиологические проблемы при синдроме ожирения-гиповентиляции: возможности коррекции с помощью СPAP и BIPAP терапии
Кардиологические проблемы при синдроме ожирения-гиповентиляции: возможности коррекции с помощью СPAP и BIPAP терапии Синдром Нунан
Синдром Нунан Medknigi_Sovremennye_vozmozhnosti_bezopasnoy_kateterizatsii_perifericheskikh_ven
Medknigi_Sovremennye_vozmozhnosti_bezopasnoy_kateterizatsii_perifericheskikh_ven Всемирный день борьбы со СПИДом
Всемирный день борьбы со СПИДом Сепсис. Синдром системной воспалительной реакции
Сепсис. Синдром системной воспалительной реакции Биомеханика нижней челюсти
Биомеханика нижней челюсти В фармацевты я б пошла, пусть меня научат…
В фармацевты я б пошла, пусть меня научат…