Слайд 2Введение
Ограниченные возможности лечения наследственных болезней и предсказуемый характер передачи генов от

поколения к поколению заставили сосредоточить внимание на профилактике как наиболее надежном и эффективном способе предотвращения этих болезней.
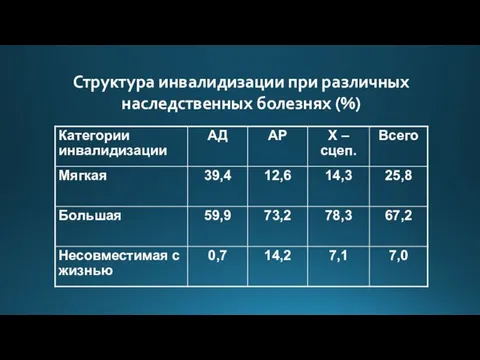
Слайд 3Структура инвалидизации при различных наследственных болезнях (%)
Слайд 4Первичная профилактика
Различают первичную профилактику наследственной патологии и вторичную профилактику наследственной патологии.
В

семьях с высоким риском рождения ребенка, больного генной или хромосомной болезнью, первичная профилактика может осуществляться путем либо ограничения зачатия, либо прерывания беременности после пренатальной диагностики.
Слайд 5Планирование деторождения
Планирование деторождения включает 3 основные позиции:
оптимальный репродуктивный возраст, который для женщин составляет

21-35 лет (более ранние или поздние беременности увеличивают вероятность рождения ребенка с врожденной патологией и хромосомными болезнями) (см. рис. 5.29);
отказ от деторождения в случаях высокого риска наследственной и врожденной патологии (при отсутствии надежных методов дородовой диагностики, лечения, адаптации и реабилитации больных);
отказ от деторождения в браках с кровными родственниками и между двумя гетерозиготными носителями патологического гена.
Улучшение среды обитания человека должно быть направлено главным образом на предупреждение вновь возникающих мутаций путем жесткого контроля содержания мутагенов и тератогенов в окружающей среде. Это особенно важно для профилактики всей группы соматических генетических болезней (врожденные пороки развития, злокачественные новообразования, иммунодефицитные состояния и т.п.).
Слайд 6Вторичная профилактика
Под вторичной профилактикой наследственной патологии понимают коррекцию проявления патологических генотипов. Это
можно назвать и нормокопированием, поскольку при патологическом генотипе стремятся получить нормальный фенотип.
Вторичная профилактика применяется как при наследственных, так и (особенно часто) при болезнях с наследственной предрасположенностью . Вторичная профилактика может привести к полной нормализации или снижению выраженности патологического процесса.
Слайд 7Уровни профилактики
Выделяют следующие уровни профилактики:
Прегаметический уровень
Презиготический уровень
Пренатальный уровень
Постнатальный уровень

Слайд 8Прегаметический уровень
Санитарный контроль за производством – исключение влияния на организм мутагенов.
Освобождение женщин
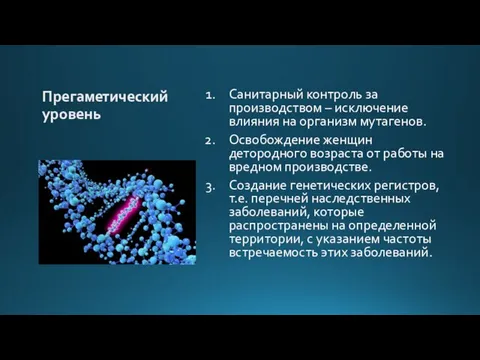
детородного возраста от работы на вредном производстве.
Создание генетических регистров, т.е. перечней наследственных заболеваний, которые распространены на определенной территории, с указанием частоты встречаемость этих заболеваний.
Слайд 9Презиготический уровень
Важнейшим элементом этого уровня профилактики является медико-генетическое консультирование (МГК) населения.
МГК населения

ставит своей целью информировать семью о степени возможного риска рождения ребенка с наследственной патологией и оказать помощь в принятии правильного решения о деторождении.
Различают два вида МГК: проспективное и ретроспективное.
Слайд 10Показаниями для медико-генетического консультирования являются:
рождение ребенка с врожденным пороком развития;
установленная или подозреваемая

наследственная болезнь в семье;
задержка физического развития или умственная отсталость у ребенка
повторные спонтанные аборты, выкидыши, мертворождения;
близкородственные браки
неблагополучное протекание беременности.
Слайд 11Медико-генетическое консультирование включает четыре этапа:
Установление диагноза наследственного заболевания. На этом этапе врач

использует все доступные и необходимые методы исследования.
На втором этапе определяется генетический риск рождения больного ребенка. Риск рождения ребенка с любыми наследственными аномалиями в здоровой супружеской паре составляет в среднем 1-2%, что определяется случайными генеративными мутациями. Эта величина называется неспецифическим общепопуляционным риском. Обратившихся в консультацию интересует больше специфический риск – это риск рождения ребенка с определенным наследственным заболеванием, уже встречавшимся в семье.
На третьем этапе врач в доступной форме сообщает семье сведения о величине риска и оказывает помощь в принятии решения относительно деторождения.
На четвертом, заключительном этапе проводится оценка эффективности медико-генетического консультирования в ходе дальнейшего наблюдения за семьей.
Слайд 12Пренатальный уровень
- заключается в проведении пренатальной (дородовой) диагностики.
Пренатальная диагностика – это комплекс

мероприятий, который осуществляется с целью определения наследственной патологии у плода и прерывания данной беременности.
К методам пренатальной диагностики относятся:
Ультразвуковое сканирование (УЗС) – исследование плода с помощью ультразвука.
Фетоскопия – метод визуального наблюдения плода в полости матки через эластичный зонд, оснащенный оптической системой.
Биопсия хориона. Метод основан на взятии ворсин хориона, культивировании клеток и исследовании их с помощью цитогенетических, биохимических и молекулярно-генетических методов.
Амниоцентез – пункция околоплодного пузыря через брюшную стенку и взятие амниотической жидкости. Она содержит клетки плода, которые могут быть исследованы цитогенетически или биохимически в зависимости от предполагаемой патологии плода.
Кордоцентез – пункция сосудов пуповины и взятие крови плода. Лимфоциты плода культивируют и подвергают исследованию.
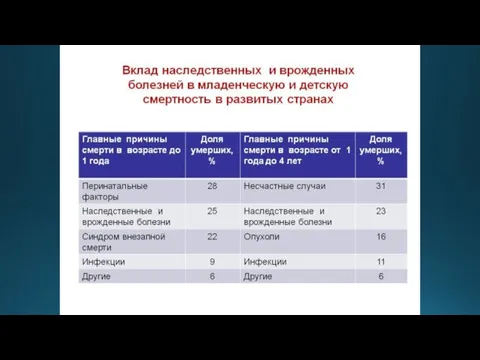
Слайд 13 Последствия врожденных аномалий различных типов в развитых странах (по материалам Всемирной организации
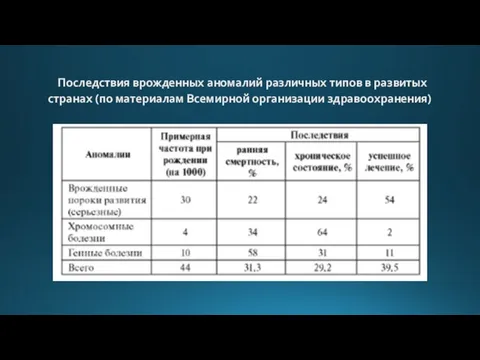
здравоохранения)
Слайд 14 Характеристика основных типов популяционно-генетических профилактических программ

Слайд 16Современной основой профилактики наследственной патологии являются теоретические разработки в области генетики человека

и медицины, которые позволили понять:
молекулярную природу наследственных болезней, механизмы и процессы их развития в пре и постнатальном периоде;
закономерности сохранения мутаций (а иногда и распространения) в семьях и популяции;
процессы возникновения и становления мутаций в зародышевых и соматических клетках.














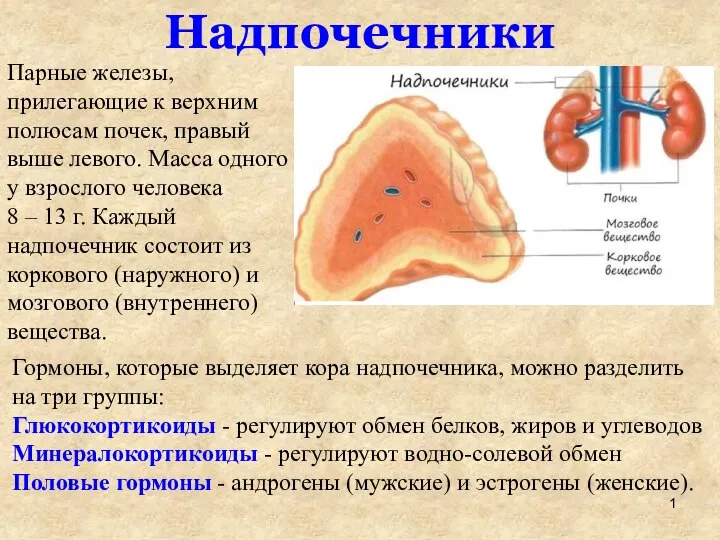 эндокрин система ДЗ 8А
эндокрин система ДЗ 8А Нейрогуморальная регуляция половых циклов
Нейрогуморальная регуляция половых циклов Хирургиядағы жіті іш дифференциальды диагностикасы
Хирургиядағы жіті іш дифференциальды диагностикасы Патогенез приступа стабильной стенокардии
Патогенез приступа стабильной стенокардии Фармакогенетика және дербестендірілген медицина
Фармакогенетика және дербестендірілген медицина Добро пожаловать в ГБУ РМЭ Моркинская ЦРБ
Добро пожаловать в ГБУ РМЭ Моркинская ЦРБ Противосудорожные препараты
Противосудорожные препараты Кеден одағының елдерінде балық, шаян өнімдерін әкелуіне қойылатын ветеринарлық санитарлық талаптар
Кеден одағының елдерінде балық, шаян өнімдерін әкелуіне қойылатын ветеринарлық санитарлық талаптар Хирургическая анатомия периферических сосудов. Операции на сосудах
Хирургическая анатомия периферических сосудов. Операции на сосудах ЭМС-тренировки для комплексного восстановления
ЭМС-тренировки для комплексного восстановления Коклюш
Коклюш каз.яз
каз.яз тератология1 см
тератология1 см Как видят дети с нарушениями зрения
Как видят дети с нарушениями зрения Эффективность и безопасность комбинации ксаномелин-троспиум в лечении шизофрении
Эффективность и безопасность комбинации ксаномелин-троспиум в лечении шизофрении Алкоголь и его влияние на организм человека
Алкоголь и его влияние на организм человека Расстройство речи, эмоции, воли, двигательные расстройства
Расстройство речи, эмоции, воли, двигательные расстройства Zan_7_Sindrom_vospalenia_Ponyatie_o_khir_inf_Simptomy_Prints_lech_Osobennosti_ukhoda_Rol_akusherki
Zan_7_Sindrom_vospalenia_Ponyatie_o_khir_inf_Simptomy_Prints_lech_Osobennosti_ukhoda_Rol_akusherki Республика Таджикистан
Республика Таджикистан Менингококковая инфекция (менингококк)
Менингококковая инфекция (менингококк) Гипертонические препараты
Гипертонические препараты Инфекционные заболевания
Инфекционные заболевания Антиаритмичные препараты III класса
Антиаритмичные препараты III класса Применение лазера в медицине
Применение лазера в медицине Gem_10-22
Gem_10-22 Методика исследования органов пищеварения
Методика исследования органов пищеварения Эргономика труда медицинского персонала: основы правильного перемещения больных после инсульта
Эргономика труда медицинского персонала: основы правильного перемещения больных после инсульта Лекарственные эмбриофетопатии
Лекарственные эмбриофетопатии