Содержание
- 2. Определение НК Недостаточность кровообращения (НК) (сердечно-сосудистая недостаточность) - это патофизиологический синдром, при котором ССС даже в
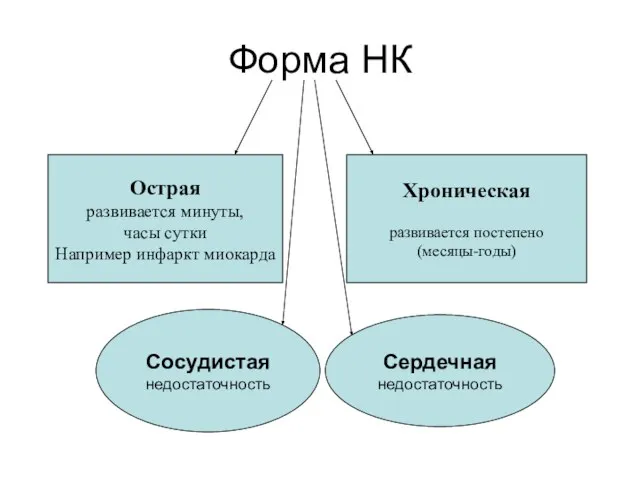
- 3. Форма НК Острая развивается минуты, часы сутки Например инфаркт миокарда Хроническая развивается постепено (месяцы-годы) Сосудистая недостаточность
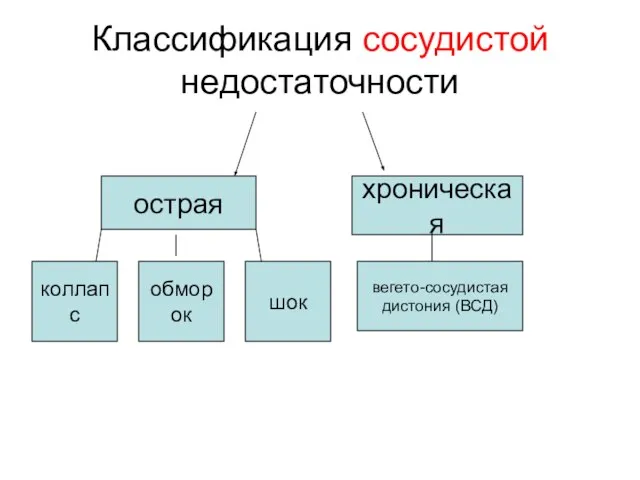
- 4. Классификация сосудистой недостаточности острая хроническая коллапс обморок шок вегето-сосудистая дистония (ВСД)
- 5. Классификация сердечной недостаточности *ОСТРАЯ * ХРОНИЧЕСКАЯ внезапное нарушение клинический синдром, насосной функции сердца, характеризующийся наличием приводящее
- 6. Классификация сердечной недостаточности Острая клинические формы: Сердечная астма Отек легких Кардиогенный шок Хроническая - в зависимости
- 7. Колла́пс (лат. collapsus ослабевший, упавший) острая сосудистая недостаточность, характеризующаяся в первую очередь падением сосудистого тонуса, а
- 8. Причины коллапса 1.Большая потеря крови, которая может быть следствием разрыва какого-нибудь внутреннего органа или серьёзными наружными
- 9. Причины коллапса 5. Интоксикация организма (например, передозировка различных лекарств или пищевое отравление). 6. Нарушения ритма сердца:
- 10. Клиника 1. Самочувствие ухудшается внезапно 2. Резкая головная боль 3. Потемнение в глазах – зрачки больного
- 11. Клиника 7. Кожные покровы моментально бледнеют, холоднеют и становятся влажными, а затем наблюдается цианоз (посинение кожных
- 12. ОБМОРОК ИЛИ СИНКОП (ЛАТ. SYNCOPE — РУБКА, СЕЧКА) -ПРИСТУП КРАТКОВРЕМЕННОЙ ВНЕЗАПНОЙ ПОТЕРИ СОЗНАНИЯ С НАРУШЕНИЕМ ПОСТУПАТЕЛЬНОГО
- 13. Основные признаки синкопального состояния: Внезапность развития длится 1 минуту и заканчивается полным восстановлением сознания. Кратковременность Обратимость
- 14. В клиники выделяют 3 периода: 1 Период предобморочный потемнение в глазах звон в ушах слабость, головокружение
- 15. 2 Период обморок Потеря сознания резкое снижение мышечного тонуса поверхностное дыхание Редко при относительно продолжительном нарушении
- 16. 3 Период послеобморочное состояние длится 1 минуту и заканчивается полным восстановлением сознания.
- 17. Неотложная помощь при коллапсе и обмороке уложить больного спиной вниз на жесткую ровную поверхность немного согнув
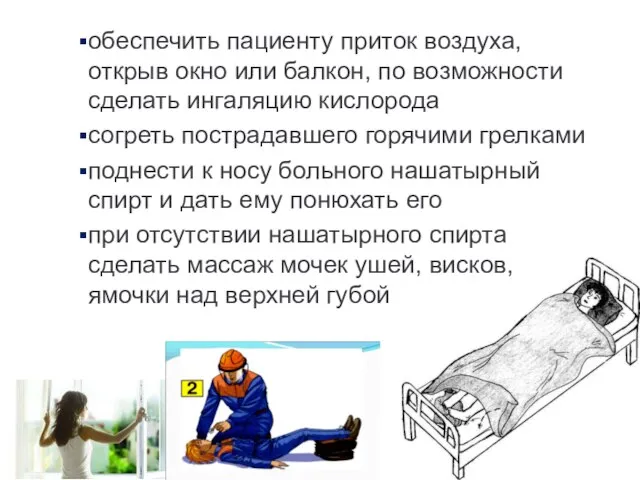
- 18. обеспечить пациенту приток воздуха, открыв окно или балкон, по возможности сделать ингаляцию кислорода согреть пострадавшего горячими
- 19. Если возникновения коллапса обусловлено кровопотерей, кровотечение следует остановить обеспечить больному покой при отсутствии внешних признаков жизни,
- 20. N.B!!! Важно помнить, что при коллапсе до осмотра больного врачом запрещено: давать пострадавшему популярные сердечные препараты,
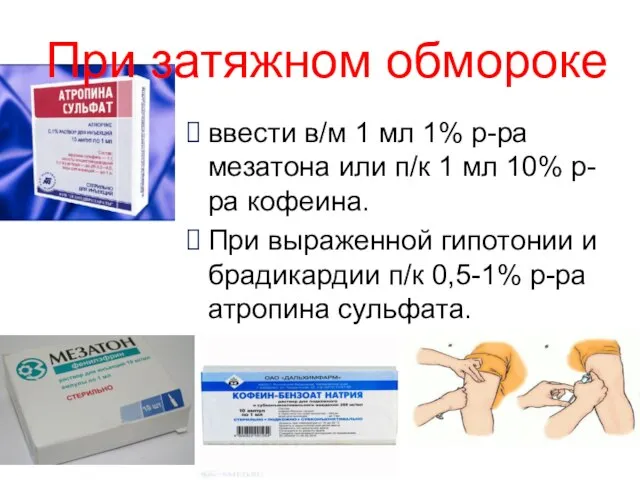
- 21. При затяжном обмороке ввести в/м 1 мл 1% р-ра мезатона или п/к 1 мл 10% р-ра
- 22. Анафилактический шок — это угрожающая жизни, остро развивающаяся системная реакция сенсибилизированного организма на повторный контакт с
- 23. Этиология Анафилактический шок развивается после контакта больного с непереносимым им аллергеном. Шок могут вызывать различные вещества,
- 24. Аллергены, вызывающие анафилаксию, могут проникать в организм разными путями: пероральным парентеральным чрескожным ингаляционным
- 25. Наиболее распространенными этиологическими факторами анафилактического шока являются: Лекарственные препараты
- 26. Укусы животных (змеи, пчелы, осы)
- 27. Пищевые продукты: рыба, ракообразные, коровье молоко, яйца, бобовые, арахис и др., пищевые биодобавки
- 28. Физические факторы (общее переохлаждение)
- 29. Патогенез В иммунологическую стадию вследствие взаимодействия повторно проникающего во внутреннюю среду организма аллергена и фиксированных на
- 30. Классификация В зависимости от доминирующей клинической симптоматики выделяют следующие разновидности анафилактического шока: 1) типичный вариант 2)
- 31. клиника Первые симптомы начинающегося анафилактического шока — беспокойство, чувство страха, пульсирующая головная боль, головокружение, шум в
- 32. Неотложная помощь 1. Первым мероприятием должно быть наложение жгута выше места инъекции или укуса и срочное
- 33. Острая левожелудочковая и левопредсердная недостаточность (сердечная астма и отек легкого) Это внезапно развившаяся насосная дисфункция ЛЖ
- 34. Патогенез неспособность ЛЖ и ЛП перекачивать кровь приводит к повышению гидростатического давления в легочных венах, а
- 35. Патогенез Развитие ДН (нарушение вентиляционно- перфузионных отношений, альвеолярное шунтирование, обструкция дыхательных путей пеной)-------гипоксия--------повышение альвеолярной и капиллярной
- 36. Клинические проявления- кардиогенный отек легких Интерстициальный отек легких (приступ сердечной астмы)-транссудация жидкости в интерстициальную ткань Альвеолярный
- 37. Интерстициальный отек легких Жалобы - выраженная одышка - сдавление гр. клетки ( в положении лежа) затруднение
- 38. Альвеолярный отек легких Жалобы -нарастающее удушье -кашель с обильной пенистой мокротой розового цвета Исследование ССС изменения
- 39. Неотложная помощь при кардиогнном отеке легкого придание больному положения сидя, со спущенными вниз ногами, наложение венозных
- 40. Неотложная помощь при кардиогнном отеке легкого При прогрессировании отека легких ИВЛ в режиме ПДКВ Морфин 2-5
- 41. Неотложная помощь при кардиогнном отеке легкого При артериальной гипотонии введение добутамина или дофамина в/в капельно Гепарин
- 42. Кардиогенный шок -комплекс патологических состояний в организме, связанный с резким снижением сократительной функции сердца.
- 43. этиология Кардиогенный шок является следствием некроза около 40% миокарда левого желудочка и поэтому редко совместим с
- 44. Выделяют три основные формы шока при инфаркте миокарда. Рефлекторный кардиогенный шок развивается в результате недостаточного компенсаторного
- 45. Аритмический кардиогенный шок обусловлен гемодинамическими нарушениями в результате развития пароксизмальных тахиаритмий или брадикардии. Он обусловлен нарушениями
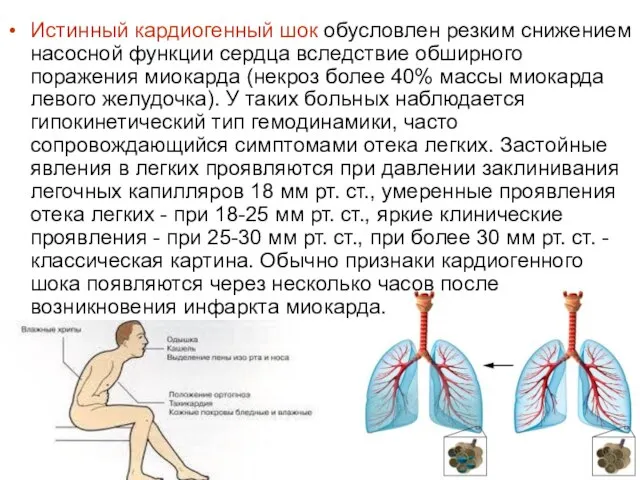
- 46. Истинный кардиогенный шок обусловлен резким снижением насосной функции сердца вследствие обширного поражения миокарда (некроз более 40%
- 47. Как диагностируется кардиогенный шок? Выраженная артериальная гипотензия (систолическое артериальное давление ниже 80 мм рт. ст.; у
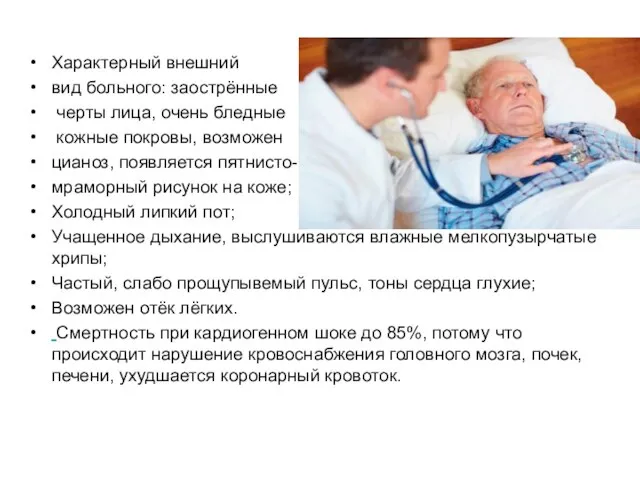
- 48. Характерный внешний вид больного: заострённые черты лица, очень бледные кожные покровы, возможен цианоз, появляется пятнисто- мраморный
- 49. Неотложная помощь Доврачебная помощь при кардиогенном шоке заключается в том, чтобы обеспечить больному полный покой, вызвать
- 55. Скачать презентацию









































 Внутренне торможение. Особенности ВНД человека. Типы ВНД
Внутренне торможение. Особенности ВНД человека. Типы ВНД Дифференциальная диагностика тромбоцитопений
Дифференциальная диагностика тромбоцитопений Сестринская деятельность в решении проблем детей с сахарным диабетом i типа в условиях поликлиники
Сестринская деятельность в решении проблем детей с сахарным диабетом i типа в условиях поликлиники Чтобы зубки блестели
Чтобы зубки блестели Моё призвание – медицина
Моё призвание – медицина Виды швов
Виды швов Проект памяти врачей-героев, погибших от коронавируса
Проект памяти врачей-героев, погибших от коронавируса Синдром Марфана
Синдром Марфана Самоучитель по остеопорозу для населения. (Часть 1)
Самоучитель по остеопорозу для населения. (Часть 1) ХОБЛ: незаметный убийца
ХОБЛ: незаметный убийца Дезинфекция
Дезинфекция Влияние курения на внутриутробное развитие плода
Влияние курения на внутриутробное развитие плода Коррекция у старших дошкольников со стертой дизартрией произносительной стороны речи
Коррекция у старших дошкольников со стертой дизартрией произносительной стороны речи 10.Средства ,угнетающие ЦНС
10.Средства ,угнетающие ЦНС Инфекционные заболевания нервной системы. Лекция 2. 1 часть
Инфекционные заболевания нервной системы. Лекция 2. 1 часть Нормативно-правовое регулирование ФРМ 2021, часть 2
Нормативно-правовое регулирование ФРМ 2021, часть 2 Гликопептиды (ванкомицин) и линкозамиды (клиндамицин). Особенности спектра действия и применения
Гликопептиды (ванкомицин) и линкозамиды (клиндамицин). Особенности спектра действия и применения Функциональная анатомия аппарата дыхания
Функциональная анатомия аппарата дыхания Механическая асфиксия
Механическая асфиксия Приглашаем вас пройти вакцинацию в отделении сестринского ухода, отделение ОВП Семеновское
Приглашаем вас пройти вакцинацию в отделении сестринского ухода, отделение ОВП Семеновское Индикаторы работы рентгенологического отделения
Индикаторы работы рентгенологического отделения Egyptian legalacts regarding health care of disabled people & children
Egyptian legalacts regarding health care of disabled people & children Гипертензивные расстройства во время беременности, в родах и послеродовом периоде
Гипертензивные расстройства во время беременности, в родах и послеродовом периоде Картирование. Запись
Картирование. Запись Медициналық қызметке лицензия алу
Медициналық қызметке лицензия алу Информационные технологии в медицине
Информационные технологии в медицине Шигеллы и дизентерия
Шигеллы и дизентерия Группа крови
Группа крови